Клінічно торулез може протікати у вигляді підгострій або хронічної інфекції, рідше відзначається гострий перебіг. Поразка нервової системи найчастіше протікає у вигляді менінгіту або менінгоенцефаліту. З'являються головний біль, іноді блювота, запаморочення, загальна слабкість. Ці явища розвиваються на тлі субфебрильної або нормальної температури, потім до них приєднуються менінгеальні знаки — ригідність м'язів потилиці, симптом Керніга. У деяких випадках виявляються застійні явища на очному дні і фокальні неврологічні симптоми, що може викликати припущення про туморозній природі захворювання.
У спинномозковій рідині поступово збільшується кількість білка і клітин, переважно лімфоцитів, знижується рівень цукру і хлоридів, реакція Ланге з колоїдним золотом приймає тип паралітичної кривої. У рідини можуть бути виявлені або висіяні на спеціальному середовищі Сабуро криптококки. Захворювання торулезом необхідно диференціювати від інших форм підгострих або хронічних менінгітів, саркоїдозу, внутрішньочерепних пухлин, карциноматозу оболонок. Одночасне виявлення характерних поразок легких, що поєднуються з субфебрильною температурою і спленомегалією, може допомогти в постановці діагнозу.
Для лікування торулеза застосовують антибіотик амфотерін В, який вводять внутрішньовенно (крапельно).
абсцес
Етіологія і патогенез абсцесу
Причиною абсцесу найчастіше є проникнення мікроорганізмів (в більшості випадків стафілококів, епідермального стрептокока, бактероїдів) в тканини і органи в результаті травм (в тому числі і операційних), поверхневих ін'єкцій короткими голками фармацевтіческіхрастворов підвищеної концентрації або на масляній основі, а також недотримання
правил асептики. Абсцес може виникнути при фурункулах, карбункулах, лімфаденіті, нагноєнні гематоми. Сприятливими факторами для виникнення цієї патології є цукровий діабет, ожиріння, авітамінози, імунодефіцитний стан, недосконала або недбала техніка виконання операцій та ін'єкцій. Розрізняють зовнішнє (екзогенне) і внутрішнє (ендогенне — метастатична) інфікування. Останнє виникає при сепсисі.
Особливістю абсцесу як обмеженого гнійного процесу є наявність в ньому гнійної мембрани (оболонки), внутрішня стінка якої вистелена грануляційною тканиною. Гнійна оболонка відмежовує гнійно-некротичний процес від прилеглих тканин, які продукують ексудат. Така властивість прилеглих до абсцесу тканин свідчить про адекватні адаптаційних і захисних реакціях організму. При таких важких захворюваннях, як дистрофія, цукровий діабет, авітаміноз, злоякісні пухлини, уникнути гнійного процесу в прилеглих тканинах складно. У хворих на ці недуги абсцес має властивість до поширення.
Патологічна анатомія абсцесу
Абсцес утворюється в відмерлих тканинах, в яких відбуваються мікрохімічні процеси аутолізу (при травмі, тромбоз судин), або в масштабно інфікованих живих тканинах. У початковому періоді розвитку абсцесу обмежену ділянку тканини инфильтрируется лейкоцитами, клітинами сполучної тканини і ексудатом. Під дією ферментів тканини поступово розплавляються, внаслідок чого утворюється гнійнийексудат, навколо якого активно (за рахунок ендотелію зруйнованих капілярів, фібробластів, макрофагів) розвивається грануляційна тканина, збагачена новими капілярними судинами. Спочатку стінки абсцесу покриті гнійно-некротичними нашаруваннями. Згодом на його периферії виникає демаркаційне запалення. Поступово грануляційна тканина дозріває і в гнійної мембрані утворюються два шари: внутрішній — грануляційний (судинний) та зовнішній — дозріла сполучна тканина.
Абсцес може завершитися спонтанним проривом назовні, в порожнину тіла, в порожнистий орган або рубцюванням. Дуже рідко абсцес инкапсулируется. При цьому гній згущується, з нього випадають кристали холестерину, на кордоні абсцесу
утворюється товста рубцовая капсула. Іноді абсцеси, що виникають навколо тварин паразитів або їх личинок (цист), петрифікуються (при Дракункульоз, ехінококозі, цистицеркозі, капіляроз). Якщо в порожнині абсцесу присутні чужорідні тіла або секвестри, можуть утворюватися довго не загоюються свищі.
Клініка абсцесу
Виділяють місцеві і загальні симптоми розвитку абсцесу. При поверхневому розташуванні вогнища характерні 5 місцевих ознак запалення: tumor (припухлість), rubor (почервоніння), calor (місцеве підвищення температури, місцевий жар), dolor (біль), functio laesse (порушення функції), а також в центрі інфільтрату може спостерігатися гнійне розм'якшення, що свідчить про наявність в тканинах порожнини, заповненої рідким вмістом. Характер гною (колір, консистенція, запах) визначається видом збудника: смердючий запах, брудно-сірий колір характерні для гнильної флори, густий жовто-зелений гній — для стафілокока, синьо-зелений з солодкуватим нудотним запахом — для синьогнійної палички, убогий, рідкий і геморагічний, з присутніми в ньому крапельками жиру — для бактероїдів.
Спільними симптомами є підвищення температури тіла, слабкість, головний біль, відсутність апетиту, лейкоцитоз, зсув формули крові вліво, збільшення ШОЕ. Важкий перебіг абсцесу з домінуванням загальної інтоксикації обумовлено всмоктування токсичних речовин з вогнища запалення (токсико-резорбтивних лихоманка), а також сепсисом.
Диференціальну діагностику абсцесу проводять з гематомами, аневризмою, кістами, що розпадаються пухлинами, холодним абсцесом (при туберкульозі). Діагностичне значення мають пальпація з визначенням симптому гнійного розм'якшення, перкусія з вислуховування тимпанічний звуку при газоутворення, рентгенологічне обстеження, під час якого всередині абсцесу нерідко визначають горизонтальний рівень рідини і над ним газовий міхур, УЗ дослідження, під час якого абсцес визначається як гіпо- або анехогенние освіту неоднорідної структури з гіперехогенних включеннями некротизованихтканин, щодо чітких, але кілька розмитих контурів, овальної або округлої форми, з дотичними ехонегатівних тінями,дорзальний посиленням малюнка, діагностична пункція, за допомогою якої відбирають вміст абсцесу для бактеріологічного дослідження. Однак цей метод діагностики вважається інвазивних, оскільки може привести до додаткового інфікування або травмування внутрішніх органів. Тому УЗД має значні переваги перед пункцією і є методом вибору.
Лікування абсцесу
У стадії інфільтрації абсцесу застосовуються консервативні методи: обмеження фізичного навантаження, фізіотерапевтичні процедури (УВЧ, електрофорез лікарських препаратів, Біогальванізація), віброакустична терапія (так як вона сприяє швидкому розсмоктуванню абсцесу). Розплавлення інфільтрату і утворення порожнини є абсолютним показанням до оперативного лікування. Абсцес розрізають і дренують незалежно від його локалізації. Чи не розрізають холодні абсцеси (туберкульозні напливи), оскільки вони завжди інфіковані. Знеболення повинно бути загальним, розріз гнійника повинен бути адекватним для його подальшої ревізії, можна використовувати голку, залишену в абсцесі після попередньої діагностичної пункції, як дренаж. В процесі операції з приводу абсцесу з нього видаляють гній, тупим способом без пошкодження гнійної оболонки видаляють гнійно-некротизовані секвестри, ліквідують кишені, перегородки, формують єдину порожнину, яку промивають розчинами антисептиків. При необхідності виконують додатковий розріз (контрапертуру) для створення більш ефективного дренування. У післяопераційний період лікування абсцесу аналогічно лікуванню гнійних ран з урахуванням стадії розвитку раневого процесу. У гнійно-некротичної стадії доцільно застосовувати для аплікацій на уражену ділянку тіла мазі на гідрофільній основі, суміш димексида з антибіотиками і метрагілом, медикаментозні композиції з гідрофобною-гідрофільні властивості (флотоксан). При виражених явищах інтоксикації проводиться загальна дезінтоксикаційна терапія. Після очищення рани від гною і некротизованих тканин на неї накладаються індиферентні мазі для стимуляції грануляцій, нерідко накладаються вторинні шви.
актиномікоз
Актиномікоз (actinomycosis) — хронічне специфічне інфекційне захворювання, при якому на шкірі і в підшкірних тканинах розвивається щільний інфільтрат, який має тенденцію до прогресування, в якому виявляються специфічні друзи.
Етіологія і патогенез актиномикоза
Збудником захворювання є грибки Actinomyces Israeli, грампозитивні грибкові мікроорганізми з групи Fungi imperfecti, а також грибки Actinomyces naestundii і Arachnia propionica — мікроорганізми, вегетуючі на стеблах ячменю, жита і інших злакових рослин. Дані грибки широко поширені в природі.
При вдиханні пилу, що містить ці грибки і їхні суперечки, збудник проникає в легені. Зараження також відбувається при попаданні збудника на слизові оболонки ротової порожнини, кишок і бронхів або при жуванні (ковтанні) зерен злаків. Грибки також можуть бути присутніми в ротовій порожнині як сапрофіти, особливо в каріозних зубах і криптах збільшених мигдаликів. Залежно від шляху інфікування розвивається шийно-лицева, кишкова або легенева форми актиномікозу.
Після зараження в тканинах розвивається хронічне запалення з утворенням гранульоми, що має деревну консистенцію, яка прогрессирующе розростається, залучаючи до процесу нові тканини. В глибині гранульоми виникають вогнища розм'якшення, що містять рідкий гній і друзи грибка, після прориву яких утворюються звивисті свищі або виразки. Регіонарні лімфатичні вузли при цьому не збільшуються. Вони збільшуються лише в разі приєднання вторинної гнійної інфекції, внаслідок чого розвиваються флегмони, абсцеси і регіонарний лімфаденіт. Проростання судин в гранульому може привести до генералізації інфекції, т. Е. До розвитку специфічного актіномікотіческіе сепсису.
При актиномикозе в тканинах тварин і людини формуються зернисті освіти, звані друзами. У центрі друз знаходяться нитки, що переплітаються між собою, на периферії переходять в характерні голчасті закінчення.
Клініка актиномікозу
Інкубаційний період триває кілька тижнів, іноді місяців. Тверді інфільтрати (гранульоми) найчастіше (в 50% випадків) утворюються на нижній щелепі і шиї. Захворювання розвивається повільно, поступово, без гострих проявів. Найпершим його симптомом є зведення щелеп, на яких згодом виникає ущільнення і набряк жувальних м'язів. Надалі до патологічного процесу залучаються підшкірна жирова клітковина і шкіра, іноді кістка, внаслідок якого в них формується дуже щільний нерухомий інфільтрат (гранульома). У цей період цей інфільтрат слід диференціювати з туберкульозним лімфаденітом і пухлинами. Поступово в процес втягується шкіра в області кута нижньої щелепи і шиї, яка набуває синьо-червоний колір, на ній пальпується інфільтрат деревної консистенції, спаяний зі шкірою і глибше розташованими тканинами.
Згодом в області інфільтрату виникають множинні звивисті свищі , з яких виділяється гній. Гній при цьому рідкий, що не має запаху, що містить дрібні зернятка (грибкові друзи). Шкіра навколо свища набуває темно-синій або червоний колір.
Якщо в патологічний процес залучаються легені, в їх нижніх відділах розвивається перифокальная пневмонія, абсцес і вторинні бронхоектази. В цьому випадку процес поширюється на стінку грудної клітини і діафрагму, внаслідок чого утворюються міжреберні свищі. При акгіномікозе легкого в легеневої тканини утворюється специфічна гранульома. Розростаючись, вона втягує в процес паренхіму, плевру, бронхи і легеневі судини. Інфільтрат (гранульома) може проростати через плевру і грудну стінку, поширюючись на діафрагму і грудне середостіння. Розпад інфільтрату призводить до утворення в легенях абсцесів і каверн. Гній, що містить грибкові друзи, може відходити з мокротою при прориві інфільтрату в бронх або назовні через свищ. Даний процес триває місяці і навіть роки і призводить до розвитку важкого пневмосклерозу. На початковому етапі клінічна картина актиномікозу легень нагадує хронічну бронхопневмонію, стійку до антибактеріальної терапії. Наявність інфільтрату в легкому визначається за допомогою рентгенологічного дослідження. Рентгенологічні методи, комп'ютерна томографія, бронхоскопія та характерні особливості клінічного перебігу захворювання (зростання інфільтрату, його розпад, відсутність ефекту від антибактеріальної терапії) дозволяють виключити туберкульоз або рак легені і поставити діагноз актиномікозу.
Діагностика актиномікозу
У запущених випадках, коли процес поширюється на грудну стінку з характерною для актиномикоза клінічною картиною ураження шкіри, діагноз не викликає сумнівів. Надзвичайно важливе значення для діагностики має виявлення друз в мокроті, гної і в тканинах, отриманих при бронхоскопії і торакоскопии (в разі залучення до процесу бронхів або плеври).
Найбільш частим місцем локалізації актиномикоза в кишечнику є сліпа кишка і червоподібний відросток, рідше уражаються інші відділи товстої і тонкої кишки. Інфільтрат захоплює всю товщу кишки, проростає через очеревину і черевну стінку. Після його розпаду на слизовій оболонці утворюються виразки, іноді — множинні гнійники і калові зовнішні свищі. Інфільтрат може прорватися в довколишні органи — сечовий міхур і нирку, а також в заочеревинного простору. При пальпації живота він визначається як дуже щільне пухлиноподібне утворення (нерухоме при проростанні в черевну стінку або прилеглі органи).
Диференціальна діагностика актиномікозу
Актиномікоз необхідно відрізняти від туберкульозного лімфаденіту, злоякісних і доброякісних пухлин, а також від туберкульозу легенів. Для постановки діагнозу проводяться внутрішкірні проби і серологічні реакції з актінолізатом, досліджується гній на наявність в ньому друз. Пухлина слід відрізняти від аппендикулярного інфільтрату, який виникає відразу ж слідом за нападом гострого апендициту і який після проведення протизапального лікування швидко отримує зворотний розвиток.
Лікування актиномікозу
Призначається тривала комплексна терапія. Застосовуються антибіотики, препарати йоду, рентгеноблученіе, переливання компонентів крові, а також специфічних актінолізата. Актінолізата вводяться під шкіру або внутрішньом'язово двічі на тиждень, починаючи з дози 0,5 мл, яку поступово збільшують на 0,1 мл (до 2 мл), на курс — 20-25 ін'єкцій. Лікування можна повторити через 2-3 міс. По можливості щільний інфільтрат (гранульома) видаляється, гнійні осередки дренуються.
Актиномікоз обличчя і шиї виліковний. Його прогноз навіть при запущених формах сприятливий. При актиномикозе кишок і легких проводиться описана консервативна терапія. У початкових стадіях хвороби прогноз сприятливий. Якщо консервативна терапія неефективна, показано хірургічне лікування — резекція кишки або легкого в комбінації з консервативною терапією. Якщо настала хронізації хвороби, в разі поширення процесу в інші органи або розвитку важких гнійних ускладнень (гнійного плевриту, медіастиніту, заочеревинної флегмони) виробляються екстрені паліативні операції — розтин флегмони, дренування грудного середостіння і плевральної порожнини. Прогноз несприятливий.
амебіаз
Амебіаз (amoebiasis) — протозойне інфекційне захворювання, що приводить до поразки кишечника, сліпої і висхідної кишки і іноді ускладнюється амебний абсцес легенів, печінки, мозку та інших органів. Вперше виявив і описав збудника амебіазу (дизентерійну амебу) Ф.А. Лящ (1875). В Україні це захворювання спостерігається переважно в південних регіонах у вигляді спорадичних випадків. Виникнення випадків амебіазу в Україні обумовлено відсутністю у лікарів належної епідеміологічної пильності, так як при ретельному обстеженні людей у 5-15% з них виявляють носіїв амебної дизентерії.
Епідеміологія амебіазу
Джерелом інфекції є людина, хвора на амебіазом, і здорові носії дизентерійних амеб. Зараження найчастіше відбувається через забруднену питну воду, фрукти, овочі, продукти, а також іншими шляхами, характерними для кишкових інфекцій. Амебіаз є епідемічним захворюванням для більшості тропічних країн.
Етіологія і патогенез амебіазу
Збудником хвороби є дизентерійна амеба (Entamoeba histolytica). Зараження відбувається в результаті попадання цист дизентерійної амеби в травний тракт здорової людини. У нижньому відділі тонкої і початковому відділі товстої кишки відбувається розплавлення оболонки цисти і розмноження (поділ) амеби. У одних хворих виникає не захворювання, а так зване здорове амебоносітельство, у інших — дизентерійна амеба проникає в підслизову оболонку кишки і викликає виникнення в ній невеликого абсцесу, який з часом проникає в просвіт кишки з утворенням на слизовій оболонці виразки. З факторів, що сприяють виникненню амебіазу, найбільш важливим є склад кишкової мікрофлори. З розвитком хвороби кількість виразок в кишках збільшується. Уражаються переважно сліпа і висхідна кишки, хоча можливі пошкодження на всьому протязі товстої кишки. Дизентерійна амеба може проникнути в печінку гематогенним шляхом і викликати утворення в ній абсцесів.
Клініка амебіазу
Інкубаційний період триває від 1 до 3 міс. Початок хвороби поступовий. Спочатку загальний стан хворих зазвичай задовільний. Їх турбують помірний біль в животі і метеоризм. Згодом випорожнення стають рідкими або грудкуватими, що містять домішки склоподібного слизу і крові. Можливе незначне підвищення температури тіла. Іноді перебіг захворювання більш гостре, воно супроводжується сильним болем у животі, тенезмами, появою в випорожненнях домішок прозорою, забарвленою кров'ю слизу. При пальпації у хворих виникає біль в області товстої кишки, особливо сліпої і висхідної кишки (правобічний коліт). Надалі навіть без лікування може наступити тимчасова ремісія, що змінюються загостренням хвороби. Амебіаз може тривати кілька років. При ректороманоскопії спостерігається гніздову характер запальних змін у слизовій оболонці кишок, глибокі виразки. Можливі ускладнення: перфорація кишкової виразки, абсцес печінки, кишкові кровотечі, кишково-сечові свищі, виразковий коліт. Метастази амеб в інші органи (легені, селезінку) спостерігаються рідко.
Діагностика амебіазу
Амебіаз слід підозрювати у всіх випадках тривалого прояви вищеописаних симптомів, особливо якщо хворий живе в ендемічною щодо амебіазу місцевості. Лабораторно амебіаз підтверджується наявністю амеб в калі. При відсутності кишкових симптомів ефективні серологічні методи (РІФ). Допоміжним методом діагностики є ректороманоскопія.
Лікування амебіазу
Пременяется комплексна терапія з використанням ряду антипротозойних препаратів. Призначають 2% розчин еметіна внутрішньом'язово по 1,5 мл 2 рази на день протягом 5 днів. Через 5-7 днів курс лікування повторюють. У проміжках між прийомом еметіна призначають ятрен по 0,5 г 3 рази на день. Можна призначати також препарати миш'яку (амінарсон) по 0,25 г 3 рази на день протягом 5-7 днів: всього проводиться 2-3 курсу лікування препаратами миш'яку з інтервалом 5-7 днів. Антіамебное дію надають і антибіотики широкого спектру дії (тетрациклін), які призначаються циклами по 1,5-2 г на добу до 7 днів, також хингамин (хлорохін, делагіл) і альбендазол.
Анаеробна газова інфекція
біологічна смерть
Біологічна смерть настає через 10-20 хв після повного і незворотного припинення дихання і серцевої діяльності. При біологічної смерті гинуть паренхіматозні органи. Ознаками біологічної смерті є поява багряно-синюшним плям на тілі, трупне задубіння, розм'якшення очних яблук, сухість рогівки, пігментні плями Лерш.
При безпосередньому ураженні серця виникає первинна зупинка кровообігу, яка спостерігається при інфаркті міокарда, поперечної блокаді серця, тахі- і брадиаритмии, міокардит і при ураженнях електричним струмом або блискавкою. Вторинна зупинка серця відбувається при порушенні функцій інших систем організму внаслідок гіпоксії, гіповолемії, шоку, значних змін концентрації основних електролітів в плазмі крові (в першу чергу іонів К +, Na +, СГ), гострих отруєнь, рефлекторних поразок, переохолодження або перегріву.
Основними ознаками зупинки серця є розширення зіниць, припинення пульсації сонних або стегнових артерій, самостійного дихання і непритомність.
Класифікація реанімаційних заходів по П. Сафару
I стадія — елементарне підтримання життя. Негайна оксигенація, яка виконується по 'правилом АБВ'. Етапи: А — забезпечення прохідності дихальних шляхів, Б — проведення штучної вентиляції легенів, В — підтримка штучного кровообігу.
II стадія — подальше підтримання життя. Відновлення кровообігу. Етапи: Г — медикаментозна терапія, Д — електрокардіографія, Е — терапія з метою запобігання фібриляції шлуночків серця.
III стадія — тривалий підтримку життя. Церебральна (мозкова) реанімація. Етапи: Ж — оцінка стану хворого, 3 — відновлення у нього нормального мислення, І — інтенсивна терапія.
I стадія — це перш за все легенево-серцева і мозкова реанімація — масаж серця і штучне дихання. З неї починають реанімацію за межами лікарні, під час транспортування хворого до лікарні і в лікарні. Перед тим як почати легенево-серцеву і мозкову реанімацію, необхідно здійснити деякі попередні заходи, зокрема забезпечити нормальну прохідність дихальних шляхів. Порушення прохідності дихальних шляхів можуть викликати не тільки сторонні предмети, що потрапили в них, але і западання язика, язичка і м'якого піднебіння, що відбуваються у більшості хворих, що знаходяться в коматозному стані. Повернути мову в правильне положення можна декількома способами. Можна спробувати відкрити хворому рот і спробувати вийняти мову з ротоглотки. Можна застосувати й інший спосіб. Хворого слід укласти на тверду поверхню (дерев'яний щит, землю, тапчан, підлогу). Особа, яка надає допомогу, одну руку підкладає під шию потерпілого і піднімає її вгору, а долоню інший — на його лоб і ділянками тенара і гіпотенара натискає вниз, при цьому відбувається ротація голови, завдяки чому мова відходить від задньої стінки горла. Додатково під плече і шию хворого можна підкласти туго скручений рушник, простирадло тощо.
'Потрійне засіб'. Якщо закидання голови хворого усунути западання язика, язичка або м'якого піднебіння не вдається, для проведення хворому штучного дихання застосовується прийом 'потрійне засіб' по П. Сафару, що складається з трьох етапів: а) закидання голови хворому назад, б) відкривання рота хворого, в ) висування нижньої щелепи хворого вперед.
висування нижньої щелепи проводять так. Підхоплюють нижню щелепу II, III і IV пальцями обох рук, а I пальцями обох рук натискають на підборіддя. Нижню щелепу виводять вперед настільки, щоб нижні зуби перекривав і верхні. Відкривають рот за допомогою схрещених пальців: II пальцем натискають на нижні різці, а I — на верхні і ніби ножицями швидко відкривають потерпілому рот. Можна застосувати другий спосіб — введення пальця за зуби. Проводить реанімацію вводить в рот потерпілого II палець і вклинюється його кінчик за останній кутовий зуб. I палець вводиться в рот і глотку хворого і одночасно його кінчиком корінь язика виводиться з ротоглотки. Іншими пальцями захоплюють нижню щелепу в області підборіддя і висувають її вперед. Після цього видаляють тверді та інші сторонні предмети з верхніх дихальних шляхів. Сторонні тіла з гортані видаляють постукуванням потерпілого кулаком по спині або здавленням його грудної клітини і живота. Переконавшись, що дихальні шляхи хворого вільні, йому роблять штучну вентиляцію легенів. Для цього особа, яка проводила реанімацію, набравши повітря в свої легені, щільно притискає губи до відкритого рота потерпілого і з силою для дорослого і з меншою силою для дітей вдмухує повітря в його легені. При цьому ніс потерпілого затискається пальцями руки, що тримає голову в закинутою положенні. Штучне дихання можна вважати проведеним правильно, якщо після вдування потерпілому повітря його грудна клітка розширюється. На початку виконання штучного дихання завжди проводять 3-5 глибоких вдування повітря поспіль, а потім переходять на частоту 16-18 вдування в хв для дорослих і 24-30 — для дітей.
Непрямий масаж серця проводять шляхом натискання на грудину потерпілого на кордоні її нижньої та середньої третини. Масаж серця здійснюється обома руками (долоню однієї руки притискає зверху долоню іншої, що лежить на грудині). Не можна відхилятися від зазначеного місця масажу, оскільки в цьому випадку масаж серця не тільки не буде ефективний, але і можливі переломи рукоятки грудини, мечоподібного відростка або ребер.
Масаж серця необхідно проводити в зазначеній галузі ще й тому, що серце розташоване в апоневротіческой зв'язці, що зростається з одного боку з грудиною, а з іншого — з хребтом. Натискати на грудину потрібно з силою, використовуючи масу свого тіла, і так, щоб грудина вгиналася в напрямку до хребта на глибину 4-5 см. Для визначення правильності проведення масажу серця необхідно, щоб особа, яка проводить реанімацію, перевірило пульсацію артерій (сонної або стегнової) і переконалося, що вона з'явилася завдяки масажу серця (при припиненні масажу пульсація зникає).
Не можна проводити масаж серця, якщо хворий лежить на м'якому ліжку, так як при цьому масаж серця не буде ефективним і, крім того, можна травмувати хворому печінку.
Штучна вентиляція легенів і непрямий масаж серця проводиться в такій послідовності . Якщо осіб, які проводили реанімацію, два, то одне з них проводить штучну вентиляцію легенів (1 вдування повітря), а інше — масаж серця (5 натисків на грудну клітку). Якщо допомогу надає одна людина, то спочатку він виробляє 2 вдування повітря, а потім 15 натискань на грудну клітку (після одного вдування 2-й починає лише після того, як завершився пасивний видих потерпілого). При цьому необхідно стежити, щоб частота натискань на грудну клітку дорослого була 18-20 в 1 хв, а на грудну клітку дітей в залежності від віку — до 30 в 1 хв. Частота серцебиття, викликаного непрямим масажем серця, у дорослого становить в середньому 60-80 в 1 хв, у дітей — до 100-120. Через кожні 3-5 хв реанімацію слід припиняти і перевіряти пульсацію центральних артерій (щоб переконатися, що серце вже працює). Якщо пульсація відсутня, реанімацію слід продовжувати. Крім того, ознаками ефективності реанімації є звуження зіниць і зменшення ціанозу, а також підвищення артеріального тиску понад 60 мм рт. ст.
Можливі такі ускладнення реанімації, як вивих нижньої щелепи потерпілого, пневмоторакс, перелом ребер або грудини, розрив печінки або серця.
II стадія реанімації є спеціалізованою, тому вона повинна проводитися лікарем-реаніматологом. При цьому використовуються медикаменти і спеціальна апаратура. В термінальній стадії невиліковної хвороби реанімацію проводити не слід.
Новини по темі:
 Здавалося б, невинне порушення, що доставляє хіба тільки незручності (хоч і відчутні) , відповідно до недавніх досліджень, поповнило список смертельно небезпечних захворювань. Виявилося, що порушення тривалості, якості та періодичності сну веде до зростання ймовірності передчасної кончини. Відповідна робота є
Здавалося б, невинне порушення, що доставляє хіба тільки незручності (хоч і відчутні) , відповідно до недавніх досліджень, поповнило список смертельно небезпечних захворювань. Виявилося, що порушення тривалості, якості та періодичності сну веде до зростання ймовірності передчасної кончини. Відповідна робота є  Медичні дослідження показали, що після фактичної смерті тіла людини. його мозок живе і функціонує в звичному режимі ще деякий час. Недавня робота вчених дозволила точно встановити, як довго мозок може працювати після настання летального результату. Раніше вчені встановили, що в момент клінічної смерті чоловік
Медичні дослідження показали, що після фактичної смерті тіла людини. його мозок живе і функціонує в звичному режимі ще деякий час. Недавня робота вчених дозволила точно встановити, як довго мозок може працювати після настання летального результату. Раніше вчені встановили, що в момент клінічної смерті чоловік  І це зовсім не фантастичні вигадки і навіть не назву з книги про далеке майбутньому. Вчені продовжують вивчати питання старіння людини і поступово домагаються в цій справі все більшого успіху. На цей раз в список їхніх перемог може бути записаний метод аналізу швидкості старіння організму і можливість оцінити ймовірність смерті в найближчому
І це зовсім не фантастичні вигадки і навіть не назву з книги про далеке майбутньому. Вчені продовжують вивчати питання старіння людини і поступово домагаються в цій справі все більшого успіху. На цей раз в список їхніх перемог може бути записаний метод аналізу швидкості старіння організму і можливість оцінити ймовірність смерті в найближчому  Все більше останнім часом вчених усього світу цікавлять причини старіння людини і його передчасної смерті. Дослідивши групу добровольців, невсипно стежачи за їх харчуванням, стилем життя, станом здоров'я та іншими факторами, шведи склали список рекомендацій для тих, хто хоче прожити довго. В даному проекті взяли участь 855 осіб
Все більше останнім часом вчених усього світу цікавлять причини старіння людини і його передчасної смерті. Дослідивши групу добровольців, невсипно стежачи за їх харчуванням, стилем життя, станом здоров'я та іншими факторами, шведи склали список рекомендацій для тих, хто хоче прожити довго. В даному проекті взяли участь 855 осіб
аскаридоз
Аскаридоз (ascaridosis) — гельмінтоз з групи кишкових нематодозів, що супроводжується алергічними реакціями і ураженням органів дихання в ранній (міграційної) фазі, в пізньої — розладами функцій шлунка і кишок, що приводять до розвитку важких хірургічних ускладнень. Аскаридоз відомий ще з VI ст. до н. е. (Його вивчали Гіппократ і Еберс). Поширений у всіх кліматичних поясах, крім зон вічної мерзлоти. За даними ВООЗ, їм уражено близько 1 млрд населення Землі.
Етіологія аскаридоза
Збудником аскаридозу є круглий хробак аскарида. До інвазивної стадії яйця аскарид розвиваються в навколишньому середовищі (в основному в грунті). Зараження відбувається при вживанні в їжу овочів і фруктів, забруднених яйцями цього паразита. Личинки, що розвиваються з яйц в тонкій кишці, проникають через її стінки в кровоносні судини системи ворітної вени і в печінку, звідти через печінкові вени і нижню порожнисту вену в праву половину серця і мале коло кровообігу. Проникнувши через мале коло кровообігу в бронхіоли, личинки рухаються вгору до гортані і глотці, звідки з відхаркувальний мокротою потрапляють в кишки. Статеве дозрівання глистів завершується через 2-3 міс., І самки починають відкладати яйця. Одна самка аскариди відкладає в добу до 240 тис. Незрілих яєць, які з калом виділяються назовні.
Патогенез аскаридоза
Патогенез аскаридоза охоплює міграційну (ранню) і кишкову (пізню) фази. Головне в патогенезі аскаридозу — сенсибілізація організму хворого продуктами обміну аскарид. Тому під час міграції личинок аскарид виникають еозинофільні і лімфогістіоцітние інфільтрати, ендартеріїт, мікронекрози, крововиливи в стінку тонкої кишки, печінка і легені. Травмуючи стінку кишки, вони можуть привести до її некрозу. Рух дорослих аскарид в кишкової фазі є причиною спазмів кишок в результаті роздратування нервових закінчень і токсікоаллергіческімі дії продуктів обміну цих гельмінтів.
Це може привести до розвитку спастичної кишкової непрохідності. При аскарідозних непрохідності кишок порушується васкуляризация їх стінки, виникають некрози, перфорації і гнійний перитоніт. Інвазія аскаридами жовчних і панкреатичних проток може послужити причиною розвитку в цих органах гнійно-некротичних процесів. Інкубаційний період при аскаридозі складає 6-10 днів.
Клініка аскаридоза
У міграційній фазі аскаридозу у хворого виникає сухий кашель, іноді з геморагічної мокротою, температура тіла підвищується до субфебрильних значень. У легких хворих вислуховуються сухі і вологі крепітіруюгціе хрипи, а також ділянки укорочення перкуторного звуку. Іноді збільшуються печінка і селезінка. При помірній інвазії хворого турбують біль у суглобах, біль у м'язах, свербіж шкіри і загальна слабкість. Кишкова фаза іноді протікає в стертій формі, при якій, проте, не виключено розвиток важких ускладнень. Часто хворі скаржаться на підвищену стомлюваність, головний біль, поганий сон, зниження апетиту, нудоту, зрідка блювання, переймоподібний біль в животі. У одних хворих спостерігаються проноси, у інших — запори або відразу обидва симптому.
Діагностика аскаридозу
У ранній фазі аскаридозу проводяться багаторазове дослідження мокротиння на наявність в ній личинок і серологічні реакції. В пізній фазі вирішальне значення має виявлення у випорожненнях яєць аскарид (через 2-3 міс. після зараження). Іноді результати цього дослідження можуть бути негативними, якщо в тонкому кишечнику залишаються лише самці або старі гельмінти. У таких випадках діагноз аскаридозу підтверджується виявленням в сечі хворого летючих жирних кислот (мурашиної, оцтової). Копрологическое дослідження більш вірогідно по методикам Калантарян і Фюллеборна. При рентгенологічному дослідженні легенів в ранній фазі аскаридозу визначаються одиничні (точкові), множинні і навіть займають цілу долю легені інфільтрати. Щоб зафіксувати 'міграцію' інфільтратів, рентгенівські знімки роблять кілька разів з перервами. Ці інфільтрати називаються еозинофільними, оскільки при аскаридозі в крові спостерігається еозинофілія (синдром Леффлера). Під час рентгеноскопії кишок можна виявити аскариди, які відображаються на екрані у вигляді світлих стрічок шириною 0,3-0,5 см на тлі контрастної маси. При дослідженні шлункового вмісту майже у 20% хворих на аскаридоз виявляють характерну підвищену загальну кислотність, а у 50% — Ахілія.
Лікування аскаридозу
У міграційній фазі аскаридозу застосовують вермокс по 100 мг 2 рази на добу. Курс лікування цим препаратом становить 1-2 дня. Ефективний також тіабендазол, добова доза якого складає 25-50 мг / кг маси тіла, препарат приймають в 2-3 прийоми. Курс лікування їм становить 5-7 днів. У кишкової фазі використовують цілий арсенал медикаментозних засобів. Традиційним засобом проти аскаридозу є піперазин. Він не вимагає дієтичного режиму і малотоксичний. Призначають його по 1,5-2 г 2 рази на добу через 1 год після їди. Курс лікування піперазином становить 2 дні. Також застосовують декаріс (левамізол), який призначають по 150 мг один раз перед сном. Протипоказанням для застосування декариса є вагітність. Застосовується також комбатрін в дозі 10 мг / кг маси тіла. Ефективні в лікуванні хворих на аскаридоз також нафтамон, Дифезил, медамін, а також кисень, який вводять по 1500 мл у шлунок через зонд. Курс лікування киснем становить 2 дні. Протипоказанням для застосування кисню є виразкова хвороба. Універсальним засобом проти всіх гельмінтозів і протозойних інфекцій є альбендазол. Він пригнічує полімеризацію тубуліну в організмі паразитів, що призводить до загибелі не тільки дорослих паразитів, але і їх яєць і личинок (цист).
Ще в минулому столітті академік К.І. Скрябін відзначав, що хірург повинен вважати гельмінтози не тільки причиною різноманітних хірургічних хвороб, а й бути готовим до хірургічних ускладнень, які вони викликають. Встановлено, що частота таких ускладнень при аскаридозі серед жителів того чи іншого регіону прямо пропорційна ступеню поширення аскаридозу серед них. Одне з перших місць серед хірургічних ускладнень, що викликаються гельмінтозами, займає непрохідність кишок, яка при аскаридозі може бути спастичної (аскарідозних ентероспазм). При цьому характерно різке невідповідність загального важкого стану хворих на висоті нападу коліки і в цілому задовільного, за відсутності болю. Разом з тим патогномонічних затримка випорожнень і газів спостерігається в середньому в 67% випадків аскаридозу. При обтураційній непрохідності кишок, викликаної аскаридозом, патогномонічною ознакою може бути новоутворення (глистная пухлина) тістоподібної консистенції, трохи хворобливе, буквально зникає під пальцями, а потім з'являється знову іноді в іншому місці. При аскаридозі може статися заворот кишок і інвагінація, виникнути глистова дивертикулит Меккеля при обтурації кишок аскаридами. Кишковий аскаридоз може призвести до гострого апендициту і навіть до механічної жовтяниці, холециститу, холангіту, множинним абсцесу печінки, гострого панкреатиту. Описані випадки аскаридоза сечових і статевих органів і навіть гострої аскарідозних асфіксії.
сказ
Перші ознаки сказу виникають, як правило, на місці укушенной рани. У цьому місці пацієнти відчувають свербіж, тягне і ниючий біль, біль неврологічного походження за течією нервів, що пролягають поблизу до рани. Рубець на місці укушенной рани іноді запалюється, стає болючим при пальпації.
Протягом цього захворювання розрізняють продромальную стадію, стадію розвитку хвороби (стадія порушення) і стадію паралічу, що закінчується летальним результатом.
Клініка сказу
Інкубаційний період сказу триває 30-90 днів, дуже рідко — менше 10 днів. Найкоротший інкубаційний період спостерігається при укусах в область обличчя та голови, найдовший — при поодиноких укусах тулуба і кінцівок. Скорочується він при значних пошкодженнях тканин і у дітей.
В продромальной стадії температура тіла субфебрильна, хворий відчуває загальну слабкість, головний біль, сухість у роті. Апетит погіршується, мова покривається нальотом. Згодом у хворого підвищується чутливість до зорових і слухових подразників, виникає гіперестезія, відчуття здавлювання в горлі, сон порушується (хворого турбують нічні кошмари), згодом у нього розвивається безсоння. Стан хворого поступово погіршується: у нього виникають безпідставний страх, апатія, його починають турбувати думки про смерть.
Продромальні явища з часом посилюються, у хворого виникають нудота, нерідко блювота, пітливість, мідріаз (при цьому реакція зіниць на світло збережена). Перший клінічний напад хвороби ( 'пароксизм сказу') виникає зазвичай в результаті дії будь-якого зовнішнього подразника. Приступ супроводжується тремтінням тіла, особливо рук (голова і тулуб при цьому відхиляються назад), хворобливими судомами м'язів глотки, що є причиною задишки инспираторного типу, і триває кілька секунд.
Зовнішніми подразниками, що викликають розвиток нападу, є: слабкі рухи повітря (що виникають при відкриванні дверей, ходінні біля хворого на відстані навіть 3-4 м), спроби випити ковток води, з часом сам вигляд води і навіть згадка про ній, яскраве світло, гучний звук, дотик до шкіри, поворот голови, напруга під час сечовипускання і т. п. Ненормальна реакція хворого на рух повітря носить назву аерофобії, на воду — гідрофобія, на світло — фотофобії, на звук — акустікофобіі.
Поразка периферичної нервової системи відбувається в стадії порушення, рідше — в продромальний період, і воно призводить до розвитку парезів, паралічів черепно-мозкових нервів або кінцівок і параплегії.
Через деякий час збудження змінюється апатією , хворий лежить нерухомо, його обличчя, руки і тіло покриваються потім. У нього відбувається рясне слинотеча. Риси обличчя хворого загострюються, маса тіла знижується. Після закінчення періоду збудження і зникнення паралічу стан хворого дещо поліпшується: хворий може самостійно їсти і пити, вільно дихати. Так зване 'заспокоєння' триває 1-3 діб, у хворого і у тих, хто його оточує, з'являється надія на одужання. Однак в подальшому стан хворого поступово погіршується до тих пір, поки не настає раптова смерть.
Психічні розлади при сказі можуть приймати найрізноманітніші форми — від астенічного синдрому до афективних розладів (апатія, тривога, страх). Зіниці хворого при цьому розширюються, з рота рясно виділяється слина, особа приймає страдницький вираз. Пароксизми сказу змінюються різкою астенією і адинамією аж до прострації. Свідомість при цьому зазвичай збережено.
Діагностика сказу
Діагностика сказу грунтується на даних епідеміологічних, клінічних та лабораторних досліджень. З анамнезу хворого слід з'ясувати, чи не потрапляла слина хворих тварин на його неушкоджену шкіру, відчувалася їм біль в області давнього укусу в продромальному періоді хвороби, емоційно-психічний стан хворого після укусу, з'ясувати подальшу долю вкусив його тваринного (загинуло, знаходиться під ветеринарним наглядом, зникло). При огляді хворого слід звертати увагу на стан рубців на місці укушених ран, зіниць, наявність пітливості і слинотечі. Найбільше діагностичне значення мають напади гідро-, аеро-, акустікофобіі, афективного збудження і агресія. Для діагностики істотним є циклічність прояву симптомів захворювання.
Диференціальна діагностика сказу
Сказ слід диференціювати з правець, істерією, отруєнням атропіном, енцефалітом, лісофобіей. При правці відбувається тонічний спазм м'язів, після нападу тонус їх залишається підвищеним, спостерігаються тризм і опістотонус. М'язи кистей і стоп в судомний напад при правці не втягуватися. Свідомість при цьому збережено, марення і галюцинації відсутні.
Лісофобія (страх перед можливістю захворіти на сказ) виникає в осіб з порушеною психікою, при цьому у них відсутні вегетативні розлади (мідріаз, пітливість, тахікардія і ін.) і циклічність прояву симптомів. Аерофобія при цьому зазвичай не виникає. У стані наркозу клінічні симптоми у хворих на лісофобіей повністю зникають.
У лабораторній діагностиці сказу застосовуються такі методи, як метод флуоресценції антитіл (цим методом визначається вірусний антиген в відбитках мозку і слинних залоз померлих людей і тварин), гістологічний метод (визначення тел Бабеша-Негрі), биопроба (виділення вірусу сказу з мозку і слинних залоз тварини після його інтрацеребральні зараження), реакція нейтралізації вірусу (визначення титру антитіл в сироватці крові людей і тварин).
Лікування сказу
Ефективних методів лікування сказу не існує. Застосовується симптоматична терапія, спрямована на захист хворого від дії зовнішніх подразників, зниження збудження, підтримку і нормалізацію водного балансу в його організмі.
Хворого ізолюють в окрему палату, максимально обмежують можливі шуми, рух повітря, яскраве світло. За ним ведуть постійне спостереження.
Прогноз несприятливий. Достовірні дані про одужання пацієнтів при запущеній формі захворювання відсутні.
Профілактика сказу. Виявлення та знищення хворих тварин. Обов'язкова реєстрація та щеплення домашніх тварин, ізоляція бродячих тварин, запобігання контакту домашніх тварин з дикими (лисицями, вовками), лабораторна діагностика кожного випадку захворювання, карантин у вогнищі захворювання, санітарно-просвітницька робота.
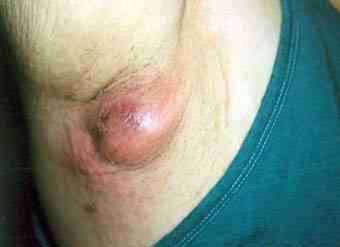
Гидраденит
Гидраденит (hidradenitis) — гостре гнійне запалення потових залоз. У народі гідраденіт називається хмиз вим'я.
Етіологія і патогенез гидраденита
Захворювання викликає переважно золотистий стафілокок. Сприятливими факторами для розвитку гидраденита є екзема, дерматит, недотримання правил особистої гігієни, підвищена пітливість, груба епіляція.
Збудник проникає в виводить проток потових залоз, а потім і в саму залозу. Виникає запальний інфільтрат з подальшим гнійним розплавленням тканин.
Клініка гидраденита
Початок захворювання гострий. Виникає інфільтрат багряно-червоного кольору, найчастіше він локалізується в пахвовій, рідше — в клубової і околозаднепроходной областях, а також в області околососкового кружечка. Інфільтрат розташовується поверхнево, інтимно спаяний зі шкірою, поступово збільшується, набуває конусоподібну форму. У місці інфільтрату відчувається різко виражений біль, рука хворого набуває вимушене положення (відведена від тулуба). Через 10-12 днів в центрі інфільтрату виникає розм'якшення. Температура тіла підвищується до 38-39 ° С. Можливі симптоми загальної інтоксикації: тахікардія, слабкість, головний біль, відсутність апетиту.
Гидраденит відрізняється від фурункула і карбункула відсутністю гнійно-некротичних стрижнів, від лімфаденіту — поверхневим розташуванням і інтимної спайкою зі шкірою.
Лікування гидраденита
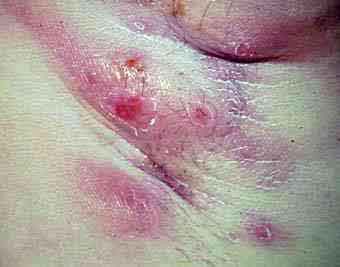
карбункул
Карбункул (carbunculus) — гостре велике гнійно-некротичні запалення декількох суміжних волосяних мішечків або сальних залоз з утворенням загального інфільтрату, некрозу шкіри і підшкірної жирової клітковини в результаті тромбозу судин.
Етіологія і патогенез карбункула
Збудниками карбункула є золотистий або білий стафілокок, рідше — стрептокок, а також асоціації мікроорганізмів. Сприятливими умовами для виникнення захворювання є гіпо- та авітамінози, цукровий діабет, імунодефіцитний стан. Найчастіше карбункул виникає на задній поверхні шиї і потилиці, спині, попереку і стегнах, а також на верхній і нижній губах. Захворювання починається з освіти запальногоінфільтрату, що охоплює кілька суміжних волосяних мішечків. В області інфільтрату порушується мікроциркуляція крові, виникає стаз і тромбоз капілярів, який швидко призводить до утворення великої зони некрозу шкіри, підшкірної жирової клітковини і глибоко розташованих тканин. Тканини піддаються розплавляються, при цьому гній може виділятися через уражені фолікули. Гнійно-некротичний інфільтрат за зовнішнім виглядом нагадує бджолині стільники. Після відшарування некротичних мас рана наповнюється грануляціями, і утворюється грубий рубець.
Клініка карбункула
Спочатку утворюється швидко поширюється інфільтрат з поверхневими пустулами. В області інфільтрату виникає різка біль, що розпирає. Шкіра над інфільтратом стає червоною, напруженою, набряклої, що зовні нагадує сито. З пустул виділяється велика кількість сіро-зеленого гною. Тканини некротизируются. Виникають чіткі ознаки загальної інтоксикації: тахікардія, нудота, блювота, сильний головний біль, гіпертермія до 39-40 ° С, лейкоцитоз, зсув формули крові вліво, відсутність апетиту, безсоння. Якщо карбункул локалізується на обличчі, явища інтоксикації виражені набагато сильніше, аж до непритомності. Після відшарування некротизованихтканин і видалення гною вираженість ознак інтоксикації значно слабшає.
Ускладнення карбункула
Карбункул ускладнюється лимфангиитом, лімфаденітом, тромбофлебітом, гнійним менінгітом, сепсисом. Обов'язково слід провести диференціальну діагностику карбункула з сибіркою.
Лікування карбункула
Хворих з карбункулом в обов'язковому порядку госпіталізують в хірургічне відділення для комплексного лікування. Оперативне втручання проводиться під загальним знеболенням. Воно полягає в адекватному видаленні некротизованих тканин аж до їх межі зі здоровими. Внаслідок тромбозу судин кровотеча при оперативному втручанні зазвичай невелика. На післяопераційну рану накладається пов'язка з антисептиками на основі декаметоксину (декасан, Горостен), з мазями на гідрофільній основі (левосин, нитацид), лікувальні композиції з гідрофобною-гідрофільні властивості (флотоксан). У перші дні пов'язки міняють щодня. Активно застосовуються протеолітичні ферменти (хімопсін, трипсин, террілітін, папаїн, стрептодеказа). Внутрішньом'язово, а в тяжких випадках і внутрішньовенно вводяться антибіотики широкого спектру дії, а згодом (після антибіотикограми) — препарати, до яких чутливі висіяне мікроби. Застосовується також дезінтоксикаційна терапія (Сорбілакт, реосорбілакт, сольовими розчинами), при необхідності — гемосорбція. Таку комплексну терапію доцільно доповнити методами корекції стану вегетативної нервової системи (Біогальванізація, виброакустической терапією, светотерапией). У хворих на цукровий діабет важливим етапом в лікуванні карбункула є строгий регулярний контроль динаміки гіперглікемії і глюкозурії, а також їх корекція.
Таким чином, лікування хворих з карбункулом в післяопераційний період проводиться за всіма правилами лікування гнійних ран з активним застосуванням сучасних антисептиків, протеолітичних ферментів, дезінтоксикаційну терапію, методів стимуляції імунітету, корекції вуглеводного обміну і діяльності вегетативної нервової системи.