Термін «контактний дерматит» має на увазі появу будь-яких запальних процесів на шкірних покривах, причиною яких стає вплив подразника або алергену. Основні ознаки контактного дерматиту можуть спостерігатися безпосередньо після впливу збудника, або протікати у вигляді реакції уповільненого типу.
Епідеміологія
Фото захворювання
Види захворювання
залежно від причин, викликають патологічні процеси на шкірі, а також характеру перебігу захворювання класифікують на такі види:
- Простий контактний дерматит. Виникає внаслідок прямого впливу провокуючих речовин, факторів, умов зовнішнього середовища на шкірні покриви. Найчастіше перші симптоми з'являються негайно, а також не виходять за межі зони впливу подразника.
- Алергічний контактний дерматит. Ознаки захворювання розвиваються внаслідок уповільненої алергічної реакції, тобто перший контакт з подразником викликає вироблення специфічних комплексів антитіл (фаза сенсибілізації), які і призводять до запальних процесів на шкірі після повторного взаємодії з тим самим алергеном (фаза клінічного прояву). Область поширення запалень зазвичай перевищує розміри зони контакту з алергеном.
Причини появи контактного дерматиту
Основною причиною, яка викликає симптоми контактних дерматитів, є безпосередній вплив дратівливих речовин на шкірні покриви . Простий контактний дерматит найчастіше спостерігається у працівників хімічних або забруднюючих шкіру виробництв, а також при тривалому впливі високих або низьких температур навколишнього середовища, тертя або тиску. Сонячна радіація, нейтронне або рентгенівське опромінення можуть стати причиною променевого або фотодерматиту. Побутова хімія, яка містить кислоти і луги, розчинники, керосин, фенол при використанні без захисних рукавичок може привести до такого явища, як контактний дерматит на руках. Деякі види рослин при дотику викликають опік епідермісу і поява ознак контактного дерматиту.
Алергічний дерматит найчастіше обумовлений схильність організму до явищ атопії, що призводить до підвищеної чутливості шкірних покривів на взаємодію з алергенами. При наявності збоїв у функціонуванні клітин імунної системи (Т-лімфоцитів) реакція на повторне потрапляння алергену полягає в появі характерних ознак дерматиту.
Найбільш поширеними подразниками є:
- сплави нікелю, міді, хрому, кобальту;
- латекс і гума, синтетичні матеріали для одягу;
- рослини (цитрусові, деякі квіти, хвойні дерева, лишайники, цибулю і часник, селера і т.д.);
- косметичні засоби та побутова хімія, а точніше що входять до їх складу консерванти, ароматизатори, хімічні сполуки, ПАР;
- клеї, лаки, віск, фарби, герметики і т.д .;
- зовнішні лікарські засоби, особливо креми з вмістом кортикостероїдів, антибіотиків, нестероїдних протизапальних засобів, анестетиків, антімікотіков і т.д.
Симптоми і ознаки
Зона поширення шкірних симптомів безпосередньо пов'язана з областю впливу алергенів.
Контактний дерматит на ногах може проявлятися при опіку рослинами, носінні одягу, випрати із застосуванням дратівливих синтетичних миючих засобів. Запалення на обличчі найчастіше спостерігаються при впливі компонентів косметики. Наприклад, дерматит повік може бути обумовлений застосуванням неякісної туші для вій.
Гострий контактний дерматит виражається в появі дрібних папульозні елементи, великих бляшок, що піднімаються над поверхнею шкіри, або везикул, наповнених серозною рідиною, різних розмірів. Верхні шари епідермісу запалені, з видимою набряком, яскраво-червоного або рожевого відтінків. При опіку соком рослин або хімічними речовинами можуть формуватися великі пухирі з чіткими кордонами з еритемою навколо. Протягом 3-7 днів набряк спадає, а з бульбашок починає сочитися прозоре або мутнувате виділення. Процеси мокнуть тривають, як правило, не більше 14 днів, після чого на поверхні шкіри утворюються корки, після загоєння відставляти гіпопігментовані ділянки і сильне лущення. Інтенсивний свербіж, печіння, біль може супроводжувати всі стадії розвитку дерматиту
Деякі різновиди дерматитів (наприклад, променевої) можуть призводити до атрофії шкіри і формування рубців на місці глибоких виразок або на ділянках з процесами некрозу тканин.
Стадії розвитку дерматиту
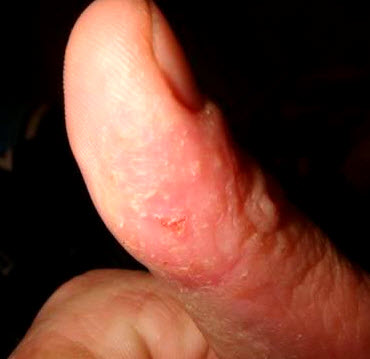
Протягом дерматитів прийнято розрізняти 3 основні стадії:
- Гостра. Характеризується появою висипань, свербіння, мокнення шкіри.
- Подострая. Запальні явища стихають, на місці бульбашок висипу формуються корости і лусочки.
- Хронічна . Рецидиви захворювання спостерігаються в міру впливу дратівливих факторів. Шкіра в місці локалізації ознак дерматиту в періоди ремісій знаходить щільну структуру з лихенизацией, сухістю, лущенням.
Контактний дерматит у дитини
Алергічні контактні дерматити у дітей нерідко пов'язані із застосуванням дратівної косметики для догляду або гігієни шкіри , а також проявляються у вигляді реакції шкіри на дотик латексних, металевих предметів або іграшок, під дією холоду або сонячних променів.
Прості контактні дерматити здатні виникати при постійному терті або тиску елементами взуття чи одягу, взаємодії шкірних покривів з побутової хімією (наприклад, при пранні одягу агресивними пральними порошками). Дерматити у новонароджених часто обумовлені використанням неякісних підгузників, а також застосуванням деяких кремів або присипок для області паху і сідниць.
При перших симптомах контактного дерматиту у дитини необхідно звернутися до лікаря для встановлення природи захворювання, а також усунути передбачуваний подразник.
Наслідки і ускладнення захворювання
Прості контактні дерматити, як правило, не викликають серйозних ускладнень і проходять при усуненні подразника. У деяких випадках на шкірі можуть залишитися ділянки гипопигментации або рубцевої тканини, що обумовлено глибоким пошкодженням шкірних покривів.
Основна неприємність, якої загрожує даний дерматит перехід його в хронічну форму , а іноді в екзему . Розчісування запалених зон нерідко сприяє появі ознак мікробної екземи, піодермії. Мікротравми шкіри провокують проникнення грибкових і вірусних збудників ВПЛ, герпесвірусних інфекцій, лишаїв.
Діагностика
При виникненні ознак простого контактного дерматиту при зборі анамнезу лікар з'ясовує вид подразника, характер і тривалість його впливу на шкіру. У разі підозри на алергічну природу патологічних процесів поводятся шкірні проби (алерготести), оцінка стану імунної системи (імунограма); при приєднанні інфекції виконується мікроскопічна діагностика збудника і визначення його чутливості до лікарських препаратів.
Лікування контактного дерматиту
При тяжкому перебігу контактного дерматиту (наприклад, при наявності ознак некрозу), а також в разі повторних епізодів алергічного дерматиту призначається системна терапія:
- Антигістамінні препарати (дезлоратадин, кестин, супрастінекс, фексадін, цетиризин, супрастин тощо.).
- Очні краплі з антигістамінну дію при явищах алергічного дерматиту повік (аллергодил, сперсаллерг, ОПАТАНОЛ ®).
- Системні кортикостероїди в якості препаратів другої лінії (преднізолон, гідрокортизон). Використовуються при важко піддаються лікуванню алергічних контактних дерматитах.
- Седативні засоби (настоянка кореня півонії, валеріана, персен, пустирник).
- ентеросорбенти (полісорб, ентеросгель) рекомендуються при хронічній формі контактних дерматитів.
Зовнішня терапія простого контактного дерматиту полягає в проколі великих пухирів і обробці шкіри борним спиртом, а також рідиною Бурова (у вигляді пов'язок). Після стихання гострих процесів призначаються мазі з кортикостероїдами (преднизолоновая, адвантан, клобетазон, сінафлановая, целестодерм, локоід, белосалик).
При лікуванні алергічного контактного дерматиту використовуються:
- Обробка запалених ділянок шкіри розчинами анілінових барвників.
- Антигістамінні засоби місцевої дії (псило-бальзам, фенистил-гель).
- Препарати цинку (скін-кап, Фридерм-цинк, цінокап) для підсушування мокли ділянок.
- Мазі або креми для прискорення регенерації шкіри і зняття сухості (Радевіт, прополіс-мазь, Відестім, ментолові мазь, Д-пантенол, бепантен).
- Ванночки для рук з низкою, чистотілом, корою дуба.
- Антибактеріальні мазі (ерітроміціновая, линкомициновую) в разі поразки шкіри бактеріальними збудниками.
Лікування народними засобами в домашніх умовах
 При необтяжених формах контактних дерматитів допомогти впоратися із захворюванням можуть засоби народної медицини:
При необтяжених формах контактних дерматитів допомогти впоратися із захворюванням можуть засоби народної медицини:
- Дрібно натертий картопля (150 грам) змішують зі столовою ложкою меду, після чого мазь наноситься на уражені зони і залишається на всю ніч під плівкою.
- Ванночки для рук з настоєм ромашки, валеріани, кропиви і материнки, взятих в рівних частинах, допоможуть позбутися від явищ дерматиту в короткі терміни. На літр води необхідно додати 2 ложки такого рослинного збору.
- Корисним буде прикладання до шкіри замочених в окропі трав (лопуха, меліси, календули). Після того, як сухе або свіже рослина розм'якне, його подрібнюють і накладають на тіло в вигляді компресу на 1-2 години.
- Мазь з 1 ложки обліпихової олії холодного віджиму і такого ж кількості гіпоалергенного крему для тіла допоможе прискорити загоєння шкіри після зникнення мокли явищ.
- При сильному свербінні можна втирати в шкіру соки, вичавлені з яблука, огірки.
- Настій кропу на рослинній олії (100 р рослини на 400 мл. Олії), що знаходився в темному місці 3 тижні, застосовується для протирання шкіри при свербінні і дискомфорті.
- Листя волоського горіха подрібнити, взяти 1 ложку і залити сировину водою (200 мл.). Закип'ятити, настояти 3 години. Засіб застосовується у вигляді компресів на хворі місця.
- Березові бруньки також використовуються в боротьбі з дерматитами. Відваром з них (2 ложки на 300 мл. Води) можна протирати шкіру тіла або особи, а також прив'язувати у формі компресу. Таким же способом готується і застосовується і відвар з листя винограду.
Профілактика
Для виключення виникнення простих контактних дерматитів необхідно виробляти всі роботи з хімічними речовинами, побутовими засобами і лакофарбовими матеріалами тільки з використанням захисних рукавичок і одягу.
Щоб уникнути ризику пошкодження шкіри в виробничих умовах є обов'язковим носіння спецодягу і взуття. При знаходженні в лісі, в саду необхідно захищати відкриті ділянки тіла для запобігання опіку їдким соком рослин.
Рекомендується робити кілька додаткових полоскань всього одягу, що контактує зі шкірою, а також купувати якісну гіпоалергенну косметику і засоби гігієни. Важливим правилом є і придбання одягу тільки з натуральних тканин, а також відповідає розміру, з відсутністю жорстких деталей.

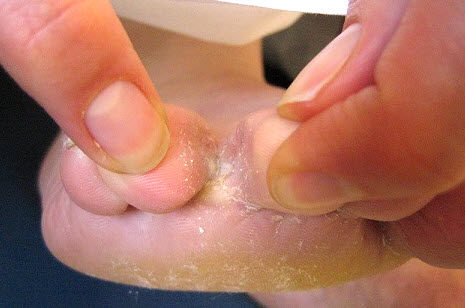

 Перед застосуванням препаратів проти грибка стопи проводяться підготовчі заходи з ліквідації явищ кератинізації (ороговілості, мозолів, лусочок), а також для зняття запалення і набряку. З цією метою використовуються:
Перед застосуванням препаратів проти грибка стопи проводяться підготовчі заходи з ліквідації явищ кератинізації (ороговілості, мозолів, лусочок), а також для зняття запалення і набряку. З цією метою використовуються: 
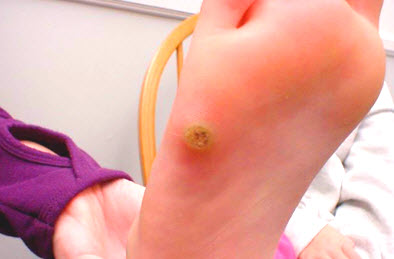
 Популярний метод — змазування бородавок соком чистотілу . Свіжий віджатий сік листя і стебел рослини наноситься на освіту 2-3 рази на добу до його зникнення.
Популярний метод — змазування бородавок соком чистотілу . Свіжий віджатий сік листя і стебел рослини наноситься на освіту 2-3 рази на добу до його зникнення. 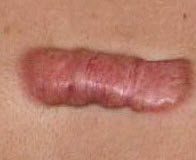 Оскільки колоїдні і гіпертрофічні рубці розрізняються за зовнішніми ознаками і зонам локалізації, можна виділити симптоми, характерні для колоїдного рубця:
Оскільки колоїдні і гіпертрофічні рубці розрізняються за зовнішніми ознаками і зонам локалізації, можна виділити симптоми, характерні для колоїдного рубця: 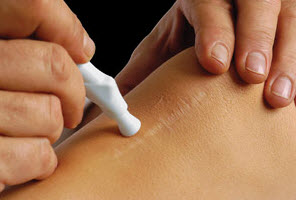 Головні напрямки терапії — загальне консервативне, місцеве лікування і фізичні методи впливу на рубець.
Головні напрямки терапії — загальне консервативне, місцеве лікування і фізичні методи впливу на рубець. Серед лікарських рослин сприяють позбавленню від колоїдного освіти ромашка, деревій, японська сафори, фенхель, мокриця, м'ята , герань, звіробій. Застосовуються у вигляді аплікацій, компресів, примочок. Наприклад, компрес з мокриці виконується наступним чином: листя рослини добре утрамбовують в банку, заповнюють її соняшниковою олією. Після ставлять в темне місце на термін два тижні. Потім засіб проціджують і прикладають до рубця на 20-30 хвилин під бавовняну пов'язку. Той же рецепт можна використовувати і для виготовлення масляного лосьйону з інших рослин.
Серед лікарських рослин сприяють позбавленню від колоїдного освіти ромашка, деревій, японська сафори, фенхель, мокриця, м'ята , герань, звіробій. Застосовуються у вигляді аплікацій, компресів, примочок. Наприклад, компрес з мокриці виконується наступним чином: листя рослини добре утрамбовують в банку, заповнюють її соняшниковою олією. Після ставлять в темне місце на термін два тижні. Потім засіб проціджують і прикладають до рубця на 20-30 хвилин під бавовняну пов'язку. Той же рецепт можна використовувати і для виготовлення масляного лосьйону з інших рослин. 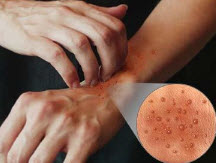
 У терапії захворювання основними напрямками є десенсибілізація, придушення запалення в організмі, корекція порушень функцій імунної системи. Методи і способи лікування атопічного дерматиту включають:
У терапії захворювання основними напрямками є десенсибілізація, придушення запалення в організмі, корекція порушень функцій імунної системи. Методи і способи лікування атопічного дерматиту включають:  Легкі форми атопічного дерматиту можна успішно лікувати в домашніх умовах . Важливо, щоб компоненти рецептів не викликали індивідуальної непереносимості у пацієнта:
Легкі форми атопічного дерматиту можна успішно лікувати в домашніх умовах . Важливо, щоб компоненти рецептів не викликали індивідуальної непереносимості у пацієнта: 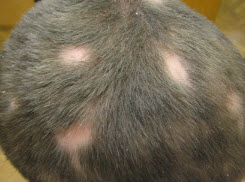 Захворювання може вражати будь-яку ділянку шкіри або голови. Перші ознаки іноді можна не помітити, особливо якщо вони виникають в волосистої частини голови. Поступово волосся починає рідшати, ламатися біля основи, випадати. З'являється свербіж, лущення; через 1-1,5 тижні можна помітити чітко окреслені межі вогнища запалення. Зазвичай формується 1-2 вогнища великого розміру, навколо яких з'являються гнійні везикули, дрібні папули. Випадання волосся посилюється, їх обламані кінці покриті сірим нальотом.
Захворювання може вражати будь-яку ділянку шкіри або голови. Перші ознаки іноді можна не помітити, особливо якщо вони виникають в волосистої частини голови. Поступово волосся починає рідшати, ламатися біля основи, випадати. З'являється свербіж, лущення; через 1-1,5 тижні можна помітити чітко окреслені межі вогнища запалення. Зазвичай формується 1-2 вогнища великого розміру, навколо яких з'являються гнійні везикули, дрібні папули. Випадання волосся посилюється, їх обламані кінці покриті сірим нальотом.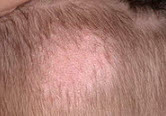 Основна небезпека, яку представляє стригучий лишай його висока заразність і перехід в хронічну форму . Навіть перехворівши стригучий лишай в дитинстві, при неправильному лікуванні висока ймовірність рецидивів захворювання в пізньому віці. Уражені ділянки після одужання можуть покриватися шрамами, рубцями, а відновлення волосяного покриву голови зажадає значних зусиль.
Основна небезпека, яку представляє стригучий лишай його висока заразність і перехід в хронічну форму . Навіть перехворівши стригучий лишай в дитинстві, при неправильному лікуванні висока ймовірність рецидивів захворювання в пізньому віці. Уражені ділянки після одужання можуть покриватися шрамами, рубцями, а відновлення волосяного покриву голови зажадає значних зусиль.  Протигрибкові препарати (міконазол, клотримазол, мікосептін, кетоконазол). У разі глибокого ураження шкіри або нігтьових пластин застосовують гризеофульвин. Оскільки цей препарат має ряд побічних ефектів, при непереносимості його замінюють ламізілом.
Протигрибкові препарати (міконазол, клотримазол, мікосептін, кетоконазол). У разі глибокого ураження шкіри або нігтьових пластин застосовують гризеофульвин. Оскільки цей препарат має ряд побічних ефектів, при непереносимості його замінюють ламізілом.  У легких випадках захворювання, які не поширюються на великі зони тіла, терапію протигрибковими мазями можна доповнити методами, пропонованими народною медициною:
У легких випадках захворювання, які не поширюються на великі зони тіла, терапію протигрибковими мазями можна доповнити методами, пропонованими народною медициною:  зміна кольору плям в залежності від кліматичних умов: на сонці вони світлішають, знебарвлюються, в холодний період знаходять темний відтінок;
зміна кольору плям в залежності від кліматичних умов: на сонці вони світлішають, знебарвлюються, в холодний період знаходять темний відтінок;  Терапія кольорового позбавляючи може проводитися амбулаторно, за винятком випадків приєднання бактеріальної інфекції з розвитком ускладнень. Лікування має бути комплексним, з одночасним застосуванням системних і місцевих препаратів, оскільки в монорежиме мазі і креми не здатні проникати в потові залози і волосяні цибулини і повністю знищувати збудника хвороби:
Терапія кольорового позбавляючи може проводитися амбулаторно, за винятком випадків приєднання бактеріальної інфекції з розвитком ускладнень. Лікування має бути комплексним, з одночасним застосуванням системних і місцевих препаратів, оскільки в монорежиме мазі і креми не здатні проникати в потові залози і волосяні цибулини і повністю знищувати збудника хвороби: 
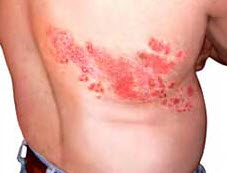 Прогноз для хворих на оперізувальний лишай, в цілому, сприятливий, за винятком його менінгоенцефалітіческой форми. Наслідки можуть залишитися після будь-якого різновиду хвороби у вигляді ураження рухових нервів, що викликає часткові паралічі. Також ускладнення позбавляючи здатні зачепити внутрішні органи, приводячи до гепатиту, виразок дванадцятипалої кишки, пневмонії, ураження сечового міхура. Найнебезпечніші ускладнення — герпетичний енцефаліт; також тяжкі наслідки загрожують особам з ВІЛ-інфекцією. Параліч лицьового нерва після вушної або очної форми позбавляючи призводить до перекосу особи на одну сторону; ті ж різновиди захворювання часто викликають часткову або повну сліпоту і глухоту, втрату смакових відчуттів, нюху. Шкірні прояви включають глибокі рубці, омертвіння ділянок шкіри.
Прогноз для хворих на оперізувальний лишай, в цілому, сприятливий, за винятком його менінгоенцефалітіческой форми. Наслідки можуть залишитися після будь-якого різновиду хвороби у вигляді ураження рухових нервів, що викликає часткові паралічі. Також ускладнення позбавляючи здатні зачепити внутрішні органи, приводячи до гепатиту, виразок дванадцятипалої кишки, пневмонії, ураження сечового міхура. Найнебезпечніші ускладнення — герпетичний енцефаліт; також тяжкі наслідки загрожують особам з ВІЛ-інфекцією. Параліч лицьового нерва після вушної або очної форми позбавляючи призводить до перекосу особи на одну сторону; ті ж різновиди захворювання часто викликають часткову або повну сліпоту і глухоту, втрату смакових відчуттів, нюху. Шкірні прояви включають глибокі рубці, омертвіння ділянок шкіри. 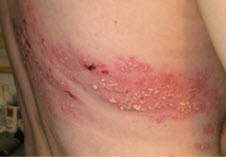 У більшості випадків постановка діагнозу не складає труднощів. Симптоми оперізувального лишаю легко ідентифікуються при огляді хворого та зборі анамнезу з його слів. При проведенні загального аналізу крові у більшості пацієнтів з гострою стадією спостерігається лейкоцитоз, помірне прискорення ШОЕ, лімфоцитоз. При великих зонах ураженнях шкірних покривів ШОЕ може підвищуватися до 40 мм / год. Дослідження спинномозкової рідини викликає необхідність тільки при важких формах лишаю. Утруднення може викликати діагностика захворювання на початковій стадії розвитку. Оскільки в перші дні шкірні прояви відсутні, оперізуючий лишай нерідко плутають із запаленнями підшлункової залози, нирок, інфарктом, апендицитом. При виконанні досліджень серця (ЕКГ, УЗД) можуть спостерігатися відхилення, так як лишай найчастіше викликає герпетичну кардиопатию, що ще більше ускладнює диференціювання з інфарктом. Також виникають складнощі постановки діагнозу через схожість симптомів з гострою екземою, пикою. У цьому випадку застосовується мікроскопічне дослідження вірусу, серологічні методи, визначення типу вірусу методом ПЛР з крові або вмісту бульбашок.
У більшості випадків постановка діагнозу не складає труднощів. Симптоми оперізувального лишаю легко ідентифікуються при огляді хворого та зборі анамнезу з його слів. При проведенні загального аналізу крові у більшості пацієнтів з гострою стадією спостерігається лейкоцитоз, помірне прискорення ШОЕ, лімфоцитоз. При великих зонах ураженнях шкірних покривів ШОЕ може підвищуватися до 40 мм / год. Дослідження спинномозкової рідини викликає необхідність тільки при важких формах лишаю. Утруднення може викликати діагностика захворювання на початковій стадії розвитку. Оскільки в перші дні шкірні прояви відсутні, оперізуючий лишай нерідко плутають із запаленнями підшлункової залози, нирок, інфарктом, апендицитом. При виконанні досліджень серця (ЕКГ, УЗД) можуть спостерігатися відхилення, так як лишай найчастіше викликає герпетичну кардиопатию, що ще більше ускладнює диференціювання з інфарктом. Також виникають складнощі постановки діагнозу через схожість симптомів з гострою екземою, пикою. У цьому випадку застосовується мікроскопічне дослідження вірусу, серологічні методи, визначення типу вірусу методом ПЛР з крові або вмісту бульбашок. 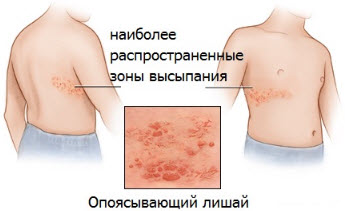
 Легкі форми оперізуючого лишаю можуть лікуватися вдома згідно з приписом фахівця; при поширених формах пацієнта поміщають в стаціонар.
Легкі форми оперізуючого лишаю можуть лікуватися вдома згідно з приписом фахівця; при поширених формах пацієнта поміщають в стаціонар. При неускладненому перебігу хвороби особам з нормальною функцією імунної системи можна застосовувати рецепти народної медицини для позбавлення від оперізуючого лишаю:
При неускладненому перебігу хвороби особам з нормальною функцією імунної системи можна застосовувати рецепти народної медицини для позбавлення від оперізуючого лишаю: 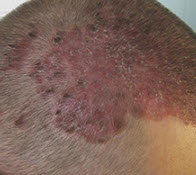 Псоріатичні бляшки швидко збільшуються в розмірах, з'єднуючись з сусідніми і утворюючи цілі пластини на голові.
Псоріатичні бляшки швидко збільшуються в розмірах, з'єднуючись з сусідніми і утворюючи цілі пластини на голові.  Терапія захворювання складна, тривала і включає кілька підходів із застосуванням різних груп методик:
Терапія захворювання складна, тривала і включає кілька підходів із застосуванням різних груп методик:  У період загострення зняти свербіж, пом'якшити шкіру голови і усунути запалення допоможуть народні методи:
У період загострення зняти свербіж, пом'якшити шкіру голови і усунути запалення допоможуть народні методи: