Рак щитовидної залози становить до 5% всіх вузлів тиреоїдної тканини. В останні роки відзначається дворазове збільшення числа хворих на цю патологію. Ймовірно, не тільки зростає захворюваність, але і поліпшується діагностика раку щитовидної залози.
Групи ризику
Вузлові освіти в залозі вкрай широко поширені в регіонах йодного дефіциту. Всі пацієнти повинні уважно обстежитися на предмет онкологічного процесу.
Особливо високий ризик раку:
- у людей, які отримали в минулому дозу іонізуючого випромінювання,
- у пацієнтів тривало хворіють на зоб і тиреоїдит (більше 10-15 років),
- у чоловіків з вузловим зобом,
- у жінок із зобом і пухлиною молочної залози, статевих органів, кишечника, наднирників ,
- у всіх осіб з обтяженою спадковістю по .
Ці групи хворих повинні проходити діагностичні заходи в повному обсязі кожні 6 місяців . Регулярне спостереження ендокринолога дозволяє виявити у пацієнта перші ознаки раку щитовидної залози.
Симптоми захворювання
Ознаки онкологічного процесу в щитовидній залозі залежать від форми і локалізації пухлини, рівня гормонів, наявності метастазів.
Умовно всі симптоми можна розділити на:
- ознаки об'ємного утворення,
- ознаки пошкодження навколишніх тканин,
- збільшення шийних лімфовузлів,
- гормональні зміни,
- ракову інтоксикацію.
Об'ємне утворення або вузол виявляється у більшості пацієнтів при огляді або УЗД. Новоутворення відрізняється швидким зростанням, горбистої поверхнею, нерухомістю по відношенню до навколишніх тканин.
Пошкодження навколишніх тканин пов'язано з проростанням раку в гортань, трахею, стравохід, поворотний нерв і т. Д.
Ознаки раку щитовидної залози:
- осиплість голосу,
- задишка і ядуха при фізичному навантаженні і в спокої,
- утруднене ковтання твердої їжі.
Лімфатичні вузли збільшуються з боку ураженої раком частки щитовидної залози. Вони зазвичай безболісні, гладкі, більше 2 см в діаметрі.
Гормональні зміни виявляються не так часто. Їх знаходять у 1% всіх хворих на рак щитовидної залози. Найчастіше мова йде про зниження функції (гіпотиреозі).
Ракова інтоксикація - це загальне прояв всіх онкологічних хвороб. Для неї характерна слабкість, стомлюваність, зниження апетиту, блідість шкіри, субфебрилітет або лихоманка, порушення сну, зниження опірності до інфекцій, головні болі.
Ранні симптоми раку залози
На ранніх стадіях захворювання якихось істотних скарг на своє самопочуття пацієнти не пред'являють. Рак щитовидної залози може тривало протікати непомітно.
Найбільш ранні симптоми раку щитовидної залози:
- наявність щільного вузла в щитовидній залозі,
- різке зростання вузлового освіти,
- виявлення збільшених лімфатичних вузлів.
Якщо пацієнт регулярно відвідує ендокринолога і проходить УЗД, то ймовірність виявити рак на перших стадіях зростає.
Ознаки захворювання за даними досліджень
За результатами УЗД, радіоізотопного сканування, рентгена, томографії можна запідозрити онкологію.
Найбільш підозрілими є вузли:
- поодинокі,
- зростаючі більш ніж на 0,5 см за півроку,
- розташовані в перешийку,
- рясно кровоснабжающие,
- неимеющие капсули,
- неоднорідні за структурою.
Найбільш часто злоякісними виявляються ті вузли, які за даними радіоізотопного сканування є «холодними».
На рентгенограмах виявляються псаммозние тільця. Це дрібні ділянки відкладення кальцію в вузлі щитовидної залози часто свідчить про онкологію.
Томографія (комп'ютерна та магнітно-резонансна) дозволяє оцінити внутрішню структуру вузла, інфільтрацію в оточуючих тканинах, стан лімфатичної системи. Великі одиночні новоутворення з неоднорідною структурою мають найбільший шанс опинитися на онкологічні.
Аналізи крові також дають уявлення про наявність злоякісного процесу. При раку щитовидної залози може бути виявлено:
- анемія,
- прискорення ШОЕ,
- гіпотиреоз, тобто низький рівень гормонів (відносно рідко),
- високий рівень базального і стимульованого кальцитоніну (при медулярної раку).
Клітинне дослідження
Самі точні дані про процес в щитовидній залозі дають цитологічне і гістологічне дослідження .
Біопсія виконується на амбулаторному етапі, а гістологія - під час або після хірургічного втручання.
Якщо в отриманому матеріалі виявляються ракові клітини, то це однозначно свідчить про онкологію щитовидної залози (карциномі). Якщо гістолог встановлює діагноз вузловий зоб за результатами пункції, то ймовірність раку 2%. Якщо в біопсії знайдені тільки колоїд, кров, групи фолікулярного епітелію, то ризик онкології близько 5%. Якщо виявлена фолікулярна неоплазія, то в 50% випадків можлива злоякісна карцинома.
Ознаки повторного раку щитовидної залози
Новоутворення щитовидної залози можуть рецидивувати після видалення. Щоб уникнути повторення злоякісного процесу пацієнту рекомендується прийом левотироксину в дозі більше терапевтичної.
Для виявлення рецидиву онкології використовується огляд, УЗД, сцинтиграфія, біопсія, аналізи крові.
При огляді шиї може бути виявлено збільшення регіональних лімфатичних вузлів, наявність твердого новоутворення в області післяопераційного шва.
Ознаки рецидиву раку по УЗД - повторне утворення вогнищ в зоні щитовидної залози. Вузли мають неправильну форму і рясно кровоснабжаются.
Сцинтиграфия з радіоактивним йодом може виявити ділянки тиреоїдної тканини в зоні післяопераційного рубця. Крім того, цей метод допомагає виявити регіональні та віддалені метастази раку щитовидної залози.
Гістологія і цитологія необхідні для оцінки клітинного складу новопосталих вузлів. Якщо знайдені клітини з атипией або карцинома, то ймовірність рецидиву практично 100%.
У крові оцінюють рівень тиреоглобуліну. Після радикального видалення всієї тканини щитовидної залози через рак ця речовина в крові не виявляється. Якщо тиреоглобулін все-таки є за даними аналізів, то це свідчить про відновлення онкологічного процесу.
Що таке гострий тиреоїдит
Рідкісне запальне , яке супроводжується лихоманкою, називають гострий тиреоїдит.
Виділяють дифузну і осередкову форму захворювання. Дифузна форма охоплює всю тканину щитовидної залози, а вогнищевий — тільки частково.
Крім того, цю хворобу поділяють залежно від виду запалення на негнійного і гнійну форми. У будь-якому випадку причиною гострого тиреоїдиту найчастіше є інфекція.
Етіологія захворювання
фактором, що ушкоджує при гострому тиреоїдиті найчастіше є мікроорганізми. Інфекція проникає в тканину залози:
- через кров (гематогенний шлях),
- через лімфу (лімфогенний шлях),
- через контакт (прямим шляхом).
через біологічні рідини (кров і лімфу) потрапляють бактерії та найпростіші з інших вогнищ інфекції в організмі. Спровокувати гострий тиреоїдит може і хронічна і гостра хвороба. Наприклад, причиною інфікування щитовидної залози буває: запалення придаткових пазух, ангіна, пневмонія, сепсис.
Контактний шлях — найрідкісніший. У його випадку мікроорганізми потрапляють в щитовидну залозу через рану. Умовою інфікування є пошкодження капсули органу. Є певна ймовірність цього ускладнення після медичних втручань. Наприклад, тонкоигольная аспіраційна біопсія може спровокувати розвиток цієї хвороби, якщо всі заходи антисептики не будуть дотримані.
Гнійне розплавлення тканин викликають:
- піогенні бактерії (стафілокок, стрептокок, кишкова паличка, клебсієла і ін.),
- гнильні анаеробні клостридії,
- інші мікроорганізми (кандиди, актиноміцети, сальмонели).
негнійного запалення може бути як інфекційним, так і асептичним. Вважається, що гострий тиреоїдит без інфекції буває в десятки разів рідше, ніж інфекційний. Ймовірно, в частині випадків асептична форма захворювання встановлюється помилково. Така ситуація можлива, якщо результат мікробіологічного дослідження спотворює лізис (розпад) бактерій.
Причиною неінфекційного гострого тиреоїдиту може стати:
- опромінення іонізуючою радіацією,
- травма області шиї,
- токсичне отруєння.
Променева навантаження на область щитовидної залози особливо висока під час радіоізотопних діагностичних і лікувальних процедур. Навіть адекватна доза фармакологічного препарату може викликати гострий тиреоїдит.
Травми передньої поверхні шиї можуть бути на роботі, в побуті, під час ДТП. Гострий тиреоїдит через пошкодження буває й інфекційних, і асептичним.
Випадки виникнення захворювання через отруєння токсичними речовинами вкрай рідкісні. Проте зафіксовані випадки після впливу на організм високих доз свинцю, окису вуглецю.
Загальне ослаблення імунітету є хорошим фоном для початку запалення щитовидної залози.
Таке зниження захисних сил організму спостерігається при:
- авітамінозі,
- переохолодженні,
- психічному стресі,
- надмірного фізичного навантаження,
- хронічному больовому синдромі і т. д.
Патологічні процеси в залозі
Під час гострого тиреоїдиту в тканини щитовидної залози послідовно розгортаються всі етапи запалення.
Стадії пошкодження тканини при захворюванні:
- альтерації,
- ексудації,
- проліферації.
Запалення руйнує тиреоцитах. У кров потрапить деяка кількість гормонів щитовидної залози, тому в ранній стадії можливі явища тиреотоксикозу. Найчастіше істотного порушення функції залози не відбувається.
Прояви
Симптоми при гострому тиреоїдиті пов'язані із загальною інтоксикацією, пошкодженням тканини залози, зміною гормонального фону.
Хворих турбує:
- сильний біль в ділянці передньої поверхні шиї,
- озноб,
- підвищення температури тіла до 39-40 градусів ,
- збільшення і хворобливість лімфовузлів на шиї,
- головний біль,
- різка слабкість,
- почастішання пульсу (більше 90-100 ударів в хвилину).
При огляді шиї лікар виявляє різку хворобливість щитовидної залози. Її обсяг може бути дещо збільшений. При вогнищевих формах біль і набряк фіксуються тільки в одній частці органу.
Щільність тканини вище на початку захворювання. Якщо в подальшому відбувається гнійне розплавлення, то при обмацуванні виявляється розм'якшення.
Шкіра над областю запалення червоніє і стає гаряче оточуючих ділянок.
Діагностика захворювання
Для підтвердження діагнозу проводять дослідження аналізів крові, структури щитовидної залози, гормонального профілю.
Рекомендується зробити:
- клінічний аналіз крові,
- кров на тиреотропин (ТТГ), тироксин (Т4) ,
- УЗД залози,
- пункційну біопсію.
В аналізах виявляється високе кількість нейтрофілів, зсув лейкоцитарної формули вліво, прискорення ШОЕ. ТТГ і Т4 найчастіше відповідають нормі. Ультразвукове дослідження може зафіксувати абсцес (обмежений ділянку гнійного розпаду тканин), збільшення лімфатичних вузлів і загального обсягу тиреоїдної тканини. Результати біопсії дозволяють судити про наявність запалення, його стадії і причини.
Лікування гострого запалення щитовидної залози
Гострий тиреоїдит лікують в умовах хірургічного відділення.
З медикаментів необхідні антибіотики, антигістамінні засоби, сольові розчини і гемодез.
Антибактеріальні засоби підбирають на підставі оцінки чутливості до них мікроорганізмів. Спочатку призначають препарати широкого спектр дії.
Антигістамінні ліки потрібні для зменшення набряку та болю, а розчини — для зняття інтоксикації.
Оперативне втручання при гострому тиреоїдиті рекомендується, якщо сформувався абсцес. Його необхідний розкрити, промити антибактеріальними засобами, дренувати.
Лікування захворювання займає близько 2 місяців. Далі працездатність повністю відновлюється. У рідкісних випадках формується тимчасова або постійна гормональна недостатність (гіпотиреоз).
Медулярний рак щитовидної залози
У структурі онкології тиреоїдної тканини на третьому місці знаходиться медулярний рак. Він зустрічається в 5-8% всіх випадків.
Прогноз для життя у хворих медуллярной формою онкології щитовидної залози гірше, ніж при папиллярной і фолікулярної.
Але в цілому десятирічна виживаність досить висока. Так, при 1-2 стадії вона дорівнює 90%, при 3 стадії — 70%, при 4 стадії — 20%.
Прогноз залежить не тільки від ступеня поширеності онкологічного процесу, а й від віку хворого, супутніх захворювань і ускладнень раку.
Прогноз також серйозніше у осіб після 50 років, у чоловіків, у хворих з синдромом МЕН-2В.
Медулярний — це онкологічний процес з елементів дифузійної ендокринної системи, розташованих в тиреоїдної тканини. Основа ракової пухлини — С-клітини, що секретують кальціотоніну. Це біологічно активна речовина підтримує сталість концентрації кальцію і фосфору в крові.
При мікроскопічної оцінки пухлини виділяють кілька варіантів структури. Найгірший прогноз при веретено-клітинної і поліморфної формі.
За даними гістології він складається з тяжів, комплексів, полів і пухкої строми. Крім клітинних мас часто виявляються однорідна речовина подібне гіалін або амілоїд.
Причини розвитку медулярної онкології тиреоїдної тканини
Медулярний рак щитовидної залози може мати генетичні причини або бути спорадичним.
Генетичні форми займають близько 20% всієї структури захворюваності.
Вони включають:
- синдром Сіппла (МЕН-2А),
- синдром Горліна (МЕН-2В),
- сімейна форма раку С-клітин щитовидної залози.
МЕН — це досить рідкісні форми множинних ендокринних неоплазій. МЕН-2 може включати двобічне ураження паращитовидних залоз, множинні феохромоцитоми, нейрофіброматоз і інші компоненти.
І МЕН-2 і сімейна форма З-клітинного раку щитовидної залози в своїй основі мають генетичну мутацію (RET-протоонкогена). Ця зміна передається у спадок і провокує розвиток двостороннього раку щитовидної залози.
Спорадичні форми, по всій видимості, пов'язані зі спонтанним виникненням мутації RET-протоонкогена у конкретного пацієнта.
Відомо, що радіоактивне опромінення не підвищує ризик захворювання.
Фактори, що провокують спорадичну мутацію невідомі.
Особливості медуллярного раку
Медулярний рак відрізняється від інших форм онкології щитовидної залози.
Особливості захворювання:
- схильність до раннього метастазування в регіонарні лімфатичні вузли,
- схильність до появи віддалених метастазів (гематогенних, лімфогенних),
- впливає на рівень кальціотоніну крові.
Скринінг
Для раннього виявлення медуллярного раку щитовидної залози при сімейних формах використовують цілеспрямоване обстеження всіх родичів пацієнта з МЕН-2. Крім того, досліджується рівень кальціотоніну крові.
Виявлення мутацій RET-протоонкогена і високого рівня кальціотоніну підтверджує високий ризик медуллярного раку щитовидної залози.
Іноді лікарі пропонують видалення щитовидної залози для профілактики цієї форми онкології. Відомо, що така тактика поліпшує прогноз для життя у родичів хворих МЕН-2.
Скринінг рецидиву
Після радикального лікування (операції) є ризик рецидиву медуллярной пухлини щитовидної залози. Відновлення онкологічного процесу пов'язують з метастатичним поширенням клітин новоутворення.
Раннє виявлення рецидиву покращує прогноз для життя пацієнта. Щоб виявити пухлину невеликого розвитку використовується скринінг. Всім пацієнтам після операції визначають рівень кальціотоніну крові один раз в три місяці. Така діагностика потрібна протягом 3-5 років після операції. Потім використовується визначення гормону один раз на півроку (довічно).
Підвищення концентрації гормону є ознакою відновлення онкологічного процесу.
Якщо у пацієнта виявлені такі результати, то його негайно госпіталізують для детального обстеження в стаціонарі і повторного хірургічного лікування.
Діагностика пухлини
Симптоми захворювання пов'язані з секретується нею гормонами, об'ємним процесом і ракової інтоксикацією.
Ознаки медуллярного раку тиреоїдної тканини:
- одиночний (щільний, швидко зростаючий) при спорадичною формою,
- двосторонні вуздечки в частках щитовидної залози (щільні, швидкорослі) при сімейних формах,
- збільшені шийні лімфовузли,
- розлади травлення,
- слабкість,
- порушення сну,
- головні болі,
- судомна готовність.
Для діагностики використовується:
- огляд та опитування,
- генетичне обстеження (пошук мутації RET-протоонкогена),
- ,
- гормональний профіль,
- ультразвукове дослідження,
- пункційну біопсію (цитологію),
- томографію (комп'ютерну томографію, магнітно-резонансну томографію),
- гістологію (під час і після операції).
Лікування
Ефективний метод лікування медуллярного раку щитовидної залози — оперативне втручання.
Лікування радіоактивним йодом не застосовується, так як С-клітини ізотоп не захоплював.
Хірургічна операція проводиться в онкологічному стаціонарі. Обсяг втручання — видалення всієї тиреоїдної тканини, регіональних лімфатичних вузлів шиї.
При віддалених метастазах оперативне втручання носить паліативний характер.
Надалі пацієнт проходить регулярне спостереження для контролю результатів лікування і раннього виявлення метастазів.
Симптоми і ознаки гіпертиреозу у жінок
Щитовидна залоза впливає на серце, нервову систему, обмін речовин. Нормальна робота цього ендокринного органа підтримується постійним надходженням йоду з їжею. Якщо тиреоїдних гормонів стає занадто багато, розвивається синдром тиреотоксикозу (гіпертиреозу). Таке захворювання може спровокувати аутоімунний процес, несприятлива спадковість, довгий проживання в регіонах зобної ендемії. У Росії 1-5% населення страждає на гіпертиреоз. Жінки хворіють істотно частіше чоловіків. Ознаки патології бувають виражені в різному ступені. У одних пацієнток самопочуття майже не страждає, у інших є серйозні скарги.
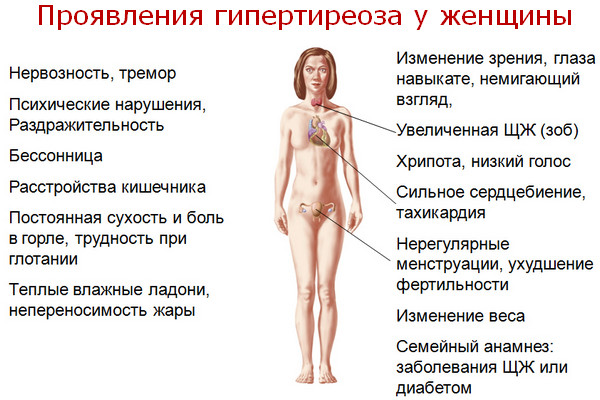
Зміна зовнішності у жінок на гіпертиреоз
Представниці прекрасної половини людства гостро реагують на зміни власної зовнішності. Іноді саме ці ознаки змушують жінок обстежитися у лікарів.
:
- зниження маси тіла,
- підвищення зволоженості шкіри,
- блиск очей,
- ламкість нігтів,
- підвищена ламкість і випадання волосся,
- набряки на ногах.
на початку захворювання жінки на гіпертиреоз виглядають більш привабливо і молодо. Їх шкіра має менше ознак старіння (зморшок, птозу). Крім того, призводить до схуднення без дієт.
Гипертиреоз без лікування призводить до порушень з боку серця, шлунково-кишкового тракту, нервової системи. Це захворювання виснажує організм, тому початковий позитивний ефект для зовнішності зникає.
Надлишок тироксину і трийодтироніну сприяє втрати кальцію. Якщо гіпертиреоз не лікувати, то у жінок швидко розвиваються остеопороз, множинний карієс, порідіння волосся і ламкість нігтів.
Симптоми з боку статевої системи
Функція статевої системи тісно пов'язана з роботою щитовидної залози. Якщо у жінки надлишок тироксину і трийодтироніну, то високий ризик порушень менструального циклу, безпліддя, самовільних абортів.
Гипертиреоз при вагітності тече відносно сприятливо. У другому і третьому триместрі може бути спонтанна ремісія. Якщо лікування все-таки потрібно, то дози тиреостатиков невеликі.
Надлишок тиреоїдних гормонів підвищує тонус матки. Гіпертиреоз при вагітності в основному небезпечний через ризик викидня на ранніх і пізніх термінах.
Після пологів найчастіше настає рецидив або загострення захворювання. У жінки яскраво проявляються всі . Часто це унеможливлює грудне вигодовування. Іноді ознаки хвороби такі важкі (серцева недостатність, гіпертонія, виснаження), що потрібне лікування в стаціонарі.
Ознаки ураження серця
Надлишок тиреоїдних гормонів впливає на ритм серця. У жінок з'являється тахікардія (пульс більше 90 ударів в хвилину). Таке почастішання ритму серця спочатку може бути малопомітним. Згодом жінки починають помічати погану толерантність до фізичних навантажень. Те що раніше робилося легко, тепер може викликати втому і задишку. Важко підніматися по сходах, бігти, йти в швидкому темпі.
З боку серця при гіпертиреозі характерні і аритмії. Ці перебої в ритмі суб'єктивно сприймаються як паузи або провали, поштовхи. У найважчих випадках розвивається миготлива аритмія.
Підвищена функція щитовидної залози відбивається і на артеріальному тиску. Постійна гіпертензія або кризи бувають при будь-якого ступеня гіпертиреозу.
Загальні симптоми ураження серця при всіх захворюваннях: болі за грудиною, набряки на ногах, стомлюваність і слабкість.
Лікування серцевих проявів тиреотоксикозу проводиться спільно кардіологом і ендокринологом. Часто достатнім буває нормалізувати рівень гормонів і рекомендувати бета-блокатори.
Симптоми ураження нервової системи
Жінки на гіпертиреоз стають особливо чутливими і вразливими. Їх постійно долають страхи і тривоги. Завжди є явна дратівливість, яка призводить до конфліктів в сім'ї і на роботі. Нервозність проявляється не тільки в скандалах і словах. Жінка стає більш метушливого, рухомий, постійно змінює позу, жестикулює, перебирає руками різні предмети.
Більшість пацієнток відзначають погіршення сну. Порушення проявляються безсонням або іншими порушеннями. Дуже часто змінюється потреба в нічному відпочинку. Жінки відчувають, що висипаються за 4-5 годин. Крім того, досить часто спостерігається переривчастий сон, раніше пробудження, труднощі засипання.
Для лікування емоційних порушень при гіпертиреозі потрібні заспокійливі, снодійні, анксіолітики. Психотерапевти можуть рекомендувати антидепресанти та інші серйозні препарати.
Інші ознаки захворювання
Гіпертиреоз може призводити до вторинного цукрового діабету. В такому випадку у пацієнтки можуть з'явитися всі характерні симптоми гіперглікемії: сильна постійна спрага, сухість у роті, свербіж шкіри, рясне сечовипускання.
Лікування такого цукрового діабету проводиться за допомогою суворої дієти і таблетованих препаратів. Введення інсуліну звичайно не потрібно.
Поразка травного тракту при гіпертиреозі проявляється посиленням апетиту і моторики. Жінка може зіткнутися з неконтрольованим почуттям голоду. Переїдання при підвищеній функції щитовидної залози не призводить до ожиріння. Більшість жінок різко худнуть, навіть якщо багато їдять.
Посилення моторики призводить до діареї. Часті рідкі випорожнення ніяк не пов'язаний з раціоном.
В основі лікування порушень травлення і інших симптомів при захворюванні щитовидної залози — нормалізація рівня гормонів. Терапію починають з великих доз тиреостатиков. Лікування проводиться під контролем тиреоїдних гормонів і тиреотропіну, клінічного аналізу крові. Якщо терапія недостатньо ефективна, то жінці може знадобитися операція. Альтернативою хірургічного втручання є лікування радіоактивним йодом.
Як проявляється аутоімунний тиреоїдит
Спадкові фактори і несприятлива екологічна обстановка можуть стати причиною порушень імунітету. Якщо захисні сили організму працюють неправильно, то виникають гострі і хронічні захворювання. Найбільш прості такі реакції — алергії на різні хімічні, харчові, побутові агенти. У більш важких випадках розвиваються аутоімунні хвороби. Будь-яке таке захворювання викликане агресією захисних сил організму проти власних тканин. Аутоімунне запалення може вражати нирки, шкіру, суглоби, статеві залози і інші органи. Не є винятком і щитовидна залоза.
Хронічний тиреоїдит — аутоімунне ураження тканини щитовидної залози. Захворювання відноситься до надзвичайно поширеним серед деяких груп населення. В цілому близько 2% всіх людей мають аутоімунне ураження щитовидної залози. Жінки хворіють в 7-10 разів частіше за чоловіків. В ендемічних по зобу регіонах захворюваність вище в 2-5 разів. Найбільш уразливі жінки старше 40-50 років. Серед них на аутоімунний тиреоїдит хвора кожна десята.
Ознаки захворювання
Хронічне запалення щитовидної залози може тривалий час не мати ніяких проявів . Симптоми аутоімунного тиреоїдиту з'являються при вираженому зміні ендокринної функції або розмірів органу.
У нормі щитовидна залоза виробляє тиреоїднігормони з йоду і інших компонентів. Якщо запалення руйнує більшість ендокринних клітин (тиреоцитов), то гормонів стає все менше і менше. Такий недолік називається гіпотиреозом. У перший час неповноцінна функція щитовидної залози мало помітна самому пацієнту та оточуючим. На цій стадії гіпотиреоз вважають субклиническим. Його можна встановити тільки по аналізах крові на тиреоїдні гормони (Т4 і Т3) і тиреотропин (ТТГ). Надалі з'являються . У багатьох випадках порушення самопочуття пацієнти пов'язують з віком, іншими хворобами, втомою і депресією. Тільки уважне обстеження і лабораторні аналізи дозволяють точно діагностувати гіпотиреоз.
За не перевищує розмірів фаланги великого пальця пацієнта. Тому при огляді шиї ця ендокринна заліза зазвичай непомітна. За УЗД нормальним вважають обсяг тиреоїдної тканини до 18 см3 у жінок, і до 25 см3 у чоловіків. При хронічному тиреоїдиті щитовидна залоза може істотно збільшуватися в розмірах. Якщо вона стає більше 30 см3, то її вже можна добре бачити при звичайному огляді. Часто фіксується збільшення обсягу тиреоїдної тканини до 100 см3 і більше при аутоімунному запаленні. Таке збільшення сильно ускладнює життя пацієнтів. Варто відзначити, що аутоімунний тиреоїдит далеко не завжди призводить до гіпертрофії залози. Досить часто обсяг органу залишається в межах норми або навіть зменшується.
Симптоми гіпотиреозу
Зменшення концентрації в крові тиреоїдних гормонів (Т4 і Т3) призводить до стійких порушень роботи серця, шлунково-кишкового тракту, шкіри, судин, нервової системи, статевих органів. Гіпотиреоз заважає нормальному обміну речовин.
Прояви аутоімунного тиреоїдиту починають турбувати пацієнта поступово. Спочатку вираженість змін зовсім невелика. Потім розвивається важке погіршення самопочуття.
Найсуттєвіші зміни у пацієнтів пов'язані з психологічними порушеннями. Багато хто скаржиться на стійке погіршення настрою, апатію. Навіть якщо до хвороби пацієнт був життєрадісним оптимістом, то гіпотиреоз повністю змінює його світовідчуття.
Лікування і діагностику депресії проводить психотерапевт (психіатр). Якщо цей фахівець не візьме до уваги порушення функції щитовидної залози, то терапія буде неефективною.
Інші зміни стосуються зовнішності. Пацієнтів турбує підвищення маси тіла. Ожиріння розвивається і прогресує на тлі звичайного або низького апетиту. Крім того, змінюється зовнішній вигляд обличчя. Шкіра стає грубою, блідою, набряклою. Зменшується міміка, тому людина здається байдужим і неемоційним.
Порушується робота серця. В першу чергу змінюється ритм. Майже у 100% хворих виявляється брадикардія (пульс менше 60 в хвилину). Крім того, можуть бути епізоди артеріальної гіпертензії або гіпотензії. Досить часто пацієнти скаржаться на стомлюваність при фізичному навантаженні, задишку, біль в області серця.
Лабораторні симптоми гіпотиреозу
Симптоми гіпотиреозу - це не тільки зміни зовнішності і самопочуття. Основні ознаки захворювання знаходять в даних лабораторного обстеження. При діагностиці враховують рівень ТТГ, Т4 і Т3. Мають значення і інші показники.
Так, при гіпотиреозі часто виявляється анемія. Рівень гемоглобіну опускається до цифр нижче 100-110 г / л і нижче. У крові знаходять змінені еритроцити неправильної форми. Зазвичай анемія при гіпотиреозі подібна до В12-дефіцитною. Так виходить через те, що низька функція щитовидної залози поєднується з ураженням шлунка (атрофічний гастрит). Поразка слизової призводить до порушень синтезу вітаміну В12 і всмоктування заліза.
Ще один лабораторний симптом гіпотиреозу - збільшення концентрації холестерину крові. Надлишок ліпідів може стати причиною важкого атеросклерозу. Судини пошкоджуються по всьому організму. Перш за все страждає серце, головний мозок, кінцівки. Атеросклероз призводить до серцево-судинних катастроф - інфарктів, інсультів, крововиливів.
Ознаки гіпертрофії щитовидної залози
Симптом аутоімунного тиреоїдиту - збільшення розмірів щитовидної залози. Ознаки цього стану: зміна самопочуття та зовнішнього вигляду. Хворі відзначають деформацію контурів шиї. Щитовидна залоза добре помітна при закиданні голови навіть при невеликому збільшенні її обсягу. Якщо ендокринний орган досягає 40-50 см3, то стає видно при будь-якому положенні шиї і голови.
Скарги хворих при аутоімунному тиреоїдиті:
- відчуття «кома» в горлі,
- утруднення при ковтанні твердої їжі (хліб, картопля, м'ясо),
- кашель,
- дискомфорт в області шиї,
- задуха,
- дискомфорт в деякій одязі (високий комір, шарф).
Чим більше розміри ураженої щитовидної залози, тим сильніше скарги пацієнтів. При нормальному будові шиї навіть збільшення до 100 см3 не загрожує життю пацієнта. Але якщо щитовидна залоза частково розташована за грудиною, то це погіршує ситуацію. При такій анатомії зоб здавлює трахею, судини шиї, стравохід. У хворих може бути гіпоксія, блювота з'їденої їжею, головні болі, набряклість обличчя.
Досить часто у пацієнтів з хронічним тиреоїдитом виявляються вузли в тканини залози. Ці новоутворення можуть бути обумовлені аутоімунним запаленням або іншим процесом (аденома, онкологія, , кіста).
Симптоми вузла на тлі аутоімунного тиреоїдиту:
- одностороння зміна контурів шиї,
- відчуття «кома» в горлі,
- дискомфорт в деякої одязі,
- дискомфорт в деяких положеннях тіла.
Що робити при симптомах тиреоїдиту
Якщо у пацієнта є симптоми аутоімунного запалення, то для обстеження і лікування йому треба пройти консультацію ендокринолога. Лікар призначить аналізи крові, УЗД та інші процедури за показаннями.
У тому випадку, якщо хронічний тиреоїдит підтвердиться, то далі буде призначена терапія таблетками. Іноді потрібно і хірургічне лікування.
Рак щитовидної залози
Осередкові освіти щитовидної залози — широко поширене явище. У несприятливих областях по йодної забезпеченості (а до таких регіонів відноситься велика частина території Росії) до 30-50% всього населення стикаються з цією проблемою. Особливо часто вузли в тканини залози знаходять у жінок середнього і літнього віку.
Будь-яке осередкове освіту потенційно може виявитися онкологічним. Рак щитовидної залози виявляють у 1-4% пацієнтів з вузлами. Рання діагностика захворювання є запорукою відсутності негативних наслідків і одужання.
Які бувають пухлини щитовидки
Злоякісні пухлини тиреоїдної тканини класифікують в залежності від їх клітинної структури. Точна діагностика можлива тільки при цитологічному або гістологічному дослідженні, коли лікар вивчає матеріал вузла під мікроскопом. Зовнішній огляд і пальпація (промацування руками), ультразвук, радіоізотопне сканування дають мало інформації про будову новоутворення.
Класифікація злоякісних пухлин:
- папілярний (капілярний) рак,
- фолікулярний рак,
- медулярний рак,
- анапластіческій рак.
Папілярний і фолікулярний рак щитовидної залози — високодиференційовані. Вони рідко дають метастази і краще піддаються лікуванню. Папілярний рак зустрічається в 75-80% всіх випадків. Найчастіше його знаходять у людей у віці 35-50 років. На частку фолікулярних новоутворень доводиться 12-15% онкології щитовидної залози. Такі пухлини зазвичай виникають у пацієнтів 40-50 років.
— досить агресивна пухлина. Він виявляється в 5% випадків. Якщо у пацієнта обтяжена спадковість по цьому захворюванню, то у нього високий ризик зіткнутися з пухлиною (у віці від 40 до 50 років). Якщо випадків медуллярного раку в родині не було, то ймовірність захворювання підвищується після 50 років.
Медулярний рак щитовидний залози входить до складу генетичного синдрому МЕН 2 (множинні ендокринні неоплазії). У пацієнтів з такою хворобою поєднується відразу кілька новоутворень залоз внутрішньої секреції (щитовидної і паращитовидних залоз, наднирників). МЕН 2 проявляється в дитячому і молодому віці. Тому медулярний рак щитовидної залози в рамках цього синдрому спостерігається у хворих 10-30 років.
Анапластична пухлина тиреоїдної тканини — рідкісна і вкрай небезпечна патологія. Менше 5% усіх злоякісних вузлів щитовидної залози відносяться до цього типу. Зазвичай анапластичної новоутворення виявляють у людей старше 60 років. Хвороба характеризується швидкою появою метастазів. Такий рак насилу піддається лікуванню. Анапластичний рак щитовидної залози дає несприятливий прогноз для життя хворого. В середньому після виявлення хвороби пацієнти живуть менше 12 місяців.
Чому виникають пухлини тиреоїдної тканини
Рак щитовидної залози виникає по не до кінця вивченим причинам. Грають роль і спадковість, і епізоди радіоактивного опромінення, і несприятливі умови навколишнього середовища, і недолік в раціоні йоду. Відомо, що ймовірність цієї онкології в 2-3 рази вище у жінок, ніж у чоловіків.
Профілактика раку щитовидної залози складається з здорового способу життя, корекції йодної недостатності, обмеження променевих впливів.
Для запобігання онкології рекомендують підтримувати оптимальну вагу тіла протягом усього життя, займатися фізкультурою, збалансовано харчуватися. Ці заходи допомагають запобігти гормональні порушення та інші несприятливі наслідки.
Для корекції нестачі йоду в їжі і воді застосовують спеціальні препарати, йодовану сіль, морепродукти. Особливо важливо компенсувати брак мікроелемента у дітей, підлітків, вагітних.
Іонізуюча радіація в медицині використовується для діагностики (рентген, томографія, флюорографія). Щоб уникнути онкологічних наслідків, важливо виконувати ці дослідження тільки за призначенням лікаря.
Крім того, для профілактики раку щитовидної залози бажано уникати зайвого фізіотерапевтичного лікування в області голови та шиї. Також бажано обмежувати час перебування під прямими сонячними променями і не засмагати в солярії.
У пацієнтів з ризиком медуллярного раку (синдром МЕН, сімейна схильність) необхідна активна діагностика. Ультразвукове дослідження тиреоїдної залози і аналіз крові на повинні проводитися регулярно (з дитячого віку).
Як проявляється рак
Різні види раку щитовидної залози мають загальні симптоми.
При будь пухлини тиреоїдної тканини можна виявити:
- вузлове утворення,
- збільшені лімфатичні вузли на стороні ураження (метастази),
- захриплість,
- больовий синдром (на пізніх стадіях).
Кожен з цих ознак окремо ще не свідчить про наявність раку. Симптоми тільки вказують лікаря на підвищену імовірність онкологічного захворювання.
Багато злоякісні пухлини щитовидної залози є випадковою знахідкою. Такі новоутворення виявляють під час профілактичних оглядів і обстеження з приводу інших захворювань. Це пов'язано з тим, що в більшості випадків рак щитовидної залози не має ніяких симптомів.
Для точної діагностики і визначення ймовірних наслідків пухлини (метастази) при будь-якому вузловому зобі необхідно медичне обстеження. Список потрібних досліджень рекомендує ендокринолог після бесіди та огляду.
Діагностика захворювання
Діагностика раку щитовидної залози включає:
- огляд ендокринолога,
- ультразвукове дослідження,
- аналізи крові,
- цитологію (пункцію вузла),
- гістологію (відкриту або интраоперационную біопсію),
- рентген, томографію (при підозрі на метастази).
Лікар уточнює спадковість пацієнта. Якщо це необхідно, то може бути призначений генетичний аналіз мутацій протоонкогена RET (при підозрі на медулярний рак). Таке ж дослідження рекомендують і всім близьким родичам хворого (щоб уникнути пізньої діагностики і важких наслідків).
Ендокринолог оглядає шию пацієнта, обмацує область щитовидної залози і групи лімфатичних вузлів.
Підозрілими вважаються всі пальповані вузли тиреоїдної тканини. Особливо вірогідний рак у великому одиночному освіту.
Підвищує ризик онкології:
- щільна структура пухлини (тверда на дотик),
- мала рухливість тканини залози при ковтанні,
- хворобливість вузла.
Далі зазвичай рекомендується УЗД щитовидної залози. Під час цього дослідження визначають наявність вузла, його розміри, внутрішню структуру, наявність капсули, активність кровотоку. Для онкологічних новоутворень характерна відсутність чітких меж, неоднорідність, рясне кровопостачання. На УЗД можуть бути виявлені і метастази в навколишні тканини.
Все вузли розмірами більше 10 мм бажано пунктировать. Під час тонкоголкової аспіраційної біопсії на аналіз беруть невелику кількість матеріалу з пухлини. У лабораторії лікарі оцінюють клітинний склад тканини.
Матеріал для дослідження може бути взятий і вже під час операції. Тоді в терміновому порядку визначають тип пухлини і приймають рішення про обсяг хірургічного втручання.
Аналізи крові мають важливе значення при медулярної раку. Для цієї пухлини характерно підвищення рівня кальцитоніну. При інших типах новоутворень концентрація гормонів в крові звичайно нормальна. Проте, бажано досліджувати тиреотропин (ТТГ) і тироксин (Т4).
Для виявлення метастазів в лімфатичні вузли та інші органи проводять розширений діагностичний пошук. Іноді потрібно виконати томографію шиї, грудної клітки, черевної порожнини, головного мозку. Також може бути необхідний рентген кісток тазу, стегна, грудної клітини, хребта. Метастази говорять про поширення онкології за межі тканини щитовидної залози. Наслідки такого процесу є небезпечними для життя хворого.
Лікування раку щитовидки
Всі види раку щитовидної залози вимагають радикального лікування. Наслідки зростання пухлини виключно небезпечні для життя пацієнта. Навіть високодиференційовані новоутворення згодом пошкоджують навколишні тканини.
Найбільш поширена методика — операція. Хірургічне лікування раку щитовидної залози полягає в повному видаленні всієї тканини органу. Наслідком такого втручання може бути пошкодження поворотного нерва і гіпопаратиреоз.
Фолікулярний рак щитовидної залози, як і папілярний добре реагує на терапію радіоактивним йодом. Клітини пухлини накопичують ізотоп і гинуть під його впливом. Медулярний і анапластіческій рак майже нечутливі до такого методу.
Для високодиференційованих пухлин найефективнішою тактикою є поєднання операції та радіойодтерапією.
Згодом пацієнтам рекомендують приймати досить великі дози синтетичних аналогів тироксину, щоб придушити гормон гіпофіза тиреотропин (ТТГ). Ця речовина стимулює ріст клітин щитовидної залози, в тому числі і злоякісних. Таким чином, супрессивная терапія тироксином перешкоджає рецидиву раку з невиявлених метастазів.
Основні причини відчуття клубка в горлі
Дискомфорт в області шиї — досить поширений симптом. З цією скаргою пацієнти звертаються до лікарів різних спеціальностей. Іноді відразу не вдається знайти причину почуття «грудки» в горлі.
Які неприємні відчуття бувають в області шиї
Якщо ви прямуєте до лікаря зі скаргами на дискомфорт в горлі, то необхідно найбільш точно сформулювати свої відчуття.
Що саме турбує:
- постійний біль,
- біль при ковтанні,
- біль при русі (поворот голови ),
- печіння в горлі,
- першіння,
- утруднення при ковтанні твердої їжі,
- утруднення при ковтанні рідкої їжі і води,
- відчуття розпирання в області шиї,
- м'язові спазми,
- задуха (нестача повітря),
- сухий кашель,
- утруднення вдиху,
- утруднення при видиху і т. д.
Іноді точно сформулювати свої скарги складно. Простежте за тим, коли з'являються неприємні відчуття. О котрій годині вони виникають, в якому положенні тіла більше турбують, з чим пов'язані (з прийомом їжі, фізичним навантаженням, сильними емоціями).
До якого фахівця варто звернутися зі скаргами на дискомфорт в області шиї? Почніть обстеження з відвідування лікаря загальної практики або терапевта.
Причини дискомфорту
В області шиї розташовуються хребет, стравохід, дихальні шляхи, великі судини, нервові сплетення, щитовидна і паращитовидної залози, м'язи. Біль і інші скарги з боку горла виникають при функціональних розладах і захворюваннях будь-якої з цих анатомічних структур.
Крім того, дискомфорт може з'являтися і при захворюванні інших органів. Відомо, що більше половини всіх схожих симптомів пов'язані з порушеннями роботи серця і шлунка.
Роль центральної нервової системи в виникненні дискомфорту при ковтанні також вкрай висока. Деякі психічні розлади легкого та середнього ступеня супроводжуються скаргами на задуху і утруднення при їді.
Найпоширеніші причини появи відчуття «кома» в горлі
Невеликий дискомфорт в області шиї найчастіше зустрічається при остеохондрозі, гастриті, ларингіті і фарингіті. Ці захворювання вкрай поширені серед дорослих. Так, хоча б мінімальні прояви остеохондрозу є у всіх людей старше 20-25 років. Майже така ж ситуація і з патологією слизової шлунка. Поверхневий гастрит за даними ЕГДС (езофагогастродуоденоскопія) зустрічається частіше, ніж норма.
Хронічне запалення гортані, глотки, голосових зв'язок теж нерідке явище. Ларингіт і фарингіт спостерігаються у курців, працівників шкідливих виробництв, людей з великим навантаженням на голосові зв'язки (співаки, диктори, вчителі). В останні роки багато форм хронічного запалення слизової глотки і гортані пов'язані з грибковим ураженням. Ці мікроорганізми стійкі до дії антибіотиків. Якщо використовувати подібні препарати без призначення лікаря або просто занадто часто, то нормальні бактерії людського тіла гинуть і їх місце займають патогенні грибки.
Захворювання шлунка і стравоходу
Хвороби травної системи діагностує і лікує гастроентеролог. Для обстеження може знадобитися пройти ЕГДС, ультразвук черевної порожнини, рентгенографію стравоходу і шлунка.
Як гастрит або езофагіт (запалення стравоходу) може викликати «кому» в горлі? Якщо стравохід має звуження, то їжа з труднощами проходить вниз по травному тракту. Діаметр полого органу може зменшуватися через спазм, пухлини, рубця. Якщо їжа зустрічає перешкоду на своєму шляху, то іноді спостерігається відрижка (повітрям мул їжею), блювота. Контрастування стравоходу барієм добре діагностує подібні проблеми. Із сучасних методів дослідження лікарі можуть рекомендувати комп'ютерну або магнітно-резонансну томографію. Якщо у пацієнта знаходять пухлину, то обов'язково потрібно хірургічне лікування. Рубці виникають після хімічних або термічних опіків. Їх усувають оперативно або лікують симптоми за допомогою ліків.
Шлунок розташований щодо віддалено від горла. Але «кому» в області шиї може бути пов'язаний з його захворюванням. Гастрит і виразкова хвороба часто супроводжуються підвищеною кислотністю травного соку. Вміст шлунка може закидати в стравохід і обпалювати його стінки. Це викликає запалення слизової (езофагіт) і спазм м'язів. В результаті пацієнт відчуває «кому» при ковтанні і постійне відчуття тяжкості за грудиною.
Для того, щоб зрозуміти чи є патологія шлунка причиною дискомфорту в області шиї іноді рекомендується тест з омепразолом. Лікарі призначають цей препарат в середній терапевтичній дозі на короткий термін (3-4 дні). Якщо всі неприємні явища при ковтанні зникають, то саме гастрит і езофагіт вважаються причиною скарг.
Захворювання хребта
Остеохондроз пов'язаний з віковими змінами в хребті. Товщина і еластичність дисків прогресивно зменшується починаючи з 18-25 років. По суті остеохондроз є одним із проявів старіння організму.
Захворювання хребта можуть провокувати безліч скарг. Відчуття дискомфорту при ковтанні виникає через те, що структури кісток і хрящів здавлюють нервові волокна. Іншими скаргами є біль, напруженість м'язів, обмеження в рухах шиї, головні болі і запаморочення.
Діагностують і лікують остеохондроз неврологи. Обстеження включає рентгенографію, комп'ютерну томографію, УЗД судин. Іноді додатково потрібно електронейроміографія. Неврологи мають великий арсенал засобів проти захворювань хребта. Знеболюючі, протизапальні, спазмолітики дозволяють швидко зняти симптоми. Якщо остеохондроз є причиною дискомфорту в області шиї, то його лікування дозволяє позбутися від цих скарг.
Запалення слизової горла
Поразка ЛОР-органів закономірно викликає почуття «кома» при ковтанні. Хронічне ураження гортані, глотки, трахеї, голосових зв'язок протікає без підвищення температури тіла. Багато пацієнтів не замислюються про те, що саме фарингіт і ларингіт можуть бути причиною їх скарг на дискомфорт в області шиї.
Прояви «грудки» в горлі через ураження ЛОР-органів відрізняються деякими специфічними моментами. Так, хворі часто помічають зв'язок з навантаженням на голосові зв'язки. Крім того, такий дискомфорт часто описують, як першіння в горлі, печіння, біль при ковтанні, осиплість.
Діагностує і лікує захворювання слизової горла, гортані, трахеї лікар оториноларинголог (ЛОР). Для уточнення діагнозу зазвичай достатньо огляду у лікаря, взяття мазків. Іноді додатково потрібні рентгенологічні дослідження, томографія і т. П.
Дискомфорт при захворюваннях щитовидної залози
Досить часто першим лікарем до якого звертаються пацієнтами зі скаргами на дискомфорт при ковтанні є ендокринолог. Для скарги «кому» в горлі причини з боку щитовидної залози добре відомі. Дійсно, дифузний або вузловий зоб може здавлювати навколишні тканини. Також і стан після операції на тиреоїдної тканини часто провокує дискомфорт при ковтанні, больовий синдром, осиплість голосу. Проте, в більшості випадків патологія щитовидної залози не супроводжується неприємними відчуттями в області шиї.
Які хвороби можуть викликати біль в горлі? Аутоімунне запалення при хронічному тиреоїдиті, дифузному токсичному зобі не дає больових відчуттів. з вузлами і без них також не викликає сильного дискомфорту. Біль при фіксується при підгострому і . Ці хвороби протікають з підвищеною температурою тіла. Гострий тиреоїдит вимагає хірургічної допомоги, підгострий — лікується консервативно (таблетками).
Задуха і задишка при патології щитовидної залози спостерігаються рідко. Зазвичай тільки величезні розміри зоба можуть перешкоджати проходженню повітря через дихальні шляхи. Тому задуха з'являється при обсягах органу по УЗД більше 100-200 см3 (тобто в 5-10 разів більше норми). Іноді навіть такий зоб не заважає диханню. Але неправильне анатомічне розташування щитовидної залози сприяє формуванню задухи навіть при порівняно невеликому обсязі тиреоїдної тканини. Якщо зоб розташований низько, то його називають Загрудінні. Таке анатомічна будова шиї є показанням для оперативного лікування дифузного і вузлового зоба.
Здавлення навколишніх тканин при патології щитовидної залози проявляється не тільки скаргою «душить». Пацієнта може турбувати відчуття тяжкості в області шиї, утруднення при ковтанні твердої їжі, кашель і охриплість.
Ці симптоми з'являються при вузлах понад 40 мм в діаметрі і загальному обсязі залози від 30 см3. Симптоми компресії навколишніх тканин — це одне зі свідчень для хірургічного лікування захворювання тиреоїдної тканини.
Після операції деякі скарги можуть зберігатися і навіть посилюватися. Так, осиплість, захриплість, утруднення при ковтанні їжі є ознаками пошкодження поворотного нерва під час хірургічного втручання.
Набряк тканин після операції також викликає дискомфорт при ковтанні, «кому» в горлі, біль. Ці симптоми проходять через кілька тижнів після радикального лікування.
Дифузні зміни щитовидної залози
проявляються не тільки гормональними порушеннями, а й змінами структури органу. Ознаки ураження тканини виявляють за допомогою огляду, промацування і інструментальних досліджень. З додаткових методів на практиці найчастіше використовують ультразвукову діагностику.
Що оцінює УЗД
Ультразвукове дослідження — це доступна, інформативна, безболісна і безпечна технологія. За допомогою спеціального датчика на моніторі апарату формується картина будови органу. Ультразвукова діагностика не завдає шкоди здоров'ю пацієнта, так як не несе променевого навантаження.
 На УЗД щитовидної залози оцінюється:
На УЗД щитовидної залози оцінюється:
- обсяг кожної частки і перешийка ,
- однорідність тканини,
- щільність тканини,
- наявність вузлових утворень і їх будову,
- швидкість кровотоку.
У нормі ультразвукова діагностика виявляє обсяг щитовидної залози менше 25 см3 у чоловіків і 18 см3 у жінок, дрібнозернисту однорідну структуру тканини без вогнищевих утворень.
В даний час профілактичний або прицільне дослідження щитовидної залози досить часто виявляє її структурні порушення. В ендемічних по зобу регіонах (майже вся територія РФ) до третини населення має вузлові утворення. Ще більше поширені помірні дифузні зміни щитовидної залози.
Що таке дифузнізміни
Дифузні зміни — це порушення будови всієї тканини по всьому об'єму залози. Така структурна перебудова не має чіткої локалізації (вогнища).
Дифузні зміни щитовидної залози виражаються в:
- збільшення загального обсягу,
- зниженні або підвищенні щільності,
- неоднорідності тканини.
Дифузні зміни відображають негативні процеси в ендокринних клітинах. Збільшення обсягу органу відбувається під дією гормону гіпофіза (тиреотропного) або під впливом антитіл. Гіперплазія тканини часто носить захисний характер. Так, збільшення обсягу допомагає компенсувати нестачу йоду в раціоні і воді. У той же час надмірна кількість тиреоцитов провокує порушення гормонального балансу. Також на тлі гіперплазії згодом закономірно розвиваються вогнищеві новоутворення.
Зниження і підвищення щільності тканини щитовидної залози пов'язано з різними захворюваннями. Збільшення (гіперехогенность) спостерігається при розростанні сполучних волокон, відкладення кальцію, зниженні кількості колоїду. Зниження щільності (гіпоехогенне) з'являється при набряку, запаленні, злоякісному переродженні, збільшенні числа функціонуючих судин.
Сузір'я неоднорідність тканини — це грубозернисту будову щитовидної залози. На УЗД виявляють чергування ділянок зниженою і підвищеноїехогенності. Така картина характерна для аутоімунного запалення та інших захворювань.
Ознаки дифузних змін щитовидної залози на УЗД є приводом для детального обстеження в ендокринолога. Після огляду і лабораторних аналізів приймається рішення про подальшу тактики. У деяких випадках потрібно прийом медикаментів або операція, в інших — активне спостереження.
При яких хворобах зустрічаються дифузні зміни тканини
Захворювання тиреоїдної тканини в першу чергу пов'язані з аутоімунним запаленням або йодним дефіцитом.
Дифузні зміни паренхіми щитовидної залози бувають при:
- дифузному нетоксичному (,
- змішаному зобі ,
- хронічному ,
- дифузному токсичному зобі,
- підгострому тиреоїдиті і т. д.
На тлі перебудови всієї тканини іноді спостерігаються і вузли. У цьому випадку на УЗД виявляють зміни обсягу, щільності та однорідності щитовидної залози. Крім того, одночасно знаходять і осередкові освіти. Такі вузли можуть бути різного розміру. Їх внутрішня структура може бути і щільною, і рідкої. Вузли можуть мати чітку капсулу або невиражені кордону. Іноді лікарі виявляють тільки одне вогнище на тлі дифузних змін. В інших випадків вузлів може бути кілька.
дифузно-вогнищеві зміни щитовидної залози — це поява одного захворювання або поєднання різних хвороб.
Так, ендемічний зоб схильний до поступового прогресування. Якщо людина з юного віку проживає в несприятливому регіоні, то на початку його організм реагує на недолік йод дифузним збільшенням щитовидної залози. У більш дорослому віці у таких пацієнтів починають з'являються і осередки гіперплазії. До віку 40-50 років ці ділянки формують вузлові утворення. Зазвичай на тлі ендемічного зобу знаходять відразу кілька новоутворень.
У той же час, вузол в щитовидній залозі може бути і самостійним захворюванням. Наприклад, ракова або доброякісна пухлина може виникнути у пацієнта з уже наявними на аутоімунний тиреоїдит.
Щоб уточнити природу осередкового новоутворення проводять додаткову діагностику. У різних ситуаціях може знадобитися:
- тонкоигольная аспіраційна біопсія,
- сканування радіоактивним йодом,
- гістологія при хірургічному втручанні.
Тактика лікування

Дифузні зміни щитовидної залози — це ще не діагноз, а лише висновок щодо УЗД. Безпосередньо ці порушення будови тканини не вимагають ніякого лікування. З результатами ультразвуку необхідно прийти на консультацію до ендокринолога, щоб уточнити подальші дії.
Зазвичай лікарі призначають комплексне обстеження:
- аналіз на тиреоїднігормони (трийодтиронін Т3 і тироксин Т4),
- аналіз на тиреотропин гіпофіза (ТТГ),
- титр антитіл (до тіреопероксідазе і ін.).
Якщо під час обстеження виявляють гіпотиреоз (зниження функції ) або тиреотоксикоз (підвищення), то призначається медикаментозне лікування. Недолік гормонів компенсують синтетичними аналогами тироксину (рідше — трийодтироніну). Надлишкову функція щитовидної залози пригнічують тиреостатиками.
Високий титр антитіл свідчить про аутоімунному запаленні тиреоїдної тканини. Цей процес зазвичай носить хронічний характер. Аутоімунний тиреоїдит при нормальній функції — показання для регулярного спостереження у ендокринолога. Лікування може знадобитися частини жінок, які планують вагітність.
Якщо антитіл немає, то ймовірно дифузні зміни пов'язані з дефіцитом йоду. На ранніх стадіях цього процесу добре допомагають медикаменти. Спочатку рекомендують препарати з йодидом калію, потім можуть знадобитися гормони.
Хірургічне втручання при дифузних зміни щитовидної залози може проводитися з різних причин. Ендемічний зоб і хронічний аутоімунний тиреоїдит іноді викликають значне збільшення обсягу органу. Якщо тиреоидная тканина починає здавлювати навколишні тканини, то потрібно оперативне лікування. При дифузному токсичному зобі хірургічне втручання проводиться при неефективності консервативної тактики.
Як і навіщо перевіряти щитовидну залозу
 Навіть ідеальне самопочуття не виключає наявність деяких захворювань щитовидної залози. Щоб бути впевненим у своєму здоров'ї потрібно пройти профілактичне обстеження.
Навіть ідеальне самопочуття не виключає наявність деяких захворювань щитовидної залози. Щоб бути впевненим у своєму здоров'ї потрібно пройти профілактичне обстеження.
залози відповідають за роботу серця і судин, нервової тканини, травного тракту. Вони ж регулюють обмін речовин і апетит. Тиреоїдні гормони активно впливають на репродуктивну сферу. Безпліддя у чоловіків і жінок, а також проблеми з виношуванням, аномалії розвитку плода можуть бути наслідком патології щитовидної залози.
Якщо дізнатися про захворювання досить рано, то можна уникнути його важких наслідків. Так, вчасно скоригований гіпотиреоз (недолік гормонів) вже не призведе до інфаркту міокарда, зниження пам'яті, анемії. А виявлений на першій стадії рак не дасть рецидивів після радикального лікування.
Таким чином, профілактична — це спосіб уникнути ускладнень. Крім того, консультація фахівця допоможе виявити фактори ризику захворювань і прибрати їх.
Кому треба перевірити щитовидку
У Росії більшість регіонів знаходяться в зоні ризику по ендемічному зобу. Жителям всіх цих областей рекомендується один раз в 2-3 року проходити профілактичний огляд по щитовидній залозі.
Обов'язково пройти обстеження потрібно всім жінкам, які планують вагітність або вже чекають дитину.
Також варто звернути увагу на щитовидку при симптомах гіпотиреозу або тиреотоксикозу. До перших відносять депресію, підвищення маси тіла, сухість шкіри, набряки, сонливість, рідкісний пульс. А тиреотоксикоз проявляється тахікардією, безсонням, схудненням, пітливістю, нервозністю, тремтінням в пальцях рук.
Крім того, звернеться до ендокринолога потрібно і всім, хто помітив якесь новоутворення на шиї в області щитовидної залози. До лікаря варто сходити і при почутті «кома» в горлі, сухому кашлі, захриплості.
Як перевірити роботу залози
Самостійно в домашніх умовах точно оцінити функцію щитовидної залози неможливо. Для цього потрібно відвідати лабораторію і здати кров на аналіз.
Гормони щитовидної залози — це тироксин (Т4) і трийодтиронін (Т3). Їх рівень регулюється за принципом зворотного зв'язку тиреотропіном (ТТГ) гіпофіза. Щоб дізнатися, як функціонує тиреоидная тканину можна здати повний спектр гормонів: ТТГ, Т4 і Т3. Але в більшості випадків для профілактичної перевірки достатньо дослідити тільки тиреотропний гормон.
Крім гормонів бажано визначити рівень антитіл до щитовидці в крові. Якщо виявляється підвищений рівень цих агентів, то далі буде потрібно більш активна тактика спостереження. Концентрація антитіл особливо важлива при підготовці до вагітності. Для профілактики достатньо здати тільки один вид антитіл АТ-ТПО (до тіреопероксідазе).
Структура залози
Як перевірити щитовидну залозу на наявність пухлини? Розмір і будова цього ендокринного органа може оцінити лікар при огляді. Спеціаліст може виявити збільшення розмірів часток і перешийка і наявність вузлів (від 10 мм в діаметрі).
Лікарі часто рекомендують зробити ультразвукове дослідження щитовидної залози. УЗД дає багато інформації про структуру органу. У бланку результату записують розміри часток і загальний обсяг тканини, наявність вогнищевих утворень і їх характеристики, швидкість кровотоку в тканини.
УЗД — безболісна і нешкідлива процедура. Під час діагностики пацієнт не отримує променевого навантаження. Самостійно пройти УЗД можна майже в будь-який звичайній лікарні і у всіх платних клініках. Для дослідження за полісом ОМС обов'язково потрібно напрямок ендокринолога.
Обстеження при вузловому зобі
Якщо в домашніх умовах ви виявили в області шиї якесь новоутворення, то потрібно негайно сходити на прийом до ендокринолога або хірурга. залози найчастіше не вимагають операції. Але в 5% випадків таке новоутворення є рак. Звичайно, онкологічну пухлину найкраще виявити і видалити якомога раніше.
Про те, як перевірити щитовидну залозу на рак, розповість ендокринолог. Зазвичай призначається біопсія пункції. З пухлини беруть клітини на аналіз. Якщо виявляють злоякісну тканину, то далі відразу ж рекомендують радикальне лікування.
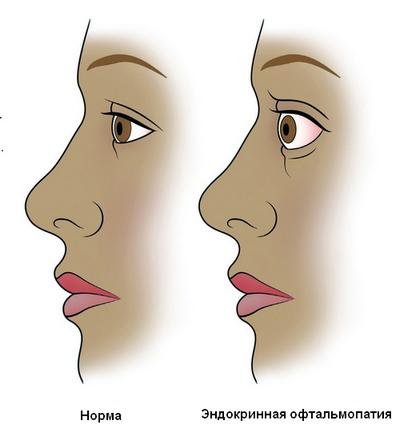
ендокринна офтальмопатія
Захворювання щитовидної залози можуть поєднуватися з ендокринною офтальмопатією. Це самостійна аутоиммунная патологія.
Ендокринна офтальмопатія — пошкодження м'яких тканин орбіти. У процес втягується в першу чергу ретробульбарна (розташована за оком) жирова клітковина. Запалення в цій галузі призводить до пошкодження ока і його рухового апарату.
Ендокринна офтальмопатія спостерігається при . Також можливо і спонтанне розвиток цієї хвороби у пацієнта без інших проблем зі здоров'ям.
Захворювання поєднується:
- в 94% випадків з хворобою Грейвса (дифузний токсичний зоб),
- в 5% випадків з хронічним (),
- в 1% випадків з нормою по щитовидній залозі.
Найбільш характерна поява симптомів пошкодження очей при дифузному токсичному зобі. Дуже часто саме наявність ендокринної офтальмопатії побічно підтверджує діагноз хвороби Грейвса. З 100% хворих дифузним токсичним зобом половина стикається із запаленням ретробульбарной сітківки.
При хронічному аутоімунному тиреоїдиті хвороба практично не виявляється. Проте, окремі випадки такого поєднання захворювань все-таки є. При тиреоїдиті ендокринної офтальмопатія частіше знаходять у стадії гіпотиреозу.
Якщо щитовидна залоза в нормі, то це практично виключає аутоімунне запалення ретробульбарной сітківки. Також ендокринна офтальмопатія виключно рідко поєднується з іншими проблемами тиреоїдної тканини крім хвороби Грейвса і зоба Хашимото.
Так, ендокринна офтальмопатія не супроводжує:
- ендемічний зоб,
- підгострий тиреоїдит,
- аденому,
- рак щитовидної залози.
Механізм розвитку аутоімунної офтальмопатії
Поразка м'яких тканин орбіти пов'язано з патологічною реакцією власних захисних сил організму. Імунітет починає сприймати ретробульбарную сітківку як чужорідну тканину і ініціює її знищення. Для цього в кров виділяється високий титр антитіл. Такі антитіла — агенти аутоагрессии. Ці хімічні сполуки специфічно орієнтовані на тканини ока. Вони приєднуються до клітин цієї області і руйнують їх. У постраждалої тканини розвивається весь стандартний процес запалення: повнокров'я і набряк. Обсяг ретробульбарной клітковини зростає. Загиблі клітини заміщаються рубцевої сполучної тканиною.
Збільшена в розмірах жирова клітковина починає здавлювати структури очі. Орбіта має кісткові стінки, тому навіть незначне підвищення обсягу м'яких тканин призводить до розвитку витрішкуватість (екзофтальм). Очне яблуко висувається назовні.
Причини аутоімунної агресії досі невідомі. Також вчені не мають і однозначної відповіді на питання, чому хвороба Грейвса і зоб Хошімото провокують ендокринної офтальмопатія. Медики з упевненістю можуть говорити тільки про найбільш ймовірних поєднаннях і варіантах розвитку захворювання.
Симптоми офтальмопатии