Зміст
- 1 Користь лляного насіння
- 2 Кому не можна приймати
- 3 Масло або відвар – що краще від холестерину?
- 4 Правила вибору готового продукту
- 5 Як приймати насіння льону від холестерину
- 6 Рецепт приготування
Регулярний прийом лляного насіння, згідно з деякими дослідженнями, допомагає зменшити ризик серцевих захворювань, діабету і навіть раку. Цей продукт містить омега-3 жирні кислоти (ЖК), лігнани і клітковину, які допомагають організму позбавлятися від надлишків харчового холестерину. Тому застосовувати насіння льону корисно для більшості навіть здорових людей.
Користь лляного насіння
Основні компоненти насіння льону, корисні при підвищеному холестерині:
- омега-3-РК – корисні жири, що захищають судини від відкладень холестерину; в кожній ложці насіння міститься 1,5 г цих корисних речовин;
- лігнани – природні антиоксиданти, що відновлюють пошкоджену клітинну оболонку епітелію, що вистилає судини, і тим самим перешкоджають формуванню холестеринових бляшок; насіння льону містить у 75 – 100 разів більше лігнанов, ніж інші рослинні продукти;
- клітковина, що зв’язує жири і харчовий холестерин в кишечнику; в насінні льону містяться розчинні і нерозчинні волокна клітковини.
Дослідження зарубіжних учених показали, що омега-3-РК володіють протизапальним ефектом, затримуючи розвиток . Крім того, вони сприяють нормалізації артеріального тиску.
Ці речовини мають антитромботичний ефект, оберігаючи стінки судин від осадження на них тромбоцитів. При цьому зменшується ризик і розвитку або інсульту. Щоденне вживання насіння льону уповільнює прогресування атеросклерозу на 75%.
Ці кислоти можуть мати значення у підтриманні нормального серцевого ритму, тому вони корисні при і серцевої недостатності.
Одне з досліджень було спеціально присвячено впливу лляного продукту на рівень холестерину. Учені протягом року спостерігали за групою жінок в постменопаузі. Кожна з них вживала 4 ложки насіння в день. У результаті через рік рівень «поганого» холестерину (ЛПНЩ) у всіх досліджуваних жінок знизився.
Рекомендуємо прочитати статтю про . З неї ви дізнаєтесь про дієту при підвищеному холестерині, ефективних народних рецептів, рекомендації по способу життя.
А детальніше про народному лікуванні атеросклерозу.
Кому не можна приймати
Лляне насіння та олію не слід вживати вагітним жінкам. Дані, отримані вченими на тварин, суперечливі. Є відомості, що застосування цих продуктів під час вагітності підвищує ймовірність раку молочної залози у потомства, однак інші дослідження спростовують такі результати. До отримання достовірної інформації вагітним краще утриматися від вживання.
З обережністю слід використовувати ці продукти людям з такими захворюваннями:
- жовчнокам’яна хвороба;
- панкреатит;
- сечокам’яна хвороба;
- виразкова хвороба шлунка;
- виразковий коліт;
- поліноз, алергічний риніт, бронхіальна астма.
Не варто давати ці продукти дітям молодше 3 років.
Масло або відвар – що краще від холестерину?
Багато експертів вважають, що краще вживати лляне насіння, ніж масло, так як в насінні присутні більше корисних компонентів, насамперед клітковина. Однак цілісні зерна частково проходять через кишечник неперетравленими. Тому перед вживанням їх необхідно подрібнити в ступці або кавомолці. Рекомендована кількість меленого насіння на добу – 2 столові ложки.
Якщо ж з них готувати відвар, то його користь буде істотно менше, ніж масла, адже при віджиманні зберігаються жирні кислоти, які погано розчиняються у воді при приготуванні відварів і настоїв.
При бажанні можна комбінувати вживання всіх цих продуктів.
Дивіться на відео про застосування насіння льону від холестерину:
Правила вибору готового продукту
У багатьох магазинах продається не тільки льняне насіння, але й льняна мука. Ці продукти ідентичні за складом. Зараз виробники дієтичних товарів додають ці інгредієнти в різні батончики, крупи, макарони, крекери, цільнозерновий хліб. Слід уважно вивчити упаковку і переконатися, що в складі є мелене насіння льону.
 При виборі масла потрібно звернути увагу на спосіб його приготування. Краще всього вибирати продукт холодного віджиму. Масло повинне продаватися в темних скляних або пластикових пляшках.
При виборі масла потрібно звернути увагу на спосіб його приготування. Краще всього вибирати продукт холодного віджиму. Масло повинне продаватися в темних скляних або пластикових пляшках.
На смак цей продукт має специфічний гіркуватий присмак. Спочатку він може здатися незвичайним, але людина дуже швидко звикає до нього і потім практично не помічає.
Зберігати олію потрібно в холодильнику не більше півроку, а після відкриття пляшки – до 2 місяців.
Як приймати насіння льону від холестерину
Лляне насіння найпростіше додавати в звичайну їжу:
- його можна їсти разом з будь-якою кашею, супом або йогуртом;
- для повного зникнення гіркуватого присмаку насіння можна додавати в різні соуси, тушковане м’ясо, котлети, запіканки.
На 1 порцію їжі можна додати 1 столову ложку мелених насіння.
Також можна використовувати і при випічці, замінюючи чверть необхідної борошна на лляну. Так можна готувати домашній хліб, булочки, вафлі, млинці.
Лляне насіння можна зберігати при кімнатній температурі протягом року. Однак при пошкодженні його оболонки корисні властивості такого продукту досить швидко зникають. Тому найкраще місце для зберігання насіння льону, як свіжих, так і мелених, — морозильна камера.
Рецепт приготування
Лляне масло можна використовувати в салатах, заправляти їм каші. Смажити на ньому не варто.
Насіння вживаються шляхом додавання в готову їжу. Крім того, є безліч цікавих рецептів з цим продуктом для приготування незвичайних, смачних і корисних страв.
 Фруктові мафіни:
Фруктові мафіни:
- півсклянки подрібнених шматочків консервованого ананаса;
- півсклянки подрібнених яблук з шкіркою;
- 2 столових ложки рослинного масла;
- злегка збите 1 велике яйце;
- 2 яєчних білка;
- 1 склянку нежирної сметани;
- чверть склянки меду;
- півсклянки родзинок або дрібно нарізаних сухофруктів;
- один з чвертю склянку пшеничного борошна грубого помелу;
- півсклянки білого пшеничного борошна;
- 1 чайна ложка суміші для випічки;
- 1 чайна ложка соди;
- чверть чайної ложки солі;
- три чверті склянки меленого льняного насіння.
Приготування: Розігріти духовку до 400°С, форму для мафінів застелити пергаментом, побризкати олією. У великій мисці змішати ананаси, яблука, рослинну олію, яйце, яєчні білки, сметану і мед, поки суміш не стане легкою і повітряної. Додати родзинки або сухофрукти. Окремо в мисці середнього розміру змішати борошно, порошок для випічки, соду, сіль і мелені лляні насіння.
Додати борошняну суміш в сметанний соус, повільно перемішуючи, до отримання злегка комковатого тесту. Заповнити форми для випічки на чверть їх глибини. Випікати в духовці 20 хвилин. З цієї кількості продуктів вийде 12 мафінів.
Кисіль: 2 чайних ложки борошна з насіння льону залити гарячою водою і помішуючи варити 10 хвилин, приймати по половині склянки перед їжею.
Настій: 2 столові ложки насіння залити склянкою окропу і залишити на 15 хвилин, потім процідити. Пити його можна за півгодини до їжі протягом дня.
Рекомендуємо прочитати статтю про . З неї ви дізнаєтесь про причини патології і фактори ризику, пов’язаних з харчуванням, дієтичних рекомендацій.
А детальніше про те, як зміцнити серце.
Лляне насіння визнано продуктом, корисним при захворюваннях серця і атеросклерозі. Його щоденне вживання дозволяє знизити рівень холестерину, а також ризик діабету та онкологічних захворювань. Такі дані були отримані в нутрициологических дослідженнях, проведених зарубіжними вченими.

 ПЕТ КТ серця і коронарних судин
ПЕТ КТ серця і коронарних судин Підготовка до ПЕТ-дослідження
Підготовка до ПЕТ-дослідження Проведення МНО в домашніх умовах
Проведення МНО в домашніх умовах
 руху в ліктьових, плечових, колінних і кульшових суглобах;
руху в ліктьових, плечових, колінних і кульшових суглобах; У деяких пацієнтів відзначається істотне зниження тиску після першого прийому препарату. Це явище названо феноменом першої дози, і частіше воно виникає при комбінованої гіпотензивної терапії.
У деяких пацієнтів відзначається істотне зниження тиску після першого прийому препарату. Це явище названо феноменом першої дози, і частіше воно виникає при комбінованої гіпотензивної терапії. За хімічним складом препаратами, які аналогічні Теразозину, є:
За хімічним складом препаратами, які аналогічні Теразозину, є: Після проковтування таблетки Кардікет швидко всмоктується через кишечник і проникає в кров.
Після проковтування таблетки Кардікет швидко всмоктується через кишечник і проникає в кров. При перевищенні дози (випадковому або навмисному) виникають симптоми отруєння, які проявляються у вигляді різкого падіння тиску, блідість шкіри, пітливості, частого і слабкого пульсу.
При перевищенні дози (випадковому або навмисному) виникають симптоми отруєння, які проявляються у вигляді різкого падіння тиску, блідість шкіри, пітливості, частого і слабкого пульсу. Незважаючи на доведену для багатьох з препаратів біологічну еквівалентність, заміна одного препарату на інший при постійних нападах стенокардії може бути проведена тільки кардіологом.
Незважаючи на доведену для багатьох з препаратів біологічну еквівалентність, заміна одного препарату на інший при постійних нападах стенокардії може бути проведена тільки кардіологом. Для того щоб отримати достовірні показники АТ, пацієнт повинен в період моніторування дотримуватися таких правил:
Для того щоб отримати достовірні показники АТ, пацієнт повинен в період моніторування дотримуватися таких правил: При недостатньому зниженні тиску є два способи вирішення цієї проблеми:
При недостатньому зниженні тиску є два способи вирішення цієї проблеми: Артинова,
Артинова,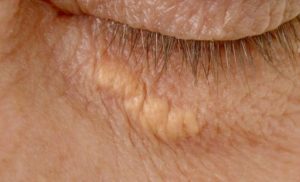 Бляшки на шкірі як ознака надмірного холестерину
Бляшки на шкірі як ознака надмірного холестерину
 Рекомендуємо прочитати статтю про те, Зі статті ви дізнаєтеся фактори ризику захворювань та їх цільові значення, варіанти оцінки серцево-судинного ризику, як провести розрахунок по таблиці Score, про що розкажуть показники ризику.
Рекомендуємо прочитати статтю про те, Зі статті ви дізнаєтеся фактори ризику захворювань та їх цільові значення, варіанти оцінки серцево-судинного ризику, як провести розрахунок по таблиці Score, про що розкажуть показники ризику. Механізм дії пов’язаний з безпосереднім впливом на обмінні процеси в міокарді. Отримання енергії здійснюється з вуглеводів (глюкоза) і жирів (вільні жирні кислоти).
Механізм дії пов’язаний з безпосереднім впливом на обмінні процеси в міокарді. Отримання енергії здійснюється з вуглеводів (глюкоза) і жирів (вільні жирні кислоти). До рівноцінним за складом препаратів належать:
До рівноцінним за складом препаратів належать: