 Судинна енцефалопатія (СЕ) може бути визначена, як порушення більш одного компонента пізнання (пам'яті, мови, уваги, візуальних і / або виконавчих функцій) причому до тієї міри, в порівнянні з преморбідним станом, при якої доходить до порушення повсякденній діяльності (зайнятість, соціальні контакти, особисте життя).
Судинна енцефалопатія (СЕ) може бути визначена, як порушення більш одного компонента пізнання (пам'яті, мови, уваги, візуальних і / або виконавчих функцій) причому до тієї міри, в порівнянні з преморбідним станом, при якої доходить до порушення повсякденній діяльності (зайнятість, соціальні контакти, особисте життя).
Поряд з судинна енцефалопатія головного мозку є найчастішою причиною .
При енцефалопатії судинного генезу мова йде про пошкодження клітин мозку. Це пошкодження може бути внутрішнім (хвороба Альцгеймера) або зовнішнім, коли має місце нестачі кисню. Захворювання може розвинутися внаслідок пошкодження кровоносних судин в головному мозку, в різних його частинах.
Захворюваність збільшується з віком, і зачіпає чоловіків і жінок в рівній мірі.
Патогенез і причини порушення
У фаховій літературі зазначається, що захворювання виникає при інфарзаціі, по крайней мере, 50 мл (до 100 мл) мозкової тканини. Що стосується стратегічного розміщення мова може йти і про меншому обсязі тканини головного мозку.

Що таке енцефалопатія неврологічний лікнеп
при судинної енцефалопатії доходить до пошкодження тканини головного мозку через тривалу гипоперфузии і , які визначають, як атеросклеротичні дегенеративні зміни в мозкових судинах з можливим тромбозом і емболією, а також внаслідок артеріопатії і мікроангіопатії різного походження, іноді з -за гіпоксично-ішемічної енцефалопатії при глобальної гіпоксії.
При енцефалопатії судинного генезу під час гіпоксично-ішемічних мозкових процесів задіяні багато інших патогенні клітини, які беруть участь в морфологічному і функціональному порушенні тканини ЦНС: при гіпоксії доходить до енергометаболіческой недостатності нейронів, до дестабілізації внутрішнього середовища нейронів, до активації апоптозу, до утворення вільних радикалів, що ушкоджують біологічні мембрани і ферменти, які, в кінцевому підсумку, призводять до зменшення числа нейронів і синапсів.
Має місце нейротрансмітерної розлад, включаючи порушення холінергічної системи, що дуже схоже на тип погіршення нейротрансмітерів при хворобі Альцгеймера.
Причини судинної енцефалопатії:
- ;
- ;
- підвищене згортання крові або тенденція до утворення згустків;
- гіпертонія (високий кров'яний тиск);
- атеросклероз (коронарних або периферичних артерій);
- генетичні чинники.
Типи захворювання
Судинна енцефалопатія етіологічно відноситься до гетерогенної групи захворювань. Відповідно до класифікації NINCDS-AIREN (National Institute of Neurological and Communication Disorders and Stroke-Association Internationale pour la Recherche et l'Enseignement en Neurosciences), визначаються наступні типи енцефалопатії судинного генезу:
- розвивається при (, множинні лакуни, , амілоїдна
 ангіопатія)
ангіопатія) - утворюється при стратегічно розташованих ;
- мультифакторна (в результатімножинних інфарктів тканини головного мозку, «малих і великих»);
- розвивається при церебральної гіпоперфузії (внаслідок зупинки серця, екстремальної гіпотензії, ішемії граничних районів);
- при інкраніальних крововиливах , включаючи ;
- внаслідок інших судинних механізмів , їх комбінації і невідомих чинників.
Симптоми судинної деменції
Ознаки розвивається судинної енцефалопатії можна розбити на кілька великих груп.
Когнітивні (мають пізнавальне значення):
- ;
- порушення мислення і судження;
- порушення орієнтації, мови і здатності до навчання;
- слабке знання.
Поведінкові (які стосуються поведінці):
- особистісні розлади, емотивність ;

- депресія, тривога;
- марення, галюцинації;
- порушення ідентифікації;
- поведінкові розлади;
- порушення сну.
Функціональні:
- труднощі в складній діяльності;
- труднощі в роботі по дому;
- самообслуговування в буденний день;
- розлади контіненціі;
- розлади комунікації;
- порушення ходи.
Симптоми судинної енцефалопатії часто починаються проявлятися раптово , нерідко після . Людина може мати в анамнезі високий кров'яний тиск, або попередні інсульти або інфаркти.
Захворювання може, але не повинно прогресувати з часом, в залежності від того, чи має людина додаткові припущення до цього. У деяких випадках симптоми можуть з часом слабшати. Якщо хвороба прогресує, її ознаки часто протікають поступово, з різкими змінами інтенсивності.
Судинна енцефалопатія з пошкодженням в області середнього мозку, однак, може привести до поступового, прогресивному погіршенню когнітивних функцій, що може виглядати, як . На відміну від людей з БА, люди з СЕ часто зберігають свою особистість і нормальні рівні емоційного реагування і на більш пізніх стадіях захворювання.
Діагностичні критерії та методи
Методи дослідження:
- збір анамнезу (сімейний анамнез, загальна анестезія, речовини, що викликають залежність, важкі хвороби);
- лабораторні тести;
- серологічне тестування;
- внутрішнє і неврологічне обстеження;
- , , .
Діагностичні критерії для СЕ:
- зниження пам'яті;
- зниження когнітивних функцій;
- помутніння свідомості;
- втрата емоційного контролю або мотивації, зміна соціальної поведінки;
- тривалість симптомів протягом не менше 6 місяців.
Початкові ознаки захворювання розпізнати важко. Необхідно відрізнити захворювання від , депресії, фізіологічних проявів старіння, .
Медикаментозне лікування єдиний вихід
Для здійснення впливу на захворювання вводився і зараз вводиться цілий ряд агентів з різних груп лікарських засобів, від вазоактивних речовин до .
Результати мета-аналізу показують, що більшість з цих препаратів не надає очевидного впливу на когнітивні здібності або подальше прогресування судинної енцефалопатії.
більшість вказівок щодо лікарських засобів відноситься до введення Пентоксифіліну і Гінкго білоба (EGb 761) .
В результаті проведеного дослідження було визначено, що обидва препарати мали невелику перевагу в порівнянні з контрольною групою, що одержувала плацебо. Деякі дослідження вказують на потенційну користь введення німодипіну підгрупі пацієнтів з подкорковой судинної енцефалопатією, однак, інші дослідження цей ефект значно розкритикували.
 Щодо інших досліджуваних речовин (Ніцерголін, , Церебролізин, ), недоступні переконливі позитивні результати досліджень або мета-аналізів, які виправдовували б їх введення при судинної енцефалопатії.
Щодо інших досліджуваних речовин (Ніцерголін, , Церебролізин, ), недоступні переконливі позитивні результати досліджень або мета-аналізів, які виправдовували б їх введення при судинної енцефалопатії.
В останні роки великі рандомізовані дослідження показали ефективність введення інгібіторів ацетилхолінестерази і мемантину у хворих із судинною і змішаної енцефалопатією.
У хворих, імовірно, є присутнім холинергический дефіцит в зв'язку з порушеннями холинергических містків підкірки і поразок холинергических ядер.
Прогресування захворювання призводить до порушення мозкових функцій і, як наслідок, до інвалідизації людини. Виникнення цих ускладнень можна запобігти шляхом своєчасної терапії та дотримання хворим усіх рекомендацій лікаря.
Профілактичний комплекс заходів
Хворим з початковою стадією енцефалопатії судинного генезу і людям з підвищеним ризиком розвитку цього захворювання можна порекомендувати такі профілактичні заходи для зниження основних факторів ризику:
- послідовний контроль артеріального тиску;
- обмеження / виключення куріння і надмірного споживання алкоголю;
- контроль маси тіла ;
- нормалізація рівня ліпідів в крові;
- послідовна компенсації будь-якого типу цукрового діабету;
- послідовне дотримання превентивних заходів проти , як немедикаментозних, так і фармакологічних;
- корекція судинних факторів ризику;
- лікування ішемічної хвороби і серцевої аритмії;
- лікування супутніх преципитирующих захворювань.
Для запобігання розвитку мультиінфарктна ураження мозку важливо обмежити повторення інсультів. Найбільш часто респонденти користуються послугами є антитромбоцитарна терапія (ацетилсаліцилова кислота, Клопідогрел, Тиклопидин), в певних випадках — антикоагулянтна терапія (Варфарин).

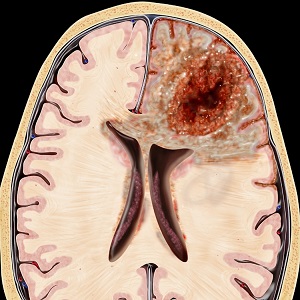 Лімфома головного мозку — це злоякісне новоутворення патологічного характеру.
Лімфома головного мозку — це злоякісне новоутворення патологічного характеру. 

 Після прийому пацієнта і збору детальної інформації з приводу симптомів, які його турбують, лікар може припустити розвиток ретікулосаркоми головного мозку, але зробити висновок реально тільки після детальної діагностики.
Після прийому пацієнта і збору детальної інформації з приводу симптомів, які його турбують, лікар може припустити розвиток ретікулосаркоми головного мозку, але зробити висновок реально тільки після детальної діагностики. 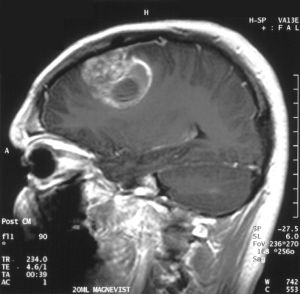
 спинномозкову рідину або в шлуночки головного мозку. Також вводяться речовини можуть виявляти в організмі інші злоякісні утворення і знешкоджувати їх.
спинномозкову рідину або в шлуночки головного мозку. Також вводяться речовини можуть виявляти в організмі інші злоякісні утворення і знешкоджувати їх. Стрес — це ряд неспецифічних реакцій організму, що виникають в результаті впливу на нього несприятливих факторів різної природи (фізичні, психологічні), які порушують його нормальне функціонування, а також стан нервової системи.
Стрес — це ряд неспецифічних реакцій організму, що виникають в результаті впливу на нього несприятливих факторів різної природи (фізичні, психологічні), які порушують його нормальне функціонування, а також стан нервової системи. 
 З огляду на, що стрес складається з трьох фаз (імпульс, стрес, адаптація), застосування методу релаксації дозволяє втрутитися в цей процес і припинити вплив імпульсу, послабити саму ситуацію, прискоривши адаптацію. Це допоможе уникнути розвитку психосоматичних порушень, а значить і захворювань, до яких вони можуть призвести.
З огляду на, що стрес складається з трьох фаз (імпульс, стрес, адаптація), застосування методу релаксації дозволяє втрутитися в цей процес і припинити вплив імпульсу, послабити саму ситуацію, прискоривши адаптацію. Це допоможе уникнути розвитку психосоматичних порушень, а значить і захворювань, до яких вони можуть призвести. 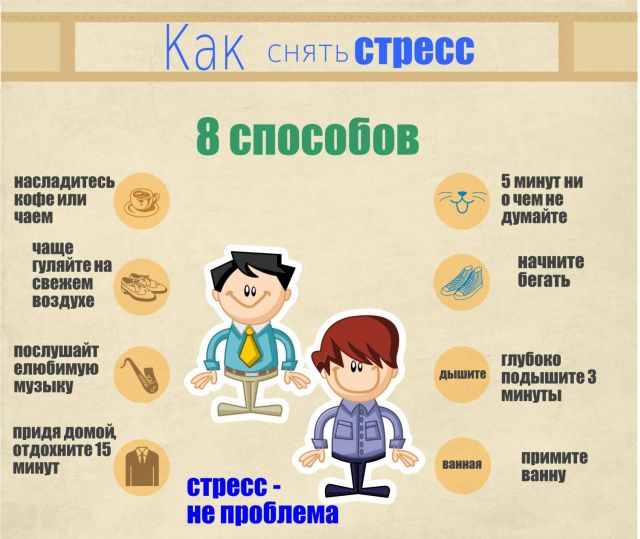

 це не допомогло, просто на час покиньте приміщення. Це допоможе абстрагуватися від ситуації і тверезо оцінити те, що відбувається.
це не допомогло, просто на час покиньте приміщення. Це допоможе абстрагуватися від ситуації і тверезо оцінити те, що відбувається.  Застосування лікарських рослин широко використовується в профілактиці стресів. Розслабити і заспокоїти допоможуть: шавлія, валеріана, м'ята перцева, ромашка, пустирник.
Застосування лікарських рослин широко використовується в профілактиці стресів. Розслабити і заспокоїти допоможуть: шавлія, валеріана, м'ята перцева, ромашка, пустирник.  Пам'ять — це специфічні процеси організації, збереження минулого досвіду з метою його використання в майбутньому або для повернення в сферу свідомості. Пам'ять — найважливіший фактор, який пов'язує три часу людини: минуле, сьогодення і майбутнє. Також це найважливіша пізнавальна функція, яка лежить в основі навчання і розвитку людини.
Пам'ять — це специфічні процеси організації, збереження минулого досвіду з метою його використання в майбутньому або для повернення в сферу свідомості. Пам'ять — найважливіший фактор, який пов'язує три часу людини: минуле, сьогодення і майбутнє. Також це найважливіша пізнавальна функція, яка лежить в основі навчання і розвитку людини. 
 У процесі старіння в організмі відбуваються зміни і порушення деяких функцій, наприклад, реакції на подразники ззовні, концентрації уваги, здатності перемикатися між різними видами діяльності.
У процесі старіння в організмі відбуваються зміни і порушення деяких функцій, наприклад, реакції на подразники ззовні, концентрації уваги, здатності перемикатися між різними видами діяльності.  слабшають всі рефлекси людини, а, отже, людина після п'янки або після прийому наркотиків не може нічого пригадати.
слабшають всі рефлекси людини, а, отже, людина після п'янки або після прийому наркотиків не може нічого пригадати.  стирання з пам'яті супроводжується неможливістю зберігати нові факти. Найбільш стійка інформація, яка тримається в пам'яті максимально довго — події з дитинства і всі навички, набуті досвідченим шляхом. Прогресуюча амнезія полягає в тому, що старі структури мозку, що зберігають найбільш ранню інформацію про життя людини більш стійкі до стирання інформації. Саме тому люди похилого віку частіше згадують молодість, а не найближчі роки.
стирання з пам'яті супроводжується неможливістю зберігати нові факти. Найбільш стійка інформація, яка тримається в пам'яті максимально довго — події з дитинства і всі навички, набуті досвідченим шляхом. Прогресуюча амнезія полягає в тому, що старі структури мозку, що зберігають найбільш ранню інформацію про життя людини більш стійкі до стирання інформації. Саме тому люди похилого віку частіше згадують молодість, а не найближчі роки.  терапевтичне лікування, правильність діагнозу вкрай важлива, тому лікар може призначити наступні методи діагностики:
терапевтичне лікування, правильність діагнозу вкрай важлива, тому лікар може призначити наступні методи діагностики:  Звернувши увагу на проблеми з пам'яттю, відразу ж необхідно звернутися за кваліфікованою медичною допомогою.
Звернувши увагу на проблеми з пам'яттю, відразу ж необхідно звернутися за кваліфікованою медичною допомогою. відновити пам'ять близькій людині.
відновити пам'ять близькій людині. Найкраща профілактика амнезії — це здоровий спосіб життя. Відмовитися від тютюнопаління, алкоголю та наркотиків — це найголовніший крок до гарної пам'яті. Також обов'язково потрібно стежити за раціоном харчування, який включає всі групи вітамінів. Пити рекомендується свіжу чисту воду.
Найкраща профілактика амнезії — це здоровий спосіб життя. Відмовитися від тютюнопаління, алкоголю та наркотиків — це найголовніший крок до гарної пам'яті. Також обов'язково потрібно стежити за раціоном харчування, який включає всі групи вітамінів. Пити рекомендується свіжу чисту воду.  Серотонін нерідко називають «гормоном щастя», так як його рівень підвищується в такі моменти як екстаз і ейфорія. Знижується рівень цього гормону в періоди депресії.
Серотонін нерідко називають «гормоном щастя», так як його рівень підвищується в такі моменти як екстаз і ейфорія. Знижується рівень цього гормону в періоди депресії. 
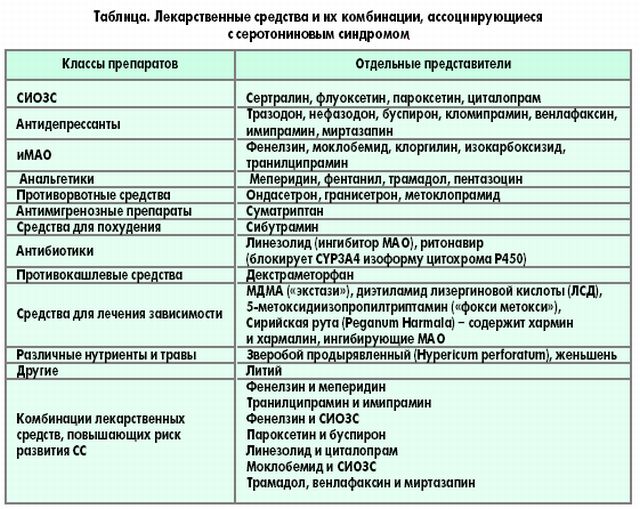
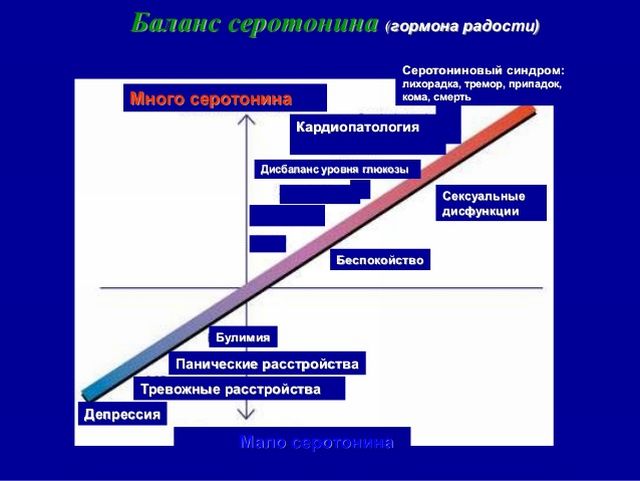

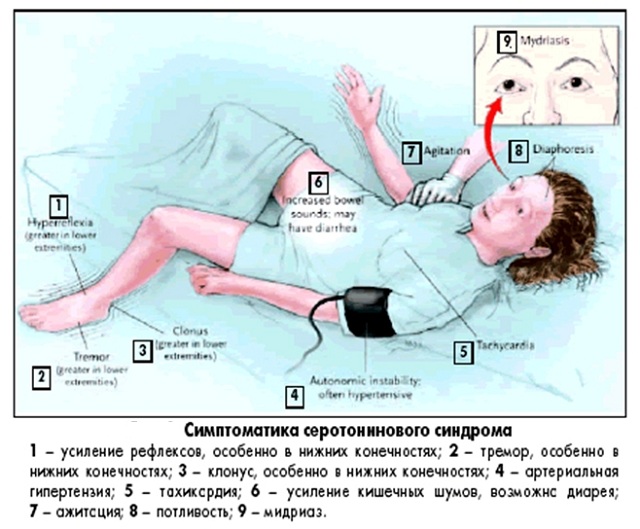
 На жаль певних діагностичних методик з цього синдрому не існує . Лабораторні дані лише можуть виявити розвинулися ускладнення. В основному необхідно спостереження за хворим.
На жаль певних діагностичних методик з цього синдрому не існує . Лабораторні дані лише можуть виявити розвинулися ускладнення. В основному необхідно спостереження за хворим.
 кавернома головного мозку (частіше за інших діагностуються кавернозна ангіома і гемангіома) — кавернозні мальформації, що складаються з судинної тканини з порожнинами, які бувають порожніми або наповненими кров'ю.
кавернома головного мозку (частіше за інших діагностуються кавернозна ангіома і гемангіома) — кавернозні мальформації, що складаються з судинної тканини з порожнинами, які бувають порожніми або наповненими кров'ю. 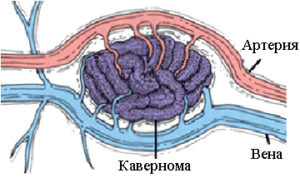

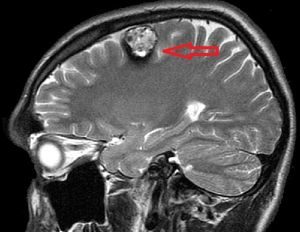 відношенню до кавернома головного мозку МРТ має 100% чутливість і 95% специфічність. Для того, щоб визначити максимальну заповзятливість до дрібних пухлин, пропонується режим, який виявляється зважених за ступенем неоднорідності електромагнітного поля. Застосування таких правил на практиці дає хороший результат щодо виявлення різних кавернозних утворень в головному мозку.
відношенню до кавернома головного мозку МРТ має 100% чутливість і 95% специфічність. Для того, щоб визначити максимальну заповзятливість до дрібних пухлин, пропонується режим, який виявляється зважених за ступенем неоднорідності електромагнітного поля. Застосування таких правил на практиці дає хороший результат щодо виявлення різних кавернозних утворень в головному мозку. 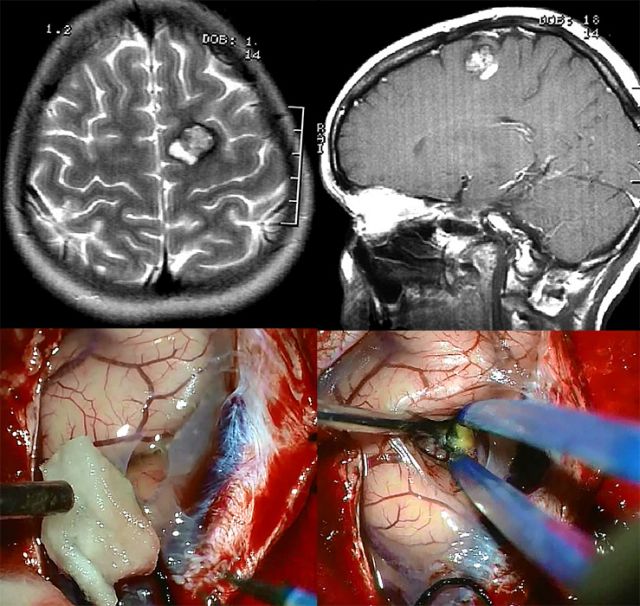
 Результат операції залежить від того, як довго хворого турбували напади. У пацієнтів з найменшим стажем розвитку хвороби є більший шанс на одужання. Якщо захворювання розвивається досить тривалий час, то відбувається глибоке патологічне ураження речовини мозку, яке призводить до виникнення віддалених епілептогенного вогнищ.
Результат операції залежить від того, як довго хворого турбували напади. У пацієнтів з найменшим стажем розвитку хвороби є більший шанс на одужання. Якщо захворювання розвивається досить тривалий час, то відбувається глибоке патологічне ураження речовини мозку, яке призводить до виникнення віддалених епілептогенного вогнищ.  мінімальний ризик рубцювання і кровоточивості. Використовують його при поверхневому розташуванні каверноми.
мінімальний ризик рубцювання і кровоточивості. Використовують його при поверхневому розташуванні каверноми. 
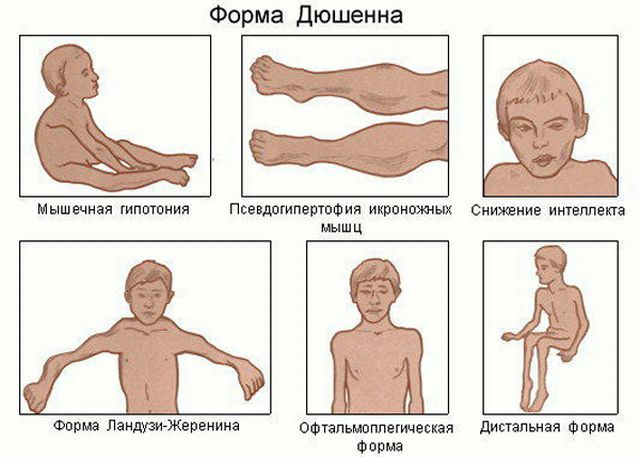
 Міопатія Дюшенна — серйозне захворювання, яке характеризується первинної дистрофією м'язів.
Міопатія Дюшенна — серйозне захворювання, яке характеризується первинної дистрофією м'язів. 

 Кортикостероїди допомагають уповільнити хід розвитку захворювання на деякий час. Рекомендується приймати Преднізолон або Дефлазакорт.
Кортикостероїди допомагають уповільнити хід розвитку захворювання на деякий час. Рекомендується приймати Преднізолон або Дефлазакорт.  Паралельно проводитиметься лікування ЛФК, яке здійснюється нетривалими курсами з перервами. Також рекомендується робити масаж, електрофорез прозерину, Ліпази, кальцію хлориду, застосовують лікувальні ванни і индуктотермию. В особливо важких випадках лікування проводиться в домашніх умовах. Щоб продовжити життя на кілька років можна спробувати глюкокортикоїдну лікування.
Паралельно проводитиметься лікування ЛФК, яке здійснюється нетривалими курсами з перервами. Також рекомендується робити масаж, електрофорез прозерину, Ліпази, кальцію хлориду, застосовують лікувальні ванни і индуктотермию. В особливо важких випадках лікування проводиться в домашніх умовах. Щоб продовжити життя на кілька років можна спробувати глюкокортикоїдну лікування.  м'язів, тому потрібна постійна консультація дієтолога. Також пацієнта може потривожити і запор, який також є наслідком малорухливого способу життя. У даній ситуації рекомендується приймати проносні препарати, більше їсти продуктів, які багаті на клітковину. У віці від 17 років у хворого можуть виникнути проблеми з жувальної і ковтальної функцією. У рідкісних випадках проводитися гатростомія.
м'язів, тому потрібна постійна консультація дієтолога. Також пацієнта може потривожити і запор, який також є наслідком малорухливого способу життя. У даній ситуації рекомендується приймати проносні препарати, більше їсти продуктів, які багаті на клітковину. У віці від 17 років у хворого можуть виникнути проблеми з жувальної і ковтальної функцією. У рідкісних випадках проводитися гатростомія.  Минущість, надзвичайно сильне звуження просвіту внутрішньочерепних судин, обумовлене тривалим скороченням м'язової частини їх оболонки, іменується фахівцями ангіоспазмом судин.
Минущість, надзвичайно сильне звуження просвіту внутрішньочерепних судин, обумовлене тривалим скороченням м'язової частини їх оболонки, іменується фахівцями ангіоспазмом судин. 


 Патології, пов'язані зі складним , які виникають в результаті пошкоджень нервової системи, в медицині звуться дизартрія. При цьому захворюванні спостерігається обмеженість рухової активності мовної мускулатури (язик, губи, небо).
Патології, пов'язані зі складним , які виникають в результаті пошкоджень нервової системи, в медицині звуться дизартрія. При цьому захворюванні спостерігається обмеженість рухової активності мовної мускулатури (язик, губи, небо). 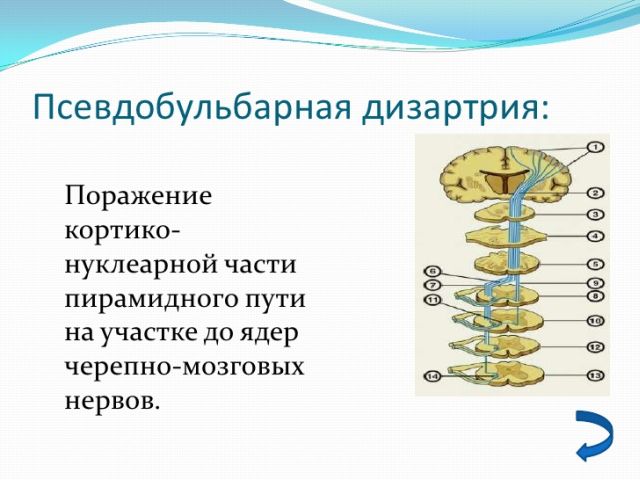



 У зв'язку з такими особливостями мова пацієнта стає монотонної, артикуляційна поза утримується ніяк.
У зв'язку з такими особливостями мова пацієнта стає монотонної, артикуляційна поза утримується ніяк.  допомагає визначити рівень іннервації і активність м'язових волокон.
допомагає визначити рівень іннервації і активність м'язових волокон.