- Причини виникнення захворювання
- Види і ступеня міхурово-сечовідного рефлюксу
- Симптоми захворювання
- Методи діагностики
- Лікування захворювання
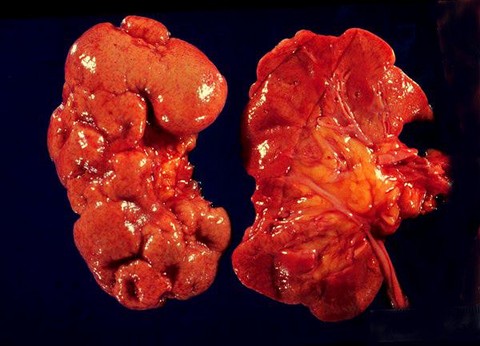
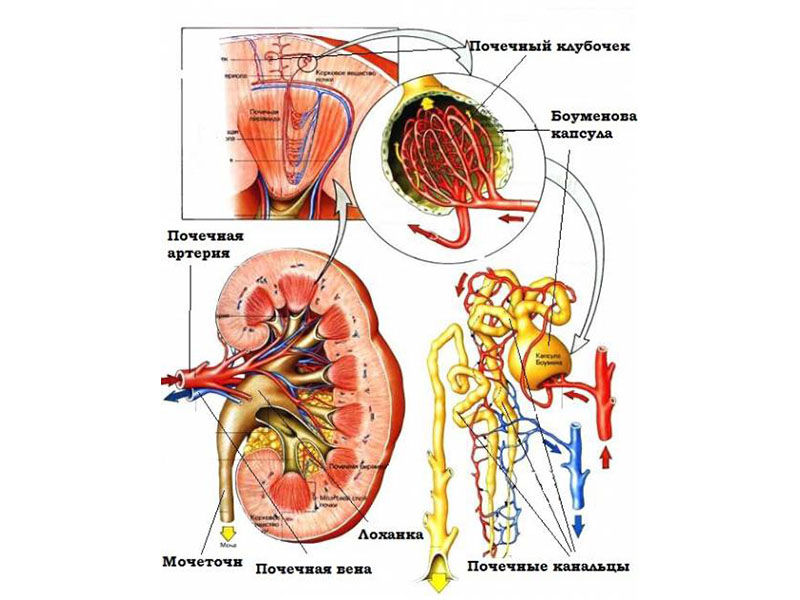
рефлюкс сечоводу або міхурово-сечовідний рефлюкс (ПМР) — це патологічний стан, який характеризується зворотним відтоком урини з сечового міхура в нирки. Поява такого порушення обумовлено недостатнім ступенем закриття гирла сечоводу в процесі наповнення сечового міхура або при сечовипусканні. На тлі ПМР часто відзначаються хронічні запальні процеси в органах сечовидільної системи, пошкодження ниркової тканини, розвиток рефлюкс-нефропатії, підвищення тиску.
Ці ускладнення при відсутності адекватного лікування і усунення їх причини можуть привести до серйозних наслідків для організму. У більшості випадків рефлюкс сечоводу зустрічається в дитячому віці, що пов'язано з вродженими патологіями розвитку даного трубчастого органу.
Причини виникнення захворювання
Причинами рефлюксу сечоводів найчастіше є різні аномалії їх розвитку в процесі ембріогенезу. Однак бувають випадки, коли поява захворювання обумовлено вторинними факторами. До них відносяться запальні процеси в органах сечової системи, наслідки операцій на сечовому міхурі та ін.
Серед первинних причин виникнення ПМР найбільш часто відзначаються:
- неправильне розташування гирла сечоводу;
- неправильна форма гирла, що перешкоджає його повного змикання при сечовипусканні;
- незрілість смикательного апарату усть;
- дивертикул сечового міхура;
- короткий підслизовий тунель интрамурального відділу сечоводу;
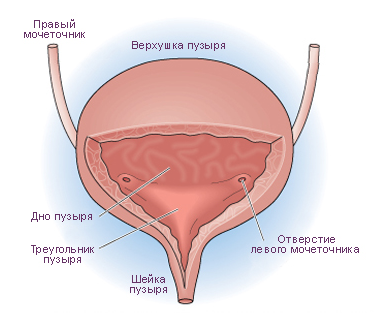
- подвоєння сечоводу, при якому нижній сечовід розташований поза трикутника сечового міхура.
До вторинних факторів розвитку ПМР відносяться такі захворювання, в результаті яких виникають перешкоди для нормального пасажу сечі:
- цистит в області гирл;
- інфравезікальная обструкція;
- інфекційні захворювання клапана сечівника;
- аденома простати;
- склероз шийки сечового міхура;
- стриктура або стеноз сечовипускального каналу;
- дисфункція сечового міхура і ін.;
Важливо: Сечовід являє собою порожнистий трубчастий орган, довжина якого становить від 25 до 30 см, а внутрішній діаметр 6-8 мм.
Види і ступеня міхурово-сечовідного рефлюксу
Рефлюкс сечоводу буває транзиторним і постійним. у першому випадку він виникає тільки в період загострень хронічних запальних захворювань (цистит, простатит), а в другому - присутній завжди. Залежно від того, за яких процесах виникає ПМР, розрізняють:
- пасивний рефлюкс, з'являється при наповненні сечового міхура;
- активний рефлюкс, виникає тільки при сечовипусканні;
- змішаний рефлюкс, з'являється як при сечовипусканні, так і при наповненні сечового міхура.
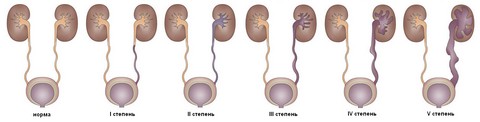
ПМР може протікати з різним ступенем тяжкості:
- Перша ступінь. Характеризується занедбаністю сечі в тазову область сечоводу і не супроводжується його розширенням;
- Друга ступінь. Зворотний відтік сечі спостерігається протягом всього сечоводу, включаючи чашечно-лоханочний апарат нирки;
- Третя ступінь. Закид сечі відбувається в чашечно-лоханочний апарат нирки, при цьому він значно розширюється. Діаметр сечоводу залишається в межах норми;
- Четверта ступінь. Значне розширення сечоводу і чашково-лоханочного апарату внаслідок рясного зворотного закиду сечі;
- П'ята ступінь. Характеризується зниженням функцій нирки внаслідок стоншування відділу, в якому виробляється сеча.
Симптоми захворювання
Симптоми ПМР буває важко ідентифікувати, в зв'язку з чим захворювання часто виявляється вже при розвитку ускладнень. Недолік маси тіла при народженні, відставання у фізичному розвитку, порушена функція сечового міхура у дітей можуть свідчити про наявність у них рефлюксу сечоводу.
До найбільш характерних ознак ПМР відносяться:
- болю при сечовипусканні в поперекової і крижової області;
- відчуття розпирання в області сечового міхура;
- високий артеріальний тиск;
- порушення сечовипускання;
- зміна кольору сечі;
- підвищена температура тіла;
- головні болі;
- спрага;
- поява набряків.
Порада: При виявленні будь-яких порушень в роботі сечовивідної системи слід звернутися до лікаря для встановлення їх причини.
Методи діагностики
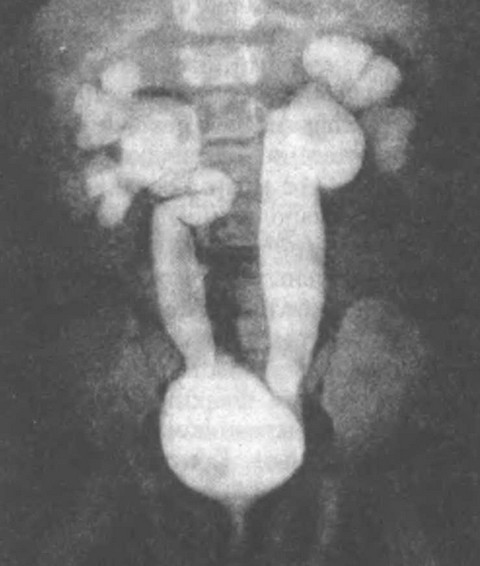
Діагноз ПМР можна підтвердити за допомогою мікціонних цистоуретрографія. Це дослідження полягає у введенні в сечовий міхур через спеціальний катетер контрастної речовини і подальше виконання серії рентгенограм (цістограмм) під час заповнення і спорожнення міхура. Якщо рефлюкс сечоводу супроводжується запальним процесом, то цистоуретрографію необхідно проводити тільки через 7 днів після зняття запалення.
Для з'ясування причини, що спровокувала виникнення захворювання, можуть застосовуватися:
- УЗД органів сечовидільної системи;
- аналізи сечі;
- цистометрія;
- цистоскопія;
- радіоізотопне дослідження нирок;
- екскреторна урографія;
- дослідження ритму сечовипускань.
Лікування захворювання
Застосовувані методи лікування ПМР спрямовані на ліквідацію причини патології та профілактику ускладнень. Одним з найбільш важких наслідків є рефлюкс-нефропатія, що представляє собою деструктивний запальний процес в паренхімі нирок. Для лікування ПМР в залежності від тяжкості його перебігу і причини виникнення патології можуть застосовуватися консервативні або хірургічні методи.
консервативні методи
консервативне лікування виявляється досить ефективним на ранніх стадіях захворювання. У дітей в деяких випадках ПМР може зникнути самостійно. Головна мета консервативної терапії полягає в профілактиці та своєчасному лікуванні інфекцій сечовидільної системи.
У клінічній практиці застосовуються такі підходи до лікування ПМР:
- фізіотерапія, допомагає усунути метаболічні порушення в тканинах сечового міхура;
- антибактеріальні препарати, використовуються при інфекціях сечовивідних шляхів;
- катетеризація сечового міхура;
- дотримання дієти, що обмежує споживання солі і білка;
- гіпотензивні препарати, застосовуються в разі підвищення артеріального тиску на тлі ПМР;
- регулярні сечовипускання, незалежно від наявності позивів, періодичність яких становить 2 год.
Хірургічні методи
Хірургічні методи усунення ПМР показані пацієнтам в наступних випадках:
- зниження функції нирок;
- відсутність бажаного терапевтичного результату при консервативному лікуванні;
- 3-5-й ступінь ПМР;
- хронічний пієлонефрит, викликаний ПМР;
- вроджені вади гирла сечоводу.
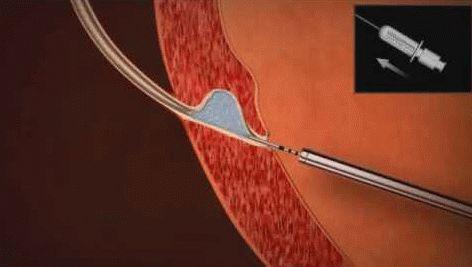
Серед оперативних методів лікування рефлюксу сечоводу застосовуються створення нового гирла або введення біоімплантатів, що сприяють ефективному змиканню гирла. У більшості випадків при збереженні скорочувальної здатності гирла хірургічне втручання може бути вироблено ендоскопічним методом.
Рекомендація: Для попередження розвитку і прогресування ПМР необхідно своєчасно лікувати запальні захворювання сечової системи і звертатися до лікаря при будь-яких порушеннях акту сечовипускання. Щоб знизити ризик вроджених вад сечоводів у майбутньої дитини, жінка повинна дотримуватися здорового харчування і способу життя.





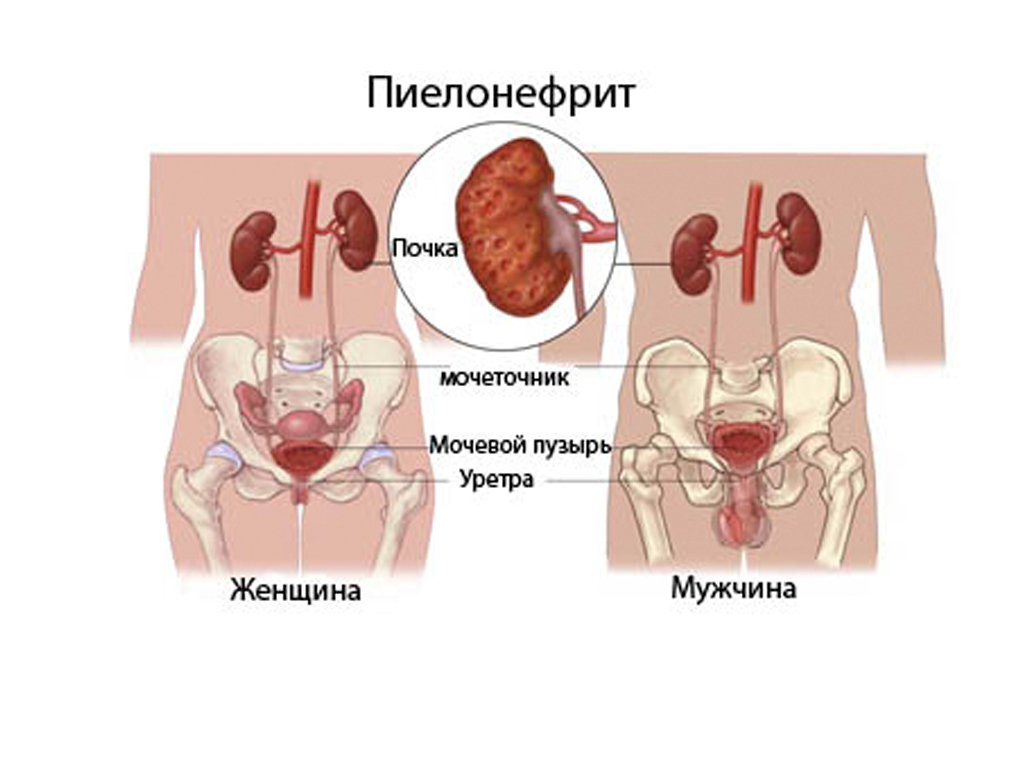
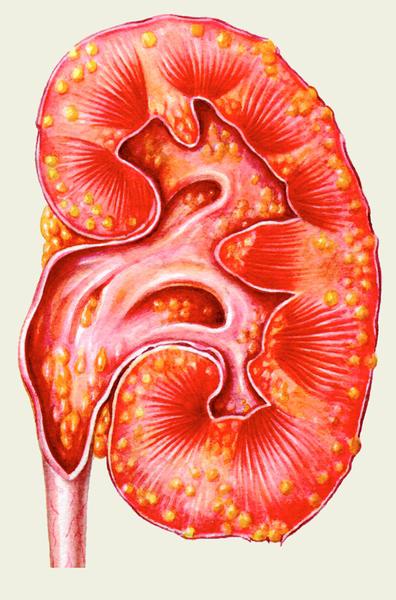


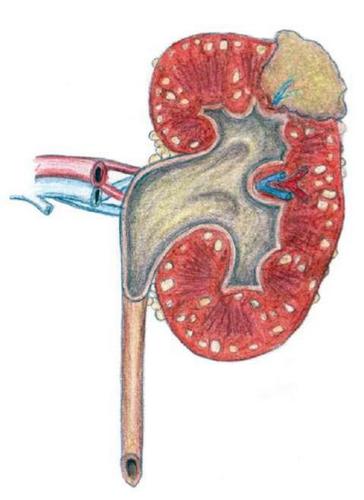

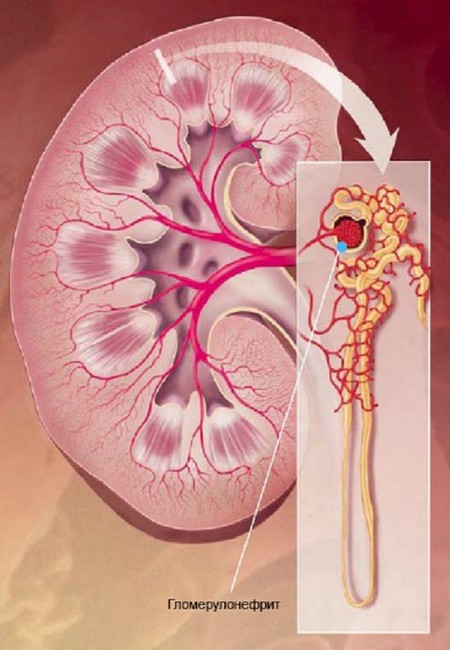
 Пієлонефрит є важке інфекційне захворювання, яке може бути викликане різними патогенними мікроорганізмами. Визначення конкретного збудника і підбір антибактеріальної терапії є основним методом лікування даної патології. Причиною розвитку захворювання часто стає порушення пасажу сечі, нефролітіаз та інші відхилення в роботі сечовидільної системи.
Пієлонефрит є важке інфекційне захворювання, яке може бути викликане різними патогенними мікроорганізмами. Визначення конкретного збудника і підбір антибактеріальної терапії є основним методом лікування даної патології. Причиною розвитку захворювання часто стає порушення пасажу сечі, нефролітіаз та інші відхилення в роботі сечовидільної системи.