Зміст:
- Лікування гострого езофагіту
- Дієтотерапія
- Медикаментозна терапія
- Фізіотерапія
- Народна медицина
- Лікування хронічного езофагіту
- Лікування основних морфологічних форм езофагіту
Езофагіт — запальне захворювання стравоходу, що виникає під впливом різних етіологічних факторів і вимагає, в зв'язку з цим, проведення комплексної терапії. Лікування езофагіту направлено, перш за все, на усунення чинного причинного фактора і включає призначення дієтотерапії, лікарських препаратів, засобів народної медицини, фізіотерапевтичних методів.
Лікування гострого езофагіту
Дієтотерапія
Основними принципами правильного харчування при езофагіті є наступні:
-
 харчування має бути дробовим,
харчування має бути дробовим, - приймати слід тільки хімічно і термічно щадну їжу,
- після зникнення симптомів гострого періоду необхідно перейти на стіл № 1,
- заборонені продукти, що призводять до гіпотонії кардіального відділу стравоходу — цитрусові, шоколад, томати, міцні чай і каву,
- заборонено куріння,
- вживати в період загострення можна тільки м'якупротерту їжу кімнатної температури малими порціями, не можна ковтати великі шматки,
- оптимальний варіант приготування страв варіння, тушкування, запікання, на пару,
- виключити слід продукти, що подразнюють слизову стравоходу — смажені, гострі , жирні страви і газовані напої,
- протипоказані продукти, що містять велику кількість клітковини,
- за чотири години до сну слід відмовитися від прийому їжі і за три години до тренувань,
- відразу після їжі не варто приймати горизонтальне положення, нахилятися, краще погуляти на свіжому повітрі для засвоєнняїжі,
- перед сном необхідно випити півсклянки молока або трохи вершків,
- спати треба з піднесеним узголів'ям.
Дієта при езофагіті повинна бути фізіологічно повноцінною і збалансованою, містити достатню кількість білків, жирів, вуглеводів, вітамінів і мікроелементів, які повинні знаходитися в правильному співвідношенні.
Обмежують продукти, що стимулюють вироблення соляної кислоти і, тим самим, що подразнюють слизову оболонку стравоходу, а також ті, які тривалий час і важко перетравлюються.
Важкі форми гострого езофагіту вимагають повного утримання від води і їжі хоча б на два-три дні.
При цьому задовольнити потреби організму в рідині та поживних речовинах можна шляхом їх внутрішньовенного введення.
Категорично забороненими при запаленні стравоходу є продукти:
- квашена капуста, чорний хліб, зелений горошок, гриби, квасоля,
- копченості, маринади, консерви,
- алкоголь, каву, газовані напої,
- гострі страви, груба їжа, томати,
- свіжа здобна випічка, листкове тісто,
- міцні бульйони, щі, борщі і окрошка,
- жирне м'ясо, риба,
- нерафінована олія,
- кисло-молочні продукти.
У раціон хворого езофагітом слід включати:
- варену, парену і печену їжу,
- овочі і фрукти, термічно оброблені,
- молоко, не жирний протертий сир,
- яйця всмятку,
- каші,
- м'ясне або рибне суфле , парові тефтелі,
- терті або запечені яблука,
- вчорашній хліб або тости,
- овочеві супи, супи-пюре, молочні супи,
- суфле, пудинги, запіканки,
- овочі з м'якою клітковиною гарбуз, кабачок, зелений горошок, картопля, буряк, морква, баклажани,
- некисліфрукти і ягоди,
- чай з молоком або солодкі фруктові соки.
Ці продукти допоможуть нормалізувати кислотність, що дуже важливо для лікування подібної патології.
Медикаментозна терапія
Лікування гострого езофагіту грунтується на дотриманні наступних принципів:
- усунення причин, що викликали захворювання,
- забезпечення мінімального навантаження на запалений стравохід,
- місцева протизапальна терапія лікарськими засобами,
- корекція супутньої дискінезії стравоходу,
- попередження і лікування можливих ускладнень.
Езофагіт досить часто є вторинною патологією, ускладненням або одним із проявів основного захворювання. Нерідко запалення слизової стравоходу спостерігається при гастриті, виразковій хворобі шлунка і кишечника, а також при деяких інфекційних процесах - дифтерії, скарлатини і інших.
В такому випадку корекції езофагіту завжди має передувати лікування основної патології.
При ускладнених формах езофагіту виразкової, флегмонозной, геморагічної пероральне застосування лікарських засобів замінюють на парентеральне.
- Лікування гострого езофагіту починають з повного утримання від їжі в перші два дні.
- Місцево з перших днів призначають протизапальні препарати, в'яжучі та обволікаючі. Їх слід приймати в теплому вигляді невеликими ковтками в горизонтальному положенні на низьку подушку.
- Хворим показані гелеві антациди короткого і пролонгованої дії.
- Для зняття симптомів інтоксикації проводять інфузійну терапію за допомогою дезінтоксикаційних розчинів, для боротьби з інфекцією - антибіотикотерапію.
- Загрудінні болю купіруют пероральними анестетиками. Для забезпечення максимального часу їх контакту зі слизовою оболонкою стравоходу не слід запивати дані препарати водою. Якщо усунути біль у такий спосіб не вдалося, то призначають внутрішньом'язові або внутрішньовенні введення розчинів ненаркотичних анальгетиків.
Перераховані методи лікування підходять для терапії катарального або поверхневого езофагіту першого ступеня і деяких гострих ерозивних уражень стравоходу.
Алергічний езофагіт лікують десенсибилизирующими засобами.
Якщо причиною гострого езофагіту є хімічний опік, то для видалення хімічних речовин з організму промивають шлунок.
Фізіотерапія
Після зняття гострих симптомів закріпити лікувальних результат допоможуть:
- електрофорез новокаїну на комірцеву зону,
- електрофорез сульфату магнію на комірцеву зону,
- гальванічний комір по Щербаку,
- ампліпульстерапія,
- грязелікування і бальнеотерапія.
При загостренні захворювання, тяжкому перебігу і формуванні стриктур, виразок і стенозу стравоходу фізіотерапевтичні методи лікування застосовувати категорично заборонено!
Народна медицина в боротьбі з гострим езофагітом
-
 Сік подорожника використовують для лікування езофагіту і гастриту із зниженою кислотністю. Для цього щодня перед їжею випивають по одній столовій ложці соку подорожника.
Сік подорожника використовують для лікування езофагіту і гастриту із зниженою кислотністю. Для цього щодня перед їжею випивають по одній столовій ложці соку подорожника.
Листя рослини добре миють, чистять, подрібнюють і вичавлюють сік через марлю. Зберігають його в холодильнику протягом двох днів.
Якщо чотири склянки соку з'єднати з однією склянкою спирту, то вийде законсервований сік, який зберегтися до зими. - Аїр подрібнюють, заливають чайну ложку порошку однією склянкою окропу. Коли відвар охолоне, його проціджують і п'ють по сто мілілітрів за півгодини до їди. Це засіб нейтралізує дію різних лікарських препаратів, відновлює обмін речовин, а також заспокоює біль в епігастрії.
- Квітки кульбаби кладуть в трилітрову банку, засипають цукром, чергуючи шари, і чекають утворення сиропу. Чайну ложку такого сиропу розчиняють в ста мілілітрах води і випивають.
- Сто грамів трави чебрецю заливають літром білого вина, наполягають тиждень, періодично збовтуючи, потім кип'ятять і знову наполягають шість годин. Після проціджування приймають отримане засіб по п'ятдесят мілілітрів три рази на день перед їжею. Це засіб лікує езофагіт та інші захворювання організму, стимулюючи імунну систему.
- Інтенсивні болі за грудиною і в епігастрії проходять, якщо проковтнути три штучки чорного перцю і запити їх склянкою води. Перець не має лікувальну дію, а просто знімає біль.
- Ріжуть картопля з шкіркою на кілька частин, варять приблизно годину, постійно доливаючи воду до початкового рівня. Потім воду зливають і приймають картопляний навар натщесерце шість разів на день по половині склянки. Картоплю можна просто їсти сирим, це буде теж дуже корисно для стравоходу. Можна за допомогою марлі вичавити сік з подрібненого на тертці сирої картоплі і приймати його по половині склянки натще, заїдаючи цукром.
- Свіжовичавлений сік з кореня селери п'ють по одній столовій ложці за півгодини до їжі.
Лікування езофагіту народними засобами буде ефективним тільки в тому випадку, якщо застосовувати перераховані вище рецепти регулярно, довго, чергуючи їх кожні три тижні. Також необхідно поєднувати використання методів народної медицини з правильним харчуванням.
Перед тим, як приступити до лікування, необхідно отримати консультацію гастроентеролога і фітотерапевта.
Лікування хронічного езофагіту
як правильно лікувати хронічний езофагіт?
Медикаментозна терапія полягає в застосуванні таких груп препаратів:
- знижують кислотність шлункового соку - гелеві антациди, інгібітори протоновой помпи, блокатори гістамінових рецепторів,
- підсилюють тонус кардіальної частини стравоходу і прискорюють просування харчової грудки холиномиметики, блокатори дОФА-рецепторів.
Правильне харчування, ведення здорового способу життя, фізіотерапевтичне лікування, фітотерапія є обов'язковими заходами в лікуванні хронічної патології.
Лікування основних морфологічних форм езофагіту
- .
Медикаментозне лікування ерозивного запалення слизової стравоходу полягає в застосуванні антацидів, прокінетиків, інгібіторів протонної помпи. Всі інші рекомендації фахівців залишаються такими ж, як і при лікуванні звичайного : дієта, фітотерапія, у важких випадках - хірургічне втручання. - Гострий геморагічний езофагіт.
поєднання даної патології з кровотечею і анемизацией вимагає застосування гемостатичної терапії. Це є особливістю в загальній схемі лікування езофагіту. - Псевдомембранозний, ексфоліативний і виразковий езофагіт в неускладненій вигляді лікують також, як і катаральний. Для купірування больового синдрому призначають знеболюючі препарати.
- У окрему групу виділяють хворих з гнійними і деструктивними ураженнями органа. На особливу увагу заслуговує лікування флегмонозного езофагіту і абсцесу стравоходу.
Лікування починають з заміни перорального харчування на парентеральне, призначають внутрішньовенне введення кровозамінників, масивну дезінтоксикаційну і антибіотикотерапію. Гнійники дренируют, з стравоходу видаляють сторонні тіла.
При наявності флегмони стравоходу показано хірургічне лікування: розсікають слизову органу через ендоскоп або за допомогою зовнішнього доступу, а потім дренують параезофагеально клітковину.



 При довготривалому фізичному або хімічному подразненні слизової оболонки стравоходу у людини може розвинутися катаральний езофагіт. Для даної патології характерно гострий та хронічний перебіг.
При довготривалому фізичному або хімічному подразненні слизової оболонки стравоходу у людини може розвинутися катаральний езофагіт. Для даної патології характерно гострий та хронічний перебіг. 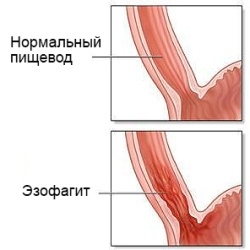 Гострий або хронічний дистальний езофагіт — це захворювання, яке клініцисти відносять до супутніх патологій.
Гострий або хронічний дистальний езофагіт — це захворювання, яке клініцисти відносять до супутніх патологій.  До основних симптомів захворювання відносять:
До основних симптомів захворювання відносять: 

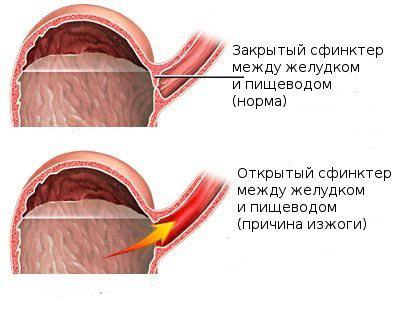
 До захворювань, що створює сприятливі умови для закидання шлункового вмісту в стравохід, відносяться пилороспазм, грижа стравохідного отвору діафрагми, стеноз стравоходу.
До захворювань, що створює сприятливі умови для закидання шлункового вмісту в стравохід, відносяться пилороспазм, грижа стравохідного отвору діафрагми, стеноз стравоходу.  зварені некруто яйця,
зварені некруто яйця,  До них відносяться:
До них відносяться: 
 Існує велика кількість народних засобів для лікування рефлюкс-езофагіту. Щоб досягти позитивних результатів в терапії захворювання, необхідно регулярно вживати настої і відвари, а також чергувати трав'яні збори через кожні два тижні. Курс фітотерапії рефлюксу становить два місяці.
Існує велика кількість народних засобів для лікування рефлюкс-езофагіту. Щоб досягти позитивних результатів в терапії захворювання, необхідно регулярно вживати настої і відвари, а також чергувати трав'яні збори через кожні два тижні. Курс фітотерапії рефлюксу становить два місяці. 
 Ентероколіт у новонароджених може розвиватися поступово або гостро. Дитина стає неспокійною, починає зригувати, у нього відзначається здуття живота, частішає стілець. Іноді в фекаліях виявляються прожилки крові або слиз. Температура тіла може підніматися до високих позначок і триматися протягом 10-15 днів.
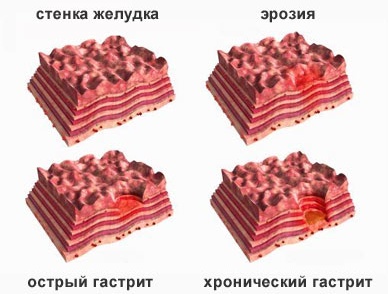
Ентероколіт у новонароджених може розвиватися поступово або гостро. Дитина стає неспокійною, починає зригувати, у нього відзначається здуття живота, частішає стілець. Іноді в фекаліях виявляються прожилки крові або слиз. Температура тіла може підніматися до високих позначок і триматися протягом 10-15 днів. 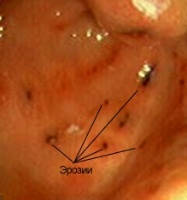 Ерозії є невеликі ранки, які утворювались на слизових оболонках шлунка.
Ерозії є невеликі ранки, які утворювались на слизових оболонках шлунка. 
 При наявності ерозії шлунка хворим заборонено вживати більше 12 г солі на добу.
При наявності ерозії шлунка хворим заборонено вживати більше 12 г солі на добу.