 Кров на гормони здають за рекомендаціями ендокринологів, гінекологів, репродуктологів та інших фахівців. Щоб отримати точний результат, важливо правильно підготуватися до дослідження.
Кров на гормони здають за рекомендаціями ендокринологів, гінекологів, репродуктологів та інших фахівців. Щоб отримати точний результат, важливо правильно підготуватися до дослідження.
Загальні правила
Якщо лікар не дав інших вказівок, то всі аналізи треба здавати строго натще в ранковий час (до 11.00). Уже напередодні треба виключити переїдання. Краще уникати жирної і трудноперевариваемой їжі, великих порцій. Від моменту вечері і до дослідження повинно пройти 8-14 годин. У цей період можна тільки пити воду.
За добу до забору крові потрібно зменшити фізичні навантаження. Для правильної підготовки треба прибрати з графіка спортивні тренування і важка праця. У ранок, коли пацієнт приїжджає в лабораторію, потрібно дотримуватися спокійний темп ходьби, намагатися не поспішати, користуватися при необхідності ліфтом, уникати задишки.
Бажано прийти на дослідження крові заздалегідь. Здати аналіз на гормони найкраще після півгодини відпочинку перед кабінетом. У ці тридцять хвилин необхідно спокійно посидіти, розслабитися, емоційно налаштуватися.
Якщо ви курите, то нікотин може спотворити результати досліджень. Тому кров на гормони треба здати мінімум через тридцять хвилин після сигарети. Ще краще взагалі відмовитися від тютюну за добу до аналізу.
Алкоголь і продукти його метаболізму теж позначаються на рівні гормонів. Щоб виключити цей вплив і похибки в діагностиці, треба не вживати спиртні напої 24-48 годин до дослідження.
Ультразвук, фізіотерапевтичні процедури, введення рентгеноконтрастних речовин можуть вплинути на результати проб крові. Для більшої точності здача аналізів на гормони повинна бути першої медичної маніпуляцією за добу.
Здати аналізи на гормони краще на тлі гарного самопочуття. Якщо є застуда або інше гостре захворювання, то діагностику ендокринної системи треба відкласти на кілька днів.
Підготовка до аналізів по щитовидній залозі
Для визначення функції щитовидної залози здають тиреотропин (ТТГ), трийодтиронін ( Т3) і тироксин (Т4).
Підготовка до цих аналізах, крім загальних правил, включає скасування препаратів з йодом за 3-5 днів (якщо лікар не призначив інше).
Синтетичні тиреоїднігормони (левотироксин і трийодтиронін) приймають за призначенням ендокринолога. У будь-якому випадку з моменту останньої зміни дози препарату повинно пройти не менше трьох тижнів. Якщо лікар скасував таблетки, то здавати кров на залози треба через 30-45 днів.
Дослідження функції підшлункової залози
У підшлунковій залозі виробляється центральний гормон вуглеводного обміну речовин — інсулін. Якщо лікар призначив дослідження цього показника важливо протягом 3-4 днів правильно харчуватися. Потрібно вживати за добу від 150 до 400 грам вуглеводів. Солодке можна їсти в строго обмеженій кількості (50 грам шоколаду або 2-3 цукерки за добу).
У день визначення інсуліну потрібно відмовитися від сигарет, жувальної гумки, кави та чаю. Усі абоненти призначених лікарських засобів треба перенести на час після забору крові. Не можна навіть чистити зуби пастою. Воду пити можна, але тільки маленькими порціями.
Разом з інсуліном потрібно здати кров на глюкозу. Разом ці два аналізи допоможуть лікаря розрахувати індекс інсулінорезистентності, уточнити тип діабету або схильність до порушення вуглеводного обміну.
Підготовка до аналізів по наднирковим
Найчастіше лікарі рекомендують аналізи на кортизол і адренокортикотропіну (АКТГ). Ці гормони гостро реагують на будь-які стреси. Тому перед забором крові треба переконатися в стабільності емоційного фону. Бажано 2-3 дня уникати будь-яких переживань і конфліктів, відкласти серйозні суперечки і рішення «на потім».
Крім того, кортизол і АКТГ мають чіткий добовий ритм секреції. Якщо лікар не призначив інакше, то прийти в лабораторію потрібно строго в 8 ранку. В крайньому випадку можна затриматися на 1,5-2 години. Після 10 ранку кров на гормони не здають, тому що це дослідження має невелику діагностичну цінність.
Інший — альдостерон. Він вкрай виражено реагує на зміну положення тіла. Тому перед дослідженням треба два години знаходиться в спокої (сидячи). Тільки в цьому випадку аналіз буде досить точним.
В надниркових виробляються і катехоламіни (адреналін, норадреналін, дофамін). Щоб визначення цих речовин і їх метаболітів було точним, лікарі рекомендують особливу підготовку. Пацієнту треба виключити з раціону ванілін, какао, шоколад, сир, яйця, банани, томати, ананаси, чай, кава. За 20-40 хвилин до дослідження рекомендується повний емоційний і фізичний спокій.
Дослідження пролактину і статевих гормонів
Пролактин і статеві гормони (естроген, андрогени, гонадотропіни) чутливі до сексуальних стимулів. Бажано напередодні дослідження відмовитися від статевих контактів.
У жінок рівень гормонів тісно пов'язаний з днем репродуктивного циклу. Естрадіол, тестостерон, , лютеїнізуючого гормону зазвичай радять здавати на 6-7 день після початку менструації. Прогестерон рекомендують дослідити на 22-23 день циклу.
Пролактин можна визначати в будь-який день місяця. За добу до аналізу на цей гормон треба обмежити теплові процедури (баню, сауну, гарячий душ).
Перевірка гормонів при плануванні вагітності
Народження дитини — одне з найрадісніших подій у житті жінки і чоловіки. Більшість фахівців вважають, що планування вагітності — відповідальний і важливий крок. Правильна підготовка знижує ризики ускладнень у матері і плоду.

Для обстеження можна звернутися в центр планування сім'ї, до гінеколога в жіночій консультації або приватної клініки. Лікар складе індивідуальну схему діагностики. Зазвичай у списку аналізів при плануванні вагітності присутні гормони.
Навіщо здавати аналізи на гормони
гормони — сигнальні речовини, які визначають швидкість обміну речовин і роботу всіх систем організму. Ендокринні залози регулюють і дітородну функцію. Від концентрації гормонів залежить здатність до зачаття дитини, виношування і пологів.
Якщо у жінки є порушення, то рання їх діагностика (ще до настання вагітності) більш сприятлива. Медики успішно проводять корекцію ендокринної функції і всі показники приходять до норми. У тих випадках, коли недолік або надлишок рівня гормонів знаходять тільки після зачаття, ризик мимовільного аборту і вроджених вад розвитку істотно вище. Лікування під час вагітності не завжди достатньо повноцінно.
Які треба здати аналізи
Список гормонів для дослідження становить лікар (гінеколог або ендокринолог). Що саме треба здати визначають за даними зовнішнього і вагінального огляду, анамнезу (інформації про перенесені хвороби та спадковості). Також і враховуються і скарги пацієнтки. Велике значення має самопочуття в даний момент. Крім того, лікар оцінює гінекологічний анамнез — чи були вагітності, пологи, мимовільні або медичні аборти, грудне вигодовування і т. Д.
У списку гормонів на аналіз можуть бути:
- тироксин (Т4), тиреотропин (ТТГ),
- гонадотропіни лютеинизирующий (ЛГ) і фолікулостимулюючий (ФСГ),
- пролактин,
- естрогени, прогестерон, тестостерон, ДЕА -сульфат,
- інсулін і ін.
Функція щитовидної залози
Щитовидна залоза не є органом репродуктивної системи, але її роль в народженні вкрай висока. У Росії більшість регіонів відносяться до ендемічних по зобу. Це означає, що більшість жінок отримують мало йоду з їжею і водою. У них вкрай високий ризик розвитку порушень функції щитовидної залози. Якщо гормонів виробляється мало (гіпотиреоз), то шанси завагітніти знижуються. А якщо зачаття все-таки відбулося, то у дитини підвищена ймовірність вад розвитку.
Частота прихованих форм гіпотиреозу серед жінок наближається до 10%. Навіть якщо ні у що планує вагітність, ні у її родичів не було ніколи проблем з щитовидною залозою — необхідно обстеження на гормони.
Жінці рекомендують здати ТТГ і Т4. Крім того, лікар може призначити додатково і кров на антитіла до тіреопероксідазе (АТ-ТПО). За цим аналізам можна точно встановити функцію щитовидної залози і ризик несприятливих явищ при вагітності. Необхідно враховувати, що норми ТТГ в ситуації планування і очікування дитини інші, ніж зазвичай.
Якщо виявляється високий ТТГ (більше 2,5 мМО / л), то відразу ж призначають замісну гормональну терапію. Таблетки треба буде приймати до зачаття і весь час вагітності.
Якщо виявлені порушення по Т4 і АТ-ТПО, то проводиться динамічне спостереження (регулярний контроль). Іноді також потрібно призначення таблеток.
У тому випадку, коли всі показники в нормі, жінці рекомендують йодид калію для профілактики дефіциту мікроелемента в раціоні. Цю добавку п'ють кілька місяців до зачаття, весь період вагітності і грудного вигодовування.
Гормони репродуктивної системи
За функцію яєчників, матки, фаллопієвих труб відповідають статеві гормони. Вони виробляються в гіпофізі (гонадотропіни), надниркових (ДЕА-сульфат), яєчниках (естрогени, прогестерон, тестостерон).
Нормальна робота гіпофіза визначає стабільний репродуктивний цикл і овуляції. У здорової жінки повинні бути регулярні менструації. Практично в кожен цикл має дозрівати яйцеклітина. На місці фолікула, що розірвався має утворюватися повноцінне жовте тіло.
Якщо якась ланка в цій системі порушується, то шанс завагітніти різко падає. Відсутність овуляції є однією з основних причин безпліддя. Неповноцінне жовте тіло призводить до раннього переривання вагітності (в терміні 4-5 акушерських тижнів).
Щоб перевірити репродуктивну здають ЛГ і ФСГ. Зазвичай їх рекомендую визначати на 3-8 день циклу. Лікар враховує не тільки самі отримані значення, але і їх співвідношення. У дорослої жінки воно в нормі одно 1,5-2.
Для оцінки рівня естрогенів визначають естрадіол. Це найбільш сильний жіночий стероїдний гормон. Його здають на 6-7 день циклу. Якщо естрадіолу недостатньо, то ендометрій (слизова матки) не може прийняти запліднену яйцеклітину і відбувається переривання вагітності на ранніх термінах.
Прогестерон оцінюють на 22-23 день циклу. Якщо гормону мало, то жовте тіло функціонує недостатньо активно. Це може перешкодити заплідненої яйцеклітини закріпитися в матці і почати свій розвиток.
Тестостерон, ДЕА-сульфат і інші андрогени визначають за показаннями. Якщо у жінки є підвищена сальність шкіри, вугрі, надлишковий ріст волосся на обличчі і тілі, чоловікоподібна фігура, то їй потрібно дослідження цих показників. Андрогени заважають настанню вагітності і можуть бути причиною аномалій розвитку у плода.
Якщо у жінки виявлено порушення щодо ЛГ, ФСГ, естрадіолу, прогестерону, андрогенів, то гінеколог і ендокринолог підбирають для неї відповідне лікування. Більшість гормональних порушень добре коригується за допомогою таблеток, ін'єкцій або шкірних пластирів.
Пролактин
Пролактин — ще один гормон гіпофіза. Він відповідає за нормальну лактацію в період грудного вигодовування. Якщо у жінки він підвищений, то вагітність швидше за все не настане. буває при аденомі гіпофіза і інших захворюваннях. Клінічно таке підвищення проявляється виділеннями з молочних залоз, порушеннями менструального циклу, ожирінням.
проводить ендокринолог. У більшості випадків достатньо курсу таблеток.
Інсулін та інші параметри вуглеводного обміну
Багатьом жінкам ще до вагітності бажано перевірити вуглеводний обмін. В сучасних умовах ризик гестаційного цукрового діабету (виникає під час вагітності) становить 10-12%.
Такий діабет призводить до:
- пороків розвитку плода,
- великому плоду (вага при народженні більше 4 кг),
- багатоводдя ,
- мертвонародження,
- раннього старіння плаценти,
- мимовільних абортів і т. д.
Найбільш часто порушення зустрічаються у жінок з надмірною масою тіла, старше 25-30 років, що мають несприятливу спадковість.
Щоб оцінити реальний ризик гестаційного цукрового діабету бажано здати інсулін, глікірованний гемоглобін і цукор крові натще.
Ці показники допоможуть лікаря дати рекомендації по дієті і іншого лікування в період планування і виношування дитини.
Як підготуватися до дослідження УЗД щитовидної залози
Щитовидна залоза — один з найважливіших органів ендокринної системи. Її гормони відповідають за обмін речовин, стан нервової тканини, діяльність серця, травного тракту і т. Д. Профілактичне і діагностичне обстеження щитовидної залози включає не тільки аналізи крові, а й ультразвукове дослідження (УЗД).
Яку інформацію дасть дослідження
 Ультразвук дозволяє отримувати зображення органу без пошкодження навколишніх тканин. Сучасні медичні апарати абсолютно безпечні для організму. УЗД не несе променевої (рентгенологічної) навантаження і не сприяє появі онкологічних захворювань.
Ультразвук дозволяє отримувати зображення органу без пошкодження навколишніх тканин. Сучасні медичні апарати абсолютно безпечні для організму. УЗД не несе променевої (рентгенологічної) навантаження і не сприяє появі онкологічних захворювань.
Ультразвукове дослідження дає лікарям інформацію про:
- ( кожної частки і перешийка),
- структурі тканини (однорідності, щільності),
- наявності новоутворень і їх розмірах, будові,
- кровотоці в тканини щитовидної залози.
Всі ці дані надзвичайно важливі для діагностики вузлового і дифузного зобу, аутоімунного тиреоїдиту, злоякісних і доброякісних пухлин, уроджених аномалій і т. Д.
Збільшення розмірів часток і перешийка спостерігають при дефіциті йоду в раціоні, хронічному запаленні, хвороби Грейвса, підгострому тиреоїдиті і т. д.
Неоднорідна структура щитовидної залози зазвичай зустрічається при аутоімунних процесах (хронічний аутоімунний тиреоїдит, хвороба Грейвса і т. д.)
Посилення кровотоку в усій тиреоїдної тканини зазвичай супроводжує тиреотоксикоз. А рясне кровопостачання новоутворень підвищує ризик злоякісної пухлини або аденоми.
УЗД надзвичайно важливо для виявлення, спостереження і визначення лікувальної тактики при вузлових утвореннях. Великі новоутворення необхідно пунктировать (проводити цитологію). Забір клітин потрібен і з невеликих «підозрілих» вогнищ (розташовані в перешийку, неоднорідні, з кальцінатамі, рясним кровотоком, без чітких меж / капсули і т. Д.) За всіма вузлами потрібно регулярне спостереження (УЗД два рази в рік).
Що таке онкомаркер СА-125
Лабораторна діагностика постійно вдосконалюється. В даний час по аналізах крові можна встановити багато захворювань і порушення обміну речовин. Дуже перспективним є і визначення пухлинних маркерів (онкомаркерів). Ці специфічні речовини з'являються в крові у відповідь на зростання онкологічних новоутворень. Аналіз на онкомаркери може допомогти в ранньої діагностики пухлини, у виявленні рецидиву після операції або іншого лікування.
Дослідження крові на специфічні речовини може давати як помилково негативні, так і хибно позитивні результати. Іноді онкомаркери з'являються в організмі практично здорових людей. А в інших випадках ці речовини не виявляються у хворих на злоякісні пухлини. Точність діагностики за допомогою різних онкомаркерів сильно відрізняється.
Один з онкомаркерів використовується для діагностики раку жіночих репродуктивних органів. Вуглеводний антиген СА-125 — це пухлинний маркер злоякісного процесу в яєчниках. Ця речовина також специфічно для метастазів подібного новоутворення.
Але СА-125 може підвищуватися і при інших злоякісних процесах. Так, реєструється зростання концентрації цієї речовини при онкологічної пухлини:
- тіла і шийки матки,
- слизової матки,
- маткових труб,
- молочної залози,
- підшлункової залози,
- товстого кишечника (прямої кишки),
- шлунка,
- печінки.
Деяке підвищення онкомаркера спостерігається при запаленні матки і придатків. Крім того, викликати такі результати може плеврит, перитоніт, гепатит, цироз, панкреатит, аутоімунний процес.
Діагностичні обстеження самі по собі теж впливають на концентрацію СА-125 в крові. Особливо сильно підвищують рівень цієї речовини: гінекологічне дослідження і взяття мазків, плевральна пункція, колоноскопія, гастроскопія, бронхоскопія, лапароскопії. Теоретично будь-який УЗД, рентгенографія, томографія теж впливають на результат аналізу.
Рівень речовини в нормі
Молекули СА-125 є в нормі в організмі будь-якої здорової жінки. Вони знаходяться всередині ендометрію і в рідини в матці. Зазвичай речовина практично не проникає в кровотік.
У деяких умовах концентрація онкомаркера СА-125 дещо підвищується. У фізіологічних умовах цьому сприяє менструація (в перші дні кровотечі), і вагітність (перші 12 тижнів).
З захворювань репродуктивної системи крім раку на концентрацію СА-125 впливають ендометріоз, кісти яєчника, інфекційний процес в малому тазу.
У нормі рівень СА-125 повинен бути нижче 35 Од / мл.
Але тест має не особливо високу специфічність. Це означає, що ймовірність помилки досить велика. Часто зустрічаються хибнопозитивні результати. Тобто, маркер підвищений, а онкологічного процесу немає.
Велику точність має підвищення рівня онкомаркера СА-125 у жінок пенсійного віку. Такі результати з великою ймовірністю свідчать про рак яєчника.
Онкомаркер при раку яєчників
Рак яєчників має чотири стадії. В першу з них поширення пухлини відбувається тільки в тканини самого органу. В цю ранню стадію концентрація онкомаркера СА-125 в крові зазвичай залишається нормальним. Це означає, що діагностика на початку захворювання неможлива.
Зміст СА-125 в крові різко зростає в другу, третю і четверту стадію онкологічного процесу.
Маркер дозволяє судити і про динаміку лікування. Якщо в перші місяці після початку медичного впливу СА-125 знижується, то прогноз для життя пацієнтки значно краще.
Коли хвороба повністю переможена (видалена пухлина і її метастази), концентрація онкомаркера наближається до нуля.
Якщо у пролікованих пацієнтки рівень показника вище нуля, але менше 35 Од / мл, то висока ймовірність рецидиву.
Після повного курсу лікування хворий рекомендують регулярне визначення СА-125 в крові. Якщо цей показник стабільно низький, то можна говорити про ремісії і навіть одужання. Якщо ж концентрація онкомаркера починає рости, то ще потребує детального обстеження для виявлення рецидиву (зростання первинної пухлини або її метастазів).
Як здавати аналіз
Кров на онкомаркер СА-125 слід здавати за рекомендацією лікаря . Дослідження не вимагає будь-якої спеціальної підготовки. Для більшої точності бажано прийти в лабораторію вранці натщесерце. Від останнього прийому їжі повинно пройти мінімум 4-8 годин. За 30-60 хвилин до дослідження потрібно відмовитися від сигарет.
Жінкам репродуктивного віку потрібно здавати кров з урахуванням циклу. Найбільш інформативний результат виходить в фолікулярну фазу на 2-3 день після завершення менструації.
Якщо пацієнтка вже проходить лікування з приводу раку яєчника, то повторне визначення онкомаркера СА-125 призначають кожні 3 місяці. Точні терміни завжди узгоджуються з лікарем.
Дані обстеження необхідно показати фахівцеві. Самостійна інтерпретація результатів абсолютно не припустима. Тільки лікар може врахувати всі нюанси кожного клінічного випадку і точно встановити діагноз.
Якими методами і аналізами перевірити щитовидну
Захворювання щитовидної залози зустрічаються дуже часто. Виявити проблеми на ранньому етапі допомагають сучасні засоби діагностики.
проводять за призначенням лікаря. Здати аналізи можна за рекомендацією ендокринолога, терапевта, гінеколога, мамолога, лікаря загальної практики і т. Д. У багатьох комерційних лабораторіях пропонується послуга «скринінг на захворювання щитовидної залози». У пакет аналізів вже включені гормони і антитіла. Клієнт може додатково внести в список і інші дослідження. Проте, краще почати обстеження щитовидної залози з відвідування лікаря.
Кому треба обстежити щитовидку
Проблеми зі щитовидною залозою можуть виникнути в різному віці, у чоловіків і жінок.
Але найчастіше захворювання зустрічаються:
- у людей після 40 років,
- у жінок під час вагітності,
- у жінок після пологів,
- у людей, що зазнали радіоактивного випромінювання,
- у пацієнтів з різними аутоімунними хворобами,
- у осіб з іншими захворюваннями ендокринної системи,
- у пацієнток з гінекологічними проблемами,
- у дітей з відставанням у фізичному та інтелектуальному розвитку,
- у школярів з поганими результатами в навчанні.
Перевірити роботу щитовидної залози можна профілактично, якщо ви проживаєте в умовах йоддефіцитних регіону. Крім того, здати гормони обов'язково треба при симптомах тиреотоксикозу і гіпотиреозу.
Ознаки порушень функції:
- різка зміна ваги,
- лабильное настрій,
- апатія і депресія,
- схильність до плаксивості,
- будь-які перебої в роботі серця,
- рідкісний або прискорений пульс,
- проблеми зі шкірою (сухість, набряклість),
- тривалий субфебрилітет (підвищення температури тіла),
- постійно низька температура тіла (35-36 градусів),
- порушення в статевій сфері (зниження лібідо, безпліддя, порушення циклу , імпотенція).
Крім того, всім жінкам в період планування вагітності бажано обстежити функцію щитовидної залози. Потрібно здати гормони і антитіла, щоб оцінити ймовірність проблем з зачаттям, виношуванням і ризик розвитку аномалій у плода.
Які потрібно здавати аналізи

список досліджень потрібно узгодити з лікарем.
Повною лінійці аналізів:
- ,
- вільний трийодтиронін,
- загальний тироксин,
- загальний трийодтиронін,
- тиреотропин,
- кальцитонін,
- тиреоглобулін,
- ,
- антитіла до рецепторів тиреотропіну,
- антитіла до тиреоглобуліну.
Гормони характеризують активність ендокринних клітин. Тироксин і трийодтиронін виробляються в самій щитовидній залозі. Тироксин — це малоактивні форма гормону. На периферії (в печінці та інших тканинах) він перетворюється в активний трийодтиронін. Основна дія щитовидної залози на тканини реалізується саме за рахунок трийодтиронина.
Кальцитонин — це теж гормон органу. Його виділяють С-клітини. Вони зустрічаються не тільки в щитовидній залозі і відносяться до дифузної ендокринної системи. Висока концентрація кальціотоніну може з'являтися при медулярної раку. За рівнем гормону контролюють лікування цієї патології. Повторне підвищення кальціотоніну після радикальної операції говорить про рецидив ракової пухлини.
Тироксин і трийодтиронін синтезуються з молекул йоду. Їх концентрація в крові регулюється центральним органом ендокринної системи — гіпоталамо-гіпофізарної областю. Щоб оцінити активність цієї зони головного мозку здають аналіз на тиреотропин.
Тиреоглобулін — менш популярний аналіз. Його використовують для виявлення ендемічного зобу. Також цей параметр має принципове значення при оцінці рецидиву раку щитовидної залози.
Антитіла виявляються при патологічної реакції власних захисних сил організму на щитовидну залозу. Невеликий титр цих речовин може зустрічатися і в нормі. Антитіла до тіреопероксідазе особливо характерні для хронічного аутоімунного тиреоїдиту. Вони можуть з'являтися і при інших патологіях. Якщо у жінки до вагітності висока концентрація цих речовин, то їй загрожує гіпотиреоз під час виношування малюка або після пологів. Які саме шанси захворювання, може оцінити ендокринолог і гінеколог.
Антитіла до рецепторів тиреотропіну підвищуються набагато рідше. Високий титр цих речовин підтверджує діагноз дифузного токсичного зобу. Аналіз використовують і для контролю терапії захворювання.
Як здавати аналізи

Щоб точно оцінити функцію щитовидної залози і ймовірність аутоімунного процесу бажано дотримуватися правил лабораторних досліджень.
якщо Ви плануєте здати аналізи профілактично, то виключіть на місяць все таблетки і біологічно активні добавки з йодом.
якщо Ви вже отримуєте лікування лікарськими препаратами з приводу захворювань щитовидної залози, то переривати курс терапії не треба.
Якоїсь спеціальної підготовки напередодні дослідження не потрібно.
В день забору крові потрібно прийти в лабораторію в ранні ранкові години. Найбільш показові рівні тиреотропіну, трийодтироніну, тироксину фіксуються з 8.00 до 11.00.
Аналіз потрібно здавати суворо натщесерце. Вранці можна випити трохи води. Всі таблетки бажано прийняти вже після здачі аналізу.
Лабораторне обстеження погано сумісно з фізіотерапевтичними процедурами і сучасної інструментальної діагностикою.
Тому, якщо Ви плануєте ще якісь медичні маніпуляції в цей день, то самим першим потрібно поставити відвідування лабораторії. Спочатку здайте кров на аналізи, а потім вже відвідайте УЗД, томографію, електрофорез або інші потрібні процедури.
У більшості лабораторій результати аналізів крові готові вже на наступний день. Навіть якщо на бланках з Вашими показниками будуть надруковані і норми (референсні значення), уникайте інтерпретувати показники самостійно. Зверніться до лікаря, щоб він розшифрував Вам результати.
Детально про сцинтиграфії щитовидної залози
 Сцинтиграфия щитовидної залози — це функціональний метод дослідження її активності. Крім того, завдяки цьому методу визначається аномальне розташування залози і стан наявних в ній вузлових утворень, виявляються метастази раку.
Сцинтиграфия щитовидної залози — це функціональний метод дослідження її активності. Крім того, завдяки цьому методу визначається аномальне розташування залози і стан наявних в ній вузлових утворень, виявляються метастази раку.
Принцип дослідження
Для життєдіяльності щитовидної залози і вироблення необхідної кількості тиреоїдних гормонів необхідне надходження в організм достатньої кількості йоду. Саме на цьому заснована дана методика дослідження — щитовидна залоза буде активно захоплювати будь-йод, запропонований їй ззовні.
В організм пацієнта вводиться радіофармпрепарат (РФП), що містить ізотопи йоду-123 ( 123 I ), йоду-131 ( 131 I) або техніці пертехнетата-99 ( 99m Tc). Швидкість поглинання йоду тканиною щитовидної залози в 100 разів вище, ніж іншими тканинами організму. Накопичився в щитовидній залозі радіоактивний йод або технецій починають розпадатися на ізотопи, сигнали яких записуються сканером в гамма-камері.
За інтенсивністю накопичення РФП визначаються форма і положення залози, наявність «холодного» (слабке накопичення) або «гарячого» (високе накопичення) вузла. Кількість РФП таке, що легко фіксується спеціальною апаратурою без шкоди організму.
Показання
Сцинтиграфия щитовидної залози проводиться навтором етапі діагностики захворювань щитовидної залози, вважається додатковим методом, завершальним рутинні обстеження (УЗД, гормональний профіль, пункційна біопсія), тому має мало свідчень до проведення:
- Відсутність щитовидної залози в типовому місці,
- загрудинний зоб,
- зоб кореня язика,
- Токсична ,
- Тиреотоксикоз,
- Метастази високодиференційованого в інші ділянки організму,лімфовузли,
- Підтвердження повної відсутності тканини щитовидної залози після тотальної струмектоміі.
Підготовка
Сцинтиграфия щитовидної залози-абсолютно безболісна і нешкідлива для організму процедура. Радіонукліди для дослідження підбираються таким чином, щоб їх вплив на організм не відрізнялося від впливу естественногопріродного радіаційного фону. Відрізнятися будуть препарати тільки можливістю випромінювати промені, що дозволяють визначити місцезнаходження, кількість і розподіл. Кожен РФП проходить тривалий цикл досліджень, що визначають вплив на організм, і затверджується комісійно Міністерством охорони здоров'я тільки після випробувань. Дозування отриманого випромінювання настільки мала, що повторне сцинтиграфічної дослідження можна проводити вже через 14 днів.
Важливо пам'ятати
Не рекомендується проводити інші дослідження, пов'язані з введенням контрастної речовини за 90 днів до скенирования (МРТ або КТ з контрастуванням, ангіографія, урографія). Рекомендується припинити прийом препаратів йоду за 30 днів до дослідження (сироп від кашлю, розчин Люголя, полівітаміни). За 3 тижні до дослідження скасовують тиреоїдні і антитиреоїдні препарати. Глюкокортикоїди, антикоагулянти, фенотіазини, саліцилати скасовують за 1 тиждень до дослідження.
Методика
Від того, з яким препаратом проводиться дослідження, залежить підготовка пацієнта і терміни проведення процедури:
| Вид препарату | Спосіб введення | Обмеження перед введенням препарату | Обмеження після введення препарату | Початок дослідження |
| 123 I або 131 I | Всередину перорально у вигляді розчину або капсули | Рекомендовано утриматися від прийому їжі зопівночі в день дослідження | Рекомендовано утриматися від прийому їжі протягом 2 годин після введення препарату | Через 24 години після введення препарату |
| 99m Tc | Внутрішньовенно | Ні | Ні | Через 30 хвилин після введення препарату |
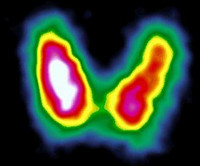
сцинтиграфія щитовидної залози проводиться після повного поглинання препарату. Для цього пацієнт поміщається в гамма-камеру, спеціальні датчики починають приймати сигнали від щитовидної залози, що накопичила РФП. Інформація передається безпосередньо на комп'ютер, де створюється кольорове зображення желези.Інтенсівность фарбування залежить від ступеня накопичення ізотопу. У нормі щитовидна залоза має вигляд метелики, долі подані у вигляді двох темних овалів, забарвлених рівномірно і мають чіткі контури. Тривалість дослідження — 30 хвилин.
Вибір РФП залежить від діагнозу і планованого в подальшому лікування. При підозрі на онкологічне поразка, аденому і вузловий зоб, вводиться 99m Tc. При підозрі наявності токсичного зобу і плануванні терапії 131 I, для дослідження використовуються ізотопи йоду, із захоплення яких розраховується необхідна терапевтична активність 131 I. Але для скенирования в цьому випадку використовують 123 I, чтоуменьшает радіаційне навантаження на пацієнта і дозволяє почати раніше терапію, так як відсутній залишковий бета-випромінювання.
Протипоказання
- Вагітність,
- Алергічні реакції в анамнезі на введення РФП даних видів.
При годуванні грудьми — рекомендовано його припинення на добу. Молоко протягом доби після дослідження зціджується. Надалі грудне вигодовування повертається до колишнього режиму.
Розшифровка результатів
Сцинтиграфия щитовидної железипоказивает ступінь поглинання РФП залозою і його розподіл. Кожна патологія має характерну картину: (картинка клікабельні)
Коли визначають антитіла до рецепторів ТТГ?
Функція щитовидної залози схильна до регуляції центральних органів (гіпоталамусом і гіпофізом). Принцип зворотного зв'язку — основний метод взаємодії гіпофіза і залози.
Як він проявляється
Виробляються щитовидною залозою тиреоїднігормони (тироксин і трийодтиронін) надходять в кров і поширюються по всьому організму, проявляючи свою дію. Поступаючи в гіпофіз, вони впливають на вироблення тиреотропного гормону (ТТГ). Чим більше тиреоїдних гормонів, тим в меншій кількості виробляється ТТГ. І навпаки, чим менше тиреоїдних гормонів, тим більше виробляється ТТГ.
Точно так само діє на щитовидну залозу гіпофіз. Збільшуючи вироблення ТТГ, він змушує залозу виробляти більше гормону. Зменшуючи викид ТТГ, гіпофіз дає зрозуміти щитовидній залозі, що організму потрібна менша кількість тиреоїдних гормонів.
Тиреотоксикоз
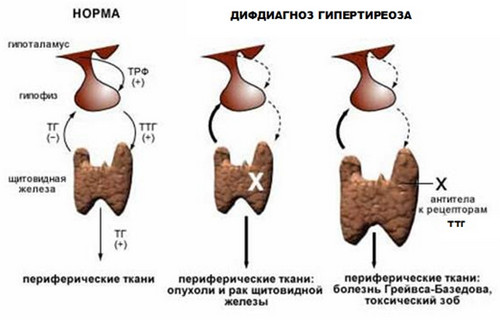
Існує безліч патологічних станів, які порушують цей взаємозв'язок. При тиреотоксикозі велику кількість тиреоїдних гормонів діє на гіпофіз, зменшуючи викид ТТГ.
Причин цього порушення може бути багато
- Токсична аденома
- Аденокарцинома
- дифузно-токсичний зоб (, , хвороба Перрі, хвороба Флаяні)
- Йод-індукований гіпертиреоз
- Гормонально-активна аденома гіпофіза, що виробляє надмірну кількість ТТГ
- Трофобластний гіпертиреоз
- гіпертиреоїдних фаза АІТ
- Підгострий тиреоїдит
Всі ці захворювання мають клінічну картину, типову для тиреотоксикозу. Перед лікарем постає дуже серйозна проблема Дифдіагностика між цими захворюваннями, так як тактика лікування у всіх випадках буде різною.
ДТЗ — це аутоімунне захворювання
дифузно-токсичний зоб (ДТЗ) — одна з найбільш частих причин, що призводять до розвитку тиреотоксикозу. Це аутоімунне захворювання, при якому в організмі виникає поломка імунної системи.
У нормі антитіла (АТ) виробляються при впливі на організм чужорідних антигенів (АГ), таких як віруси, бактерії і гриби. АТ активно взаємодіють з АГ, знищуючи чужорідні клітини. Після того, як людина одужує, наприклад, від грипу або ГРВІ, які захистили організм АТ більше не потрібні. Вони виводяться з організму.
При патології імунної системи виникає збій, і АТ залишаються в організмі. Але вони непросто гуляють по органам і тканинам. АТ — це захисники і бійці, вони шукають ворога. І знаходять клітини, дуже схожі на АГ знищеного вірусу. Вони приєднуються до цього «ворога» і починають вже шкодити власному організму.
Антитіла до рецепторів ТТГ
Такими ось горе-захисниками є антитіла до рецепторів ТТГ (АТ-рТТГ). Це імуноглобуліни класу G. Для них органом-мішенню є рецептори, що приєднують до поверхні тиреоцитах молекулу ТТГ.
Регуляція вироблення тиреоїдних гормонів здійснюється саме через цей рецептор. Рецептор, що приєднав ТТГ, допомагає проникнути останньому всередину клітини і припинити вироблення надмірної кількості гормонів.
АТ-рТТГ приєднуються до цих рецепторів і не дають ТТГ подіяти на тиреоцитах. Так як немає обмеження їх діяльності, тиреоцитах починають виробляти тиреоїднігормони в великих кількостях. Рівень ТТГ стає все менше і менше, але активність щитовидної залози не зменшується.
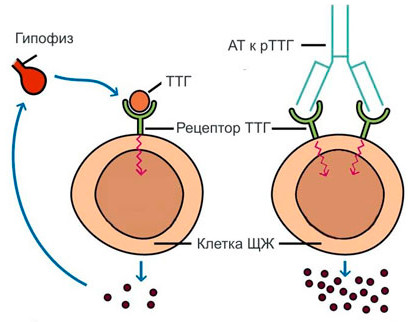
Для чого визначати рівень антитіл до рецепторів ТТГ
- Діагностика — саме визначення рівня АТ-рТТГ необхідно для постановки діагнозу. Якщо показник вище норми, діагноз дифузно-токсичного зобу не підлягає сумніву.
- Визначення тактики лікування — лікування ДТЗ починається з застосування антитиреоїдних препаратів, що блокують функцію щитовидної залози. АТ-рТТГ знижуються — лікування цими препаратами триває.
- Прогноз і ймовірність рецидиву — якщо після певного періоду лікування досягається стан еутиреозу, але рівень АТ-рТТГ залишається таким же високим, як до лікування, ймовірність рецидиву ДТЗ дуже висока. В цьому випадку рекомендовано операційне лікування.
АТ-рТТГ і вагітність
Визначення цього показника при вагітності показано в тому випадку, коли виявляється низький рівень ТТГ, що може бути і варіантом норми. Якщо показник не підвищений — хвилювань не повинно бути. Вагітність протікає нормально.
Інтерпретація результатів
- Негативний результат — менше 1,5 МО / л
- Проміжний результат — 1,5-1,75 МО / л
- Позитивний результат — більш 1,75 МО / л
Що таке Антитіла до ТПО і що робити при їх підвищенні
Від , бактерій, грибків організм людини охороняє імунітет. Клітини цієї захисної системи виробляють особливі агенти — антитіла (АТ). Ці сполуки руйнують чужорідні клітини, усуваючи інфекцію.
Однак не завжди працює правильно. Причиною порушень можуть бути генетичні особливості, згубний вплив навколишнього середовища, емоційні стреси. Якщо захисні механізми дають збої, то є ймовірність розвитку аутоімунних захворювань. Такі хвороби виникають через вироблення аутоантитіл (АТ до власних клітин). В результаті захисні сили організму направляються проти своїх тканин і органів.
До аутоімунних захворювань відносять гломерулонефрит, , системний червоний вовчак, склеродермія і т. д. Практично будь-яка популяція клітин в організмі може спровокувати таку неадекватну реакцію імунітету. Досить часто агресії піддаються тиреоцитах (клітини щитовидки). При аутоімунному запаленні в залозі виявляються різні АТ.
В аналізах крові пацієнта можуть бути виявлені:
- антитіла до тиреоглобуліну (thyroglobulin antibody, АТ до ТГ),
- антитіла до тиреоїдної пероксидази (anti-thyroid peroxidase autoantibodies, АТ-ТПО),
- антитіла до мікросомальної фракції тиреоцитов (Antimicrosomal antibody, АТ до МАГ),
- антитіла до рецепторів тиреотропіну (thyroid stimulating hormone receptor antibody , АТ до рТТГ) і т. д.
Найбільш часто оцінюється наявність антитіл до тиреоїдної пероксидази. Визначення концентрації цих сполук в крові допомагає встановити правильний діагноз і підібрати терапію.
Антитіла до ферментів щитовидної залози
У нормі в клітинах щитовидної залози йде безперервний процес синтезу тиреоїдних гормонів. Тироксин і трийодтиронін мають в своєму складі молекули йоду. Включити мікроелемент в структуру гормону допомагає тиреоїдна пероксидаза. Саме цей фермент сприяє появі активних іонів йоду і йодіфікаціі тиреоглобуліну.
Практично будь-яке супроводжується підвищеним рівнем АТ до ферменту пероксидази в крові. Тиреоїдна пероксидаза може бути основною мішенню для аутоімунного процесу. В інших випадках вона є лише одним із з’єднань, що викликали запалення.
Антитіла до ферменту можуть виявлятися і у практично здорових людей. У цьому випадку їх високий титр говорить про високий ризик аутоімунного запалення. Також такі результати можуть свідчити про ранню (доклінічній) стадію захворювання.
За даними статистики АТ знаходять:
- у 96% пацієнтів з хронічним аутоімунний тиреоїдит ( зоб Хашимото ),
- у 85% хворих дифузним токсичним зобом (хвороба Грейвса),
- у 10% практично здорових людей.
Коли рекомендують аналіз

Аналіз на антитіла до пероксидази зазвичай призначає ендокринолог. Крім того, лікарі інших спеціальностей теж можуть дати направлення на це дослідження.
Показання для оцінки антитіл до тіреопероксідазі :
- високий титр АТ або аутоімунне захворювання у матері (для новонароджених),
- зниження функції щитовидної залози (гіпотиреоз),
- підвищення функції щитовидної залози (тиреотоксикоз),
- вузли в тканини щитовидної залози,
- збільшення обсягу ,
- офтальмопатія (аутоімунне запалення ретробульбарної клітковини очі),
- претібіальная міксідема (аутоімунний щільний набряк гомілок).
Аналіз на антитіла до тіреопероксідазе може бути рекомендований людям після УЗД, якщо на дослідженні виявлена картина тиреоїдиту (неоднорідність структури, ділянки підвищеної і зниженої ехогенності).
Аналіз навіть включений в список обов’язкових обстежень перед процедурою екстракорпорального запліднення (ЕКЗ).
Результати дослідження
Концентрацію антитіл визначають в ОД / мл. Різні лабораторії дають відрізняються діапазони норми. Ці межі залежать від використовуваних методик і реактивів.
Підвищений титр виявляють при:
- дифузному токсичному зобі,
- підгострому тиреоїдиті,
- хронічному аутоімунному тиреоїдиті,
- післяпологовому тиреоїдиті,
- гіпотиреозі ідеопатіческая,
- вузловому токсичному зобі,
- йодіндуцірованного тиреотоксикозі (тип 1).
Надмірна концентрація АТ-ТПО також може бути виявлена при аутоімунному запаленні поза щитовидної залози. Так, високий титр цих антитіл іноді зустрічається при цукровому діабеті 1 типу, склеродермії і т. д.
У практично здорових людей підвищені АТ-ТПО можуть бути випадковою знахідкою під час диспансеризації або профілактичного огляду. Якщо отримані такі результати аналізу, то обов’язково потрібно дообстеження.
В план діагностики включають:
- УЗД щитовидної залози,
- визначення тиреотропіну (ТТГ),
- визначення тиреоїдних гормонів (Т4 і Т3).
Дані ультразвуку і гормонального профілю дозволяють зробити висновки про стан щитовидної залози. Якщо все в нормі, то пацієнту дають профілактичні рекомендації.
Що робити при підвищеному рівні антитіл
Високий титр антитіл є проявом патології імунітету. Якщо отриманий такий результат, то може знадобитися консервативне або .
Таблетки для усунення тиреотоксикозу зазвичай потрібні при хворобі Грейвса. Замісна гормональна терапія призначається при хронічному аутоімунному і післяпологовому тиреоїдитах. Оперативне лікування найчастіше необхідно при вузловому токсичному зобі, йодіндуцірованного тиреотоксикозі, хвороби Грейвса.
Мета цих методів лікування — усунути наслідок аутоімунного процесу (зоб, гормональні порушення). Ні таблетки, ні операція не впливають на саму роботу захисних сил організму. Блокувати синтез антитіл до пероксидази без істотного збитку здоров’ю не можна. З цієї причини аутоімунні захворювання щитовидної залози лікують без використання подібних засобів.
Незалежно від того, діагностовано конкретне захворювання, всім людям з високим титром АТ до пероксидази показані профілактичні заходи. Ці рекомендації допомагають зменшити ризик виникнення нового аутоімунного процесу та швидкість протікання вже існуючих змін.
Якщо АТ-ТПО вище норми, потрібно:
- не курити,
- не перебувати в приміщенні, де курять,
- уникати прямих сонячних променів (не засмагати, ходити влітку в капелюсі і закритому одязі),
- відмовитися від відвідування солярію,
- знизити контакт з побутовою хімією,
- частіше перебувати на відкритому повітрі,
- приймати вітаміни, добавки до їжі, ліків тільки за рекомендацією лікаря,
- правильно харчуватися,
- дотримуватися режиму сну і неспання,
- менше хвилюватися,
- уникати контакту з хворими на ГРЗ та грип.
Якщо результати аналізів по гормонам в нормі, то в подальшому потрібно регулярне повторне визначення тиреотропіну (ТТГ) і тироксину (Т4). Крім того, людям з підвищеним рівнем антитіл до пероксидази необхідно щорічно проходити УЗД щитовидної залози і відвідувати ендокринолога.
У жінок, які планують вагітність, високий титр антитіл дозволяє прогнозувати післяпологовий тиреоїдит. Також у цих пацієнток вище ризик народження дітей з гіпотиреозом.
Причини підвищення ТТГ
Зниження або підвищення синтезу призводить до серйозних порушень в обміні речовин. Функцію тиреоцитов оцінюють за клінічними проявами і лабораторними аналізами.
Найбільш значущим параметром, що характеризує роботу щитовидної залози, вважають (ТТГ).
цей біологічно активний фактор виділяється в кров клітинами гіпофіза. ТТГ відносять до тропний гормонів. Його значення в організмі зводиться до стимуляції роботи клітин щитовидної залози.
Регуляція роботи щитовидки
Функція тиреоїдної залози в нормі регулюється за принципом «зворотного зв'язку ». Тиреоцитах працюють не автономно, а під контролем центрального відділу ендокринної системи. Гіпофіз і гіпоталамус виділяють тиреотропний гормон, тиреоліберином.
Концентрація цих речовин залежить від потреби організму в активних речовинах щитовидки (тироксину і трийодтироніну).
Якщо тиреоїдних гормонів не вистачає, то гіпофіз починає виробляти і виділяти більше ТТГ. Цей фактор безпосередньо впливає на клітини щитовидки. Вони починають захоплювати максимум йоду з плазми крові, синтезувати підвищений рівень Т4 і Т3. Крім того, в тканини щитовидної залози відбувається активне розмноження ендокринних клітин.
Якщо тиреоїдних гормонів вже досить, то концентрація ТТГ в крові знижується. Стимуляція щитовидної залози гіпофізом слабшає. Це призводить до зниження функціональної активності щитовидної залози.
Описаний принцип регуляції по «зворотного зв'язку» спостерігається в нормі. При захворюваннях цей механізм може порушуватися. Так, при навіть високий рівень ТТГ не може підвищити концентрацію Т4 і Т3.
Підвищення тиреотропина
Високий ТТГ зустрічається при двох протилежних станах - первинному гіпотиреозі і вторинному тиреотоксикозі.
Перше з цих порушень зустрічається дуже часто. У деяких групах населення первинний гіпотиреоз спостерігають у кожного десятого. Особливо схильні до подібної патології жінки середнього та похилого віку.
Первинний гіпотиреоз є проявом низької функції щитовидної залози. Цей стан може бути спровоковано хронічним аутоімунний тиреоїдит, тривалим важким йодним дефіцитом і іншими факторами.
Вторинний тиреотоксикоз, навпаки, є вкрай рідкісним станом. Поширеність цього захворювання настільки мала, що його практично можна вважати казуїстикою. Ймовірно, вторинний тиреотоксикоз зустрічається однаково часто у чоловіків і жінок. Його основною причиною є тіреотропінома, тобто пухлина гіпофіза.
Лікування первинного гіпотиреозу - це в основному замісна гормональна терапія хімічними аналогами тироксину і трийодтироніну.
Лікування вторинного тиреотоксикозу має бути радикальним. Видалити Тиреотропін можна хірургічно. Також можливе застосування променевого впливу на гіпофіз.
Нормальні значення тиреотропина
У дорослих ТТГ зазвичай знаходиться в межах 0,4-4 мед / л. У різних лабораторіях референсні значення можуть трохи відрізнятися.
Верхня межа 4,0 мед / л підходить невагітним жінкам і чоловікам у віці старше 14 років.
Якщо жінка планує вагітність, то нормою вважають тиреотропний гормон в концентрації до 2,5 мед / л. Саме цій верхньої межі дотримуються і під час першого і другого триместру вагітності. Після 28 тижня ТТГ підвищений, якщо він більше 3,0 мед / л.
Підвищення рівня ТТГ небезпечно для плода. У подібній ситуації можливий розвиток вроджених аномалій. Крім того, підвищений тиреотропин асоціюється з безпліддям у жінок і чоловіків, переношування, спонтанними абортами.
Відповідно, якщо ТТГ підвищений більш 2,5-3,0 мед / л, жінці призначається замісна гормональна терапія (левотироксином).
У літньому віці високий ТТГ щодо нешкідливий. Більш того, невелике зниження функціональної активності тиреоїдної залози після 50-60 років є нормою.
Якщо у жінки або чоловіки похилого віку ТТГ підвищений до 10 мед / л, то замісна гормональна терапія необов'язкова.
Льовотіроксин в цій ситуації призначають при явних симптомах гіпотиреозу. Від терапії в даному випадку відмовляються при ішемічній хворобі серця.
Для чого роблять УЗД щитовидної залози і що вона показує
Ультразвукова діагностика (УЗД) — один з основних помічників практикуючих лікарів усіх спеціальностей. Цей вид обстеження дозволяє отримати уявлення про структуру внутрішніх органів і їх кровопостачанні. Для ендокринологів УЗД надзвичайно важливо під час діагностики та контролю лікування захворювань внутрішніх залоз. Особливо часто призначається дослідження щитовидної залози.
Переваги УЗД для обстеження щитовидки
Ультразвукове дослідження допомагає в діагностиці безлічі патологій тиреоїдної тканини.
Плюси цього інструментального методу:
- безпеку для пацієнта,
- доступність практично у всіх населених пунктах,
- чітке зображення ,
- інформація про кровотоці в режимі реального часу,
- відносно низька вартість.
Для УЗД щитовидки використовують датчики з частотою 7,5-10 Мгц. Під час процедури лікар функціональної діагностики виявляє структури до 1-2 мм.
Коли призначають УЗД
Ультразвукове дослідження щитовидної залози абсолютно безпечно для пацієнта. Проте цю процедуру не використовують як скринінг. Це означає, що УЗД варто проходити тільки при наявності показань.
Лікарі рекомендують цю методику при підозрі на будь-яке захворювання щитовидної залози. Підставою для цього можуть бути дані огляду шиї, лабораторні аналізи, скарги.
Якщо УЗД призначено, то його можна пройти в будь-який час доби. Спеціальної підготовки до ультразвуку не потрібно.
Що покаже дослідження
Під час процедури пацієнт лежить на кушетці, під його плечі підкладають валик, а голову закидають. Якщо у хворого є важке супутнє захворювання або виражений остеохондроз, то УЗД можна зробити в положенні сидячи. Процедура триває 15-30 хвилин.
Лікар наносить на шкіру спеціальний гіпоалергенний гель і прикладає до шиї пацієнта датчики апарату. На моніторі приладу формується УЗД-картинка. Рідини (кров, лімфа, колоїд) виглядають темними, залозиста тканина і інші структури — сірими або білими.
Під час процедури лікар бачить не тільки ендокринну тканину, але і інші органи (трахею, судини, м'язи). Що показує УЗД щитовидної залози? По зображенню на екрані можна оцінити:
- розташування часток і перешийка,
- чіткість контурів,
- розміри органа,
- ехоструктуру,
- ехогенність,
- наявність новоутворень в проекції щитовидки,
- число і структуру вузлових утворень,
- стан лімфатичних вузлів шиї.
Все результати вносяться на закінчення. Розшифровка УЗД щитовидної залози проводиться ендокринологом. Цей фахівець ставить діагноз і дає подальші рекомендації.
Розташування залози і її розміри
Лікар визначає, наскільки низько розташована щитовидка. Якщо її частина або вся тканина знаходиться за грудиною, то це зазначається в протоколі дослідження. Низьке розташування залози вважається несприятливим, оскільки підвищує ризик стискання судин, стравоходу, трахеї.
Далі обчислюють обсяг щитовидної залози. Спочатку визначають розміри правої частки, потім лівою, потім — перешийка.
На серії послідовних поперечних УЗД-зрізів знаходять максимальне значення ширина і товщини часткою і товщину перешийка, а в поздовжній площині оцінюють довжину кожної частки.
Показники по кожній долі можуть бути в межах 25-40 мм (довжина), 15-20 мм (ширина) і 10-15 мм (товщина). Лінійні розміри вносять до протоколу.
Далі лікар обчислює обсяг залози. Для цього використовують спеціальну формулу (для кожної частки перемножують значення довжини, ширини, товщини і коефіцієнта 0,479). Обсяг обох часток складають.
У нормі обсяг щитовидної залози повинен бути менше 25 см 3 (для чоловіків) або 18 см 3 (для жінок).
У дітей норма залежить від віку і фізичного розвитку. Щоб дізнатися фізіологічні межі, потрібно звірити результат зі спеціальними таблицями.
Ехоструктури і ехогенність
Лікарі функціональної діагностики оцінюють ехоструктуру і ехогенність. Ці параметри говорять про будову тиреоїдної тканини.
Ехоструктури буває:
- однорідної (рівномірний розподіл однакових ехосигналів),
- неоднорідною (чергування різних за розмірами і інтенсивності ехосигналів ).
Нормальна тканину щитовидки однорідна. Якщо з'являються різні за характеристиками ділянки, то дуже ймовірно запалення (тиреоїдит) або інший патологічний процес.
Також лікарі оцінюють ехогенність. Фактично з'ясовується, наскільки щитовидка відрізняється від навколишніх тканин. Порівнюють ехогенність залози і сусідніх м'язів шиї.
Якщо ультразвукова щільність мускулатури і щитовидки порівнянна, то ехогенність середня. Такий стан вважають нормою.
Щільніша заліза буває при збільшенні числа сполучнотканинних волокон. Також підвищують ехогенність кальцинати (відкладення мінеральних солей).
Зниження ультразвукової щільності зустрічається при колоїдному і пролиферативном зобі, активному кровопостачанні, набряку.
Новоутворення залози
У щитовидній залозі не повинно бути ніяких вогнищевих новоутворень. Якщо лікар знаходить будь-якої ділянку, відмежований від решти тканини, то ставиться діагноз «вузловий зоб».
Під час УЗД оцінюється наявність вузлів, їх кількість і розташування.
Кожне новоутворення описується з урахуванням :
- розмірів,
- чіткості контурів,
- ехогенності,
- однорідності внутрішньої структури,
- кровопостачання .
Вузли щитовидної залози — нерідка знахідка під час УЗД. Такі освіти зазвичай доброякісні і не викликають гормональних порушень. Проте будь-який осередкове освіту вимагає дообстеження і спостереження.
Стан лімфатичної системи
Лімфовузли шиї можуть змінювати свої розміри і структуру при захворюваннях щитовидної залози. Особливо важливо оцінювати стан лімфатичної тканини при підозрі на онкологію.
До регіонарних для залози вузлів відносять:
- надключичні,
- підключичні,
- загрудінні,
- югулярной,
- претрахеальние,
- паратрахеальние.
Якщо під час процедури виявляють зміни в лімфатичної системи, то ці дані обов'язково відображають в ув'язненні.
Васкуляризация
Кровотік в щитовидці — важливий параметр функціональної активності. Чим більше працюючих судин, тим значніше синтез гормонів.
Для оцінки васкуляризації використовують колірне і енергетичне доплерівське картування. Також застосовують методику доплерографії судин залози.
Ці технології дають уявлення про:
- швидкості кровотоку,
- напрямку руху крові,
- кількості судин.
Все результати дослідження в протоколі УЗД — це висновок за процедурою, а не діагноз. Щоб визначитися з подальшою тактикою, обов'язково потрібна консультація ендокринолога.
