Реакція Манту (проба Манту) застосовується при проведенні туберкулінодіагностики. Туберкулінодіагностика основний метод виявлення інфікованих туберкульозними паличками, осіб з підвищеним ризиком захворювання та хворих . Для цих цілей використовується проба Манту (реакція Манту). Її розміри дозволяють судити про наявність в організмі дитини туберкульозних паличок.
Інтенсивність туберкулінової реакції буває різною. Реєструється , негативна, позитивна, гіперергічна і сумнівна. Реакція Манту підкаже лікаря, хворий на туберкульоз дитина чи ні, наскільки велика ступінь інфікування туберкульозними паличками, необхідно або не провести дитині попереджає лікування або прищепити від туберкульозу. До проведення реакції Манту є протипоказання, які виявляються медичними працівниками напередодні проведення туберкулінодіагностики.
Інфікування це проникнення збудника в організм дитини без розвитку клінічних симптомів захворювання. Розвитку туберкульозу перешкоджає імунітет.
З туберкульозною інфекцією організм людини найчастіше зустрічається в дитячому віці і в подальшому ніколи з цієї зустрічі без шкоди для себе не виходить. Туберкульозна паличка, одного разу потрапивши в організм людини, вже ніколи не покидає його. Вона ховається в органах ретикулоендотеліальної системи (РЕС) і в майбутньому може стати винуватицею захворювання. Взаємодія туберкульозної палички з організмом дитини досить складний. Особливу небезпеку туберкульоз являє для дітей від 1 до 3-х років. Інфікування туберкульозною паличкою дітей першого року життя завжди закінчується захворюванням.
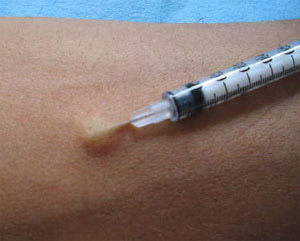
Рис. 1. На фото мікобактерії туберкульозу (електронограмма, негативний контрастування).
Виявити інфікованих і хворих на туберкульоз дітей завдання ОЛС.
Кому проводиться проба Манту
Туберкулін є складним препаратом, який виготовляється з культур фільтратів туберкульозних паличок або з самих збудників. Будучи неповним антигеном (гаптеном), він викликає особливу імунологічну реакцію, яка проявляється через 24 72 години.
Як проводиться туберкулінодіагностика
- Туберкулинодиагностика проводиться спеціально навченої медичною сестрою, в окремому кабінеті, спеціальними туберкуліновими одноразовими шприцами.
- Туберкулін вводиться під шкіру в середню третину передпліччя.
- На місці введення повинна утворитися папула, яка має вигляд «лимонної скоринки» не більше 9 мм в діаметрі білястого кольору. Папула дуже швидко зникає.
- Реакція оцінюється через 72 години, дані про яку фіксуються в спеціальних документах мапі щеплень, медичній карті і історії розвитку дитини.
- Замір папули або гіперемії проводиться прозорою лінійкою, яка розташовується перпендикулярно осі передпліччя.

Рис. 2. Туберкулін вводиться під шкіру.
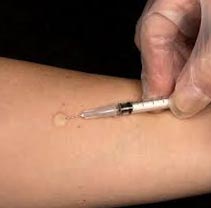
Рис. 3. На місці введення туберкуліну повинна утворитися папула, яка має вигляд «лимонної скоринки» не більше 9 мм в діаметрі білястого кольору.

Рис. 4. Проведення масової туберкулінодіагностики в школі.
Реакція на введення туберкуліну
На введення туберкуліну організм дитини реагує проявами місцевого і загального характеру:
Місцеві прояви
Її формування відбувається на місці введення туберкуліну, де може сформуватися папула або почервоніння різного розміру, можуть з'явитися везикули (пухирці), некроз і лімфангіт. Саме місцева реакція має важливе діагностичне значення. Реакція Манту може бути негативною, сумнівною, позитивною і гіперергіческого.
Загальні прояви
Загальна реакція виникає рідко і характеризується погіршенням загального самопочуття у деяких дітей, підвищенням температури тіла, головним і суглобовими болями.
Очагове реакція
Виникає при захворюванні на туберкульоз в осередках туберкульозної інфекції.
Для проведення туберкулінодіагностики використовується реакція Манту
(проба Манту) з 2-я туберкуліновими одиницями (2ТЕ).
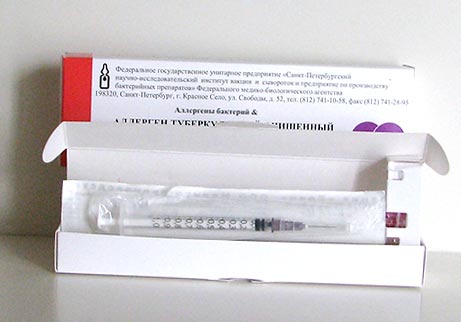
Рис. 5. На фото туберкулін складний препарат, який використовується для проведення туберкулінодіагностики.
Оцінка результатів туберкулінодіагностики
- Оцінка результатів реакції Манту проводиться через 72 години.
- Перед вимірюванням результату проводиться пальпація місця введення туберкуліну для визначення наявності або відсутності папули .
- При наявності папули і гіперемії завмер виробляється тільки папули.
- Замір папули або гіперемії проводиться прозорою лінійкою, яка розташовується перпендикулярно осі передпліччя.

Рис. 6. На фото медичний працівник проводить оцінку результатів туберкулінодіагностики. Замір папули або гіперемії проводиться прозорою лінійкою, яка розташовується перпендикулярно осі передпліччя.
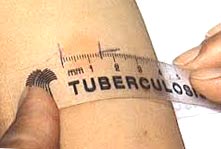
Рис. 7. Замір папули або гіперемії проводиться прозорою лінійкою.
Реакція Манту: протипоказання
Протипоказаннями до проведення туберкулінодіагностики є:
- шкірні захворювання,
- інфекційні захворювання в період загострення,
- соматичні захворювання в період загострення (епілепсія в тому числі),
- туберкулінові проби не проводяться в дитячих колективах, які підлягають карантину з інфекційного захворювання ,
- пробу Манту не ставлять протягом першого місяця після проведення інших профілактичних щеплень.
Туберкулінодіагностику можна проводити через один місяць після зняття карантину або зникнення клінічних симптомів соматичного або інфекційного захворювання.
Перед проведенням туберкулінодіагностики всі діти опитуються і оглядаються лікарем або медичною сестрою , медична документація ретельно вивчається.
Алергія на введення туберкуліну
Алергію на введення туберкуліну може викликати фенол, який в мінімальній кількості входить до складу туберкуліну. Розібратися з незвичайною реакцією допоможе лікар.
Реакція Манту негативна
Реакція Манту негативна, якщо папула і гіперемія відсутні або на місці введення туберкуліну можна помітити тільки уколочной реакцію розміром не більше 0,1 мм.
Реакція Манту негативна говорить про те, що дитина не інфікована туберкульозними паличками, або сталося біологічне самолікування від туберкульозу.
Реакція Манту негативна може бути:
- при захворюванні дитини на тяжку форму туберкульозу,
- прилімфогранулематозі, саркоїдозі і цілій низці гострих інфекційних захворюваннях кору, краснухи, мононуклеозе, скарлатині, тифі та новоутвореннях,
- при авітамінозах і виснаженні.
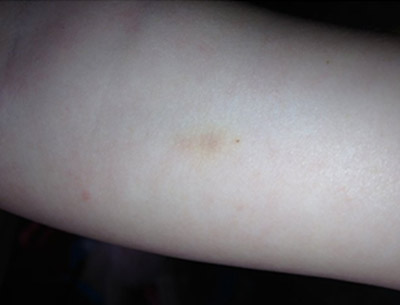
Рис. 8. На фото реакція Манту негативна. На місці введення туберкуліну уколочной реакція розміром не більше 0,1 мм.
Сумнівна реакція Манту
Сумнівною вважається реакція на введення туберкуліну, якщо розмір папули становить від 2 до 4 мм, або реєструється гіперемія (почервоніння) будь-якого розміру, але без інфільтрату.

Рис. 9. На фото реакція Манту сумнівна. Гіперемія без папули.
Реакція Манту позитивна
Позитивною вважається проба на туберкульоз, якщо папула 5 і більше міліметрів, може відзначатися наявність везикул (пухирців з рідиною), або зазначається додаткову освіту папул навколо основної папули, сформованої на місці уколу.
Реакція Манту позитивна інтерпретується як:
- слабоположітельная папула від 5 до 9 мм,
- позитивна середньої інтенсивності папула від 10 до 14 мм,
- виражена папула від 15 до 16 мм,
- гіперергічна папула 17 мм і більше, сюди ж відноситься утворення везикул з некротичним компонентом, наявність лимфангита і вогнищ відсіву навколо папули.
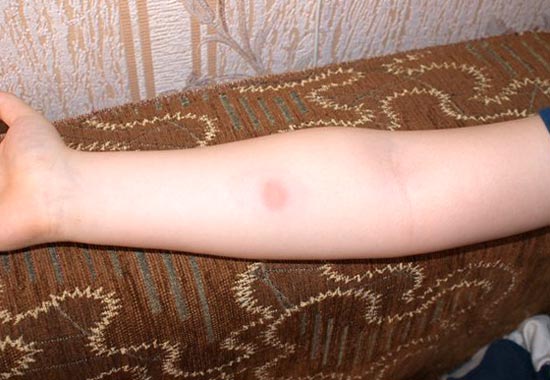
Рис. 10. На фото реакція Манту позитивна.
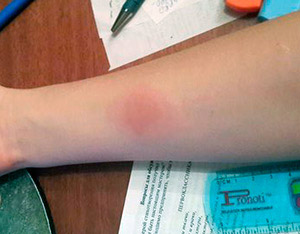
Рис. 11. На фото реакція Манту позитивна гіперергічна. Гіперемія великого розміру і папула більше 17 мм.
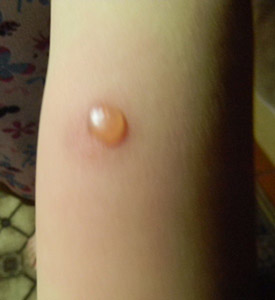
Рис. 12. На фото реакція Манту позитивна гіперергічна. Видно велику Везикула на тлі гіперемії.
Реакція Манту позитивна гіперергічна
Найчастіше гіперергіческого проби на туберкульоз виявляються у дітей, хворих на туберкульоз. На її прояв впливає прийом пеніциліну і стрептоміцину. Гіперергічна реакція фіксується при аллергозах і аллергодерматозах. Її виникнення сприяють хронічні захворювання запальної природи. Діти з гіперергіческого реакціями направляються на консультацію до лікаря фтизіатра.
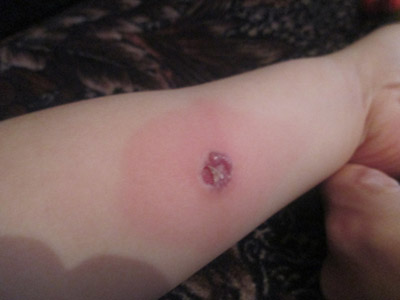
Рис. 13. На фото реакція Манту позитивна гіперергічна. Папула з везикулою.
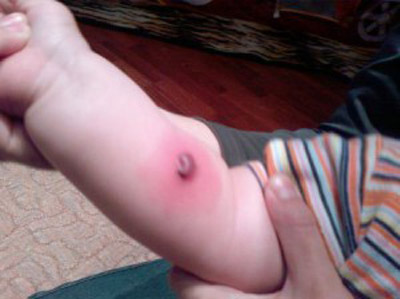
Рис. 14. На фото реакція Манту позитивна гіперергічна. Папула з везикулою.
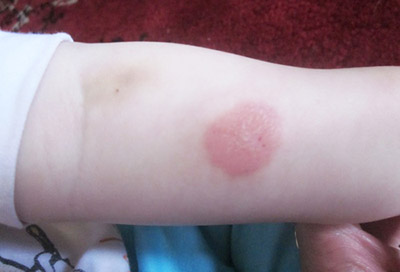
Рис. 15. На фото реакція Манту позитивна гіперергічна. Папула більше 17 мм.
, який дозволяє в короткі терміни і досить просто обстежувати практично все дитяче населення. Існують протипоказання до проведення реакції Манту, які виявляються медичним працівником напередодні проведення туберкулінодіагностики. «Реакція Манту норма» явище, яке зможе правильно інтерпретувати тільки медичний працівник. Правильна інтерпретація результатів туберкулінодіагностики буде тоді, коли до кожної дитини буде застосований індивідуальний підхід.

Рис. 17. Відмова батьків від постановки реакції Манту позбавляє дитину права на здоров'я.
Як щеплення БЦЖ захищає дітей від туберкульозу
Щеплення БЦЖ є головним компонентом у боротьбі з дитячим туберкульозом. Вакцина БЦЖ вперше була створена в 1919 році у Франції. У 1921 році була вакцинована перша дитина. Вакцина БЦЖ в Росії була створена вченими в сухому вигляді, що значно полегшувало її транспортування і тривале зберігання. З 1962 року щеплення БЦЖ стала обов'язковою на всій території СРСР.
З туберкульозною інфекцією організм людини найчастіше зустрічається в дитячому віці і в подальшому ніколи з цієї зустрічі без шкоди для себе не виходить.
, одного разу потрапивши в організм людини, вже ніколи не покидає його. Найбільш уразливими до даної інфекції є діти. Особливо схильні до захворювання діти першого року життя. Часто захворювання у них закінчується смертельним результатом. Джерелом інфекції для дітей є хвора людина, значно рідше — тварини.
Особливо небезпечним для дитини є контакт з хворими на туберкульоз батьків або інших членів сім'ї. Органами охорони здоров'я РФ визначені дві найголовніші завдання в боротьбі з дитячим туберкульозом:
- своєчасне виявлення хворих на туберкульоз (припинення поширення інфекції);
- вакцинація проти туберкульозу.
Щеплення БЦЖ сьогодні є найкращим способом захисту дітей від туберкульозу. Її основні якості:
- Вакцина БЦЖ запобігає розвитку менінгіту та міліарний туберкульоз, тобто ті форми захворювання, які поширюються з кров'ю.
- Вакцина БЦЖ сприятливо впливає на перебіг первинної туберкульозної інфекції та первинних локальних форм захворювання у дітей (більш легкий перебіг, мінімум ускладнень і швидке настання сприятливого результату).
Вакцина БЦЖ і вакцинація
Про створення імунітету говорить утворився в результаті щеплення БЦЖ рубчик і наявність поствакцинальной алергії (позитивної реакції Манту). Рубчик повністю формується до 9 — 12 місяця.
- Якщо розмір рубчика 5 — 8 мм, то індекс захисту від туберкульозу від 93 до 95%.
- Якщо рубчик 2 — 4 мм, то індекс захисту знижується до 74%.
- Якщо рубчик розміром 10 мм і деформований, то це говорить про те, що імунітет не виробився.
При введенні вакцини БЦЖ імунітет формується 2 місяці. При ревакцинації — 1,5 місяця. До цього часу організм дитини залишається незахищеним від туберкульозу. Тому перш, ніж дитина буде виписаний з пологового будинку, всі члени сім'ї новонародженого повинні бути обстежені на туберкульоз. Хворі на туберкульоз родичі ізолюються на 2 місяці в стаціонарні або санаторні протитуберкульозні установи.
Відсутність рубчика після щеплення БЦЖ пояснюється дефектом імунізації і втратою активності вакцини.
Ускладнення вакцинації у дітей
Частота ускладнень після вакцинації від туберкульозу становить 0,1%. Найчастіше ускладнення БЦЖ проявляються у вигляді:
- холодних абсцесів,
- поверхневих виразок,
- БЦЖ-ітов (регіональний лімфаденіт, остит, кон'юнктивіт),
- келоїдних рубців,
- дуже рідко розвивається генералізована БЦЖ-інфекція.
Ускладнення БЦЖ залежать від властивості штаму вакцини, кількості життєздатних мікробних тіл, від дотримання техніки введення вакцини, віку дитини, його супутніх захворювань і ін.
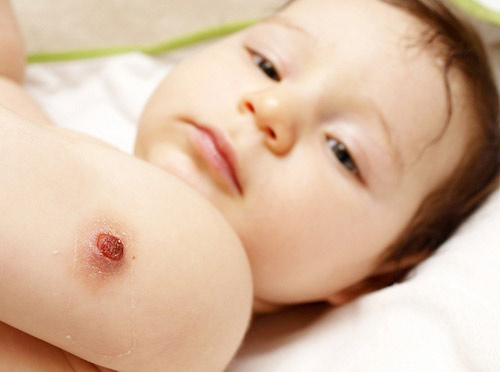
Рис. 6. Поверхнева виразка.
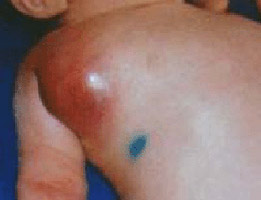
Рис. 7. Пахвовий лімфаденіт.
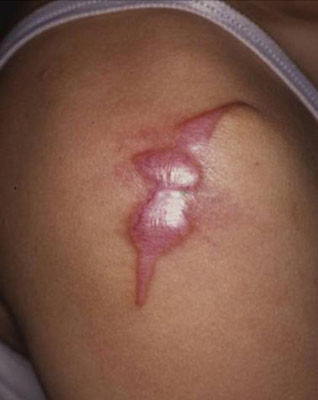
Рис. 8. Келоїдний рубець після вакцинації.
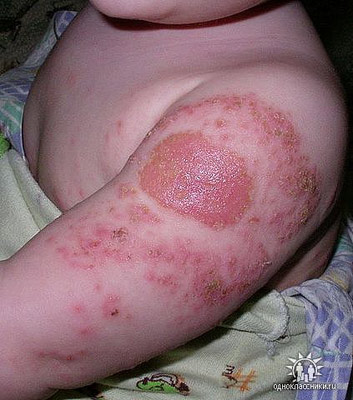
Рис. 9. Виразково-некротичний туберкульоз шкіри після введення БЦЖ.
Батьки повинні знати, що тільки щеплення БЦЖ захистить вашу дитину від розвитку туберкульозу!

Рис. 10. Дитину захистить вакцинація.
Як розвивається туберкульоз
Туберкульоз є одним з найпоширеніших у світі захворювань людини і тварин. Захворювання має соціальне забарвлення. Неповноцінне харчування, злидні, алкоголізм, перебування в місцях позбавлення волі, незадовільні умови життя головні причини туберкульозу.
Розвиток туберкульозу в організмі людини має дуже складні механізми. Одного разу потрапивши в організм людини, туберкульозні палички вже ніколи не покидають його. потрапляють в організм людини ще в дитинстві і в подальшому ця зустріч завжди закінчується нанесенням шкоди його цілісності. Інфікування туберкульозними паличками дітей першого року життя завжди закінчується захворюванням.
Протистоїть захворювання імунітет. Під впливом сильного імунітету (в даному випадку особливих клітин Т-лімфоцитів) і / або хіміотерапії мікобактерії перетворюються в L-форму і роками співіснують з організмом людини, не викликаючи захворювання.
Збудники туберкульозу мають складний метаболізмом, що забезпечує їх мінливість і високу стійкість у зовнішньому середовищі і живому організмі.
Туберкульоз цілком залежить від чинників навколишнього середовища, має спадкову схильність і завжди клінічно реалізується .
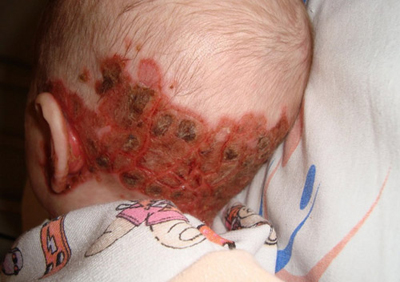
Рис. 1. На фото туберкульоз шкіри у дитини.
Епідеміологія туберкульозу
Очевидно, що причина туберкульозу це туберкульозні палички. Однак, патогенез захворювання настільки складний, що неможливо відразу однозначно відповісти на питання першопричини цього складного .
У дорослих в 90% випадків причиною туберкульозу ставати ендогенна реинфекция (зі старих вогнищ первинного туберкульозу) і в 10% випадків причиною є отримання великої маси збудників від хворого людина або тварини.
Туберкульозу протистоїть природна резистентність організму (стійкість до інфекційних агентів). Резистентність організму — це цілий ряд імунологічних неспецифічних реакцій розпізнавання і придушення розмноження паразитів, бактерій, вірусів, клітин і ін.
Імунітет стимулюється шляхом введення вакцини . Протитуберкульозна вакцина в РФ застосовується дітям при народженні і в 7 років. Вірогідність захворювання нещеплених дитини або щепленого неякісно зростає багаторазово.
Сприяє зниженню імунітету такі фактори, як недоїдання (білкове голодування), супутні захворювання (хр. Алкоголізм, цукровий діабет, захворювання шлунково-кишкового тракту), психічні травми, тривале лікування глюкокортикоїдами, похилий вік і т. д.
При хорошому рівні імунітету збудники туберкульозу, які потрапили в організм людини, не розмножуються. Вони перетворюються в L-форми і тривало зберігаються в організмі людини, не викликаючи розвитку хвороби.
Початок розвитку туберкульозного процесу
Макрофаги першими починають боротьбу з туберкульозними паличками. Вони заковтують бактерії і намагаються їх знищити (розрізати навпіл). Але не в силах впоратися з інфекцією, масово гинуть. МБТ виходять в навколишні тканини. В міжклітинний простір надходять медіатори запалення і , які пошкоджують тканини. У роботу включаються Т-лімфоцити (клітини імунної системи). Але вони ще не зрілі і не навчені. Саме Т-лімфоцити винні в утворенні великої кількості некротичних тканин.
Пошкоджені тканини стають гарним живильним середовищем для зростання бактерій. Через розширені капіляри в місця пошкодження спрямовуються клітини, які беруть участь в утворенні туберкульозних гранульом. Зливаючись, туберкульозні гранульоми збільшують обсяг поразки. У центрі вогнища туберкульозного запалення відзначається загибель ураженої ділянки тканини.
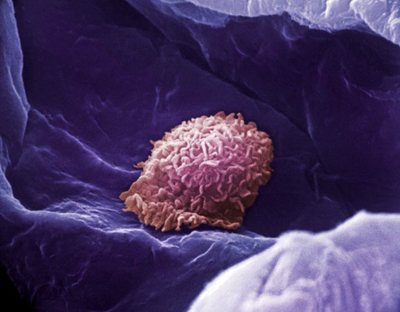
Рис. 5. На фото макрофаг, що мешкає в легеневих альвеолах.
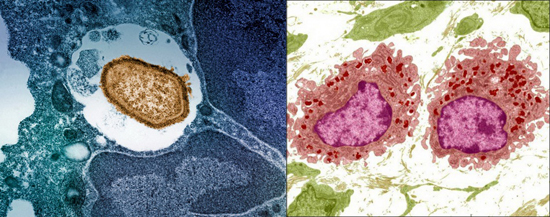
Рис. 6. На фото зліва бактерія (коричневий колір) поглинена макрофагом (світло блакитний колір). На фото зліва праворуч макрофаги поглинають бактерії. Червоним кольором виділені лізосоми макрофагів з ферментами.
Морфологічні компоненти туберкульозного запалення
На туберкульозне ураження, зумовлене впливом МБТ і їх токсинів, організм відповідає туберкульозним запаленням , функціональними елементами якого є:
- Пошкодження (альтерація). Казеозно-некротичний компонент.
- Реакція ексудації (ексудативний компонент).
- Реакції проліферації (скупчення клітин певного виду).
Всі три компоненти складають туберкульозну гранулему (туберкульозний горбик — tuberculum). Його назва латинською мовою покладено в основу назви захворювання «Туберкульоз».
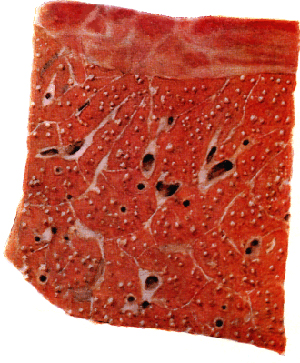
Рис . 7. На малюнку видно множинні туберкульозні горбки (препарат печінки).
Ексудативний компонент
Ексудативний компонент виникає за рахунок виходу з судин клітинних елементів: макрофагів, нейтрофілів, еозинофілів. А також фібрину. Залежить від ступеня індивідуальної реактивності організму і його алергічної чутливості.
Проліферація
Проліферація (розростання тканини за рахунок клітинних елементів) відбувається за рахунок лімфоїдних, епітеліоїдних і клітин пирогова-Лангханса. Проліферація особливо виражена у хворих з стійкою реактивністю організму і говорить про наростання імунітету.
Перші два компоненти неспецифічні для туберкульозу і виникають при безлічі інших гранулематозних захворюваннях, чисельність яких сягає 100 нозологічних одиниць.
Казеозно-некротичний компонент
Під впливом нейтрофілів і Т-лімфоцитів туберкульозні палички починають перероджуватися, а навколишні тканини гинути. Оскільки протеолітичних ферментів мало, то виникає сирнистий некроз (мертва тканина при туберкульозі виглядає як м'яка біла сирнистий маса).
Казеозно-некротичний компонент притаманний тільки туберкульозу та завжди присутній, незалежно від локалізації і фази процесу.
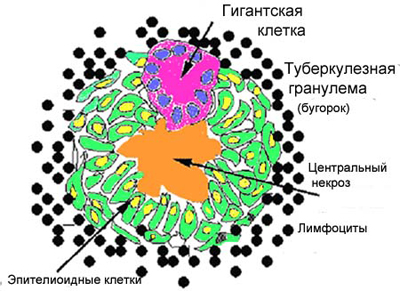
Рис. 8. Схема туберкульозної гранульоми.
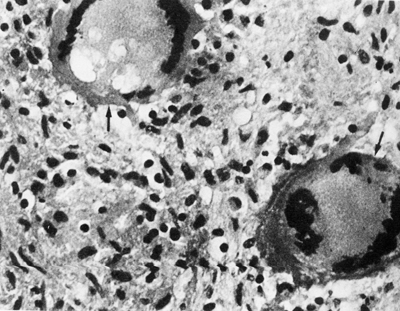
Рис. 9. На фото видно дві великі клітини Пирогова Лангерганса на тлі макрофагів, трансформованих в епітеліоїдних клітини.
Вплив масивності збудників на розвиток туберкульозу
Розвиток туберкульозу відбувається при наявності певної кількості збудників (масивність зараження) :
- для освіти туберкульозного горбика необхідно 10 МБТ;
- для розвитку інфільтрату необхідно 1 млн. туберкульозних паличок;
- при утворенні порожнини розпаду число МБТ досягає 100 млн.
Для довідки: з 1 мікобактерії через 10 діб з'являється 1000. через 20 діб 1 мільйон.
пошкоджена (мертва ) тканину з часом проривається в дренуючих бронх і виходить назовні. Разом з некротичними масами виходить велика кількість МБТ. У цей момент хворий стає особливо небезпечним для оточуючих. Якщо порожнина розпаду добре дренується бронхів, то на тлі адекватного лікування вона швидко закривається (рубцуется). На її місці утворюється фіброз (рубець).
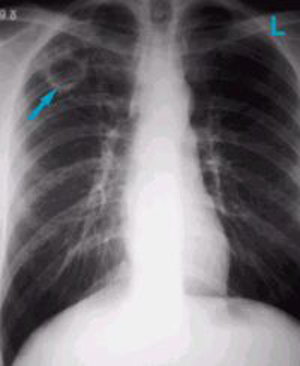
Рис. 11. На рентгенограмі у верхній частці правої легені тонкостінна порожнину розпаду.
При неадекватному лікуванні більш легкі форми туберкульозу трансформуються в більш важкі. Розвивається фіброз не дає зарубцюватися порожнинах розпаду. Стінка порожнини розпаду ставати щільною. Так трансформується вихідна форма туберкульозу в більш важку, аж до фіброзно-кавернозного туберкульозу.
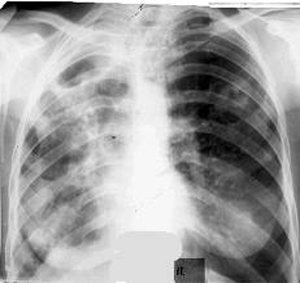
Рис. 12. На рентгенограмі видно кілька великих каверн з фіброзними стінками. Різко виражені фіброзні зміни навколишнього тканини і плеври.
Протягом захворювання туберкульозна інфекція поширюється по бронхах, лімфатичних шляхах і крові, викликаючи специфічне ураження в інших органах і системах.
Рентгенологічна картина досить строката і складна. Добре проглядається бронхогенная диссеминация (поширення), коли разом з розплавленими казеозними масами величезна кількість МБТ переміщається в нижні відділи легень з верхніх. Так туберкульозний процес переходить з фази інфільтрації і розпаду в більш важку фазу обсіменіння . Відбувається спалах інфекційного процесу.
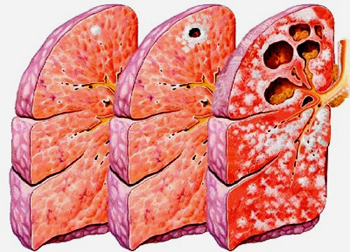
Рис. 13. Розвиток туберкульозу - від одиничного туберкульозного вогнища в верхній частці правої легені до поразки всього правої легені: множинні порожнини розпаду у верхній частці, осередки відсіву, фіброз.
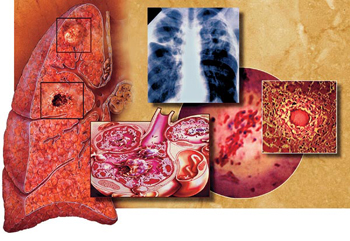
Рис. 14. Туберкульозні бактерії руйнують тканину легенів, утворюючи в її товщі каверни - порожнечі химерної форми. Вони добре помітні на рентгенівських знімках у вигляді темних плям, що зробило цей метод обстеження найважливішим діагностичним засобом фтизіатрії.
Про симптоми і лікування туберкульозу кісток, суглобів і хребта
Туберкульоз кісток, суглобів і хребта є одним з найсерйозніших захворювань опорно-рухового апарату, причиною якого є мікобактерії туберкульозу (М. tuberculosis). Процес починається з утворення специфічних туберкульозних гранульом в кістки. Хвороба важко діагностується, особливо в період початку захворювання, протікає тривало, при пізньому виявленні та несвоєчасно розпочатому лікуванні прогресує і призводить до виражених змін структур кісткового скелета і функціональних порушень хребетного стовпа і кінцівок. Найчастіше відзначається ураження хребта і великих суглобів тазостегнових і колінних суглобів. Захворювання характеризується високим ступенем інвалідності.
Епідеміологія
Захворювання виникає або в період першої зустрічі людини з мікобактеріями туберкульозу, або в період генералізації інфекційного процесу при вторинному туберкульозі. МБТ з потоком крові і лімфи проникають в кісткові структури, осідаючи в червоному кістковому мозку. Навколо них формуються специфічні гранульоми. При розвитку захворювання гранульоми зливаються, утворюючи конгломерат, в центрі якого знаходиться зона сирнистийнекрозу. Руйнування кістки або суглоба супроводжується певними скаргами. Чим більше обсяг, порушене туберкульозним процесом, тим яскравіше клінічна картина захворювання. Ступінь руйнування органу визначає розвиток ускладнень.
Туберкульоз хребта (туберкульозний спондиліт)
Туберкульоз хребта є захворюванням, яке часто закінчується втратою працездатності хворого і призводить його до інвалідності . Починаючись з пошкодження тіла одного хребця, процес поступово поширюється на сусідні хребці. Їх руйнування призводить до деформації хребетного стовпа і ряду серйозних ускладнень. Серед усіх захворювань кісток і суглобів туберкульозної природи ураження хребта становить 60%. Найчастіше хвороба реєструється у чоловіків. У 60% випадків хвороба зачіпає грудної і в 30% поперековий відділи хребта. У 65% хворих, які звернулися вперше за медичною допомогою, відзначається ураження 3-х хребців. Протягом наступних років захворювання може вразити до 10-ї хребців.
Як розвивається туберкульоз хребта
преспонділітіческая фаза
туберкульоз хребта починається з пошкодження тіла одного хребця. Дуже рідко відзначається локалізація вогнища ураження в дузі або відростку хребця.
Спонділітіческая фаза
Характеризується переходом захворювання на сусідні хребці. Існує два шляхи поширення інфекції.
- внутрішньодискового шлях, коли інфекція проникає на сусідні хребці через міжхребцевий диск, який спочатку руйнується частково, а потім піддається повному руйнуванню.
- Внедісковий шлях, коли руйнується кортикальний (зовнішній) шар хребців і туберкульозний процес поширюється на прилеглі м'які тканини, де утворюються специфічні грануляції, які є джерелом ураження інших хребців.
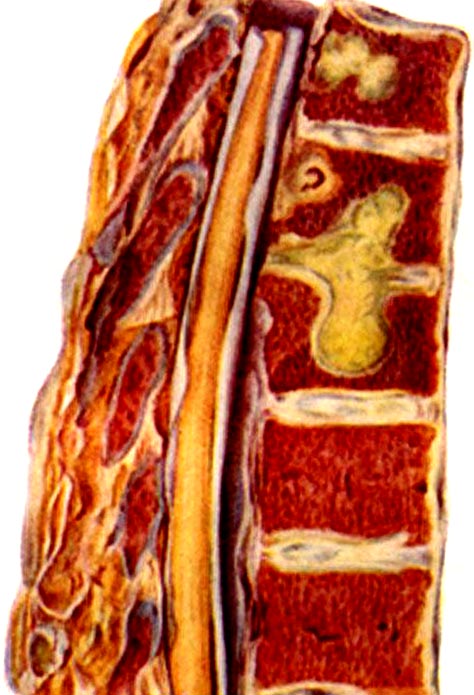
Рис. 4. Поширення інфекції на сусідні хребці через зруйнований міжхребцевий диск (макропрепарат).
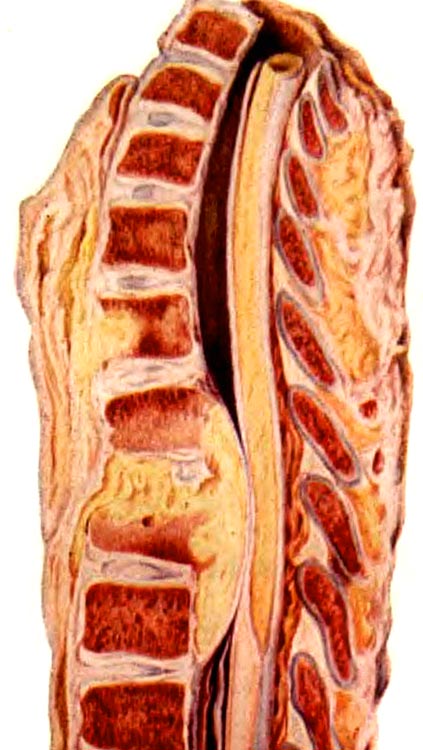
Рис. 5. Поширення інфекції на сусідні хребці через зруйнований міжхребцевий диск (макропрепарат). Сирнисті маси здавлюють спинний мозок.
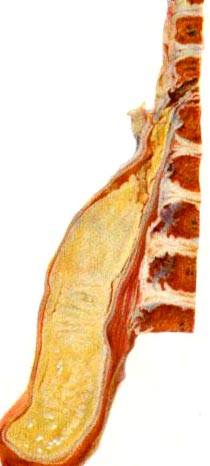
Рис. 6. На фото натічні абсцес, який має щільну фіброзну капсулу і густе вміст (макропрепарат).
Згодом зруйновані хребці просідають з формуванням викривлення хребта за типом кіфозу (горба). Часто утворюються порожнини — абсцеси (раніше називалися натечником), які зовні оточені щільною сполучною тканиною, яка формує його зовнішню стінку. Внутрішня стінка абсцесу являє собою тканину, що складається з туберкульозних грануляцій. Абсцес заповнюється зруйнованими (некротичними) масами і гноєм. Під дією сили тяжіння гнійний мішок переміщається вниз по ходу сполучних і м'язових прошарків. Абсцес поступово збільшується в розмірах і змінює своє первісне місце розташування. Часто при цьому втрачається зв'язок абсцесу з первинним осередком, але, незважаючи на це, продовжує функціонувати. При руйнування шкірних покривів запальний процес проривається в назовні, утворюючи свищі.
Якщо руйнується стінка полого органу (матки, прямої кишки, сечового міхура, плевральної порожнини), то утворюються внутрішні свищі. Якщо процес поширюється по тілах хребців ззаду, то зруйновані кісткові структури і грануляційні тканини здавлюють спинний мозок. Волокна спинного мозку запалюються. Розвиваються спинномозкові розлади. Набряк тканин, викликаний здавленням кровоносних судин, погіршує ситуацію. Найчастіше такі ускладнення зустрічаються при пошкодженні туберкульозом грудного відділу хребта, що пов'язано з анатомічними особливостями будови організму.
Постспонділітіческая фаза
Дегенеративно -дістрофіческіе зміни хребта, як результат специфічного процесу, призводять до розвитку остеохондрозу і спондильозу з яскраво вираженою м'язовою атрофією. Кіфоз або сколіоз в цю фазу яскраво виражений. Сильна деформація грудної клітки.
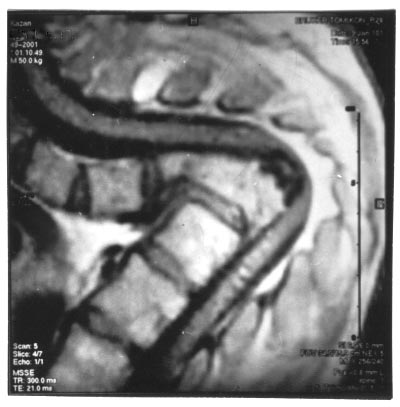
Рис. 7. На фото туберкульоз хребта. Бачимо сформований горб (кіфоз). Спинний мозок деформований і здавлений. Картина на МРТ.
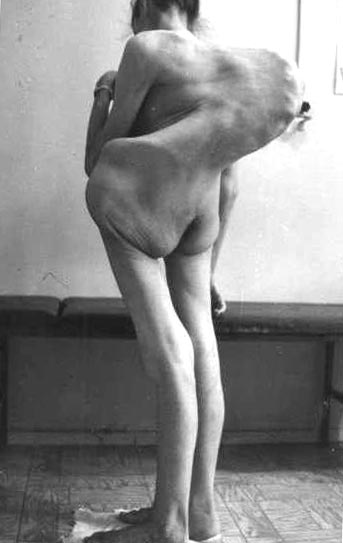
Рис. 8. На фото туберкульоз хребта (виражене викривлення).
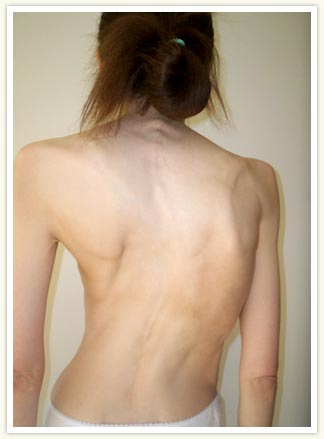
Мал. 9. На фото виражене викривлення грудного відділу хребта.
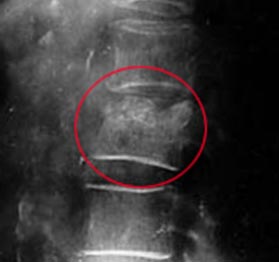
Рис. 10. Червоним колом на рентгенограмі відзначено типове пошкодження хребця поперекового відділу.
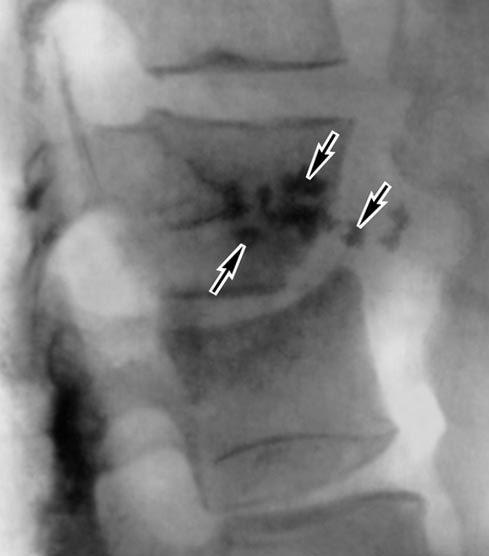
Рис. 11. Типове пошкодження хребця поперекового відділу.
Симптоми туберкульозу хребта і клінічна картина захворювання
Симптоми туберкульозу хребта і клінічна картина захворювання залежать від локалізації процесу і ступеня руйнування органу.
1. Симптоми туберкульозу хребта і клінічна картина в предспонділітіческую фазу
Ця фаза характеризується тим, що процес обмежений тілом одного хребця і не виходить за його межі. Інтоксикація організму проявляється слабо, кілька яскравіше у дітей. Такі явища, як відчуття тяжкості і незначні болі в хребті, проходять після відпочинку. У цю фазу хворі за медичною допомогою практично не звертаються.
2. Симптоми туберкульозу хребта і клінічна картина в спонділітіческую фазу
В цю фазу процес поширюється за межі ураженого туберкульозом тіла хребця. Симптоми інтоксикації в цю фазу виявляються яскраво. Болі в хребті значно посилюються і мають різне забарвлення і иррадиацию. Рухливість хребта обмежується. Відзначається ригідність м'язів (напруга), яка виникає як відповідна реакція на біль. Змінюється хода хворого. Змінюється звичне положення тіла (постава). Простежується атрофія м'язів спини.
3. Симптоми туберкульозу хребта і клінічна картина в постспонділітіческую фазу
Симптоми захворювання в цю фазу обумовлені розвитком дегенеративно-дистрофічних змін, з розвитком остеохондрозу і спондильозу. М'язова атрофія яскраво виражена. Кіфоз або сколіоз явний. Грудна клітка різко деформована. Хребет нестійкий. Хворого турбують сильні болі з локалізацією в області викривлення хребта. Загострення захворювання мають тяжкий перебіг.
Туберкульоз кісток
Поразка ребер
Захворювання зустрічається рідко. Частіше хворіють діти старше 10-ти років. Туберкульозний процес поширюється на ребро з лімфовузлів або плеври, уражених патологічним процесом. Спочатку ребро потовщується, потім руйнується, утворюються абсцеси і свищ. Свищі швидко прориваються назовні. Перебіг хвороби завзяте.

Рис. 12. На знімку поразку ребра. Ребро потовщені.

Рис. 13. На знімку видно крайової дефект ребра з контрастною масою. Дитина 9 років.
Поразка кісток черепа та обличчя
Захворювання рідкісне. Частіше хворіють маленькі діти. Туберкульоз вражає лобову і тім'яну кістки, рідше скроневу. Подальшого поширення інфекції перешкоджає тверда мозкова оболонка.
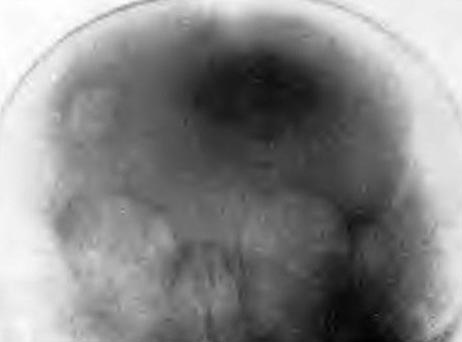
Рис. 14. Дитина 1 року 3-х місяців. На рентгенограмі видно пошкодження тім'яної кістки черепа.
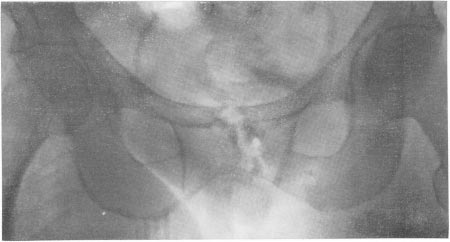
Рис. 15. На рентгенограмі бачимо поразку тазових кісток.
туберкульоз суглобів
Як розвивається туберкульоз суглобів
туберкульоз суглобів починається з поразки епіфізів і метафізів довгих трубчастих кісток, тобто з навколосуглобових зон, де відзначається велике скупчення губчастого речовини. У цих зонах судини мають тісний контакт з кістковими тканинами. Навколо МБТ утворюються гранульоми, які з часом зливаються в єдиний конгломерат з сирнистим розпадом в центрі. Грануляційні тканини поступово розростаються, досягаючи синовіальної оболонки суглоба, і руйнують її. Для довідки: метафиз — це ділянка довжиною трубчастої кістки, який інтимно пов'язаний з диафизарной платівкою, за рахунок якої здійснюється зростання кістки. Метафізи добре кровоснабжаются, через що вони більш уражені для інфекції, яка поширюється з потоком крові.
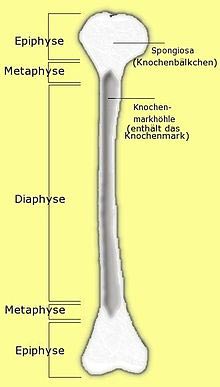
Рис. 16. Будова довгою трубчастої кістки.
Симптоми туберкульозу суглобів і клінічна картина захворювання
1. Симптоми туберкульозу суглобів і клінічна картина в преартрітіческой фазу
Спочатку захворювання у хворого з'являються болі, які виникають при натисканні на уражену туберкульозом ділянку. Перерозгинання суглоба через болі обмежена. Пасивне розгинання суглоба ступеневу. Симптоми інтоксикації виражені незначно.
2. Симптоми туберкульозу суглобів і клінічна картина в артритичним фазу
В артритичним фазу захворювання відзначається прорив специфічного запалення в порожнину суглоба, що супроводжується підвищеною температурою тіла. Місце ураження має підвищену температуру. Шкірна складка при захопленні потовщена. Навколо хворого суглоба м'які тканини набрякають. Поступово починають згладжуватися контури суглоба. Суглоб стає малорухливим, іноді виникає повне блокування. При іммобілізації суглоба явища запалення через тиждень зменшуються. Симптоми інтоксикації в період розпалу захворювання більш виражені. Обсяг ураженогосуглоба збільшується, суглобові кінці зміщуються, установка неправильна (порочна), через що часто утворюються вивихи і підвивихи суглоба. У період ремісії захворювання всі симптоми поступово затихають, але залишаються функціональні порушення.
3. Симптоми туберкульозу суглобів і клінічна картина в постартрітіческой фазу
В цю фазу захворювання стан хворого розцінюється як задовільний. Кінцівка вкорочена. Хворий суглоб деформований. М'які тканини атрофовані. Функціональна неповноцінність кінцівки і патологічні зміни викликають болі при ходьбі і в спокої.
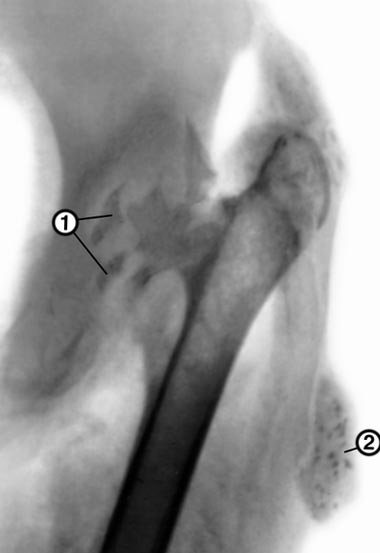
Рис . 17. На фото туберкульоз лівої тазостегнового суглоба. Головка суглоба повністю зруйнована. 1 омертвілі ділянки кісткової тканини (секвестри), 2 в м'яких тканинах стегна видно натічні абсцес.
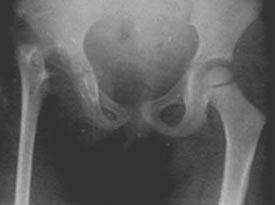
Рис. 18. На фото туберкульоз тазостегнових суглобів. Головка і шийки стегнової кістки справа повністю зруйновані.
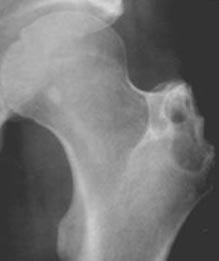
Рис. 19. На фото туберкульоз лівої тазостегнового суглоба. Великий крутив стегнової кістки повністю зруйнований.
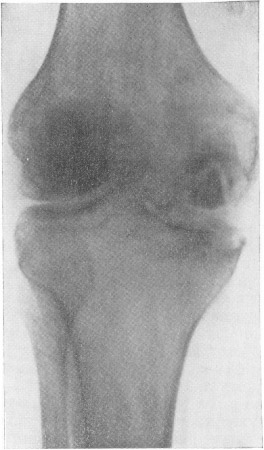
Рис. 20. На фото туберкульоз колінного суглоба. Під хрящем видно велику ділянку некрозу (секвестр). Виростків стегнової і великогомілкової кісток зруйновані.
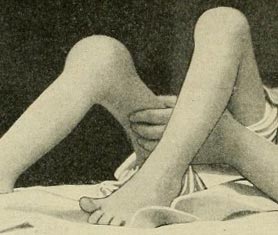
Рис. 21. На фото туберкульоз колінних суглобів.
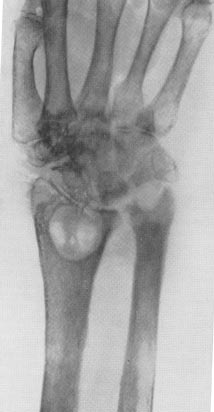
Рис. 22. На фото туберкульоз лучазапясного суглоба у 72-річної жінки. Давність захворювання становить 5 років. Видно кісткова каверна з характерним секвестром.
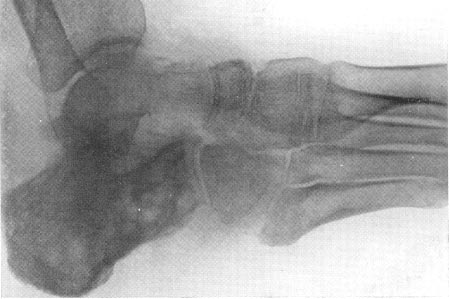
Рис. 23. На фото туберкульозне ураження п'яткової кістки.
Профілактика туберкульозу є основним фактором попередження одного з найнебезпечніших і поширених в світі інфекційних захворювань людини і тварин. Хвороба частіше вражає легені. Значно рідше — інші органи і системи. Мікобактерії туберкульозу передаються від хворої повітряно-крапельним шляхом: під час кашлю, чхання, розмови. При зниженні імунітету і впливі факторів навколишнього середовища може розвинутися хвороба. Знання , його клінічних форм, специфіки лікування і методів профілактики допоможуть вилікуватися і уникнути захворювання. Туберкульоз є великий соціально-медичною проблемою. Комплекс заходів щодо його профілактики спрямований на джерело поширення інфекції, шляхи її передачі і сприйнятливий контингент. Рис. 1. Матеріальні нестатки, злидні, голод і пияцтво сприяють захворюванню на туберкульоз. Рис. 2. Проблема бідності в глобальному масштабі осмислена людством порівняно недавно. При виявленні хворого на туберкульоз дільничний лікар фтизіатр становить план оздоровлення вогнища інфекції. Визначається план лікування хворого. Обстежуються всі члени його сім'ї і проводиться хіміопрофілактика. Сім'я хворого забезпечується дезінфікуючими розчинами. Профілактика зараження туберкульозом в сім'ї хворого включає в себе проведення наступних заходів: Рис. 4. На фото препарати для дезінфекції поверхонь, білизни, посуду. Профілактика туберкульозу спрямована на попередження зараження осіб, що контактують з хворими! Своєчасне виявлення туберкульозу дозволить вилікувати хворого в найкоротші терміни з мінімальними збитками для здоров'я хворого. Несвоєчасне виявлення захворювання, коли вражені великі ділянки органу з наявністю вогнищ деструкції і масивним бацілловиделеніе, вилікувати важко, а часом і неможливо. Такі хворі є особливо небезпечними для навколишнього їх населення. Завдання по виявленню хворих на туберкульоз покладені на лікарів загальної лікувальної мережі. Виявляти захворювання наказано при профілактичних оглядах, у хворих, які звернулися за медичною допомогою в поліклініку і у хворих, що знаходяться на стаціонарному лікуванні з приводу інших захворювань. Лікарі загальної лікувальної мережі зобов'язані знати симптоми туберкульозу, правильно опитувати і оглядати хворих, обстежувати із застосуванням променевих методів діагностики, мікробіологічних і бронхологіческіх. Масові флюорографічні огляди дорослого і підліткового населення використовуються в РФ для раннього, своєчасного виявлення туберкульозу. Туберкулінодіагностика основний метод виявлення інфікованих туберкульозними паличками, осіб з підвищеним ризиком захворювання та хворих на туберкульоз дітей. Для проведення туберкулінодіагностики застосовується реакція Манту (). Вона є єдиним методом раннього виявлення туберкульозу у дітей. Своєчасне виявлення захворювання і адекватне лікування призводить до того, що хворі швидко стають незаразними і остаточно виліковуються в установлені терміни. Рис. 5. Реакція Манту (проба Манту) є єдиним методом раннього виявлення туберкульозу у дітей. Рис. 6. Для виявлення захворювання в масовому порядку використовуються пересувні (праворуч) і стаціонарні (зліва) флюорографічні установки Аналіз на туберкульоз методом прямої бактеріоскопії є найбільш простим і швидким способом виявлення мікобактерій в досліджуваному матеріалі. Виявити наявність збудника можна протягом 1-го години. При використанні цього методу виявлення мікобактерій можливо тільки за умови їх утримання не менше 10 тис. Мікробних тіл в 1 мл матеріалу. Тому негативний результат ще не є підставою для виключення діагнозу туберкульозу. До того ж на результативність аналізу впливає якість діагностичного матеріалу. Рис. 7. Для виявлення мікобактерій туберкульозу в мокроті і другом біологічному матеріалі використовується методика виявлення збудника в мазку пряма бактеріоскопія (зліва) і люмінесцентна мікроскопія (праворуч). (Зліва пряма бактеріоскопія) і при посівах матеріалу на поживні середовища. Аналіз на туберкульоз методом посіву біологічного матеріалу (культуральний метод) більш чутливий, ніж мікроскопія мазка. МБТ виявляються, якщо в досліджуваному матеріалі їх кілька сотень. Час отримання відповіді від 3-х тижнів до 3-х місяців. До цього терміну хіміотерапія призначається «наосліп». Рис. 8. Для виявлення мікобактерій туберкульозу в мокроті і другом біологічному матеріалі використовується методика виявлення збудника при посівах матеріалу на поживні середовища. На фото слава помітив зростання колоній мікобактерій на яєчній середовищі Лёвенштейна-Йенсена. На фото колонії мікобактерій. Профілактика туберкульозу спрямована на раннє, своєчасне виявлення хворих! Лікування туберкульозу на сучасному етапі є важливим компонентом в боротьбі за попередження поширення інфекції. Зниження числа бациловиділювачів допоможе знизити число інфікованих і попередити появу нових випадків захворювання. Стратегія лікувального процесу полягає в максимально швидкому придушенні популяції мікобактерій і регресії патологічних змін, викликаних інфекцією. Основними принципами антимікробної терапії є: Своєчасність початку антимікробної терапії. Це дозволить припинити бацілловиделеніе у хворого на ранніх термінах лікування і відновити уражений орган без шкоди для організму в цілому. Лікування туберкульозу має бути тривалим, до повного клінічного лікування. Якщо хворий виявлено із запущеною формою захворювання, то лікування буде тривати до стабілізації інфекційного процесу. Лікування захворювання має бути комплексним з урахуванням віку хворого і супутньої патології: Прийом повинен бути регулярним. Навіть невеликі перерви призводять до розвитку лікарської стійкості. Прийом протитуберкульозних препаратів повинен проходити під контролем медичного персоналу. Адекватне лікування туберкульозу важлива міра профілактики туберкульозу! Рис. 9. Прийом лікарських препаратів під контролем медичного персоналу. Детально читай статтю «span3> Протитуберкульозна вакцинація є головним компонентом у боротьбі з дитячим туберкульозом в РФ. 64 країни світу в даний час зробили вакцинацію обов'язковим компонентом в роботі по попередженню розвитку туберкульозу. Вперше в 1919 році французький вчений А. Кальметт і Ш. Герен створили штам BCG, який використовували для вакцинації людей. У 1921 році була вакцинована перша дитина. Якщо з яких-небудь причин вакцину в пологовому будинку не ввели, вакцинування буде здійснено в поліклініці. Другу вакцинацію проводять дітям 7-и років (першокласникам). Профілактика туберкульозу у дітей із застосуванням вакцин попереджає розвиток поширених форм туберкульозу. Рис. 10. Проведення вакцинації в пологовому будинку (зліва) в поліклініці (праворуч). Туберкульоз у дітей є досить небезпечним захворюванням. Батьки повинні знати, що відмова від щеплення позбавляє дитину права на захист від інфекції! Детально читай в статті « ». Химиопрофилактика проводиться у осіб, які піддаються великій небезпеці зараження туберкульозом. Хіміопрепарати здатні зменшити кількість мікобактерій в організмі людини. Їх прийом попереджає розвиток захворювання. Обов'язковою хіміопрофілактики в першу чергу підлягають: Тривалість хіміопрофілактики становить від 3-х до 6-и місяців. Туберкульоз є захворюванням, яке передається в 95% випадків повітряно-крапельним шляхом. Мікобактерії туберкульозу при кашлі потрапляють в навколишнє середовище і інфікують оточуючих. Схильні до захворювання люди з ослабленим імунітетом. Майже в 30 разів ймовірність захворіти на туберкульоз частіше в осіб з ВІЛ-інфекцією. 1/3 хворих населення світу інфіковано туберкульозною паличкою. Невелика частка з них захворює. З причин смертності від інфекційних захворювань туберкульоз стоїть на другому місці. У 2014 році на туберкульоз близько 10 мільйонів чоловік, близько 1,5 мільйона померло. Завдяки своєчасному виявленню та адекватного лікування за період з 2000 до 2013 року врятовано 37 мільйонів чоловік, а показник смертності за цей період знизився на 45%. Основні завдання ВООЗ по боротьбі з туберкульозом: Профілактика туберкульозу головна мета національних програм охорони здоров'я багатьох країн світу. Заходи соціальної спрямованості в боротьбі з туберкульозом, медичні профілактичні заходи, протиепідемічні заходи в осередках туберкульозної інфекції, своєчасне виявлення хворих на туберкульоз, адекватне лікування туберкульозу, специфічна профілактика туберкульозу та хіміопрофілактика основні заходи профілактики туберкульозу в РФ. Рис. 11. Ромашка символ боротьби з туберкульозом в світі. Туберкульоз є одним з найпоширеніших у світі захворювань людини і тварин. Клінічні форми туберкульозу лежать в основі сучасної вітчизняної класифікації захворювання. Туберкульоз вражає всі органи і системи. Основну частину захворювань становить . Близько 5% становить позалегеневий туберкульоз. Захворювання при 2-х формах протікає з виділенням мікобактерій туберкульозу відкрита форма туберкульозу або без виділення МБТ закрита форма туберкульозу. МБТ передаються від хворої повітряно-крапельним шляхом: під час кашлю, чхання, розмови. Потрапляє в організм людини найчастіше в дитинстві і інфікує його. При зниженні імунітету і впливі факторів навколишнього середовища розвивається хвороба. Ця форма захворювання складає близько 14% всього легеневого туберкульозу. Скарги і бацілловиделеніе вкраймізерні. Хвороба протікає без виражених симптомів інтоксикації. Активний викид мікобактерій в зовнішнє середовище відсутній. Через мізерного кількості визначити наявність МБТ в мокроті лабораторними методиками часом не представляється можливим, а значить, відкрита форма туберкульозу зустрічається вкрай рідко. На рентгенограмі визначаються вогнищеві тіні до 1 см. В діаметрі, частіше у верхніх відділах легень, порожнини розпаду визначаються вкрай рідко. Рис. 1. На фото инфильтративная форма захворювання (оглядова рентгенограма). У верхній частці лівої легені в підключичної області видно вогнищеві тіні. Ця форма туберкульозу становить від 60 до 70% всіх легеневих форм захворювання. Клінічні симптоми захворювання, наявність порожнин розпаду і виявлення МБТ присутні завжди і залежать від обсягу ураження. Чим менше об'єм поразки, тим частіше реєструється закрита форма туберкульозу і навпаки. На рентгенограмі в легеневої тканини визначається фокусна тінь від 2 3 см. В діаметрі. У ряді випадків обсяг ураження значно більше і може займати цілу долю легені. Рис . 2. На фото инфильтративная форма захворювання (оглядова рентгенограма). Патологічний процес захопив всю верхню частку правої легені. Видно велику порожнину розпаду. Казеозна пневмонія розвивається у осіб із значно ослабленим імунітетом. Клінічні симптоми захворювання яскраво виражені і відповідають клініці гострого запалення легеневої тканини. На рентгенограмі видно інтенсивні тіні казеозного некрозу і множинні порожнини розпаду. Процес швидко поширюється по бронхах, вражаючи великі ділянки легеневої тканини. МБТ виділяються в зовнішнє середовище в величезній кількості. Казеозний пневмонія це завжди відкрита форма туберкульозу. Стан хворого важкий. Казеозний пневмонія часто закінчується смертю. Рис. 3. На фото казеозний пневмонія. На рентгенограмі видно інтенсивні тіні казеозного некрозу і множинні порожнини розпаду. Процес поширився по бронхах і вразив великі ділянки легеневої тканини. Дисеміновані форми туберкульозу становлять близько 14% всіх легеневих форм. Поширення інфекції йде по кровоносній системі, бронхах, лімфатичних шляхах. Найчастіше вражаються легені з 2-х сторін. Порожнини розпаду численні. Клінічні симптоми захворювання значно виражені. Захворювання є найважчою формою дисемінованого туберкульозу. Розвивається при повній відсутності імунітету у важких соматичних хворих (онкологія, гострий лейкоз, СНІД, масивна стероидная терапія). МБТ вільно розташовуються в тканинах організму. Через відсутність імунітету навколо мікобактерій не скупчуються імунні клітини, а значить, не утворюються туберкульозні гранульоми. На рентгенограмі легенів немає ніяких змін. Викид мікобактерій в навколишнє середовище відсутня. Хворі гинуть протягом 2 — 3 тижнів. Часто через труднощі діагностики захворювання реєструється тільки на розтині. Найгостріший туберкульозний сепсис це завжди закрита форма туберкульозу. При гострому міліарний туберкульоз на тлі різкого зниження імунітету мікобактерії з первинних осередків у величезній кількості потрапляють в кровоносне русло. Уражаються внутрішні органи. У 100% вражається печінка, в 80% уражаються легені. Трохи рідше — сечостатева система, опорно-руховий апарат і мозкові оболонки. Хвороба розпізнається з працею. Клінічні симптоми захворювання різко виражені. У половині випадків захворювання реєструється як відкрита форма туберкульозу. Результат захворювання має два варіанти: або повне розсмоктування вогнищ і одужання, або смертельний результат. Рис. 4. На фото гостра дисемінована форма (рентгенограма в прямій проекції). Видно множинні осередки по всіх легеневих полях Одна з найважчих форм захворювання. Клінічні симптоми туберкульозу різко виражені. Хвороба протікає з ураженням гортані. Легенева тканина вражена рівномірно по всьому об'єму. Часто вогнища і порожнини розпаду розташовані симетрично з 2-х сторін легких. При лікуванні вогнища в легенях ущільнюються. Уражена легенева тканина заміщується фіброзом. Часто хвороба набуває затяжного, хронічного перебігу. Закрита форма туберкульозу реєструється вкрай рідко. Майже всі хворі є вкрай небезпечними для оточуючих. Рис. 5. На фото хронічна диссеминированная форма захворювання, підгострий перебіг. Рентгенограма в прямій проекції. Рис. 6. На малюнку зліва велика дисемінація в легенях. Видно множинні дрібні вогнища (горбки) по всіх легеневих полях. Справа на рентгенограмі видно множинні осередки на тлі фіброзних змін. Сама неблагополучна форма туберкульозу. Хвороба завжди призводить до глибокої інвалідизації хворих і характеризується великим і постійним викидом МБТ. Відкрита форма туберкульозу реєструється майже у всіх хворих. Ефективність хіміотерапії вкрай низька. До 70% з усіх хворих помирає від прогресування захворювання. Рис. 7. Верхня частка правої легені зруйнована. Видно величезні порожнини зі стінками неправильної форми. Потужний фіброз змістив середостіння в уражену сторону. Уражено ліву легеню. Різні форми туберкульозу є не що інше, як різні фази одного процесу. При туберкульозі легенів бронхи вражаються завжди. Як самостійне захворювання туберкульоз бронхів реєструється рідко. Поразка великих бронхів діагностується при бронхоскопії. Хвороба завжди протікає з кашлем через залучення до процесу ділянок розташування кашельних центрів. Клінічні симптоми мізерні. Відкрита форма туберкульозу зустрічається вкрай рідко. При ураженні великих бронхів, коли через запалення перекривається доставка повітря в легеневу тканину, можуть виникати ателектази (спадання легеневої тканини). Дуже швидко в цих ділянках виникає неспецифічне запалення або в уражену ділянку проникає велика кількість МБТ, викликаючи розвиток казеозний пневмонії. Якщо протягом тижня не відновити прохідність бронха, то легкість ураженої ділянки легеневої тканини вже не відновитися. При сприятливому розвитку захворювання запалену ділянку трансформується в фіброзний тяж, який при своєму розвитку змінює місце розташування легеневих структур і середостіння, що ускладнюється розвитком дихальної недостатності. Рис. 8. На фото виразковий туберкульоз правого головного бронха, який розвинувся внаслідок прориву в бронх казеозних мас з уражених внутрішньогрудних лімфатичних вузлів (свищевое отвір вказано стрілкою). Рис. 9. На рентгенограмі видно ателектаз верхньої частки правої легені. Через ураження бронха доставка повітря у верхню частку припинена. Частка легкого значно зменшена в розмірі і гомогенно затемнена. Легеневі форми туберкульозу часто ускладнюються плевриту. Значно рідше хвороба існує як самостійна нозологічна одиниця в вигляді туберкульозу плеври. Шляхи занесення МБТ в плевру найрізноманітніші. Клінічна картина плевриту залежить від кількості рідини, що накопичилася. Головними скаргами є біль і задишка. Якщо хворому відразу не видалити плевральну рідину, то на 5 7-й день з'являються плевральні зрощення, які в подальшому викликають болі в грудній клітці, які супроводжують хворого все життя. Через обмеження рухливості плеври розвивається дихальна недостатність. Симптоми інтоксикації виражені значно. При проникненні неспецифічної інфекції в плевральну порожнину розвивається нагноєння плеври або туберкульозна емпієма . Це завжди закрита форма захворювання, так як немає викиду мікобактерій в навколишнє середовище. Мал. 10. На фото скупчення рідини в лівій плевральній порожнині. У 90% випадків позалегеневі форми захворювання поєднуються з туберкульозним ураженням органів дихання. Процес найчастіше зачіпає сечостатеву систему і периферичні лімфатичні вузли. МБТ проникають з потоком крові, значно рідше лімфогенним шляхом в кіркова речовина нирок (зону судинних клубочків), де починає розвиватися захворювання . Часто уражаються обидві нирки. Спочатку уражається ниркова паренхіма (власне тканину нирки). При туберкульозному папілом в процес втягуються верхівки сосочків, які об'єднують ниркові канальці. Згодом сосочки відмирають. На їх місці з'являються мікродеструкціі (порожнини розпаду), заповнені казеозними масами. Після відторгнення казеозних мас порожнини розпаду зливаються, утворюючи або одну порожнину, або систему порожнин, відокремлених один від одного тонкими сполучнотканинними перемичками. Відкрита форма туберкульозу реєструється при виході МБТ в навколишнє середовище з сечею. Рис. 11. На фото макропрепарат нирок. Стрілками вказані вогнища руйнування. Рис. 12. На фото величезна каверна в верхньому полюсі лівої нирки. При туберкульозі частіше уражаються лімфовузли, розташовані в області шиї. Дещо рідше уражаються пахвові лімфовузли. Генералізований лімфаденіт зустрічається рідко. В результаті специфічного запалення відбувається гнійне розплавлення тканини лімфовузла. Лімфовузол збільшується в розмірі, шкіра над ним червоніє і стоншується. Казеозні маси прориваються в назовні. Утворюється свищ, який довго не загоюється. Рис. 13. На фото поразку надключичного лімфатичного вузла. Захворювання протікає тривало, важко піддається лікуванню, часто закінчується втратою працездатності та призводить хворого до інвалідності. Починаючись з пошкодження тіла одного хребця, процес поступово поширюється на сусідні хребці. Їх руйнування призводить до деформації хребетного стовпа і ряду серйозних ускладнень. У 65% хворих, які звернулися вперше за медичною допомогою, відзначається ураження 3-х хребців. Протягом наступних років без лікування хвороба може вразити до 10-ї хребців. Мал. 14. На фото рентгенограма хребта. Типове пошкодження хребця поперекового відділу. Рис. 15. На фото виражене викривлення хребетного стовпа. включає в себе цілу групу різноманітних по клініці і морфології шкірних захворювань. Захворювання в 80% випадків діагностується пізно, завжди протікає тривало і важко піддається лікуванню. Шкірні покриви обезображиваются рубцевої тканиною. Різноманітні форми туберкульозу шкіри мають свої симптоми і прояви. Рис. 16. На фото туберкульоз шкіри. Занесення інфекції в органи зору здійснюється гематогенним шляхом. Найбільш часто уражається судинна оболонка ока. Хвороба протікає тривало, мляво, з частими загостреннями. Рис. 17. На фото туберкульоз очей. Мікобактерії туберкульозу вражають людину і тварин вже багато тисячоліть. Епідемії цього грізного захворювання забрали не один мільйон людей. За тривалий період часу бактерії придбали хороші захисні механізми і пристосування. Хвороба вражає всі органи і системи живого організму, про що говорять реєстровані різноманітні форми туберкульозу. Деякі з них не представляють небезпеки для людини (закрита форма туберкульозу). Інші форми захворювання небезпечні для оточуючих (відкрита форма туберкульозу). Захворюванню протистоїть, перш за все, імунітет людини. При його нормальній роботі, навіть у випадку інфікування хвороба не розвивається.
Туберкульоз є одним з найпоширеніших у світі захворювань людини і тварин. Хвороба частіше вражає легені. Значно рідше — інші органи і системи. Туберкульозна паличка (мікобактерія туберкульозу, МБТ) передається від хворого повітряно-крапельним шляхом: під час кашлю, чхання, розмови. Потрапляє в організм людини найчастіше в дитинстві і інфікує його. При зниженні імунітету і впливі факторів навколишнього середовища може розвинутися хвороба. Знання симптомів туберкульозу, його клінічних форм, специфіки лікування і методів профілактики допоможуть вилікуватися і уникнути захворювання. На початкових етапах симптоми захворювання украй мізерні, а ознаки туберкульозу у дорослих і дітей мають слабко виражені специфічність. Рис. 1. Mycobacterium tuberculosis. Основною ознакою туберкульозу легенів у дорослих є: Рис. 2. Основним симптомом туберкульозу легенів є кашель. При кашлі мікобактерії викидаються в зовнішнє середовище. Бронхи при туберкульозі легенів уражаються завжди. Як самостійне захворювання ураження бронхів реєструється рідко. Поразка великих бронхів діагностується при бронхоскопії. Клінічні симптоми туберкульозу великих бронхів мізерні. Основна ознака туберкульозу бронхів кашель. Кашльові центри завжди втягуються в запальний процес. Мокрота убога. Симптоми інтоксикації ледь помітні. Рис. 3. Виразковий туберкульоз правого головного бронха, який розвинувся внаслідок прориву в бронх казеозних мас з уражених внутрішньогрудних лімфатичних вузлів (свищевое отвір вказано стрілкою). Ця форма захворювання дуже часто ускладнює перебіг легеневого туберкульозу. Значно рідше існує як самостійна нозологічна одиниця в вигляді туберкульозу плеври. Ознаки та симптоми захворювання: Клінічна картина плевриту залежить від кількості рідини, що накопичилася. Головними скаргами є біль і задишка . Якщо хворому відразу не видалити плевральну рідину, то на 5 7-й день з'являються плевральні зрощення, які в подальшому викликають болі в грудній клітці, які супроводжують хворого все життя. Через обмеження рухливості плеври розвивається дихальна недостатність . Симптоми інтоксикації виражені значно . При проникненні в плевральну порожнину неспецифічної інфекції розвивається нагноєння плеври або туберкульозна емпієма. Захворювання протікає важко. Всі симптоми туберкульозу яскраво виражені. Мал. 4. Накопичення рідини в лівій плевральній порожнині основна ознака туберкульозного плевриту. Позалегеневі форми туберкульозу різноманітні. Їх клінічна симптоматика залежить від локалізації процесу (нирки, суглоби, шкіра, очі, хребет і т.д.) Для захворювання характерні загальні симптоми (інтоксикація, лихоманка і параспецифические реакції) і місцеві симптоми (біль у ділянці нирок , ниркові коліки). На початкових етапах клінічні симптоми захворювання украй мізерні. Ранні симптоми за своїм характером схожі з симптомами, що виникають при цілому ряді інфекційних захворювань. Симптоми інтоксикації і ураження органу з'являються поволі, наростають поступово, проявляються слабкістю, пітливістю, поганим апетитом, зниженням ваги, субфебрильною температурою тіла і далі аж до яскраво вираженої картини туберкульозного процесу: анемії, кахексії і ниркової недостатності. Болі в поперековій області пов'язані з роздратуванням капсули органу. На ранніх стадіях болі ниючого характеру. Часто нагадують болю при радикуліті. На пізніх стадіях розвитку захворювання болю приступообразні, за типом ниркової кольки. Дизурические явища (хворобливе і прискорене сечовипускання) характерні для ураження сечового міхура і пов'язані з порушенням іннервації органу. Рис. 5. На фото фіброзно-кавернозний туберкульоз нирок. Стрілками вказані вогнищадеструкції. представлений різноманітністю локалізованих і дисемінованих форм, які з'являються у раніше інфікованих людей. До 75% всіх випадку займає туберкульозний вовчак. При хворобі уражуються шкірні покриви носа, обличчя, шиї, червоної облямівки губ, слизові оболонки порожнини рота і очей. Шкіра кінцівок уражається рідко. Туберкульозні горбки зливаються і утворюють люпоми. Перші ознаки туберкульозу шкіри це поява туберкульозних горбків, які зливаючись, утворюють люпоми. Їх колір жовтувато-іржавий. Розмір — до 0,75 мм. Спочатку люпоми розташовуються глибоко, а потім починають виступати над шкірою. Форма люпом округла, консистенція м'яка, при значному натисканні зондом елементи люпоми розриваються, з'являється біль і кровотеча. Люпоми часто зливаються. Поверхня їх гладенька. Якщо натиснути предметним склом на уражену ділянку, люпоми набувають колір «яблучного желе» ( симптом «яблучного желе» ). За позитивного результату в центрі горбків починається розсмоктування і заміщення пошкодження тонкої шкірою у вигляді цигаркового паперу. Рис. 6. Фото люпоми. Люпома основна ознака туберкульозу шкіри. Рис. 7. Симптом «яблучного желе» основна ознака туберкульозноївовчака. Рис . 8. На фото туберкульоз шкіри (Lupus vulgaris). Мал. 9. На фото туберкульоз шкіри. Lupus vulgaris. Рис. 10. На фото туберкульоз шкіри. Наслідки Lupus vulgaris. Туберкульоз кісток і суглобів є одним з найсерйозніших захворювань опорно рухового апарату, причиною якого є мікобактерії туберкульозу (М. tuberculosis). Процес починається з утворення специфічних туберкульозних гранульом в кістки. Хвороба важко діагностується, особливо в період початку захворювання, протікає тривало, при пізньому виявленні та несвоєчасно розпочатому лікуванні прогресує і призводить до виражених змін структур кісткового скелета і функціональних порушень хребетного стовпа і кінцівок. Найчастіше відзначається ураження хребта і великих суглобів тазостегнових і колінних суглобів. Захворювання характеризується високим ступенем інвалідності. Симптоми туберкульозу хребта і клінічна картина захворювання залежать від локалізації процесу і ступеня руйнування органу . Ця фаза характеризується тим, що процес обмежений тілом одного хребця і не виходить за його межі. Інтоксикація організму проявляється слабо, кілька яскравіше у дітей. Такі явища, як відчуття тяжкості і незначні болі в хребті, проходять після відпочинку. У цю фазу хворі за медичною допомогою практично не звертаються. В цю фазу процес поширюється за межі ураженого туберкульозом тіла хребця. Симптоми інтоксикації в цю фазу виявляються яскраво. Болі в хребті значно посилюються і мають різне забарвлення і иррадиацию. Рухливість хребта обмежується. Відзначається ригідність м'язів (напруга), яка виникає як відповідна реакція на біль. Змінюється хода хворого. Змінюється звичне положення тіла (постава). Простежується атрофія м'язів спини. Симптоми захворювання в цю фазу обумовлені розвитком дегенеративно-дистрофічних змін, з розвитком остеохондрозу і спондильозу. М'язова атрофія яскраво виражена. Кіфоз або сколіоз явний. Грудна клітка різко деформована. Хребет нестійкий. Хворого турбують сильні болі з локалізацією в області викривлення хребта. Загострення захворювання мають тяжкий перебіг. Рис. 11. Характерна ознака туберкульозу руйнування тіла хребця (вказано стрілками). Рис. 12. Характерна ознака туберкульозу виражене викривлення грудного відділу. Туберкульоз суглобів починається з поразки епіфізів і метафізів довгих трубчастих кісток, тобто з навколосуглобових зон, де відзначається велика скупчення губчастого речовини. У цих зонах судини мають тісний контакт з кістковими тканинами. Навколо МБТ утворюються гранульоми, які з часом зливаються в єдиний конгломерат з сирнистим розпадом в центрі. Грануляційні тканини поступово розростаються, досягаючи синовіальної оболонки суглоба, і руйнують її. Спочатку захворювання у хворого з'являються болі, які виникають при натисканні на уражену ділянку. Перерозгинання суглоба через болі обмежена. Пасивне розгинання суглоба ступеневу. Симптоми інтоксикації виражені незначно. В артритичним фазу захворювання відзначається прорив специфічного запалення в порожнину суглоба, що супроводжується підвищеною температурою тіла. Місце ураження має підвищену температуру. Шкірна складка при захопленні потовщена. Навколо хворого суглоба м'які тканини набрякають. Поступово починають згладжуватися контури суглоба. Суглоб стає малорухливим, іноді виникає повне блокування. При іммобілізації суглоба явища запалення через тиждень зменшуються. Симптоми інтоксикації в період розпалу захворювання більш виражені. Обсяг ураженогосуглоба збільшується, суглобові кінці зміщуються, установка неправильна (порочна), через що часто утворюються вивихи і підвивихи суглоба. У період ремісії захворювання всі симптоми поступово затихають, але залишаються функціональні порушення. В цю фазу захворювання стан хворого розцінюється як задовільний. Кінцівка вкорочена. Хворий суглоб деформований. М'які тканини атрофовані. Функціональна неповноцінність кінцівки і патологічні зміни викликають болі при ходьбі і в спокої. Рис . 13. На фото туберкульоз суглоба. Головка лівого кульшового суглоба повністю зруйнована. 1 омертвілі ділянки кісткової тканини (секвестри), 2 в м'яких тканинах стегна видно натічні абсцес. Рис. 14. Збільшений суглоб і укорочена кінцівку основні ознаки туберкульозу. ознаки та симптоми туберкульозу у дітей не володіють специфічністю. Клінічна картина складається із симптомів інтоксикації, місцевих симптомів і наявності параспецифических реакцій. в період первинної туберкульозної інфекції обумовлені: Симптоми туберкульозу у дітей в період розвитку локальних форм захворювання залежать від обсягу ураження тканин, кількості розплавлених казеозних мас і розвитку ускладнень. Симптоми інтоксикації з'являються в період розвитку первинної туберкульозної інфекції, коли відсутні видимі вогнищеві ураження. Вони бувають різного ступеня вираженості і залежать від стадії специфічного процесу. Якщо йде процес розмноження МБТ, то симптоми інтоксикації виражені значно. При зворотному розвитку захворювання симптоми інтоксикації починають слабшати і зникають зовсім. До симптомів інтоксикації відносяться: Симптоми інтоксикації у дітей з'являються поволі і не володіють такою виразністю, як при ГРВІ. В даний час типова лихоманка дуже рідко спостерігається у дітей і підлітків. Ознаки туберкульозу у вигляді параспецифических реакцій з'являються при первинному туберкульозі у дітей, коли після утворення антитіл, МБТ йдуть з крові до органів РЕЗ (ретикулоендотеліальної системи — систему макрофагів). Її клітини знаходяться в самих різних відділах організму — лімфовузлах, селезінці, печінці, в стінках кровоносних судин, сполучної тканини. Зміни можуть реєструватися в самих різних органах дитини. Вони проявляються у вигляді васкулітів, серозитов, артритів, еритеми нодозум і збільшенні лімфатичних вузлів. параспецифічним реакції — це не туберкульозне запалення, а скупчення певних груп клітин в перерахованих вище органах у відповідь на впровадження МБТ. Симптоми і ознаки туберкульозу у дітей у вигляді параспецифических реакцій характеризуються змінами: Ознаки туберкульозу у вигляді параспецифических реакцій проходять протягом 1,5 — 2 місяців . Саме захворювання лікується значно довше. Дуже часто параспецифические реакції з'являються тоді, коли є локальні форми заболенія. Рис. 15.Фліктена параспецифічним реакція (зліва), кератокон'юнктивіт (праворуч) можуть бути першими ознаками туберкульозу у дитини. Рис. 16. Вузлова еритема параспецифічним реакція. Може бути першою ознакою туберкульозу. Рис. 17. Позитивна реакція Манту є ознакою наявності туберкульозної інфекції в організмі дитини, але не завжди говорить про захворювання. Симптоми і ознаки туберкульозу у дорослих і дітей на перших етапах захворювання ледь помітні. У міру прогресування захворювання вони стають більш вираженими. Симптоми і ознаки туберкульозу залежать від локалізації специфічного процесу. Першорядне значення має стан імунної системи людини. Хороший імунітет перешкоджає розвитку захворювання. Туберкульоз у дітей є великою проблемою в педіатричній практиці. Симптоми туберкульозу у дітей не мають специфічності. Ознаки туберкульозу у дітей на кожному з етапів захворювання мають своє забарвлення і прояви. Профілактика туберкульозу у дітей включає в себе вакцинопрофілактику і хіміопрофілактику. З туберкульозною інфекцією організм людини найчастіше зустрічається в дитячому віці і в подальшому ніколи з цієї зустрічі без шкоди для себе не виходить. Туберкульозні палички ховаються в органах ретикулоендотеліальної системи (системи макрофагів) і в майбутньому можуть стати винуватцями захворювання. Взаємодія туберкульозної палички з організмом дитини досить складний процес. Симптоми туберкульозу у дітей на кожному з етапів мають своє забарвлення і прояви. Мікобактерії туберкульозу (МБТ) мають складний метаболізмом, що забезпечує їх мінливість і високу стійкість у зовнішньому середовищі і живому організмі. Під впливом сильного імунітету (в даному випадку особливих клітин Т-лімфоцитів) і / або хіміотерапії перетворюються в L-форму і роками співіснують з організмом людини, не викликаючи захворювання. Туберкульозні палички потрапляють в організм дитини найчастіше аерогенним, значно рідше з зараженими харчовими продуктами від хворих тварин і через шкіру. У 50% випадків винуватцями розвитку туберкульозу у дітей стають хворі родичі. Для дитини небезпечний навіть короткочасний контакт з хворою людиною. Рис. 1. Вид туберкульозної палички в електронному мікроскопі. Рис. 2. Мікобактерії туберкульозу в препараті мокротиння (електронограмма, негативний контрастування). Рис. 11. Множинні кальцинати в легеневої тканини при зворотному розвитку туберкульозу. Туберкульоз у дітей здатний розвинутися в будь-якому органі: легенях, бронхах, плеврі, лімфовузлах, нирках, кістках, суглобах, кишечнику та ін. І всюди розвивається один і той же процес — «холодне» туберкульозне запалення. В основі його лежить утворення гранульоми ( «горбка»). Відомо більше 100 захворювань, що супроводжуються утворенням гранульоми, але тільки при туберкульозі в центрі кожного горбика є некроз — ураження тканин. При прогресуванні захворювання горбки зливаються один з одним, утворюючи в центрі досить поширене руйнування тканин — сирний некроз (мертва тканина при туберкульозі виглядає як м'яка біла сирнистий маса). Після прориву казеозних мас утворюються порожнини розпаду. З казеозними масами випускає дуже багато МБТ, які осідають в підлягають тканинах, вражаючи їх. Інфекція з потоком крові і лімфи починає поширюватися по всьому організму, засіяні інші органи. При зворотному розвитку хвороби вогнища і лімфовузли ущільнюються за рахунок гіалінозу (різновид видозміненого білка, нагадує гіаліновий хрящ). Уражені навколишні тканини трансформуються в фіброз і цироз. Порожнини розпаду «закриваються», на їх місці з'являється рубцева тканина. У ділянках казеозного некрозу відкладаються солі кальцію. Первинний туберкульоз у дітей розвивається протягом першого року від моменту зараження МБТ (первинного інфікування). Чим коротше період від початку зараження до прояву туберкульозу, тим гірше прогноз. Володіючи підвищеною лімфотропної, МБТ вражають найчастіше лімфатичні вузли. Їх поразка визначає всю клінічну картину захворювання, характер ускладнень і час лікування. Параспецифические реакції в період появи локальних форм туберкульозу сильно розвинені. Хвороба схильна до самозажівленію. Туберкульозна інтоксикація з'являється в період розвитку первинної туберкульозної інфекції, коли відсутні видимі вогнищеві ураження. Поступово починає погіршуватися загальний стан, погіршується апетит, вечорами з'являється субфебрильна температура тіла. Нейровегетативні порушення проявляються підвищеною збудливістю або пригніченням, тахікардією та головним болем. Дитина негайно підлягає комплексного обстеження у лікаря фтизіатра. Рис. 12. Відсутність апетиту і втрата ваги перші ознаки туберкульозу у дітей. Вважається, що при цій формі туберкульозу МБТ потрапляють в добре вентильовані ділянки легеневої тканини. На місці впровадження бактерій розвивається запальний процес розміром з просяного зернятка. Осередок поступово збільшується в розмірах, а мікобактерії по лімфатичних шляхах проникають у внутрігрудні лімфовузли, де розвиваються казеозние зміни. Так утворюється первинний туберкульозний комплекс. Первинний туберкульозний комплекс в більшості випадків схильний до самолікування. Широке застосування і підвищена опірність організму до інфекції у дітей сьогодні не дозволяють вогнища розвиватися. По периферії вогнища формується фіброзна капсула, а в самому осередку і лімфовузлах відкладаються солі кальцію. Хвороба частіше розвивається у не щеплених дітей і у дітей з вогнищ туберкульозної інфекції. Мал. 13. На фото туберкульоз у дитини результат первинного туберкульозного комплексу. На рентгенограмі видно одиничний кальцинований осередок і кальцинати в лімфовузлах кореня лівої легені. 92% всього дитячого туберкульозу становить ураження внутрішньогрудних лімфовузлів. Якщо уражено кілька лімфовузлів, а клініка з неяскраво вираженими симптомами, то говорять про неускладненому туберкульозі. Капсула лімфовузлів при лікуванні піддається гіалінізаціі, а в зонах некрозу відбувається процес кальцинації. При ускладненому перебігу інфекція поширюється на сусідні лімфовузли і структури. До 70% ускладнень доводиться на вік від 0 до 3-х років. Причини цього: Клініка яскраво виражена. Рис. 14. На фото туберкульоз у дитини. Вражені внутрігрудні лімфовузли. На рентгенограмі легенів в корені правої легені видно збільшені лімфовузли. Мал. 15. На рентгенограмі легенів збільшені лімфовузли в коренях легень. Мал. 16. На рентгенограмі за 2-х сторін видно група кальцинованих лімфовузлів. Інфекція в бронх потрапляє з лімфовузлів через проміжну тканину. Проміжна тканина в дитячому віці не досконала. Вона не виконує в повному обсязі свою захисну функцію (не утримує інфекцію). Найчастіше вражаються великі бронхи і бронхи 1-го, 2-го і 3-го порядку. При розвитку захворювання з'являються порушення бронхіальної прохідності з появою ділянок гіповентиляції аж до розвитку ателектазу (спадання легеневої тканини). Дуже швидко в цих ділянках виникає неспецифічне запалення. Якщо ділянку ателектазу інфікується МБТ, то виникає грізне ускладнення — казеозний пневмонія, що викликає в 40% випадків летальний результат. Казеозна пневмонія з часом може трансформуватися в фіброзно-кавернозний туберкульоз. У кращому випадку під впливом розвитку цирозу ділянку ателектазу перетворюється в фіброзний тяж. Якщо протягом тижня не відновити прохідність бронха, то легкість ураженої ділянки легеневої тканини вже не відновитися ніколи і дитина залишається інвалідом на все життя. Рис. 17. На фото туберкульоз у дитини. Вражені бронхи. На рентгенограмі картина ателектазу: верхня частка правої легені спав і зменшилася в обсязі. У легеневої тканини виникають ураження від одиничних вогнищ (вогнищевий туберкульоз) до поширення інфекції по всіх легеневих полях (дисемінований туберкульоз). Клініка захворювання залежить від площі ураження легеневої тканини, бронхів і плеври. У легеневої тканини можуть з'являтися ділянки розпаду (порожнини розпаду). Рис. 18. На фото туберкульоз у дитини. Гостра форма дисемінованого туберкульозу легень. При занесенні інфекції в плевру виникає туберкульозний плеврит, який становить до 70% від усіх дитячих плевритів. Часто випіт в плевральну порожнину незначний і клінічно проявляється слабо. Практично не зустрічається у дітей до 2-х років. Дуже рідко зустрічається у дітей від 2 до 6 років. При значному випоті з'являється підвищена температура, болі в грудях і задишка. Прогноз сприятливий. Як правило, захворювання виникає при поширенні інфекції по лімфатичних шляхах або з потоком крові. Процес розвивається в результаті різкого ослаблення імунітету, неякісно проведеної вакцинації або її відсутності, несприятливих умовах життя і супутніх захворюваннях. Виникає в разі відсутності вакцинації проти туберкульозу при народженні дитини. В даний час захворювання зустрічається вкрай рідко. Туберкульоз кістково-суглобової системи завжди поєднується з ураженням легень. Характеризується ураженням росткового хряща і великими змінами в уражених суглобах і хребті. Захворювання супроводжується появою абсцесів, гнійними затекло і свищами і часто ускладнюється паралічами, які виникають в результаті здавлення спинного мозку зруйнованими хребцями або абсцесами. В останні 10 років стали з'являтися ускладнення після вакцинації у вигляді обмеженого ураження кісткової тканини. Рис. 19. На фото туберкульоз у дитини. На рентгенограмі поперекового відділу хребта червоним колом показано типове пошкодження тіл хребців на туберкульоз. Рис. 20. На фото туберкульоз у дитини. На фото туберкульоз правого тазостегнового суглоба хворого 11 років. Головка тазостегнової кістки повністю зруйнована. Рис. 21. Туберкульозний трохантеріт. Поширене руйнування великого вертлюга стегнової кістки. Рис. 22. На фото туберкульоз у дитини. Хворий щадить ногу і кривить таз. Рис. 23. На фото туберкульоз у дитини. Вражений хребет у дитини 9 років. На знімку видно майже зруйновані тіла хребців. Кіфоз. Рис. 24. На фото туберкульоз хребта (вид збоку). Мал. 25. На фото туберкульоз хребта (вид ззаду). Мал. 26. На фото туберкульоз у дитини туберкульоз диафизов трубчастих кісток (Spina ventosa tuberculosa). Захворювання частіше зустрічається в дитячому віці. Уражаються короткі трубчасті кістки кистей рук і стоп. Рідше довгі трубчасті кістки. Складає до 50% всіх форм позалегеневого туберкульозу. Інфекція в нирки проникає з потоком крові в період первинної туберкульозної інфекції. Спочатку уражається мозковий шар, де формуються каверни і осередки розпаду. Далі процес переходить на чашечки і миски, сечовий міхур і сечоводи. При загоєнні утворюється велика кількість рубців. Рис. 27. На фото туберкульоз у дитини. Вражена ліва нирка. Видно каверна в верхньому полюсі. Захворювання частіше викликається мікобактеріями бичачого типу. Уражаються шийні (83% випадків), підщелепні, пахвові лімфовузли (11%), пахові (5%). Рис. 28. На фото туберкульоз у дитини. Вражені підщелепні лімфовузли. Спостерігається дуже рідко. Туберкульоз вражає кишечник, внутрішньочеревні лімфовузли і серозну оболонку. Рис. 29. На фото наслідки туберкульозу у дитини. Видно рубцеві зміни на шкірі після лікування туберкульозу підщелепних лімфатичних вузлів. Сьогодні туберкулінодіагностика є єдиним методом виявлення туберкульозу у дітей на ранньому етапі. Туберкулін — це препарат, який виготовляється з культур фільтратів туберкульозних паличок або з самих збудників. Будучи неповним антигеном (гаптеном), він викликає тільки відповідну алергічну реакцію. Сенсибилизируют організм продукти життєдіяльності збудників. Алергенами є сенсибілізовані Т-лімфоцити. Знаходяться вони в органах і тканинах. А значить для завершення повноцінної реакції треба час. Фаза, за час якої утворюється папула, тривати 72 години. Масову туберкулінодіагностику проводить загальна лікувальна мережа. Її завдання полягає в наступному: Індивідуальну туберкулінодіагностику проводять особам, які перебувають на обліку в протитуберкульозному диспансері. Рис. 30. На фото медичний працівник вводить туберкулін. Рис. 31. На фото реакція Манту. Замір папули через 72 години після введення туберкуліну. Туберкульоз, будучи небезпечним інфекційним захворюванням, в недалекому минулому вважалося невиліковним. Від нього щорічно помирало мільйони людей. Обов'язкова вакцинація дітей і наявність ефективних препаратів допомогло медикам контролювати інфекцію. Основна міра профілактики туберкульозу — це вакцинопрофілактика і хіміопрофілактика. Протитуберкульозна вакцинація є головним компонентом у боротьбі з дитячим туберкульозом в РФ. 64 країни світу в даний час зробили вакцинацію обов'язковим компонентом в роботі по попередженню розвитку туберкульозу. Вперше в 1919 році французький вчений А. Кальметт і Ш. Герен створили штам BCG, який використовували для вакцинації людей. У 1921 році була вакцинована перша дитина. Якщо з яких-небудь причин вакцину в пологовому будинку не ввели, вакцинування буде здійснено в поліклініці. Другу вакцинацію проводять дітям 7-и років (першокласникам). Повноцінний імунітет формується протягом року. Про створення імунітету говорить утворився в результаті вакцинації рубчик. Він повністю формується до 9 — 12 місяця. Вакцина запобігає розвитку менінгіту та міліарний туберкульоз, тобто ті форми туберкульозу, які поширюються з кров'ю. Частота ускладнень від вакцинації становить 0,1%. Ускладнення виявляються у вигляді холодних абсцесів, поверхневих виразок, БЦЖ-ітов (регіональний лімфаденіт, остит, кон'юнктивіт), келоїдних рубців. Дуже рідко розвивається генералізована БЦЖ-інфекція. Рис. 32. Проведення вакцинації в пологовому будинку. Рис. 33. Проведення вакцинації в поліклініці. Рис. 34. Замір рубчика після щеплення БЦЖ. Рис. 35. На фото ускладнення БЦЖ поверхнева виразка. Рис. 36. На фото ускладнення БЦЖ пахвовий лімфаденіт. Рис. 37. На фото ускладнення БЦЖ келоїдних рубець після вакцинації. Мал. 38. На фото ускладнення БЦЖ виразково-некротичний туберкульоз шкіри після вакцинації. Туберкульоз у дітей є досить небезпечним захворюванням. Батьки повинні знати, що відмова від щеплення від туберкульозу позбавляє дитину права на захист від інфекції!
Туберкульоз легень — одна з найсерйозніших інфекційних захворювань. Раннє туберкульоз вважався хворобою, лікування якої було марним, поки в 1882 році вчений Роберт Кох не відчинив збудника даного захворювання. Це дозволило загнати болячку в кут за допомогою антибіотиків, до яких вона чутлива. є мікобактерією і має вигнуту форму. У лікарській практиці зустрічається туберкульоз самих різних тканин і органів — очей, кісток, шкіри, сечостатевої та травної систем. Однак найчастіше зустрічається туберкульоз легенів, про який ми і поговоримо в цій статті. Але для початку докладніше розглянемо винуватця даного захворювання — паличку Коха. найчастіше туберкульоз люди хворіють в молодому віці, причому, найчастіше він вражає жінок. Відсоток недужих жінок в 3,5 рази перевершує хворих чоловіків. У зоні ризику жінки, вік яких становить від 24 до 39. Вірогідність зараження в цьому віці особливо велика.Щоб вчасно звернути на себе увагу лікарів і почати необхідне лікування, ознайомтеся, які симптоми говорять про початок захворювання. Слід зауважити, що туберкульоз — хвороба не соціальна, але дане захворювання (особливо дисемінований туберкульоз легень) найчастіше вражає осіб без постійного місця проживання, а також осіб, що вийшли з ув'язнення. Нерідко туберкульоз взагалі не дає про себе знати і виявити його можна лише на плановому огляді. Основні легких на початкових стадіях швидка стомлюваність, зниження апетиту (і, як наслідок, зниження маси тіла), дратівливість. Трохи пізніше кашель (нерідко з мокротою або кров'ю), схуднення, пітливість і загальна слабкість. Найбільш поширені симптоми: Кашель .Кашель на «перших порах» сухий і наполегливий. Турбує найбільш помітно вранці і в нічний час. Згодом стає вологим, при цьому супроводжується рясним виділенням мокроти. Мокрота, що виділяється при кашлі, має гнійно-слизовий характер. Кашель тривалий, майже безперервний, причому, його лікування не дає позитивних результатів. Найбільш явне відміну туберкульозу від інших, менш серйозних захворювань, це такі симптоми, як кровохаркання і скачки температури (від 37,5 до 38 градусів), особливо в нічний і вечірній час, супроводжувані ознобом і підвищеним потовиділенням. Кров же виділяється з мокротинням після сильного кашлю нападів характеру. У разі запущеної стадії туберкульозу, є ризик появи легеневої кровотечі. Лікування в цьому випадку має бути негайним. Рис. 4. Кашель. Лихоманка . На перших стадіях захворювання може бути відсутнім, хоча з погіршенням стану є постійним симптомом туберкульозу. Температура може бути як в межах норми, так і значно підвищеною. Лихоманка посилюється під час кровохаркання. Нерідко супроводжується нічним потовиділенням, яке часом свідчить про ранній стадії хвороби — це перші симптоми туберкульозу. Задишка . Характерна для кінцевих стадій хворих з діагнозом туберкульоз легенів. В результаті змін в легенях починається серцева недостатність, яка і викликає задишку. Вона також спостерігається при міліарний туберкульоз і при великому поширенні процесу в легенях. Схуднення . При прогресуючих формах захворювання схуднення є одним з основних симптомів. Внаслідок занадто швидкого обміну речовин хворий стає худим, риси його обличчя здаються загостреними. Шлунково-кишковий тракт . Як показує лікарська практика, часом туберкульоз може даватися взнаки на перших стадіях за допомогою збоїв в травній системі. Хворих турбують диспепсичні явища, лікування яких не приносить належного ефекту. Рис. 5. Шляхи зараження туберкульозом. Опис форм туберкульозу Рис . 6. Дисемінований туберкульоз легень. Рис. 7. Інфільтративний туберкульоз легень. Рис. 8. Казеозна пневмонія. Рис. 9. Туберкулема лівої легені. Туберкульоз — це захворювання серйозне, але якщо докласти всіх зусиль (і, головне, вчасно виявити) причину поганого самопочуття, є 90% ймовірності, що лікування принесе свої плоди. Лікарські препарати рекомендується приймати не менше кількох місяців. Якщо лікування перервати, це здатне привести до формування стійкої форми туберкульозу, яка важче лікується. У деяких випадках туберкульоз повертається — тоді він потрібен відновити лікування. Лікування туберкульозу легенів — завдання пульмонологів і фтизіатрів. Лікування має бути комплексним, тривалим, а, головне, правильним. Існує безліч препаратів, які по-своєму впливають на паличку Коха, тому застосовувати їх потрібно тільки в комплексі. Нерегулярний прийом виробляє у мікобактерії стійкість до діючих речовин. Лікування займає від півроку до двох років. Рис. 10. Туберкульоз легень (Вторинна форма). Схема. При діагнозі туберкульоз хворому показано стаціонарне лікування протягом двох місяців, спрямоване на зупинку активного розмноження палички Коха. Пізніше можливо амбулаторне лікування. Паличка Коха чутлива до таких препаратів, як ізоніазид, стрептоміцин (ін'єкції), ріфампін, етамбутол. У разі стійкості бактерій до цих препаратів або наявності алергії у хворого на компоненти їх складу, призначають резервні препарати — фторхінолони, тіаміди, циклосерин, аміноглікозиди, поліпептиди, аминосалициловая кислоти. Спочатку препарати приймаються комплексно, а до початку одужання залишається всього 2-3. Важливу роль відіграє й харчування — в раціоні хворого повинно бути більше м'ясних страв, а також овочів і фруктів. Алкоголь і куріння, заборонені. Показано загартовування і ведення правильного способу життя. Якщо має місце важка форма туберкульозу, можливо лікування хірургічним шляхом в спеціалізованих центрах. Цей хвороба потребує тривалого лікування, але пам'ятайте, що воля до життя здатна поставити на ноги будь-якого хворого. Любіть життя і будьте здорові! Туберкульоз шкіри в 80% випадків діагностується пізно. Захворювання завжди протікає тривало і важко піддається лікуванню. Ознаки та симптоми туберкульозу шкіри яскраво виражені. Шкірні покриви з часом спотворюються рубцевої тканиною. Різноманітні форми захворювання мають свої симптоми і прояви (в статті є численні фото туберкульозу шкіри). У недалекому минулому туберкульозний вовчак була найпоширенішою формою туберкульозу шкіри. Сьогодні частіше реєструються дисеміновані форми. Рис. 1. Вовчак шкіри носа. Туберкульоз шкіри включає в себе цілу групу різноманітних по клініці і морфології шкірних захворювань, які викликаються мікобактеріями туберкульозу (МБТ). Збудники при цьому впливають на шкіру або безпосередньо, або опосередковано. Кожне з захворювань є не що інше, як місцевий прояв туберкульозного ураження всього організму. Туберкульоз завжди розвивається у відповідь на пригнічення імунітету, а точніше його клітинної ланки Т-лімфоцитів. Цьому сприяє: При розвитку туберкульозу має місце: При туберкульозі навколо внедрившихся туберкульозних паличок виникає горбок (туберкулюм), компонентами якого є: Рис. 4. Гістологічний препарат туберкульозного горбика. При туберкульозному ураженні шкіри частіше зустрічаються горбкові структури з неспецифічним запальним інфільтратом (в горбку мало МБТ або вони відсутні). Туберкульозні гранульоми характерні для туберкульозної вовчака. При алергічних васкулітах , що виникають у відповідь на вплив мікобактерій і продуктів їх розпаду виникають розсіяні форми туберкульозу шкіри. В даному випадку уражаються судини шкіри і підшкірної клітковини. Дана форма захворювання зустрічається надзвичайно рідко. Хвороба розвивається в період розвитку первинного туберкульозу. Частіше хворіють діти у віці до 10-ти років. Спочатку з'являється папула червонувато-коричневого кольору. Далі в центрі папули з'являється виразка (туберкульозний шанкр). Периферійні лімфовузли збільшуються в розмірах. Часто виразкуються. Виразки загоюються тривалий час. На їх місці з'являються тонкі рубці. При ослабленому імунітеті захворювання знову повертається, спотворюючи тіло рубцями і шрамами. Захворювання представлено різноманітністю локалізованих і дисемінованих форм, які з'являються у раніше інфікованих людей. До 75% всіх випадку займає туберкульозний вовчак. В останні 10 років відзначається переважання дисемінованих форм туберкульозу шкіри. В недалекому минулому туберкульозний вовчак була найпоширенішою формою туберкульозу шкіри. Сьогодні частіше реєструються дисеміновані форми. МБТ проникають в шкіру з регіональних лімфовузлів по лімфатичних шляхах і гематогенно (з током крові). Найчастіше хвороба виникає в дитячому віці, протікає тривало, з періодичними загостреннями, поширюється повільно. При хворобі уражуються шкірні покриви носа, обличчя, шиї, червоної облямівки губ, слизові оболонки порожнини рота і очей. Шкіра кінцівок уражається рідко. Туберкульозні горбки зливаються і утворюють люпоми. Їх колір жовтувато-іржавий. Розмір — до 0,75 мм. Спочатку люпоми розташовуються глибоко, а потім починають виступати над шкірою. Форма люпом округла, консистенція м'яка, при значному натисканні зондом елементи люпоми розриваються, з'являється біль і кровотеча. Люпоми часто зливаються. Поверхня їх гладенька. Якщо натиснути предметним склом на уражену ділянку, люпоми набувають колір «яблучного желе» ( симптом «яблучного желе» ). За позитивного результату в центрі горбків починається розсмоктування і заміщення пошкодження тонкої шкірою у вигляді цигаркового паперу. Рис. 5. Фото люпоми. Рис. 6. Симптом «яблучного желе» при туберкульозному вовчаку Рис . 7. Lupus vulgaris. Рис. 8. Наслідки Lupus vulgaris. Найважча форма Lupus vulgaris. При захворюванні уражаються слизові оболонки носа, очей і порожнини рота. Спочатку на них з'являються червоно-жовті освіти (бляшки). Їх поверхня має зернистий вид, що нагадує рибну ікру. Згодом процес вражає хрящі носа і вух. Далі настає мимовільне відторгнення пошкоджених мертвих тканин, яке закінчується стійким обезображиванием особи. Рис . 9. На фото ураження язика при туберкульозному вовчаку. Рис. 10. Поразка слизової оболонки порожнини рота. Туберкульозні горбки зливаються, утворюючи пухлиноподібнеосвіта до 3-х см в діаметрі. При прогресуванні процесу з'являється розпад підлеглих тканин, що супроводжується пошкодженням хрящів і лімфовузлів. Рис . 11. На фото пухлинна форма туберкульозної вовчака. Туберкульозні вогнища зливаються, але ділянку ураження не виступає над рівнем шкірних покривів. При прогресуванні захворювання з'являються виразки, у яких нерівні краї і зернисте дно. Рис . 12. Плоска форма Lupus vulgaris. Туберкульозні вогнища зливаються. Поверхня пошкодження покривається безліччю дрібних лусочок. Рис. 13. Псоріатична форма Lupus vulgaris. Рис. 14. Псоріатична форма Lupus vulgaris. Туберкульозні вогнища зливаються. Поверхня пошкодження покривається безліччю великих лусочок білястого кольору, які щільно прилягають до підлеглих тканин. Зовнішній вигляд поразки нагадує метелика. Рис. 15. Ексфоліативна (луската) форма Lupus vulgaris. Рис . 16. Ексфоліативна (луската) форма туберкульозної вовчака. Рис . 17. Ексфоліативна (луската) форма туберкульозної вовчака. Зливаючись, туберкульозні вогнища утворюють пухлиноподібні утворення червоного кольору — люпус-карциноми. Процес схильний до озлокачествлению. Після туберкульозноївовчака ця форма туберкульозу шкіри стоїть на другому місці за частотою захворювання. Свою назву вона отримала від латинського scrofulae набряклі лімфатичні вузли шиї і colliquescere растопляться. МБТ потрапляють в шкіру з уражених інфекцією лімфовузлів по лімфатичних шляхах. Над областю збільшених лімфовузлів з'являються тріщини і виразки. Процес локалізується на бокових частинах шиї, грудей і ключиць. Переважно хворіють молоді жінки. Спочатку захворювання з'являються щільні безболісні вузлики, які швидко збільшуються в розмірі, утворюючи, щільно спаяні з підлеглими тканинами вузли. Їх розміри від 3-х до 5 см. Шкірні покриви над лімфатичними вузлами набувають синюшного відтінку. Згодом вузол стає м'якої консистенції і розкривається. Утворюється холодний абсцес (нагноєння без будь-яких проявів запальної реакції). З Свищева ходів починає виділятися гній з кров'яними згустками і шматочками зруйнованих (некротизованих) тканин. Виразка має м'які краю. Дно виразки вкрите жовтуватим нальотом. Видночисленні грануляції. При загоєнні виразки з'являються рубці неправильної форми, які з'єднуються між собою перемичками і містками. Зверху рубці покриті сосочковими виростами. Рис. 18. Скрофулодерма. Рис. 19. Скрофулодерма. Рис. 20. Скрофулодерма. Хвороба частіше вражає чоловіків, у яких вже був туберкульоз внутрішніх органів. Туберкульозні палички потрапляють на шкіру з сечі, калу або мокротиння самого хворого, вражаючи галузі природничих зовнішніх отворів: шкіру навколо ануса, головки статевого члена, носа, області навколо рота, слизова мови. Зливаючись, туберкульозні горбки утворюють невеликого розміру вузлики жовтуватого кольору. Згодом вузлики нагнаиваются і розкриваються з утворенням хворобливих виразок, що ускладнюють природні акти. У виразок м'які, подритие краю. Колір виразок блідо-червоний. Розмір виразок до 1,5 см, дно зернисте. Яви часто кровоточать. Різко хворобливі. При прогресуванні захворювання на дні виразок і навколо знову з'являються туберкульозні горбки. Тканини руйнуються, утворюючи мікроабсцеси жовтуватого кольору, так звані « зерна Трела », що містять велику кількість МБТ. Хвороба протікає важко. Виразки загоюються повільно. На їх місці утворюються тонкі шрами, які містяться нижче рівня шкіри (атрофічні рубці). Рис. 21. Виразковий туберкульоз. Бородавчастий туберкульоз шкіри виникає у ветеринарів і робочі боєнь, що контактують з трупами тварин, хворих на туберкульоз. Дана форма захворювання зустрічається рідко. Уражаються шкірні покриви тилу кисті або стоп. Шкірні покриви уражаються туберкульозом у хворих від постійного контакту з інфікованою мокротою. Спочатку з'являються горбки, шкіра над якими набуває синюшного кольору. Поступово горбки зливаються один з одним, утворюючи щільні інфільтрати синюшного кольору. Згодом зверху вони покриваються бородавчастими разрастаниями, щільними лусочками і тріщинами. Оточує вогнище ураження синювато-червоний вал, за яким йде зона блискучої шкіри. У процесі лікування рогові маси відриваються, а на місці інфільтрату з'являються рубці. Перебіг хвороби багаторічна. Рис. 22. На фото бородавчастий туберкульоз шкіри (Tuberculosis cutis verrucosa). Рис. 23. На фото бородавчастий туберкульоз шкіри (Tuberculosis cutis verrucosa). Рис. 24. На фото бородавчастий туберкульоз шкіри (Tuberculosis cutis verrucosa). папулонекротіческій туберкульоз шкіри частіше реєструється у молодих людей. Хвороба проявляється появою папул, розмір яких не перевищує 3 см в діаметрі. Уражається шкіра сідниць, живота, розгинальних поверхонь кінцівок і грудної клітки. Шкіра над папулами стає рожево-синюшного кольору. Згодом папули виразкуються. На місці виразок з'являється скоринка сірувато-білого кольору, яка заміщується білястим рубчиком. Мал. 25. Tuberculosis cutis papulo-nectroticа. Множинні синюшно-багряні інфільтрати і вузли на гомілках. Рис . 26. Папулонекротіческій туберкульоз шкіри гомілок. Множинні синюшно-багряні інфільтрати і вузли на гомілках. Захворювання вражає дітей раннього віку і немовлят. Сьогодні у фтизіатричної практиці майже не зустрічається. Найчастіше уражається шкіра обличчя і шиї. Захворювання відрізняється від вульгарної вовчака тим, що горбки не зливаються, а казеоз менш виражений. Жовтувато-червоні папули нагадують звичайні вугри, але гній при натисканні не виділяється. На місці горбків при загоєнні утворюються рубчики і пігментні плями. Дана форма захворювання протікає по типу алергічного васкуліту. На шкірних покривах обличчя з'являються еритеми (почервоніння) і телеангіоектазії (численні розширені дрібні судини). Поступово шкіра набуває синюшно-червонуватого відтінку. Висипання (туберкуліди) представляють собою щільні утворення до полусантіметра в діаметрі, без некротичних елементів. При загоєнні на місці туберкуліди утворюються атрофічні рубчики. Рис. 27. На фото розацеоподобний туберкульоз Левандовського. Ліхеноїдний туберкульоз шкіри частіше розвивається в ослаблених дітей, рідше у дорослих, хворих на туберкульоз. Хвороба проявляється появою горбків, які покриті світло-сірими лусочками. Горбки розташовуються симетрично, частіше на шкірі живота і кінцівок. Після лікування на місці висипань залишається пігментація або невеликі рубчики. Рис. 28. На фото ліхеноїдний туберкульоз шкіри. Дана форма захворювання проявляється в 2-х різновидах вузлуватої еритеми Базена і виразкової еритеми Гетчінсона. Хвороба часто вражає хворих з туберкульозом внутрішніх органів. Захворювання частіше реєструється у жінок у віці від 16 до 40 років. Щільні вузли або плоскі великі інфільтрати, які з'являються на шкірних покривах гомілок, стегон, сідниць і верхніх кінцівок, мають синюшно-червоне забарвлення. Розмір ущільнень 3 — 8 см. Ущільнення і інфільтрати розташовані часто симетрично, в глибоких шарах шкіри і підшкірної жирової клітковини. При регресії туберкульозних елементів залишаються кільцеподібні атрофічні ділянки і пігментація. Іноді вогнища зливаються, утворюючи велике ураження з виразками в центрі і брудно-сірими грануляціями. Ця форма названа по імені англійського лікаря дерматолога, який вперше її описав виразкова еритема Гетчінсона. Без лікування протікає тривало, іноді навіть роками. Після лікування залишаються западають пігментовані рубці. Рис. 29. На фото індуратівний туберкульоз шкіри (ущільнена еритема Базена). Рис. 30. Виразкова еритема Гетчінсона. Рис. 31. Вид мікобактерій туберкульозу в світі люмінесцентного мікроскопа. Процес діагностики складається з наступних компонентів: Діагностична біопсія разом з бактеріологічним дослідженням є найбільш значущим методом при постановці діагнозу туберкульозу. Виявляти туберкульоз шкіри наказано лікарям дерматологів. Знання груп ризику, куди входять хворі даної категорії, ранніх симптомів захворювання і методик діагностики допомагає лікарям своєчасно виявляти хворобу. Туберкульозний процес важко піддається лікуванню. Від хворого потрібно велике терпіння і самодисципліна. При захворюванні страждає не тільки уражений орган, а й весь організм в цілому. Лікування проводиться в протитуберкульозних закладах. Стратегія лікувального процесу полягає в максимально швидкому придушенні популяції мікобактерій і регресії патологічних змін, викликаних інфекцією. Докладно про лікування туберкульозу см. Статтю «span2> . Лікування туберкульозу має бути комплексним з урахуванням віку хворого і супутньої патології: Лікування туберкульозу на сучасному етапі є важливим компонентом в боротьбі за попередження поширення інфекції. Зниження числа бациловиділювачів допоможе знизити число інфікованих туберкульозом і попередити появу нових випадків захворювання. Основу боротьби з туберкульозом становить: Туберкульоз шкіри багатоликий. У недалекому минулому туберкульозний вовчак була найпоширенішою формою туберкульозу шкіри. Сьогодні частіше реєструються дисеміновані форми. Кожне з захворювань є не що інше, як місцевий прояв туберкульозного ураження всього організму. При появі на шкірних покривах змін різного характеру необхідно звернутися до фахівця. Заходи профілактики туберкульозу

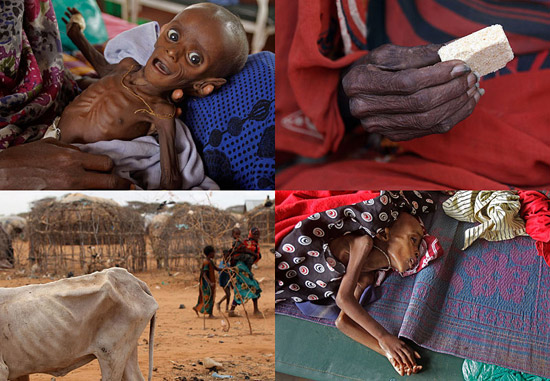
Заходи соціальної спрямованості в боротьбі з туберкульозом
Знезараження предметів і речей, які знаходяться в користуванні хворого

Своєчасне виявлення хворих на туберкульоз
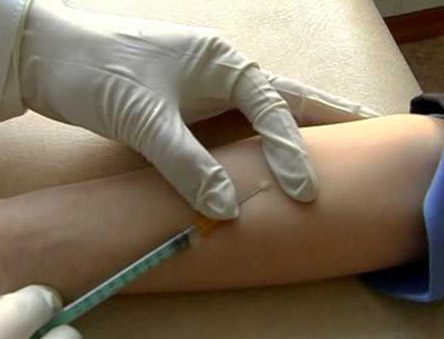

Бактериоскопическое дослідження
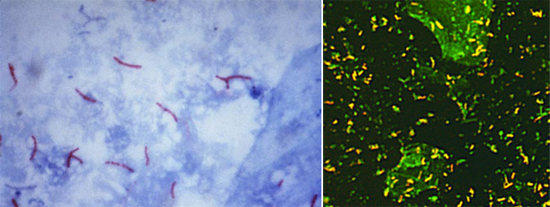
Культуральний метод

Адекватне лікування туберкульозу

Специфічна профілактика туберкульозу
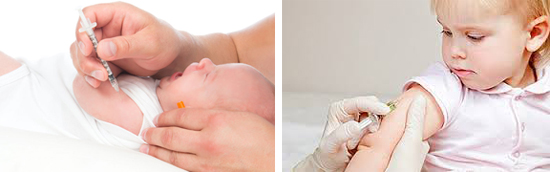
Химиопрофилактика
Боротьба з туберкульозом одна з основних задач Всесвітньої Організації Охорони Здоров'я (ВООЗ)

Різноманіття форм туберкульозу легень та позалегеневого туберкульозу. Форми відкриті і закриті
Первинний туберкульоз у дорослих
Вогнищевий туберкульоз легень
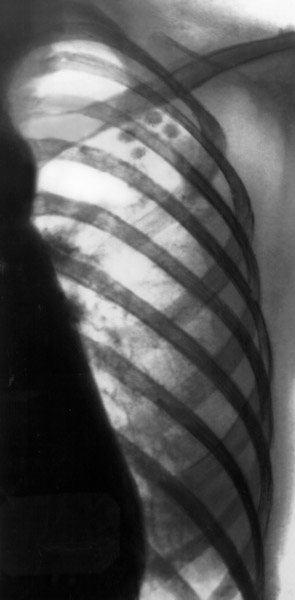
Інфільтративний туберкульоз легень
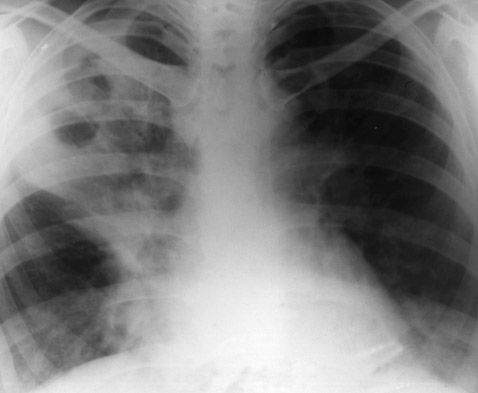
Казеозна пневмонія
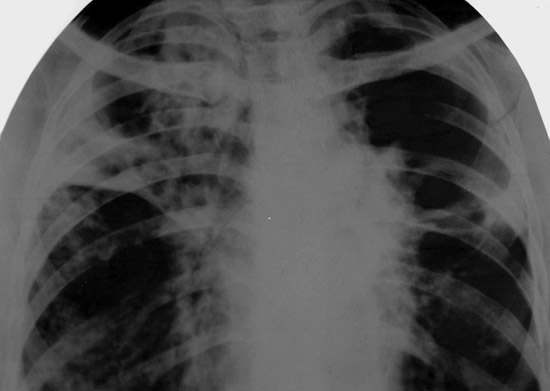
Дисемінований туберкульоз легень
Найгостріший туберкульозний сепсис
Гострий міліарний туберкульоз
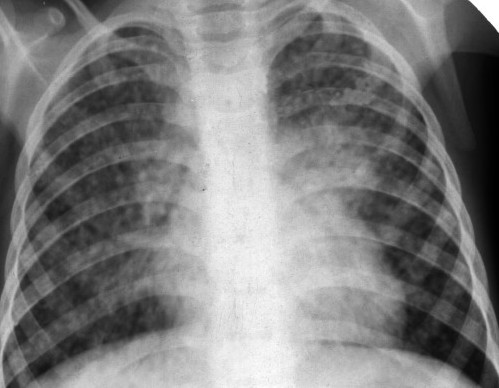
Підгострий дисемінований туберкульоз легень
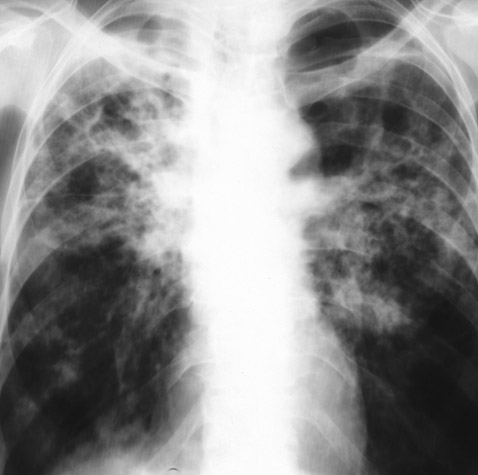
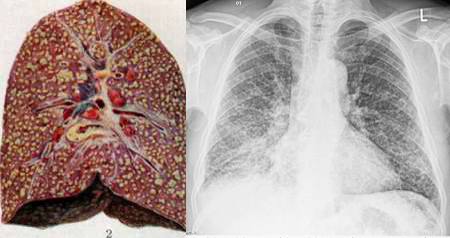
Фіброзно-кавернозний туберкульоз легень
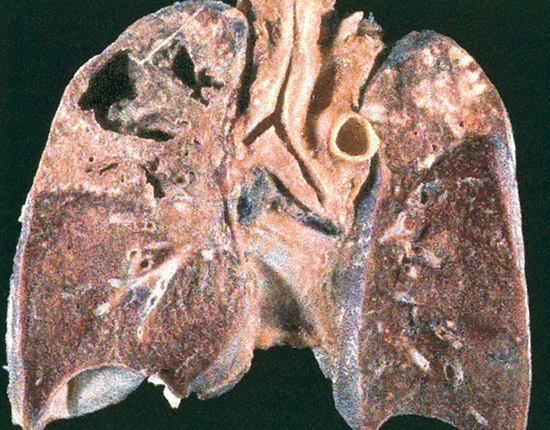
Туберкульоз бронхів
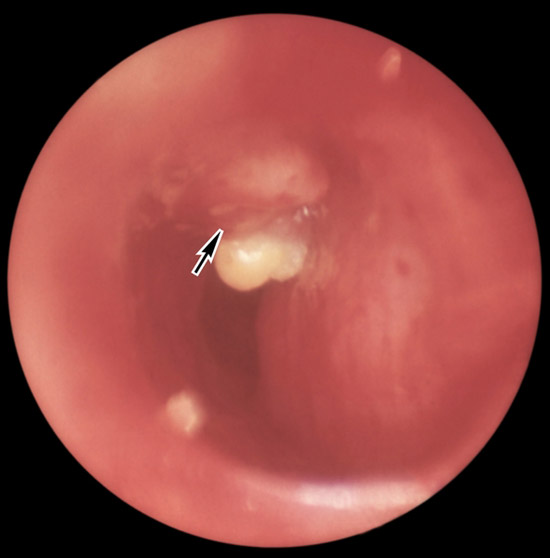
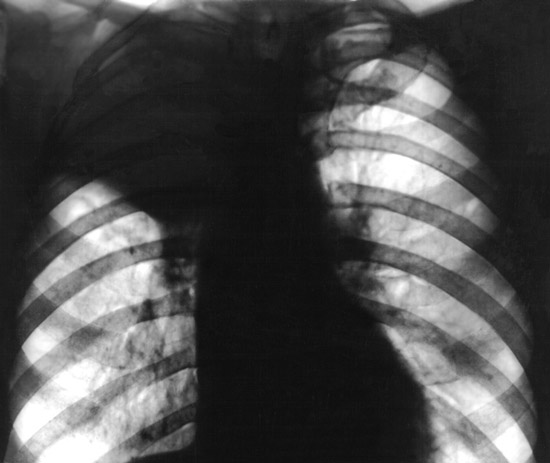
Туберкульозний плеврит
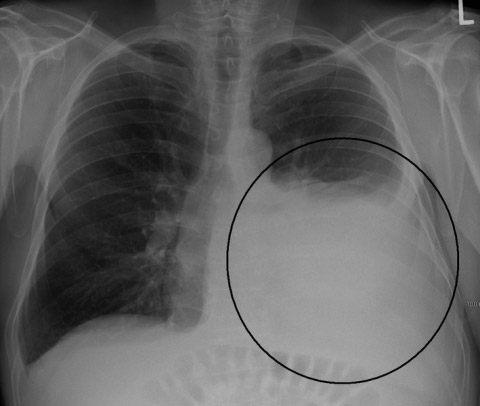
Позалегеневі форми туберкульозу
Туберкульоз нирок
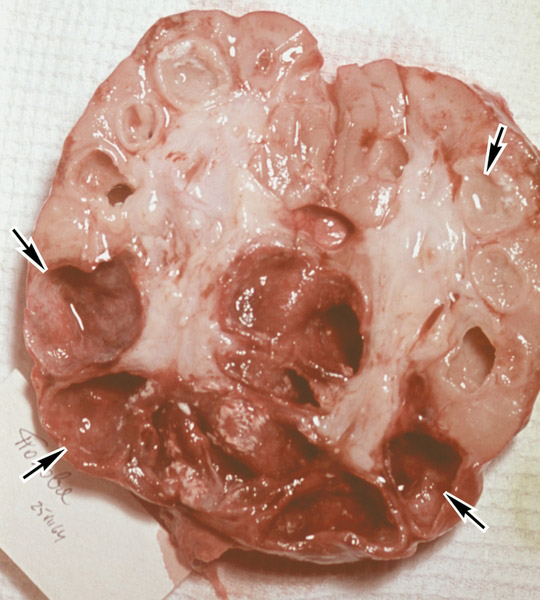
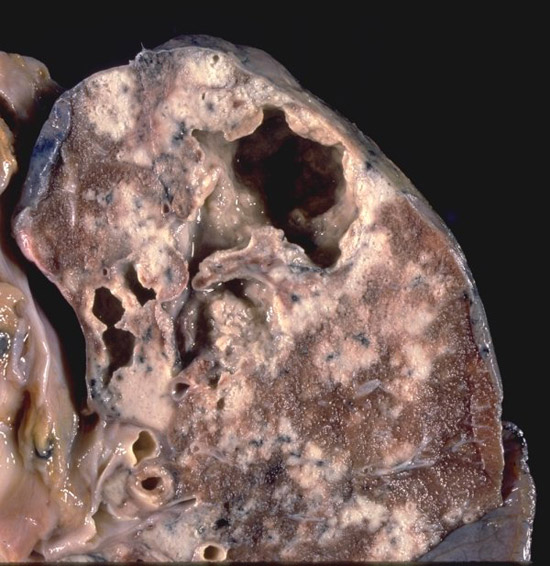
Туберкульоз периферичних лімфатичних вузлів
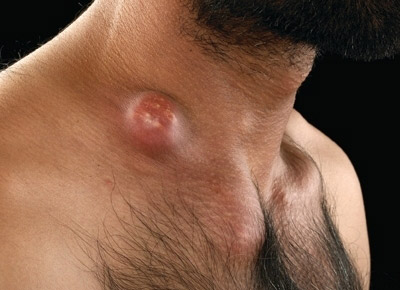
Туберкульоз хребта
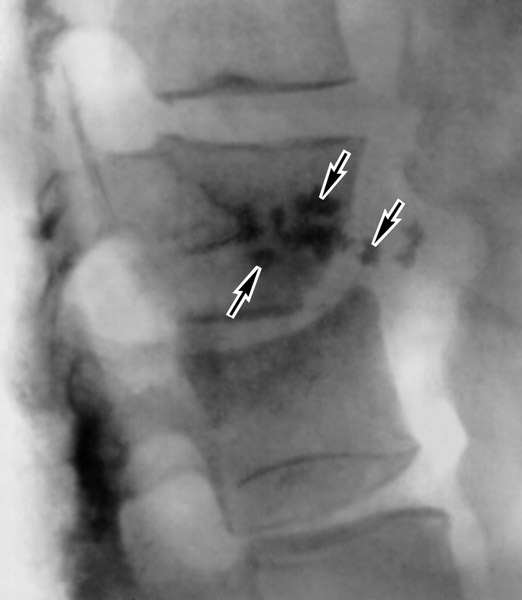
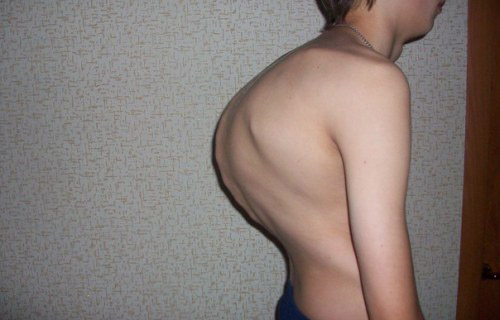
Туберкульоз шкіри
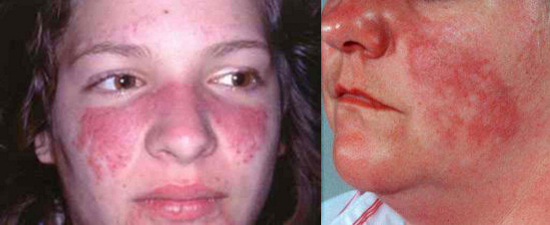
Туберкульоз очей
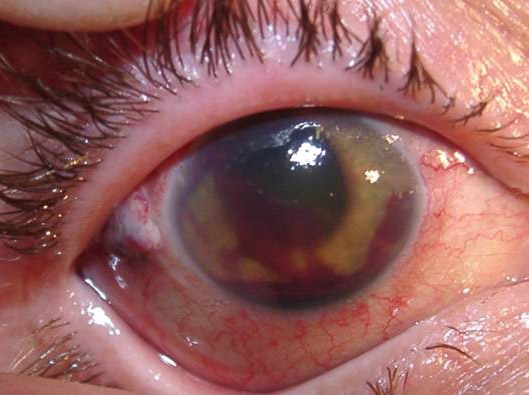
Ознаки та симптоми туберкульозу при різних формах захворювання
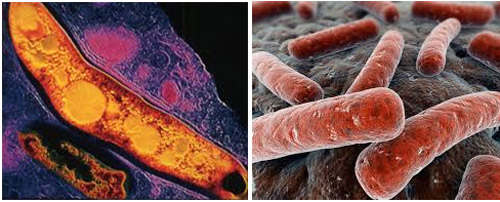
Як виникає туберкульозне запалення
Ознаки та симптоми туберкульозу бронхів
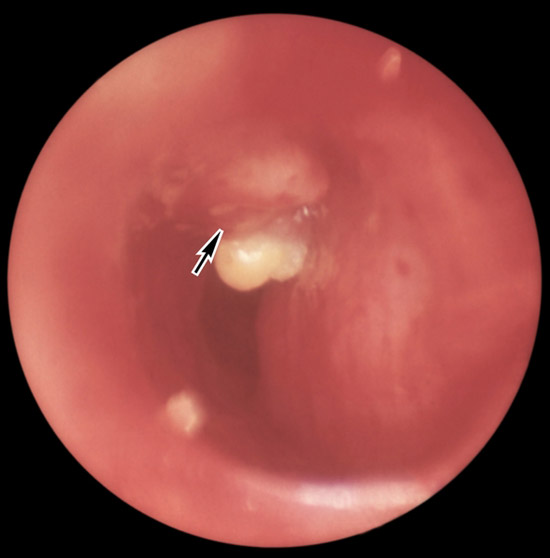
Ознаки та симптоми туберкульозного плевриту
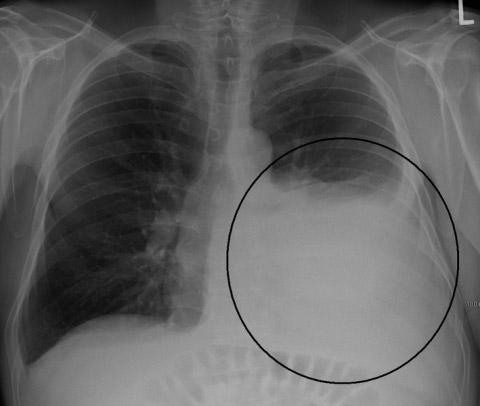
Симптоми туберкульозу нирок
Симптоми туберкульозу нирок залежно від стадії захворювання
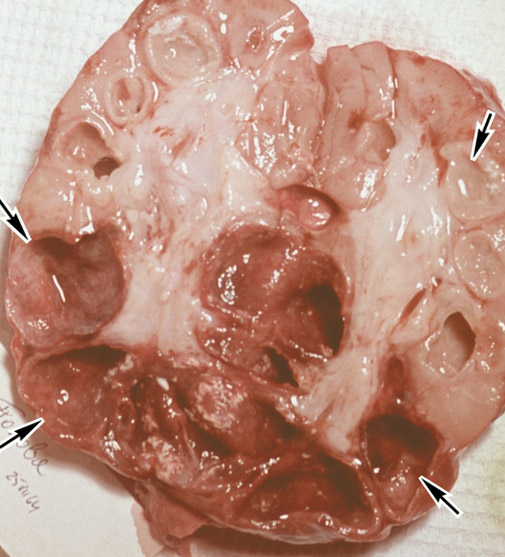
Ознаки та симптоми туберкульозу шкіри
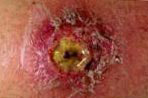
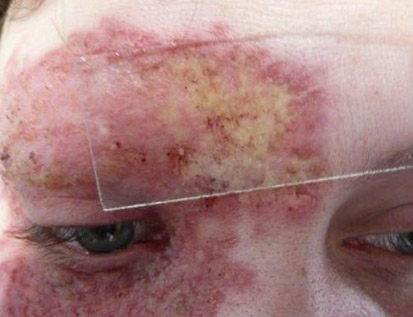
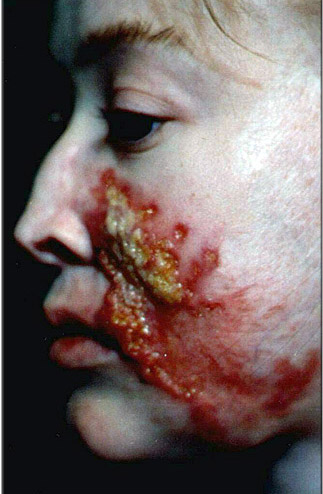
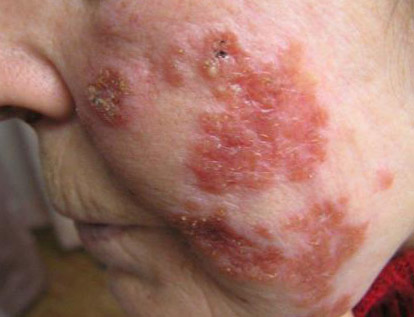
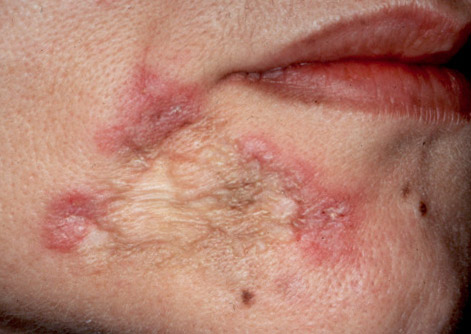
Ознаки та симптоми кістково-суглобового туберкульозу
Симптоми і ознаки туберкульозу хребта
Симптоми туберкульозу хребта і клінічна картина в предспонділітіческую фазу
Симптоми туберкульозу хребта і клінічна картина в спонділітіческую фазу
Симптоми туберкульозу хребта і клінічна картина в постспонділітіческую фазу
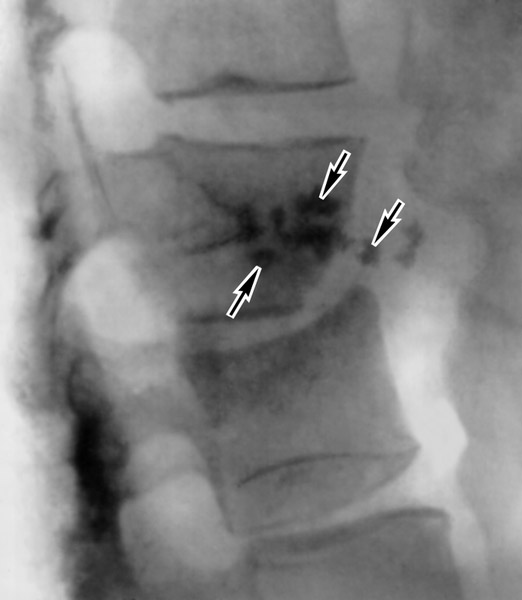
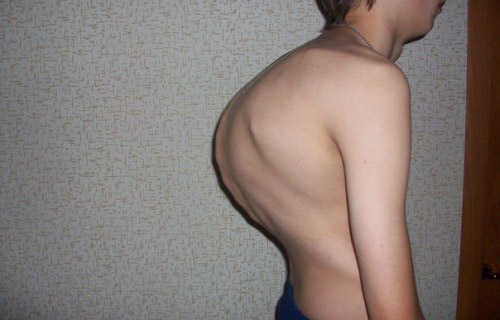
Симптоми туберкульозу суглобів
Симптоми туберкульозу суглобів і клінічна картина в преартрітіческой фазу
Симптоми туберкульозу суглобів і клінічна картина в артритичним фазу
Симптоми туберкульозу суглобів і клінічна картина в постартрітіческой фазу

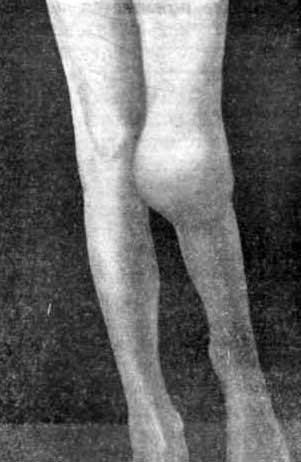
симптоми і ознаки туберкульозу у дітей
Симптом інтоксикації
Лихоманка
Синдром параспецифических реакцій
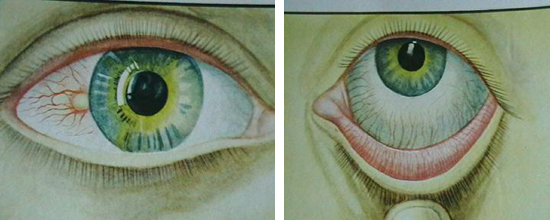
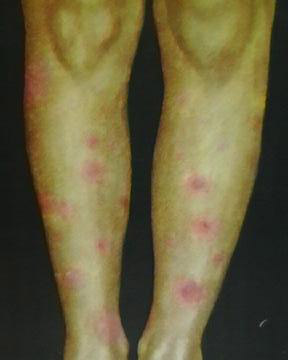
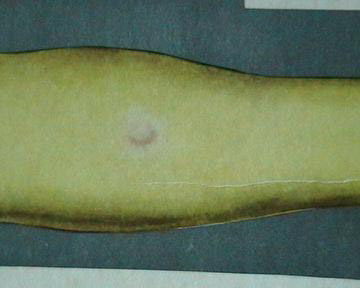
Ознаки та симптоми туберкульозу у дітей. Основні заходи профілактики
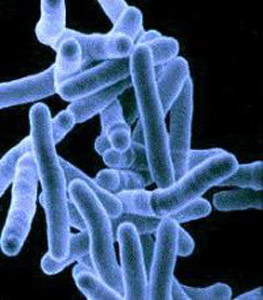
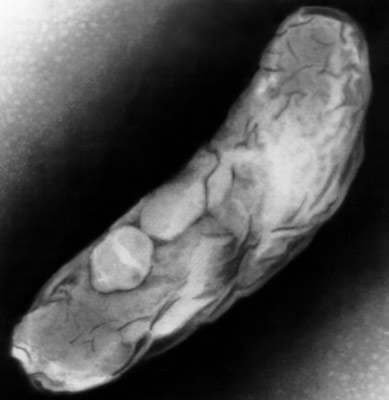
Як розвивається туберкульоз у дітей
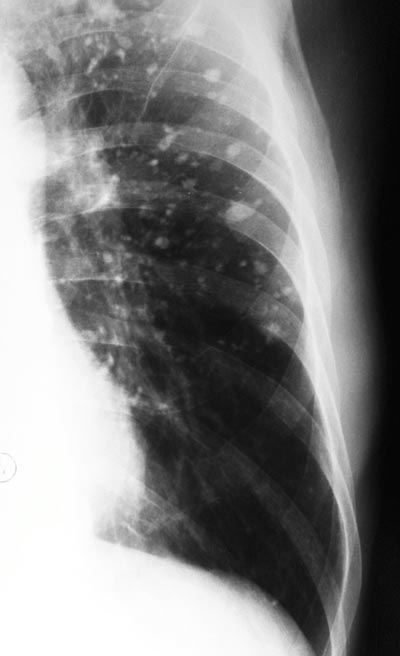
Форми туберкульозу у дітей
Туберкульозна інтоксикація

Первинний комплекс в легкому
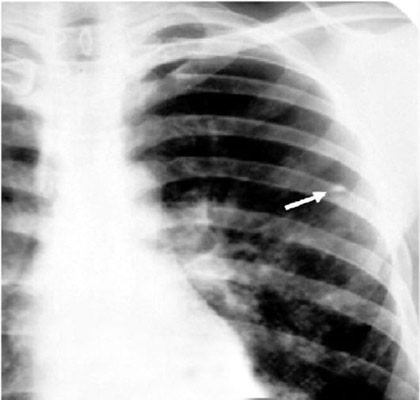
Туберкульоз внутрішньогрудних лімфовузлів
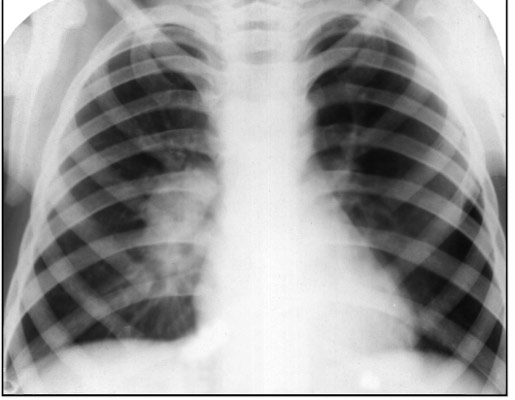
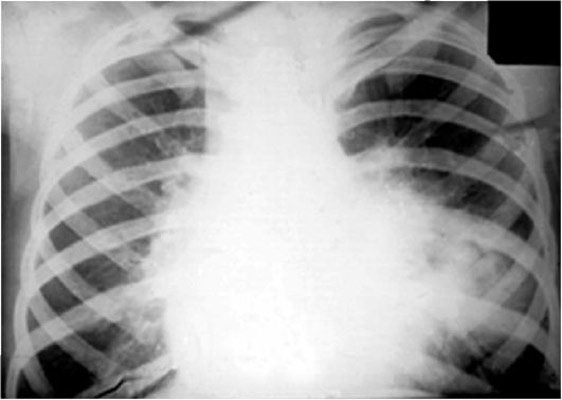
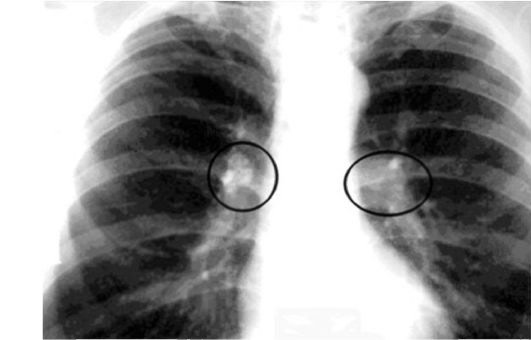
Туберкульоз бронхів
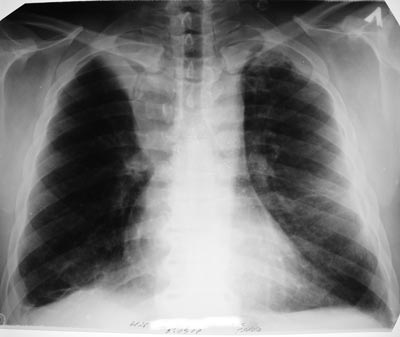
Туберкульоз легень
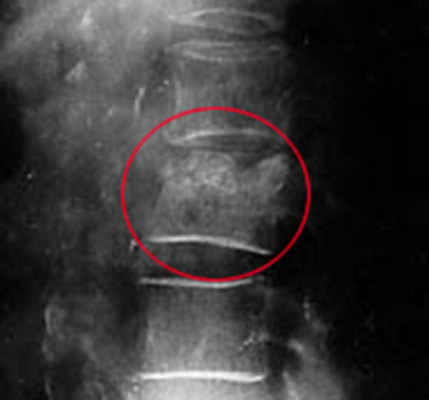
Туберкульозний плеврит
Позалегеневі форми туберкульозу у дітей
Туберкульозний менінгіт
Туберкульоз кістково-суглобової системи

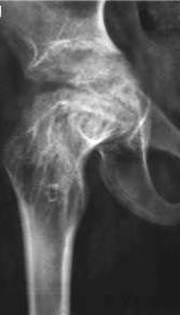
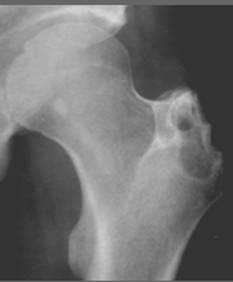
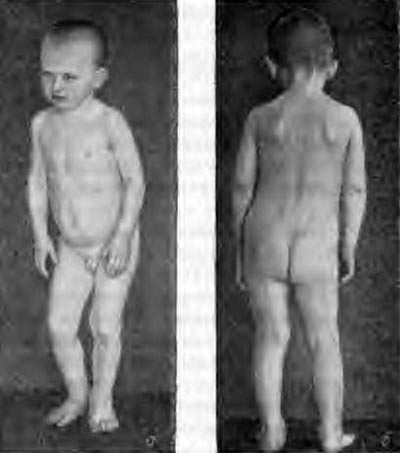
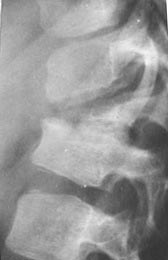
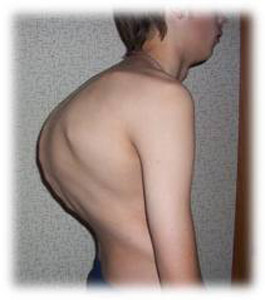
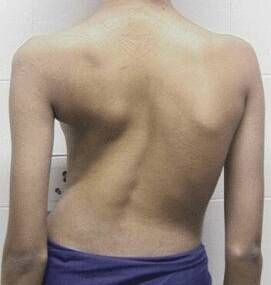
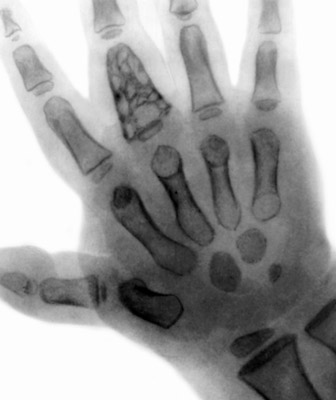
Туберкульоз нирок
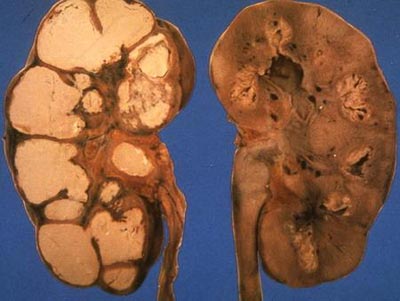
Туберкульоз периферичних лімфовузлів
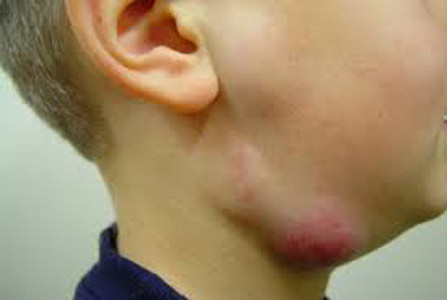
Абдомінальний туберкульоз
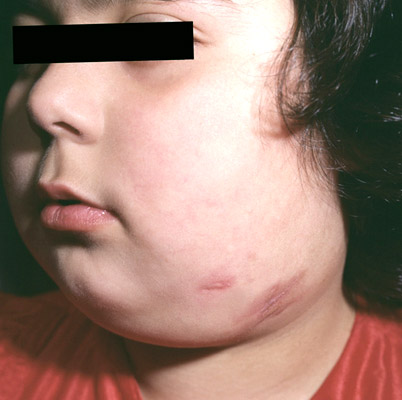
Реакція Манту метод раннього виявлення туберкульозу
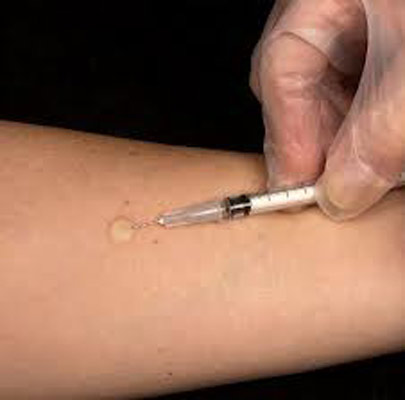
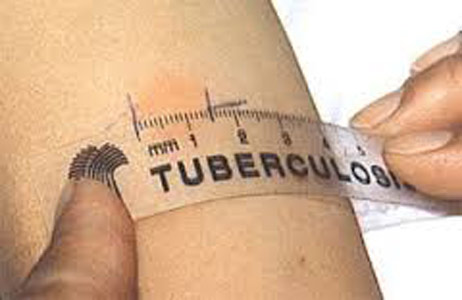
Профілактика туберкульозу у дітей
Щеплення БЦЖ основа профілактики туберкульозу у дітей
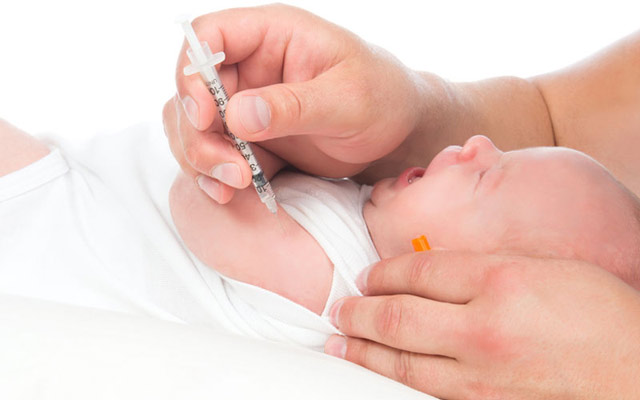
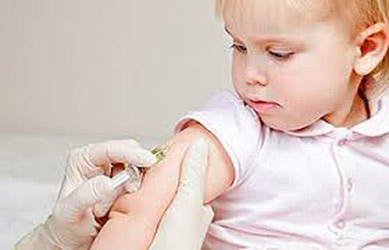
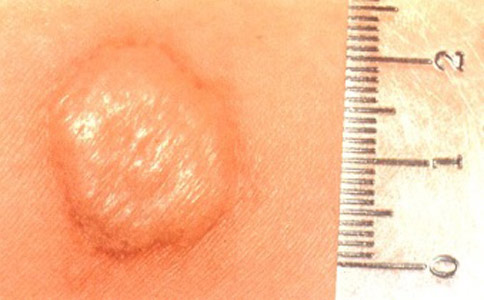




Профілактика туберкульозу у дітей
Про туберкульоз легень
Особливості життєдіяльності палички Коха
Основні симптоми туберкульозу легенів

Основні шляхи зараження
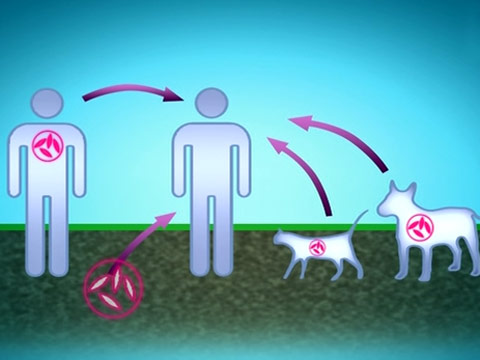
Класифікація туберкульозу (за формами)
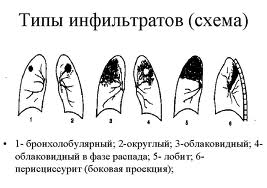
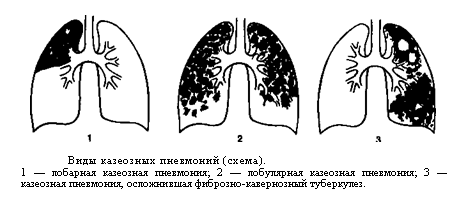
Який прогноз при туберкульозі?
Туберкульоз легень: лікування

Туберкульозний вовчак та інші прояви туберкульозу шкіри
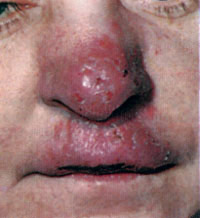
Етіологія захворювання
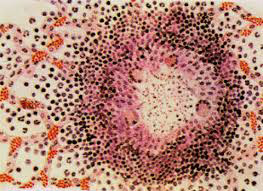
Первинний туберкульоз шкіри
Вторинний туберкульоз шкіри
Звичайна або вульгарна туберкульозний вовчак (Lupus vulgaris)
Симптоми захворювання
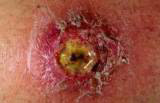
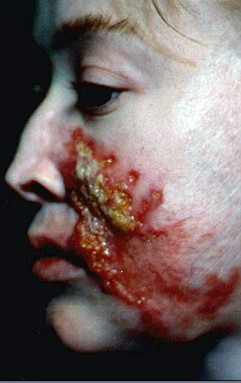
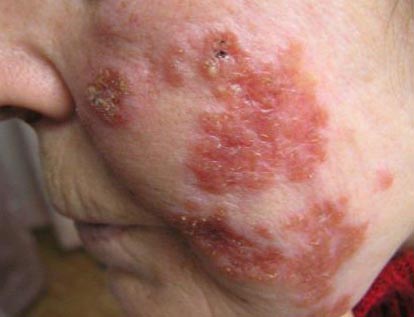
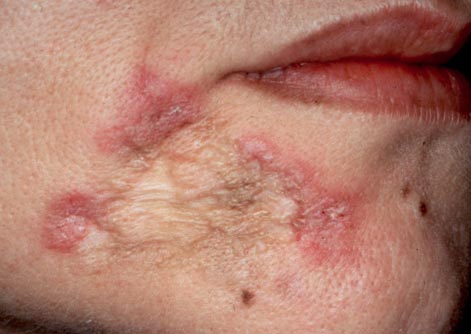
Форми туберкульозноївовчака
Туберкульозний вовчак слизових оболонок
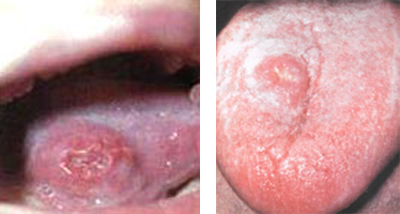
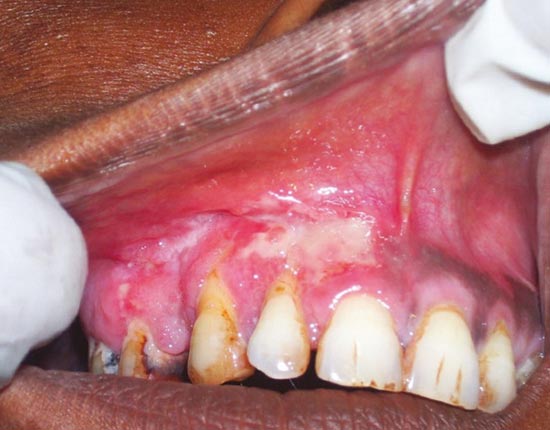
Пухлинна форма туберкульозноївовчака
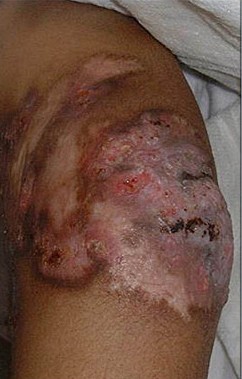
Плоска форма туберкульозноївовчака
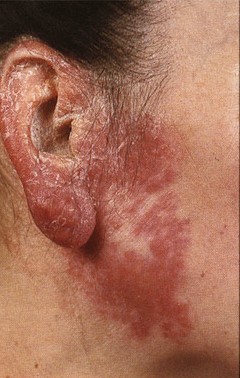
Псоріатична форма туберкульозноївовчака
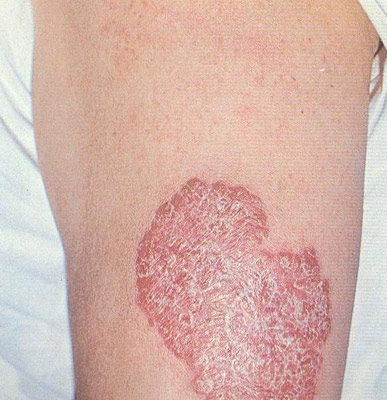
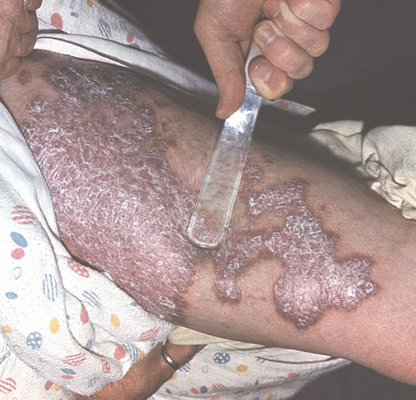
Ексфоліативна (луската) форма туберкульозноївовчака
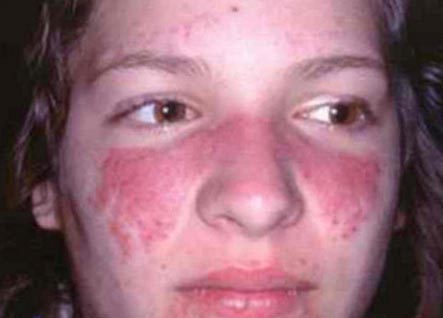
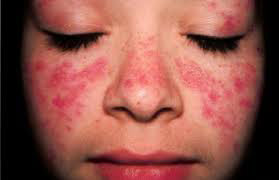
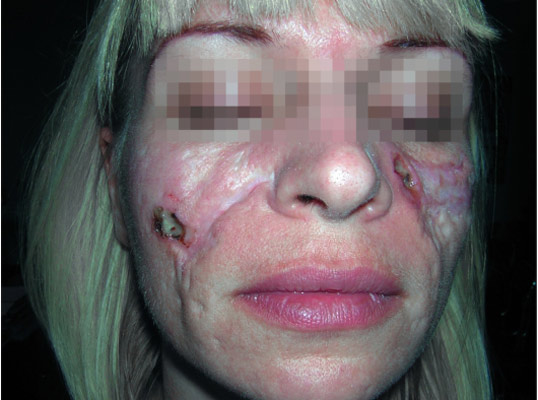
саркоідоподобние форма туберкульозноївовчака
Туберкульоз шкіри коллікватівний (скрофулодерма)
Симптоми захворювання
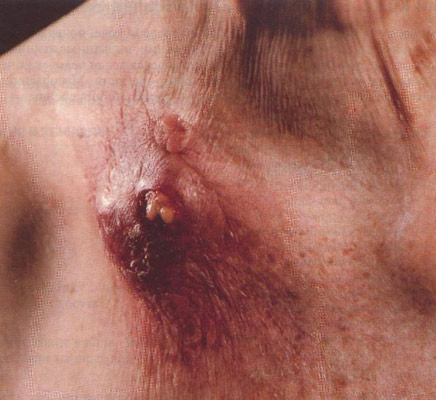
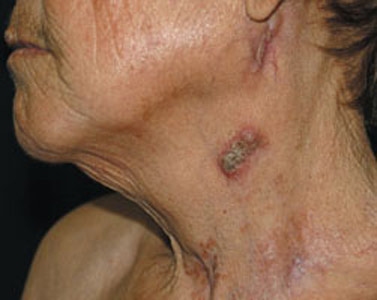
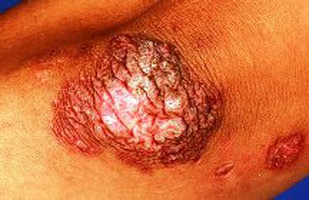
Виразковий туберкульоз шкіри (Tuberculosis cutis ulcerosa)
Симптоми захворювання
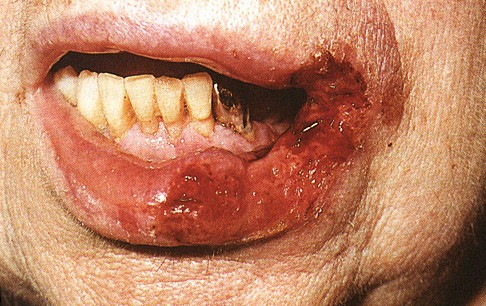
Бородавчастий туберкульоз шкіри (Tuberculosis cutis verrucosa)
Симптоми захворювання
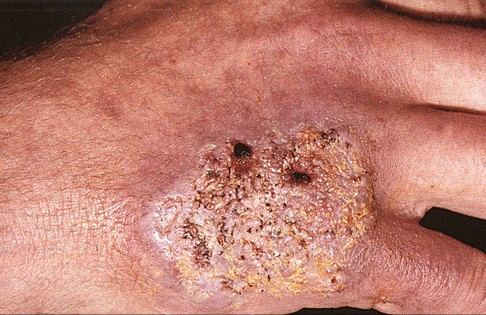
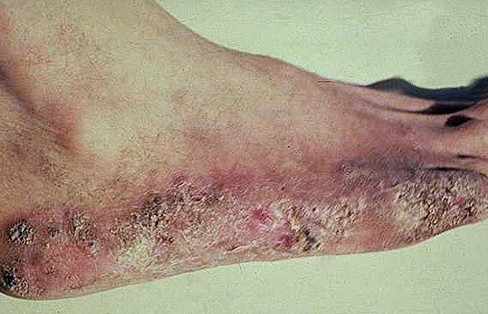
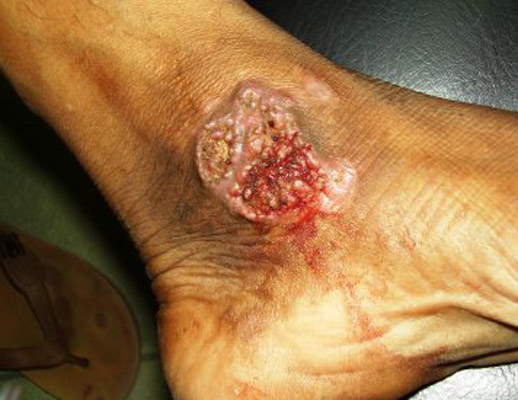
папулонекротіческій туберкульоз шкіри (tuberculosis cutis papulo-nectrotica)
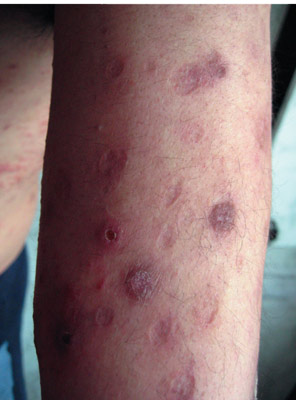
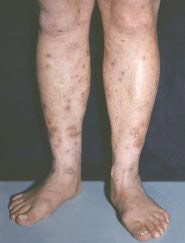
Диссемінований міліарний туберкульоз шкіри обличчя
Розацеоподобний туберкульоз Левандовського
Ліхеноїдний туберкульоз шкіри (Tuberculosis cutis lichenoides seu lichen scrofulosorum)
Індуративний туберкульоз шкіри (ущільнена еритема)
Вузлувата еритема Базена
Виразкова еритема Гетчінсона
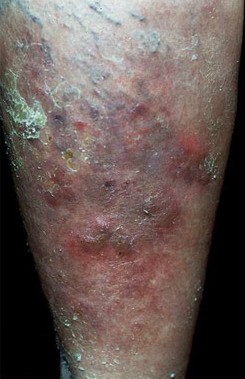
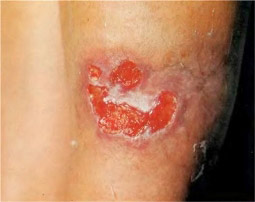
Діагностика туберкульозу шкіри
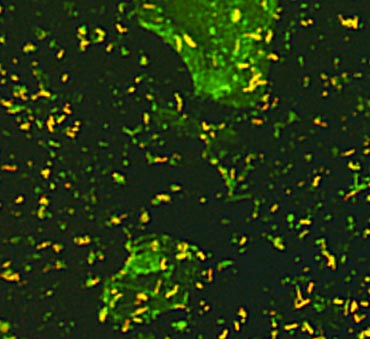
Лікування туберкульозу шкіри і профілактика
