 Мігренню (грец. Hemicranias — половина черепа) називають хронічне захворювання нервової системи, яке проявляється найсильнішою, майже паралізує, пульсуючою або «сверлящей» (як правило в одній половині голови), нудотою, чутливістю до гучних звуків, яскравого світла, блювотою, , порушенням зору, слабкістю і сонливістю. Такий стан може зберігатися від декількох годин, до декількох днів.
Мігренню (грец. Hemicranias — половина черепа) називають хронічне захворювання нервової системи, яке проявляється найсильнішою, майже паралізує, пульсуючою або «сверлящей» (як правило в одній половині голови), нудотою, чутливістю до гучних звуків, яскравого світла, блювотою, , порушенням зору, слабкістю і сонливістю. Такий стан може зберігатися від декількох годин, до декількох днів.
Напади головного болю при не пов'язані ні з якими порушеннями в роботі головного мозку. Мігрень часто зустрічається у кровних родичів, що дозволяє припустити версію, що ця недуга передається генетично.
Медицина не стоїть на місці, і вчені розробляють все нові і нові , які покликані боротися з цією недугою.
Але, за визнанням лікарів, таке лікування не завжди буває ефективним. Психологи ж, в свою чергу, наполягають на розгляді причини мігрені в порушеннях емоційної сфери (психосоматика), що може бути викликано негативними враженнями.
Психосоматичні причини головних болів
Фундамент психоаналітичного розгляду причин мігрені заклав Зигмунд Фрейд, який сам страждав від сильних головних болів. Їм

Зигмунд Фрейд теж страждав від мігрені
була створена психоаналітична теорія болю, відповідно до якої мігрень надає хворому приховані переваги, і він несвідомо прагне маніпулювати своїм оточенням, а біль є способом маніпуляції.
Послідовники З. Фрейда припустили, що головний біль може сигналізувати про не прояв агресії. Коли гнів пригнічується, надходження крові в м'язи зменшується, а надходження крові до голови сильнішає.
Тобто фізично організм готовий до виплеску агресії, однак людина пригнічує порив і необхідної розрядки не відбувається. І виникає головний біль. Подумайте, купуєте ви якісь приховані на перший погляд гідності внаслідок нападів мігрені? Це можливо чуйність родичів або можливість відстрочити виконання якихось справ, які не хочеться виконувати?
Виходить, що мігрень це плата людини за перераховані вище риси характеру, які дозволяють йому досягти успіху в житті. Але, тим не менше, напади мігрені відвідують різних за характером людей, з боку псіхоматікі, ця недуга провокують такі почуття і емоції:
- почуття образи і нездатність прощати, кого-небудь, навіть самого себе;
- страх;
- низька самооцінка, відсутність любові до себе, самокритика;
- напруга, яке викликане неможливістю бути самим собою, приховувати свої емоції;
- напруга, яке викликане прагненням до ідеалу, а так же бажанням тримати все під контролем;
- роздратування, яке викликане усвідомленням недоліків оточуючих людей, і світу вцілому;
- відчуття примусу, опір напрямку життя, сексуальні страхи;
- зайва вимогливість.
що провокує напади?
 насправді, спровокувати напад хвороби може все що завгодно. Впливає тільки реакція, а не подразник. Стверджувати, що недуга властивий тільки людині певного складу характеру, буде неправильно.
насправді, спровокувати напад хвороби може все що завгодно. Впливає тільки реакція, а не подразник. Стверджувати, що недуга властивий тільки людині певного складу характеру, буде неправильно.
Мігрень псіхоматіческіх характеру проявляється при якихось схожих ситуаціях. Як правило, в ситуаціях, коли хвора людина не може дозволити собі бути самим собою.
Не тільки властивості характеру людини стають причиною розвитку мігренозних болів. Сама хвороба іноді впливає на особистість хворого.
Людина починає остерігатися нападів, передчувати їх, що відбивається і на його працездатності і на взаєминах з розташованими навколо. Людина все рідше проводить час в галасливих компаніях, намагається не перепрацьовувати по роботі, частіше перебуває вдома, боячись, що напад застане його в самий несвоєчасне момент.
Для того щоб покінчити зі страхом виникнення нападу болю і вести здорову суспільне життя мігрень необхідно лікувати. Психотерапевт призначить необхідне лікування лікарськими препаратами, порекомендує придивитися до себе і звернути увагу на моменти які можуть спровокувати початок нападів саме у цього пацієнта.
Хочете собі допомогти вам до психолога
При псіхоматіческіх мігрені медичні дослідження зазвичай не виявляють жодних фізичних порушень. Самостійно визначити причину мігренозні болів практично неможливо. Допомогти розібратися допоможе напрямок медицини — психотерапія.
Так само допоможе аналіз своїх проблем в психотерапевтичної групі, яка створена для людей, які страждають псіхоматіческіх хворобами.
Заняття в психологічній групі не може вплинути на ваші обмінні процеси, які, ймовірно, були змінені внаслідок  прийому лікарських препаратів. Коштувати звернути на це особливу увагу. Проконсультуйтеся з вашим лікарем, які ліки для відновлення підійдуть безпосередньо вам, щоб час реабілітації протікало гранично м'яко для нервової системи.
прийому лікарських препаратів. Коштувати звернути на це особливу увагу. Проконсультуйтеся з вашим лікарем, які ліки для відновлення підійдуть безпосередньо вам, щоб час реабілітації протікало гранично м'яко для нервової системи.
Причина головного болю, по типу псіхоматіческіх мігрені, можливо, знаходиться в минулому. Часто вона криється в дитинстві (як правило, з трьох до восьми років), коли дитина пережила сильне емоційне потрясіння, образу, переляк. Кваліфікований лікар зуміє правильно підібрати прийоми і техніки, для визначення причини в короткі терміни. Психотерапевт «витягує» ситуацію з підсвідомості людини. Після встановлення причини, можна починати лікування.
Будь хворий, швидше за все вже має свій персональний перелік причин, що будять мігрень саме у нього.
Психолог же порекомендує сконцентрувати увагу на психологічні чинники і порекомендує наступне:
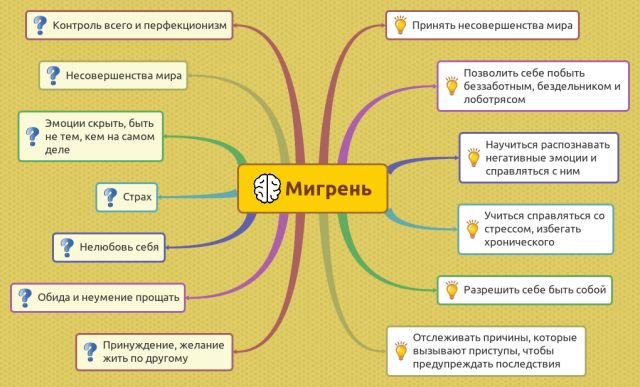
- Прийміть не ідеально навколишнього світу , припиніть хвилюватися через те, що хтось або щось не виправдовує ваші надії.
- Дозвольте собі часом зменшувати запити до свого внутрішнього світу , до оточуючим, дозвольте собі інколи стати безтурботним ледарем і неробою. Запам'ятайте це відчуття і зверніть увагу, що нічого жахливого навколо не відбулося. Коли ви припините всі кругом тримати під контролем, всесвіт не перевернеться.
- Навчіться пізнавати негативні почуття і долати їх . Зізнайтеся собі, що відчуваєте лють, переляк або сказ. Назвіть ці відчуття своїми іменами, якщо є особистість, до якої ви в силах довіряти, то поділіться ними з ним або пропишіть їх на папері.
- Навчальні долати стрес , остерігайтеся затяжного стресу.
- Дозвольте собі бути собою . Займіться процесами, які вам, справді цікаві, спілкуйтеся з людьми, які приймають вас таким, яким ви є
- Звертайте увагу на передумови, які активізують у вас напади мігрені . Засвоївши обставини виникнення болю, навчитеся її запобігати.
Підводячи підсумок, хочеться сказати, про те, що мігрень це не кара, не покарання або вічний недуга, який зачаївся в очікуванні слушної нагоди , що б завдати нового удару, а це крик відчаю невикористаних психічних якості представників векторів з квартелі інформації — звукового і зорового.
Ознака того, що гігантський моноліт потенціалів вашої психіки виявляє повноцінного використання в житті, — це попередження вашого психічного світу про те, що ваш життєвий резерв в рази більше, ніж ви вживаєте зараз, і цим самим позбавляєте себе нечуваного до того часу враження повноти життя, задоволення від надзвичайно можливої осмисленості та емоційної інтенсивності вашому житті.

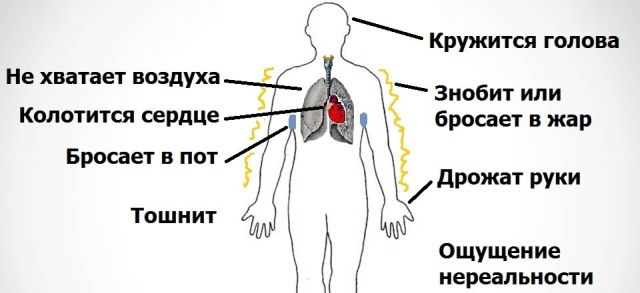
 У період психологічного та емоційного кризи велика ймовірність розвитку нейроциркуляторна дистонія (НЦД). Захворювання характеризується проявом серцево-судинних розладів, порушеннями дихальної системи, поганою переносимістю стресів і фізичних перевантажень.
У період психологічного та емоційного кризи велика ймовірність розвитку нейроциркуляторна дистонія (НЦД). Захворювання характеризується проявом серцево-судинних розладів, порушеннями дихальної системи, поганою переносимістю стресів і фізичних перевантажень. 
 Перерахована вище симптоматика за 4 типами була запропонована В.П. Нікітіним і М.М. Савицьким. Їх класифікація використовується в постановці діагнозу. Але існує і дещо інша класифікація, що дозволяє в точності визначити тип захворювання і характер його перебігу.
Перерахована вище симптоматика за 4 типами була запропонована В.П. Нікітіним і М.М. Савицьким. Їх класифікація використовується в постановці діагнозу. Але існує і дещо інша класифікація, що дозволяє в точності визначити тип захворювання і характер його перебігу. критичні показники серцевої діяльності, пацієнта поміщають в стаціонар для загальної терапії.
критичні показники серцевої діяльності, пацієнта поміщають в стаціонар для загальної терапії. в основі лікування лежить курс прийому транквілізаторів, застосування яких не повинно перевищувати 2-3 тижнів . Але оскільки сьогодні вибір препаратів великий, деякі лікарські засоби можна застосовувати протягом більш тривалого часу.
в основі лікування лежить курс прийому транквілізаторів, застосування яких не повинно перевищувати 2-3 тижнів . Але оскільки сьогодні вибір препаратів великий, деякі лікарські засоби можна застосовувати протягом більш тривалого часу. 
 Апалічний синдром, відомий також як чуйний кома, являє собою психоневрологічні порушення, що призводять до повної втрати пізнавальних функцій.
Апалічний синдром, відомий також як чуйний кома, являє собою психоневрологічні порушення, що призводять до повної втрати пізнавальних функцій. 
 нудота, а також запаморочення.
нудота, а також запаморочення.  позитивний результат захворювання, яке слід лікувати активно і з самого початку.
позитивний результат захворювання, яке слід лікувати активно і з самого початку.  При відсутності серйозних пошкоджень головного мозку передбачається можливість усунення причини апалічного синдрому, після чого стан людини покращується.
При відсутності серйозних пошкоджень головного мозку передбачається можливість усунення причини апалічного синдрому, після чого стан людини покращується.  джерелами звуків .
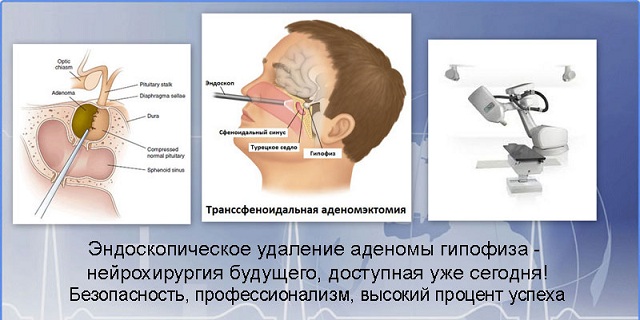
джерелами звуків .  Аденома гіпофіза — це найбільш поширене пухлинне ураження турецького сідла. З огляду на, що велика частина клінічно «мовчазна», визначити їх точну поширеність важко.
Аденома гіпофіза — це найбільш поширене пухлинне ураження турецького сідла. З огляду на, що велика частина клінічно «мовчазна», визначити їх точну поширеність важко. 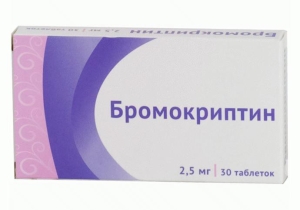 низьких рівнів пролактину можна досягти протягом декількох днів, зменшення аденоми — від декількох тижнів до декількох місяців.
низьких рівнів пролактину можна досягти протягом декількох днів, зменшення аденоми — від декількох тижнів до декількох місяців. 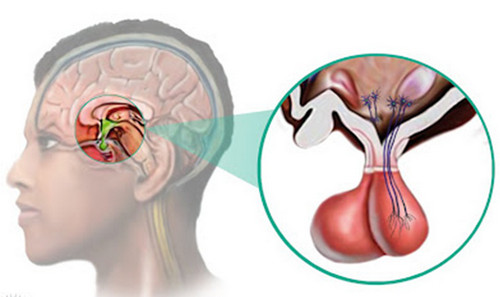 Аналоги Соматостатину є більш ефективними в фармакологічному лікуванні СТГ-секретирующих аденом. Вони припускають тривалу дію октреотида і ланреотиду, які мають найбільшу спорідненість з соматостатінових рецепторами 2 і 5 підтипу.
Аналоги Соматостатину є більш ефективними в фармакологічному лікуванні СТГ-секретирующих аденом. Вони припускають тривалу дію октреотида і ланреотиду, які мають найбільшу спорідненість з соматостатінових рецепторами 2 і 5 підтипу. 
 купити в аптеці, слід приймати в розведеному вигляді: на склянку води 10 крапель настоянки.
купити в аптеці, слід приймати в розведеному вигляді: на склянку води 10 крапель настоянки.  АКТГ-секретирующие аденоми — дуже рідкісні і важко діагностуються , а діючий гіперкортісолізм небезпечний для плоду і наражає на небезпеку мати.
АКТГ-секретирующие аденоми — дуже рідкісні і важко діагностуються , а діючий гіперкортісолізм небезпечний для плоду і наражає на небезпеку мати.  Мігрень — це хронічне захворювання, характерне , як правило, на одній половині черепа. Цією хворобою цивілізації страждає близько 20% жінок і 6% чоловіків. Незважаючи на те, що захворювання не становить ризику для життя, напади мігрені дуже болючі і носять обмежувальний характер.
Мігрень — це хронічне захворювання, характерне , як правило, на одній половині черепа. Цією хворобою цивілізації страждає близько 20% жінок і 6% чоловіків. Незважаючи на те, що захворювання не становить ризику для життя, напади мігрені дуже болючі і носять обмежувальний характер. 
 дня. Характеризується зниженням спритності, позіханням, почуттям втоми, ригідністю потиличних м'язів, спрагою, підвищеною чутливістю до світла або звуку, дратівливістю, тягою до солодкого.
дня. Характеризується зниженням спритності, позіханням, почуттям втоми, ригідністю потиличних м'язів, спрагою, підвищеною чутливістю до світла або звуку, дратівливістю, тягою до солодкого.  З огляду на той факт, що причини офтальмоплегической форми мігрені в повному обсязі відомі, провокуючі фактори є високо специфічними для кожного людини. Провокуючі фактори носять двоякий характер.
З огляду на той факт, що причини офтальмоплегической форми мігрені в повному обсязі відомі, провокуючі фактори є високо специфічними для кожного людини. Провокуючі фактори носять двоякий характер.  мають яскравий характер, локалізуються в односторонньому порядку, зазвичай, навколо ока. Напад може супроводжуватися блювотою і нудотою. Ця фаза мігрені найстрашніша і хвороблива. У момент людина намагається знайти тихий, темний куточок. Загальні симптоми офтальмоплегической мігрені включають аномальну чутливість до звукових, зорових, нюхових і дотикових подразників. Людина може також відчувати внутрішню сплутаність свідомості, сонливість, дратівливість, запаморочення, втрати поля зору або подвійне бачення. Сильніші мігрені супроводжуються блювотою, характерною тим, що вона приносить з собою полегшення.
мають яскравий характер, локалізуються в односторонньому порядку, зазвичай, навколо ока. Напад може супроводжуватися блювотою і нудотою. Ця фаза мігрені найстрашніша і хвороблива. У момент людина намагається знайти тихий, темний куточок. Загальні симптоми офтальмоплегической мігрені включають аномальну чутливість до звукових, зорових, нюхових і дотикових подразників. Людина може також відчувати внутрішню сплутаність свідомості, сонливість, дратівливість, запаморочення, втрати поля зору або подвійне бачення. Сильніші мігрені супроводжуються блювотою, характерною тим, що вона приносить з собою полегшення. 
 Перевіреним рецептом для приглушення гострих головних болів при мігрені є екстракт айви. Очистіть айву, шкірку покладіть в контейнери меншого розміру. Залийте 8% -ним оцтом і залиште настоюватися протягом 4-х тижнів; процідіть. Під час нападу натирайте лоб і шию.
Перевіреним рецептом для приглушення гострих головних болів при мігрені є екстракт айви. Очистіть айву, шкірку покладіть в контейнери меншого розміру. Залийте 8% -ним оцтом і залиште настоюватися протягом 4-х тижнів; процідіть. Під час нападу натирайте лоб і шию. 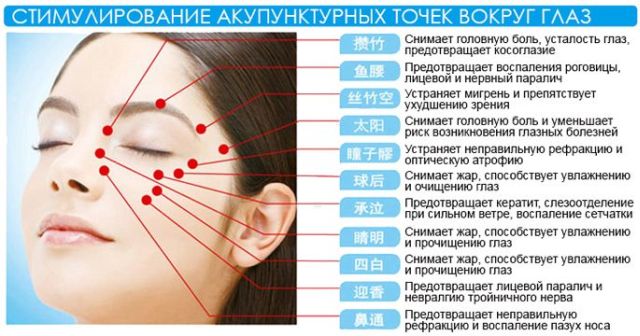
 Що було б з нашою планетою, якби його не було збережена дбайливо-ніжно підтикати їй під боки свої товсті хмари атмосферою?
Що було б з нашою планетою, якби його не було збережена дбайливо-ніжно підтикати їй під боки свої товсті хмари атмосферою? 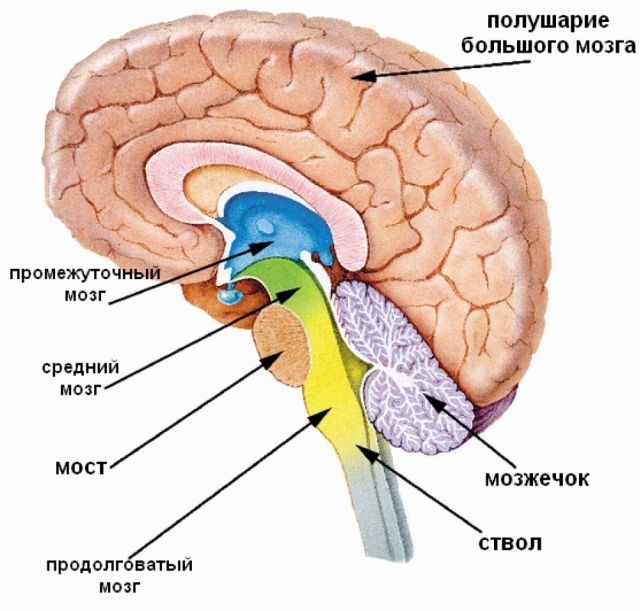


 амебні менінгіт — хвороба південних країн, де під час купання можна сьорбнути носом теплої відкритої стоячої води з живе в ній амебою Naegleria fowleri, яка, проникаючи в порожнину мозку по каналах нюхових нервів, провокує розвиток . При дуже малу ймовірність зараження (1:10 млн.) Можливість смертельного результату становить понад 90%.
амебні менінгіт — хвороба південних країн, де під час купання можна сьорбнути носом теплої відкритої стоячої води з живе в ній амебою Naegleria fowleri, яка, проникаючи в порожнину мозку по каналах нюхових нервів, провокує розвиток . При дуже малу ймовірність зараження (1:10 млн.) Можливість смертельного результату становить понад 90%.  наступних вікових груп:
наступних вікових груп:  Якогось універсального способу убезпечити себе від зараження на менінгіт немає. Але знизити ризик портфелю здатні як заходи громадської і особистої гігієни, так і спосіб життя, що сприяє підвищенню природного захисту організму.
Якогось універсального способу убезпечити себе від зараження на менінгіт немає. Але знизити ризик портфелю здатні як заходи громадської і особистої гігієни, так і спосіб життя, що сприяє підвищенню природного захисту організму.

 Абдомінальна мігрень (психогенний біль в животі) — це ідіопатичне рецидивної захворювання, в основному, що зачіпає дітей і підлітків і характеризується епізодичній болем в животі по середньої лінії або навколо пупка, яка проявляється під час нападів.
Абдомінальна мігрень (психогенний біль в животі) — це ідіопатичне рецидивної захворювання, в основному, що зачіпає дітей і підлітків і характеризується епізодичній болем в животі по середньої лінії або навколо пупка, яка проявляється під час нападів. 
 Диференціальна діагностика покликана виключити біль в животі при захворюваннях шлунково-кишкового тракту, нирок, порушення обміну речовин.
Диференціальна діагностика покликана виключити біль в животі при захворюваннях шлунково-кишкового тракту, нирок, порушення обміну речовин. 
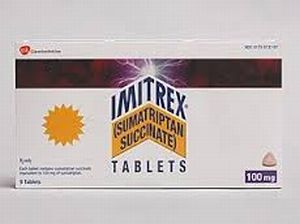 Цей клас препаратів включає в себе деякі формулювання, які допомагають позбутися від мігрені. Хоча не всі тріптани були схвалені для прийому дітьми, є винятки, такі, як Імітрекс. Цей препарат поставляється в лікарській формі назального спрею.
Цей клас препаратів включає в себе деякі формулювання, які допомагають позбутися від мігрені. Хоча не всі тріптани були схвалені для прийому дітьми, є винятки, такі, як Імітрекс. Цей препарат поставляється в лікарській формі назального спрею. 

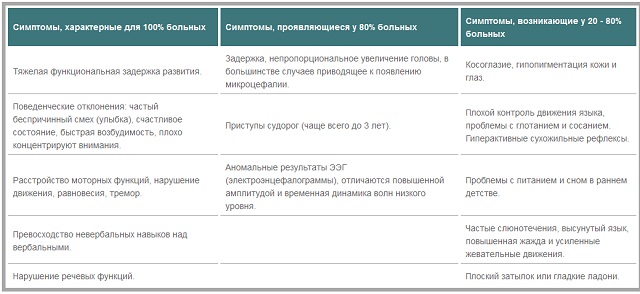
 Менінгіт — це гостре інфекційне захворювання запального характеру, при якому уражаються оболонки головного і спинного мозку.
Менінгіт — це гостре інфекційне захворювання запального характеру, при якому уражаються оболонки головного і спинного мозку. 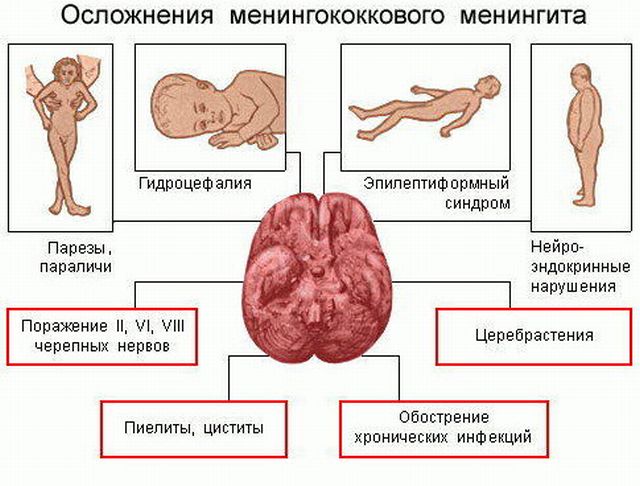

 Ускладнення у дітей, які перехворіли на менінгіт виникають майже в половині випадків. Залежить це від тяжкості захворювання, віку малюка і здатності його організму протистояти хворобі. Протягом багатьох років ці наслідки переслідують пацієнтів.
Ускладнення у дітей, які перехворіли на менінгіт виникають майже в половині випадків. Залежить це від тяжкості захворювання, віку малюка і здатності його організму протистояти хворобі. Протягом багатьох років ці наслідки переслідують пацієнтів. 
 диплегии — , при якій відзначається повне порушення нормального функціонування м'язів верхніх і нижніх кінцівок.
диплегии — , при якій відзначається повне порушення нормального функціонування м'язів верхніх і нижніх кінцівок. 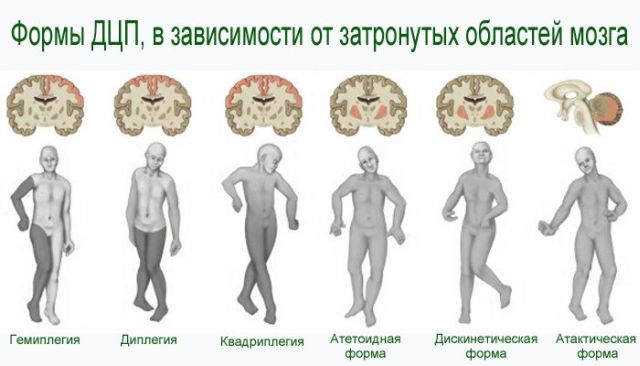

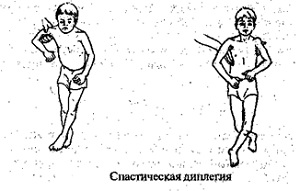
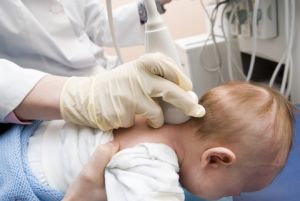
 Вилікувати спастическую диплегию неможливо — можна лише пом'якшити поразки м'язів і максимально підготувати дитину до адаптації до суспільного життя.
Вилікувати спастическую диплегию неможливо — можна лише пом'якшити поразки м'язів і максимально підготувати дитину до адаптації до суспільного життя. позначається на загальному фізіологічному стані.
позначається на загальному фізіологічному стані.  Нерідко хворі діти радують батьків хорошою успішністю і наявністю творчої активності.
Нерідко хворі діти радують батьків хорошою успішністю і наявністю творчої активності.  Мова є однією з форм вищої нервової діяльності людини, за допомогою якої люди спілкуються між собою. зустрічаються при різних ситуаціях, пов'язаних з важкими неврологічними захворюваннями та ушкодженнями.
Мова є однією з форм вищої нервової діяльності людини, за допомогою якої люди спілкуються між собою. зустрічаються при різних ситуаціях, пов'язаних з важкими неврологічними захворюваннями та ушкодженнями. 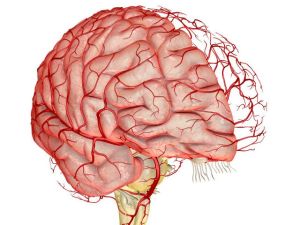
 Терапія подібних станів проводиться після огляду і обстеження хворого із застосуванням таких методів, як або КТ, , і т.д.
Терапія подібних станів проводиться після огляду і обстеження хворого із застосуванням таких методів, як або КТ, , і т.д.  функціональних призначень, зіставлення своїх частин тіла з намальованими на картинках.
функціональних призначень, зіставлення своїх частин тіла з намальованими на картинках.