 Органічне ураження центральної нервової системи (ЦНС) — це діагноз, який вказує на те, що людський мозок знаходиться в нестабільному стані і вважається неповноцінним.
Органічне ураження центральної нервової системи (ЦНС) — це діагноз, який вказує на те, що людський мозок знаходиться в нестабільному стані і вважається неповноцінним.
В результаті таких поразок в мозку відбуваються дистрофічні розлади, руйнування і або їх некротізація. Органічне ураження ділиться на кілька ступенів розвитку. Перша стадія є властивою більшості звичайних людей, що вважається нормою. Але друга і третя — вимагає лікарського втручання.
резидуальная ураження ЦНС — це такий же діагноз, який показує, що хвороба з'явилася і збереглася у людини в перинатальний період. Найчастіше цим страждають немовлята.
Звідси можна зробити очевидний висновок. Резидуально-органічне ураження ЦНС — це порушення головного або спинного мозку, які були отримані в період, коли дитина знаходиться ще в утробі (не менше 154 днів з дня зачаття) або протягом тижня після його появи на світло.
Зміст
Механізм пошкодження
однією з усіх «не стикувань» хвороби є той факт, щопорушення такого типу відноситься до невропатології, але його симптоматика може ставитися до других відгалужень медицини.
Через зовнішнього фактора у матері з'являються збої при формуванні фенотипу клітин, які відповідають за повноцінність переліку функцій центральної нервової системи. Внаслідок цього з'являється затримка розвитку плода. Саме такий процес може ставати останньою ланкою на шляху до порушень ЦНС.
Відносно спинного мозку (так він теж входить в ЦНС), відповідні ураження можуть з'явитися в результаті неправильного акушерського посібники або при неакуратних поворотах головки при виведенні дитини.
Причини і фактори ризику
Перинатальний період також можна назвати «крихким періодом», тому що в цей час буквально будь-який несприятливий фактор може служити причиною розвитку вад ЦНС немовляти або плода.
Наприклад, лікарська практика має випадки, які показують, що органічне ураження центральної нервової системи викликають наступні причини:
- спадкові хвороби, які характеризуються патологією хромосом;
- захворювання майбутньої мами;
- порушення родового календаря (довгі і важкі пологи, передчасні пологи);
- розвиток патології під час вагітності;

- порушене харчування, нестача вітамінів;
- екологічні фактори;
- прийняття медикаментів під час вагітності;
- ;
- асфіксія при пологах;
- атонія матки;
- інфекційні захворювання (і в період лактації);
- незрілість вагітної дівчини.
Крім цього, на розвиток патологічних змін може впливати вживання різних біодобавок або спортивного харчування. Їх склад може згубно позначатися на людині, з певними особливостями організму.
Класифікація уражень ЦНС
Перинатальне ураження ЦНС ділиться на кілька типів:
- Гипоксически-ішемічні . Характеризується інтернатальнимі або постанальной ураженнями ГМ. З'являється в результаті прояви хронічної асфіксії. Простіше кажучи, головною причиною такої поразки є дефіцит кисню в організмі плода ().
- Травматична . Це тип пошкодження, яке отримано новонародженим в процесі пологів.
- Гипоксически-травматичні . Це поєднання кисневої недостатності з травмою спинного мозку і шийного ділянки хребта.
- Гипоксически-геморагічне . Таке ушкодження характеризується травмою при пологах в супроводі збою кровообігу мозку з наступними крововиливами.
Симптоми в залежності від тяжкості
 У дітей резидуально-органічні ушкодження важко побачити неозброєним оком, але досвідчений невролог, вже на першому огляді малюка зможе визначити, зовнішні ознаки хвороби.
У дітей резидуально-органічні ушкодження важко побачити неозброєним оком, але досвідчений невролог, вже на першому огляді малюка зможе визначити, зовнішні ознаки хвороби.
Найчастіше це буває мимовільне тремтіння підборіддя і ручок, неспокійною стан немовляти, (відсутність напруги в м'язах скелета).
А, якщо поразка важкого характеру, то воно може проявлятися неврологічними симптомами:
- параліч будь кінцівки;
- порушення рухів очей;
- рефлекторні збої;
- втрата зору.
У деяких випадках симптоматику можна помітити тільки пройшовши певні діагностичні процедури. Така особливість називається німим протіканням хвороби.
Загальні симптоми резидуально-органічного ураження центральної нервової системи:
- безпідставне стомлення;
- дратівливість;
- агресія;
- психічна нестійкість;
- мінливий настрій;
- зниження інтелектуальних здібностей;
- постійне хвилювання;
- загальмованість дій;
- яскраво виражена неуважність.
Крім цього, хворому властиві симптоми психічного інфантилізму, мозкової дисфункції і порушення особистості. При прогресуванні захворювання, комплекс симптомів може поповнюватися новими патологіями, що за відсутності лікування може призвести до інвалідності, а в гіршому випадку — летального результату.
Необхідний комплекс заходів
Далеко не секрет, що захворювання такого ступеня небезпеки важко вилікувати одиночними методами. А вже тим більше для усунення  резидуально-органічного ураження ЦНС і поготів необхідне призначення комплексного лікування. Навіть при поєднанні декількох методів терапії процес одужання триватиме досить довго.
резидуально-органічного ураження ЦНС і поготів необхідне призначення комплексного лікування. Навіть при поєднанні декількох методів терапії процес одужання триватиме досить довго.
Для правильного підбору комплексу, строго-настрого необхідно звертатися до лікаря. Зазвичай в комплекс призначеної терапії входить наступний комплекс заходів.
Лікування за допомогою препаратів різного спрямування:
- ;
- психотропні препарати;
- ;
- антипсихотичні засоби;
- .
Зовнішня корекція (лікування зовнішньої стимуляцією): 
- масаж;
- лікування спеціальними навантаженнями ();
- фізіотерапія (лазеротерапія, міостимуляція, електрофорез і ін);
- рефлексотерапія і голкотерапія.
Методи нейрокоррекціі
Нейрокоррекція — психологічні методики, які використовують для відновлення порушених і втрачених функцій ГМ.
При наявності дефектів мовлення або нервово-психічних порушень, фахівці підключають до лікування психолога або логопеда. А в разі прояву недоумства, рекомендується звернутися за допомогою до педагогів освітніх установ.
Крім того, пацієнт стоїть на обліку у невролога. Він повинен проходити регулярне обстеження у лікаря, який веде його лікування. Доктор може призначати нові ліки та інші лікувальні заходи з появою такої потреби. Залежно від ступеня тяжкості хвороби, пацієнт може потребувати постійному спостереженні рідних і близьких.
Підкреслимо, лікування резидуально-органічного ураження ЦНС в період гострого прояву ведеться тільки в умовах стаціонару, і тільки під наглядом кваліфікованого фахівця.
Реабілітація все в руках матері і медиків
 Реабілітаційні заходи при даному захворюванні, як і при його лікуванні, повинен призначати лікар. Вони спрямовані на усунення сформованих ускладнень відповідно до віку хворого.
Реабілітаційні заходи при даному захворюванні, як і при його лікуванні, повинен призначати лікар. Вони спрямовані на усунення сформованих ускладнень відповідно до віку хворого.
При залишилися рухових розладах, зазвичай призначають фізичні методи впливу. В першу чергу рекомендується робити лікувальну гімнастику, основна ідея якої, буде спрямована на «пожвавлення» уражених областей. Додатково фізіотерапія знімає набряки нервових тканин і повертають тонус м'язів.
Затримки психічного розвитку усувають за допомогою спеціальних препаратів, які володіють ноотропним ефектом. Крім таблеток також проводять заняття з логопедом.
Для зниження активності використовують . Дозування і сам препарат повинен виписувати лікар.
має усуватися постійним контролем лікворної рідини. Призначаються аптечні препарати, які підвищують і прискорюють її відтік.
Дуже важливо викорінити хворобу при перших тривожних дзвіночки. Це дасть можливість людині в подальшому вести нормальний спосіб життя.
Ускладнення, наслідки та прогноз
Відповідно до досвіду медиків, органічне ураження ЦНС у дітей може викликати такі наслідки:
- порушення психічного розвитку ;
- дефекти мови;
- затримку мовного розвитку;

- відсутність самоконтролю;
- ;
- порушення нормального розвитку ГМ;
- посттравматичний стресовий розлад;
- ;
- вегето-вісцеріальний синдром;
- невротичні розлади;
- .
У дітей досить часто такі порушення позначаються на адаптації до умов навколишнього середовища, проявами гіперактивності або, навпаки, синдромом хронічної втоми.
На сьогодні діагноз «резидуально-органічне ураження ЦНС »ставиться досить часто. З цієї причини медики намагаються поліпшити свої діагностичні та лікувальні здібності.
Точні характеристики і особливості певного типу ураження дають можливість прорахувати подальший розвиток хвороби і попередити його. У кращому випадку можна зовсім зняти підозри на захворювання.

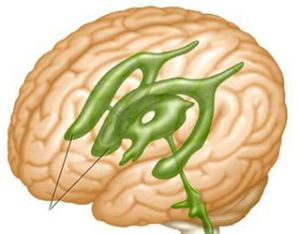 Існує ряд анатомічних особливостей людського мозку. У деяких випадках деякі нюанси його будови, відмінні від норми, вважаються фізіологічними і не потребують лікування.
Існує ряд анатомічних особливостей людського мозку. У деяких випадках деякі нюанси його будови, відмінні від норми, вважаються фізіологічними і не потребують лікування. 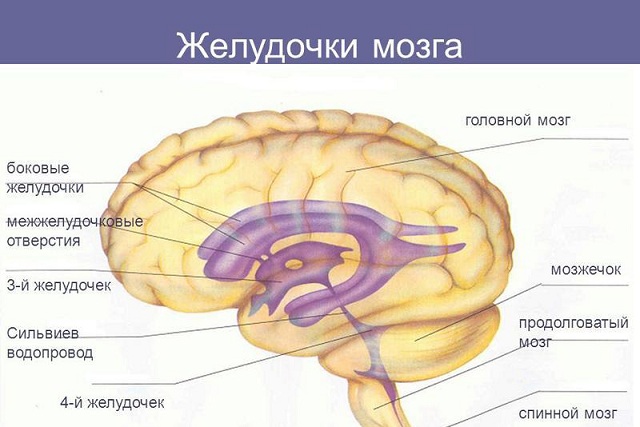
 Основний хворобою, що викликає дану патологію, є гідроцефалія. Вона може порушити всмоктування спинномозкової рідини. Це призводить до її накопиченню в бічних шлуночках.
Основний хворобою, що викликає дану патологію, є гідроцефалія. Вона може порушити всмоктування спинномозкової рідини. Це призводить до її накопиченню в бічних шлуночках. 
 Якщо патологія викликана кістою або пухлиною, потрібно їх видалення. У тому випадку, якщо стан хворого швидко погіршується, проводиться операція в формуванні нового з'єднання шлуночкової системи, яке буде йти в обхід аномалії.
Якщо патологія викликана кістою або пухлиною, потрібно їх видалення. У тому випадку, якщо стан хворого швидко погіршується, проводиться операція в формуванні нового з'єднання шлуночкової системи, яке буде йти в обхід аномалії. 
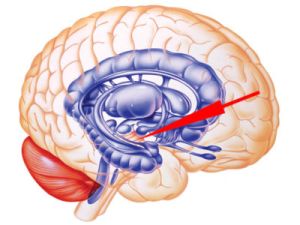 Людський мозок дуже складний орган, сформований з великої кількості відділів, які взаємопов'язані між собою. Патологія або збій в роботі одного відділу ведуть до порушення робочих процесів в інших.
Людський мозок дуже складний орган, сформований з великої кількості відділів, які взаємопов'язані між собою. Патологія або збій в роботі одного відділу ведуть до порушення робочих процесів в інших. 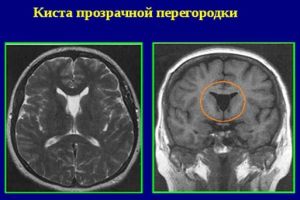
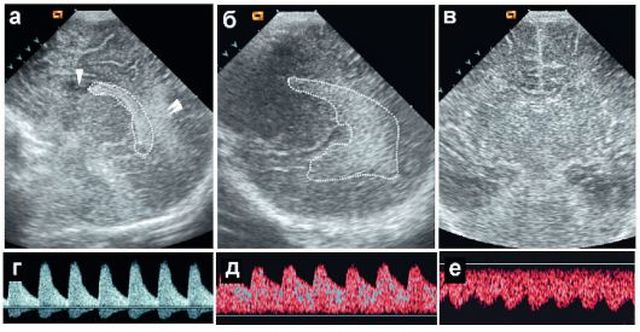
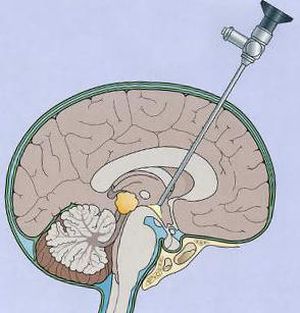 дренировании стінок кісти за допомогою спеціального зонду, який вводять в шлуночок. Через пророблені отвори рідина йде в порожнину шлуночків мозку і розміри пухлини зменшуються. Ця операція ефективна в 80%, але іноді рідина нагромаджується знову через змикання стінок і закриття просвітів. Рецидив призводить до повторної операції — , в кістки черепа проробляють отвір для введення спеціальної дренажної трубки в сформоване тіло, вона вже не дасть накопичуватися речовини і закриватися просвіту. Недолік цієї операції в можливості занесення інфекції.
дренировании стінок кісти за допомогою спеціального зонду, який вводять в шлуночок. Через пророблені отвори рідина йде в порожнину шлуночків мозку і розміри пухлини зменшуються. Ця операція ефективна в 80%, але іноді рідина нагромаджується знову через змикання стінок і закриття просвітів. Рецидив призводить до повторної операції — , в кістки черепа проробляють отвір для введення спеціальної дренажної трубки в сформоване тіло, вона вже не дасть накопичуватися речовини і закриватися просвіту. Недолік цієї операції в можливості занесення інфекції.  Термін «лабільність» позначає нестійкість, рухливість, мінливість різних явищ і процесів в організмі (пульсу, температури тіла, фізіологічного стану, психіки).
Термін «лабільність» позначає нестійкість, рухливість, мінливість різних явищ і процесів в організмі (пульсу, температури тіла, фізіологічного стану, психіки). 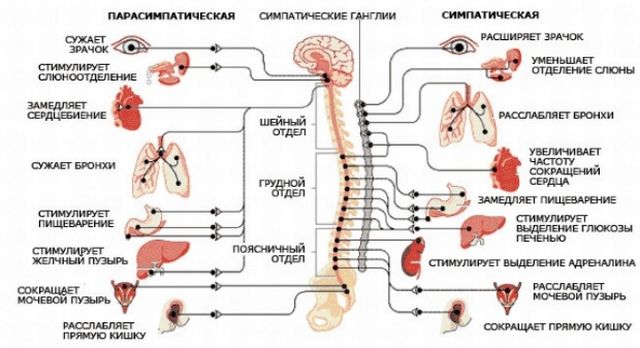

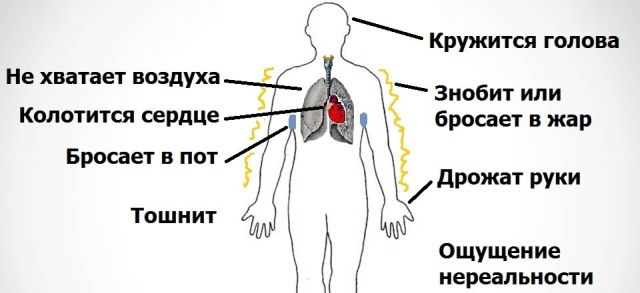
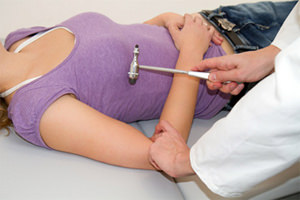 Після виключення інших захворювань розглядають ймовірність розладів в роботі вегетативної нервової системи. Часто достатньо збору анамнезу, опитування хворого, і поверхневого обстеження.
Після виключення інших захворювань розглядають ймовірність розладів в роботі вегетативної нервової системи. Часто достатньо збору анамнезу, опитування хворого, і поверхневого обстеження.
 Важкі порушення мови у дорослих і дітей можуть виникати в результаті поразок центральної частини і периферичних відділів мовленнєвого аналізатора.
Важкі порушення мови у дорослих і дітей можуть виникати в результаті поразок центральної частини і периферичних відділів мовленнєвого аналізатора.  мова — також не здатний виконувати необхідні рухи. Те ж можна сказати і про губи.
мова — також не здатний виконувати необхідні рухи. Те ж можна сказати і про губи. 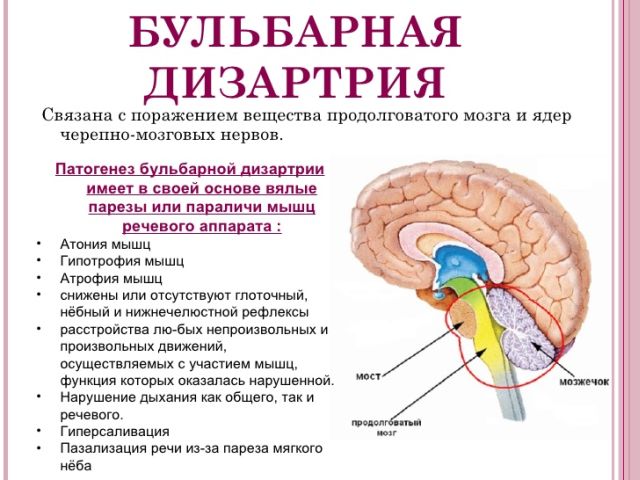
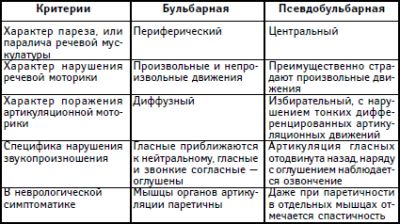 Розрізняють декілька видів . Спочатку потрібно відзначити такі різновиди, як бульбарная і форми.
Розрізняють декілька видів . Спочатку потрібно відзначити такі різновиди, як бульбарная і форми. 
 поліпшення розумової діяльності. Зазвичай рекомендують прийом , , .
поліпшення розумової діяльності. Зазвичай рекомендують прийом , , .  Будь-яке перевтома, яке стосується фізичного стану або психологічного, здатне негативно позначитися на стані нервової системи.
Будь-яке перевтома, яке стосується фізичного стану або психологічного, здатне негативно позначитися на стані нервової системи. 
 Коли людина знаходиться в постійному перенапруженні, немає іншого варіанту як . Коли нервова система перенапружена, спостерігається безсоння, а коли людина не має повноцінного відпочинку і сну, це призводить до ще більшої втоми.
Коли людина знаходиться в постійному перенапруженні, немає іншого варіанту як . Коли нервова система перенапружена, спостерігається безсоння, а коли людина не має повноцінного відпочинку і сну, це призводить до ще більшої втоми.
 Не можна в житті уникнути всіх ситуацій, які здатні принести негативний вплив. Але можливо допомогти нервовій системі, отримувати відпочинок, розслаблення і розрядку. Більше уваги приділити правильному сну.
Не можна в житті уникнути всіх ситуацій, які здатні принести негативний вплив. Але можливо допомогти нервовій системі, отримувати відпочинок, розслаблення і розрядку. Більше уваги приділити правильному сну.  плавання, тренажери, велоспорт. Варто приділити увагу йоги, так як це дозволяє підвищити стійкість до стресів, встановити захист до ситуацій, які здатні викликати нервове напруження.
плавання, тренажери, велоспорт. Варто приділити увагу йоги, так як це дозволяє підвищити стійкість до стресів, встановити захист до ситуацій, які здатні викликати нервове напруження. 

 Чи не кожен з пересічних громадян може дати визначення такого захворювання як сінусопатія головного мозку і ті, кому поставлений цей діагноз, впадає в паніку.
Чи не кожен з пересічних громадян може дати визначення такого захворювання як сінусопатія головного мозку і ті, кому поставлений цей діагноз, впадає в паніку. 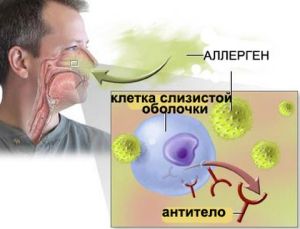

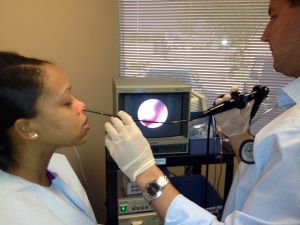 За допомогою проведеного рентгена лікар оцінює загальний стан верхньощелепних пазух — зокрема, встановлюється відсоток їх прозорості.
За допомогою проведеного рентгена лікар оцінює загальний стан верхньощелепних пазух — зокрема, встановлюється відсоток їх прозорості. препаратів, що містять кальцій — всі вони в комплексі допомагають відновити організм пацієнта.
препаратів, що містять кальцій — всі вони в комплексі допомагають відновити організм пацієнта.  Саме такий підхід дозволить поліпшити дихання носом, і зробить більш якісної аерацію самих носових, придаткових пазух. З урахуванням форми патологічного розростання, лікарі можуть проводити видалення шипа, а так само гребньових перегородок в носових ходах. Як правило — роблять поліпотоміі і резекцію ураженої ділянки носових ходів і пазух.
Саме такий підхід дозволить поліпшити дихання носом, і зробить більш якісної аерацію самих носових, придаткових пазух. З урахуванням форми патологічного розростання, лікарі можуть проводити видалення шипа, а так само гребньових перегородок в носових ходах. Як правило — роблять поліпотоміі і резекцію ураженої ділянки носових ходів і пазух. основного провокуючого захворювання.
основного провокуючого захворювання. Психіка людини може піддаватися різним потрясінь. Травматичні події, які виходять за рамки досвіду і уявлення людини, залишають незабутнє враження і здатні викликати такі реакції, як затяжне депресивний стан, замкнутість, зацикленість на ситуації.
Психіка людини може піддаватися різним потрясінь. Травматичні події, які виходять за рамки досвіду і уявлення людини, залишають незабутнє враження і здатні викликати такі реакції, як затяжне депресивний стан, замкнутість, зацикленість на ситуації.  терористичні акти, фізичне насильство, природні катастрофи, напад, замах на життя), при цьому людина може бути як безпосередньо учасником подібних ситуацій, так і вимушеним спостерігачем;
терористичні акти, фізичне насильство, природні катастрофи, напад, замах на життя), при цьому людина може бути як безпосередньо учасником подібних ситуацій, так і вимушеним спостерігачем; 


 Лікування ПТСР проводиться психіатром або психотерапевтом. Воно обов'язково повинно бути комплексним.
Лікування ПТСР проводиться психіатром або психотерапевтом. Воно обов'язково повинно бути комплексним. 

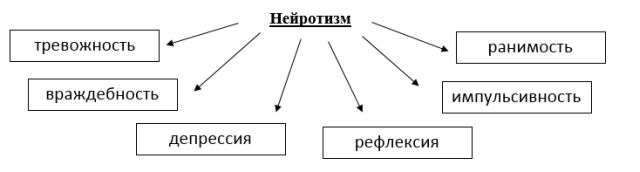
 Нейротизм — це особистісна риса, яка виражається в підвищеній тривожності, низької самооцінки і самоповазі, постійному почутті провини, емоційної нестійкості.
Нейротизм — це особистісна риса, яка виражається в підвищеній тривожності, низької самооцінки і самоповазі, постійному почутті провини, емоційної нестійкості. 
 ці особистісні вимірювання є генетично зумовленими активністю центральної нервової системи. У своїх дослідженнях він привів взаємозв'язок між цими факторами і схильністю до злочинності, душевних захворювань, нещасними випадками. Вивів взаємозв'язок з вибором професії, досягненнями в спорті, сексуальними уподобаннями.
ці особистісні вимірювання є генетично зумовленими активністю центральної нервової системи. У своїх дослідженнях він привів взаємозв'язок між цими факторами і схильністю до злочинності, душевних захворювань, нещасними випадками. Вивів взаємозв'язок з вибором професії, досягненнями в спорті, сексуальними уподобаннями. 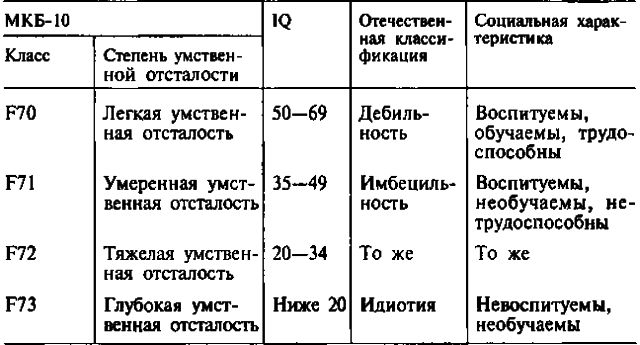
 Рівень кортизолу в крові у відповідь на стрес — маркер активності гіпоталамо-гіпофізарно-адреналінової осі.
Рівень кортизолу в крові у відповідь на стрес — маркер активності гіпоталамо-гіпофізарно-адреналінової осі.
 Аменція — затьмарення свідомості, яке супроводжується галюцинаторними переживаннями, порушеною орієнтацією в місцевості, часу, власної особистості, нескладної промовою і мисленням, емоційної хаотичністю, руховими занепокоєнням.
Аменція — затьмарення свідомості, яке супроводжується галюцинаторними переживаннями, порушеною орієнтацією в місцевості, часу, власної особистості, нескладної промовою і мисленням, емоційної хаотичністю, руховими занепокоєнням. 
 афективний розлад і деякі форми шизофренії можуть стати причиною коротких Аментивний моментів.
афективний розлад і деякі форми шизофренії можуть стати причиною коротких Аментивний моментів.  Після повного лікування захворювання пацієнт забуває весь неадекватний період захворювання. Через відмову від їжі, тривала аменция може привести до повного виснаження організму.
Після повного лікування захворювання пацієнт забуває весь неадекватний період захворювання. Через відмову від їжі, тривала аменция може привести до повного виснаження організму.  соматичних недуг.
соматичних недуг. Прояснити свідомість може крапельна інфузія з сольовим розчином.
Прояснити свідомість може крапельна інфузія з сольовим розчином.