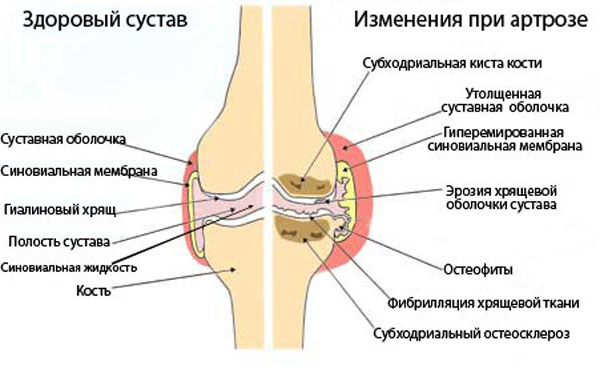
Біль в зап'ясті — часта причина звернення пацієнтів до лікарів. Причому, такий синдром завжди виникає гостро, без будь-яких попередніх «прелюдій», що пов'язано з особливостями анатомічної будови лучезапястного суглоба. Справа в тому, що синовіальну оболонку суглоба живить величезну кількість нервових, лімфатичних і кровоносних закінчень, тому-то будь-який запальний процес моментально відгукується сильним болем.
Причини розвитку артриту лучезапястного суглоба
Вкрай рідко розглядається захворювання проявляється як самостійне захворювання, за статистикою в більшості випадків воно діагностується як ускладнення / прояв , (системні ураження).
Лікарі розглядають і інші причини розвитку артриту лучезапястного суглоба — наприклад, він може виникнути як ускладнення , венеричних і / або інфекційних патологій. Патогенні мікроорганізми, які провокують запальний процес, можуть проникнути в променезап'ястковий суглоб з будь-якого гнійного вогнища з струмом лімфи або крові.
Є таке поняття, як інфекційно-алергійний , він вкрай рідко проявляється саме в лучезапястном суглобі, а й таку можливість з уваги випускати не можна.
Симптоми артриту лучезапястного суглоба
Виразність симптомів при артриті лучезапястного суглоба зазвичай варіативна, так як залежить від кількох факторів: як довго є присутнім запальний процес в кистях, яка причина сприяла розвитку розглянутого захворювання, які загальні захворювання хронічного характеру присутні у людини.
До основних симптомів артриту лучезапястного суглоба відносяться:
- Біль . Її чоловік відчуває постійно, але особливо сильно цей синдром проявляється при спробі вчинити якийсь рух пензлем і пальцями. На самому початку розвитку патології біль присутній тільки вранці, відразу після пробудження, а буквально через 30-40 хвилин стан нормалізується, і людина може вести нормальний спосіб життя. Нерідко біль при артриті лучезапястного суглоба супроводжується палінням і поколюванням, ці синдроми можуть бути присутніми і в самому початку розвитку запального процесу, і при запущеної хвороби.
- Скутість . Хворий не може поворухнути пальцями, повернути в потрібному напрямку кисть, пацієнти описують цей стан як «на руці знаходиться занадто вузька, що здавлює рукавичка». Для того щоб зробити якісь елементарні дії, хворі змушені протягом 10-15 хвилин розминати кисть руки і пальці.
- Набряклість і гіперемія. Шкіра навколо зап'ястя стає припухлість і червоніє, а доторкнувшись до неї, можна відчути явне підвищення температури тіла локального характеру. Причому, в самому початку артриту лучезапястного суглоба ці симптоми можуть бути і відсутніми, потім (у міру прогресування запального процесу) з'являється набряклість, яка поширюється і на пальці. І тільки в момент активного прогресування захворювання з'являється почервоніння шкірних покривів.
- Крепітація . Це характерний суглобовий скрип, що з'являється при русі. Його не слід плутати з клацанням в суглобах, які, в принципі, вважаються нормою.
Крім цього, людини з розвиваються артритом лучезапястного суглоба будуть турбувати загальна слабкість, підвищена , нестійкість психоемоційного фону, дратівливість, розлади в роботі травної системи (наприклад, зниження або відсутність апетиту). Такі прояви розглянутого захворювання не типові, але мають місце бути унаслідок прогресуючої запального процесу в організмі.
Зверніть увагу: на самій ранній стадії розвитку артрит лучезапястного суглоба практично ніяк себе не проявляє. Хворі відзначають лише деяку скутість в кистях вранці (наприклад, їм важко відкрити кран з водою) і неінтенсивним біль (характеризують як «»). Ці синдроми зникають буквально через 15-30 хвилин і тому на них уваги ніхто не звертає. А між тим, це привід звернутися до лікаря, уточнити діагноз і почати лікування.
Лікування артриту лучезапястного суглоба
Лікування розглянутого захворювання має бути комплексним і проводитися тільки під контролем фахівця.
Гостра фаза захворювання
Лікарі призначають хворим прийом , які швидко знімають біль і зупиняють розвиток запального процесу. В особливо важких випадках, коли напад болю нестерпний, лікарські препарати цієї фармакологічної групи вводяться безпосередньо в осередок запалення.
У більшості випадків гостра фаза артриту лучезапястного суглоба вимагає іммобілізації кисті — хворий повинен накладати на неї спеціальний фіксуючий пояс, який запобігає рух суглоба.
Фаза ремісії
Хворі повинні бути готові до того, що лікування артриту лучезапястного суглоба — процес довгий, медикаментозна терапія проводиться протягом декількох місяців. Схему лікування лікар підбирає кожного пацієнта в індивідуальному порядку, але можна виділити і кілька основних принципів лікування розглянутого захворювання в стадії ремісії:
- Призначаються лікарські препарати на основі глюкозаміну і хондроїтину . Курс прийому таких препаратів складає в середньому 3 місяці, протягом яких відбувається відновлення гіалінового хряща лучезапястного суглоба.
- Хворий отримує судинорозширювальні препарати . Вони необхідні для того щоб забезпечити відмінне кровопостачання суглобів, а зробити це при звужених судинах неможливо. До подібних лікарських засобів можна віднести теонікол, Актовегіл і / або Трентал. Вводяться вони внутрішньом'язово або внутрішньовенно, на один курс лікування лікарі призначають 10 ін'єкцій.
- Призначаються . Це доцільно тільки в тому випадку, якщо в ході обстеження пацієнта було діагностовано артрит бактеріологічного походження. У разі активного прогресування даного захворювання ін'єкції антибіотиків робляться безпосередньо в осередок запалення.
- Пацієнт повинен приймати вітамінно-мінеральні комплекси . Їх повинен підбирати лікар, враховується необхідність посилення таких комплексів кальцієм.
Зверніть увагу: якщо вищевикладена терапія не дає результатів, то хворому призначають кортикостероїди і протималярійні препарати. Але лікарі всіляко намагаються уникнути такого призначення — ефект від таких засобів короткочасний, а ось побічних явищ може бути багато, що погіршить стан хворого.
У стадії ремісії лікарі рекомендують активно використовувати кошти місцевого застосування для полегшення стану . Йдеться про мазі, до складу яких входять , перевага їх використання полягає у відсутності негативного впливу медикаментів на шлунково-кишковий тракт.
Фізіотерапевтичні процедури
У рамках комплексної терапії лікарі призначають фізіотерапевтичні процедури — голковколювання, електрофорез, ультразвук, кварцування. Найбільш ефективними процедурами конкретно при артриті лучезапястного суглоба вважаються електрофорез і ультразвук, хоча в інших країнах (наприклад, в Китаї) використовують тільки голковколювання.
Окремо варто відзначити роль масажу та лікувальної гімнастики. По-перше, такі процедури повинні проводитися тільки фахівцями, принаймні, на початку лікування — хворий зможе навчитися, а потім і сам регулярно займатися. По-друге, будь-яка фізична дія на хворий суглоб може проводитися тільки в стадії ремісії. По-третє, масаж і гімнастика не повинні завдавати болю і дискомфорт.
Дієта при артриті лучезапястного суглоба
Дотримуватися певних правил харчування при даному захворюванні потрібно буде все життя, причому, і в моменти загострення артриту лучезапястного суглоба, і під час стадії ремісії .
Потрібно виключити з раціону харчування:
- гострий перець;
- жирне м'ясо;
- продукти , приготовані на грилі;
- алкогольні напої.
Бажано обмежити в моменти загострення захворювання вживання:
- ;
- баклажан;
- какао (в тому числі, шоколаду, кави);
- зеленої цибулі;
- ревеню;
- шпинату;
- щавлю.
Обов'язково потрібно включити в раціон:
- (волоські, фундук, кешью, але особливо корисним буде мигдаль);
- фрукти і овочі, в складі яких є багато вітаміну С (папайя, апельсини, персики, агрус);
- морську рибу жирних сортів (особливо корисними будуть лососеві);
- імбир і куркуму (ці продукти сприяють зменшенню запального процесу);
- яблука;
- ;
- пшоно, гречку, рис і вівсяну крупу.
При складанні раціону / режиму харчування хворий з діагностованим артритом лучезапястного суглоба повинен дотримуватися наступних правил:
- Перерва між прийомами їжі не повинен бути більше 3 годин.
- Не можна переїдати, але й голодувати буде шкідливо.
- Якщо є зайва вага, то потрібно позбутися від нього, але тільки під контролем фахівця.
- Щодня потрібно випивати певну кількість води, яке визначить лікуючий лікар.
Правила лікування артриту лучезапястного суглоба
При появі болю в кистях, кожна людина намагається застосувати якісь примочки, компреси — вони дійсно приносять полегшення, але воно буде короткочасним і не зупинить запальний процес. Хворі з даним захворюванням повинні розуміти, що позитивний результат після проведення терапії можливий тільки в тому випадку, якщо будуть дотримуватися певних правил. До таких належать:
- Самолікування неприпустимо. Будь-які, навіть самі перевірені методи лікування хворих суглобів, повинні бути узгоджені з лікарем.
- Навантаження на кисті рук повинна бути мінімальною. Якщо цей момент пов'язаний з особливостями трудової діяльності, то в періоди загострення захворювання необхідно брати лікарняний.
- Кожен день потрібно виконувати вправи з курсу лікувальної гімнастики, які порекомендує лікар. Робити їх можна тільки в період ремісії, ніяких зусиль при виконанні вправ прикладати не потрібно.
- Важкі предмети піднімати заборонено, різкі рухи кистями також виконувати небажано.
- Нічний відпочинок хворого повинен бути повноцінним і становити не менше 8 годин.
- Дієта повинна дотримуватися чітко , без перерви на свята і вихідні.
Артрит лучезапястного суглоба — захворювання складне, лікуванню піддається важко, повне одужання не настає. Але при своєчасній діагностиці і беззаперечному виконанні всіх призначень і рекомендацій лікаря можна досягти тривалої ремісії і не втратити працездатність.
Циганкова Яна Олександрівна, медичний оглядач, терапевт вищої кваліфікаційної категорії