Зміст
- 1 Фактори ризику
- 2 Первинна профілактика інсульту у жінок та чоловіків
- 3 Вторинна профілактика інсульту
Первинна профілактика інсульту полягає у виявленні у пацієнта факторів ризику. Якщо вони відносяться до незмінним, то показано поглиблене обстеження. Корекція способу життя і прийом медикаментів допомагає вплинути на більшість модифікуються причин.
Після інсульту проводиться спостереження у фахівців і профілактичні курси лікування. Основу вторинної профілактики становить контроль за артеріальним тиском, вмістом холестерину в крові та станом системи згортання.
Фактори ризику
До сталий факторів ризику інсульту відносяться: похилий вік, чоловіча стать, недоношеність і гіпотрофія (низький вага) при народженні, а також генетична схильність. На ці причини неможливо впливати, але їх облік допомагає виділити групу осіб, якій показано повне обстеження судин головного мозку. Воно проводиться не рідше одного разу на три роки навіть при відсутності неврологічної симптоматики.
До модифікується причин порушення мозкового кровотоку відносяться:
- ;
- нікотинова і алкогольна залежність;
- надлишок холестерину в крові;
- цукровий діабет;
- , мерехтіння передсердь, звуження сонних артерій;
- порушення структури гемоглобіну (серповидно-клітинна деформація еритроцитів);
- використання гормональної замісної терапії при клімаксі або прийом протизаплідних препаратів;
- систематичне нехтування правилами харчування;
- низький рівень фізичної активності;
- ожиріння.
Стенокардія — одна з причин інсульту
У зоні підвищеного ризику знаходиться кожний пацієнт, який має будь-якого з цих факторів, якщо ж є два і більше, то небезпека зростає в геометричній прогресії.
Рекомендуємо прочитати статтю про те, . З неї ви дізнаєтесь про причини патології та її наслідки, призначення антикоагулянтів і інших способах профілактики.
А детальніше про атеросклерозі судин серця.
Первинна профілактика інсульту у жінок та чоловіків
Для запобігання мозкової ішемії або крововиливи потрібна корекція модифікуються причин. При цьому зміна способу життя може повністю усунути головні шкідливі фактори і суттєво знизити ризик інсульту.
Часткового успіху можна досягти при компенсації основних проявів захворювань (діабету, гіпертонії, кардіальної патології).
Спосіб життя
Куріння призводить до стійкого спазму артерій, прогресування склеротичних змін. Такі порушення мають з часом незворотний характер, тому всім пацієнтам, що мають цей чи інший фактор ризику, рекомендується відмовитися від паління для збереження життя та працездатності. Доведено, що через 2 роки після того, як чоловік кинув палити, його судини відновлюються, а шанси на розвиток інсульту рівні некурящим.
Для лікування нікотинової залежності використовують кодування, сеанси психотерапії і наступні препарати:
- нікотинові пластирі, жувальна гумка або таблетки для розсмоктування, інгалятори – Нікоретте, Никодерм, Никотрол;
- блокатори рецепторів до нікотину – Чампикс, Табекс;
- антидепресанти – Авентил, Велбутрин.
З неправильним харчуванням пов’язані такі захворювання, як надлишковий вміст холестерину в крові, порушення вуглеводного обміну, ожиріння. Вони можуть коригуватися також і лікарськими препаратами, але без дотримання дієти результативність медикаментів вкрай низька.
Раціон, що знижує ймовірність інсульту, будується на таких принципах:
- зниження кухонної солі, тварин насичених жирів, простих вуглеводів (цукру і борошна);
- великий вміст свіжих овочів, ягід і фруктів, молочної продукції, риби низької жирності.
Низька активність протягом дня призводить до уповільнення кровотоку і знижує рівень обмінних процесів. Профілактичної фізичним навантаженням вважається 30 хвилин в день п’ять днів на тиждень чи півтора години за 7 днів при підвищеній інтенсивності занять.
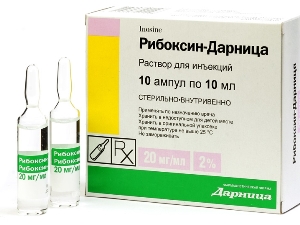 Для поліпшення переносимості тренувань можуть бути рекомендовані:
Для поліпшення переносимості тренувань можуть бути рекомендовані:
- Рибоксин;
- Вітамінні комплекси (Вітрум Енерджи, Супрадин);
- L-карнітин;
- Глютамінова кислота;
- рослинні адаптогени – женьшень, левзея, елеутерокок.
Прийом алкоголю стає особливо небезпечним при регулярному перевищенні допустимої дози та вживання сурогатних напоїв. Підвищується ризик за наявності супутніх патологій печінки і нирок, що гальмують його інактивацію та виведення. Максимальною дозою для чоловіків вважається 30 г у перерахуванні на етил не більше 4 разів на тиждень. Для жінок її потрібно зменшити в два рази. Медикаменти, що знижують потяг до алкоголю:
- викликають огиду – Еспераль, Тетурам, Колме, Лидевин;
- знижують бажання випити – Пропротен, Вивитрол;
- знімають похмілля – Медіхронал, Цитраргинин, Зорекс, Гліцин.
Медикаментозна підтримка при хронічних захворюваннях
 Гіпертонія займає чільне положення серед факторів ризику. Небезпечний рівень тиску починається з 140/90 мм рт. ст., при хворобах нирок і цукровому діабеті він нижчий на 10 одиниць.
Гіпертонія займає чільне положення серед факторів ризику. Небезпечний рівень тиску починається з 140/90 мм рт. ст., при хворобах нирок і цукровому діабеті він нижчий на 10 одиниць.
Для зниження показників потрібна корекція способу життя і наступні групи препаратів:
- – Арифон, Трифас;
- альфа-блокатори – Доксазозин, Эбрантил;
- бета-блокатори – Конкор, Небилет;
- – Коринфар, Леркамен;
- інгібітори ангиотензинконвертирующего ферменту – Енап, Престариум;
- блокатори ангіотензину – Лориста, Микардис;
- центральної дії – Метилдопа, Эстулик, Физиотенс.
Для компенсації цукрового діабету призначається терапія інсуліном або таблетками (залежно від типу). Профілактика інсульту проводиться за допомогою (Лізиноприл, Рамі Сандоз), статинів (Липримар, Розарт) або фібратів (Трайкор), Аспірину.
Надлишок холестерину в крові () лікується дієтичним харчуванням і призначенням лікарських засобів наступних груп:
- – Вазилип, Роксера;
- – Липофен;
- комбіновані – Инеджи, Кадует.
Якщо основними препаратами не вдається досягти потрібного рівня холестерину, то можуть бути призначені секвестранты жовчних кислот (Холестипол), нікотинова кислота, Езетіміб.
 Первинна профілактика при захворюваннях серця проводиться такими препаратами:
Первинна профілактика при захворюваннях серця проводиться такими препаратами:
- при , стенокардії та – Варфарин;
- миготлива аритмія – Аспірин, Клопідогрель і Варфарин;
- стеноз сонних артерій – хірургічне лікування і подальший прийом Аспірину.
Серповидноклітинна анемія лікується переливанням крові, еритроцитарної маси, Гидроксимочевины. Для замісної терапії в клімактеричному періоді у пацієнток з груп ризику не використовують прогестини і естрогени, особливо шкідливий Премарин.
Вживання таблетованих контрацептивів підвищує ризик інсульту при додаткових чинників (куріння, надмірна вага). Тому їх призначають разом з антикоагулянтами або обирають інший спосіб запобігання.
Зниження ваги при ожирінні передбачає гипокалорийную дієту і дозоване фізичне навантаження, лікарська терапія може бути застосована тільки при неефективності інших заходів впливу (Ксенікал, Меридия).
Дивіться на відео про методи профілактики інсульту:
Вторинна профілактика інсульту
Ймовірність повторного інсульту знижується, якщо усунені всі модифікуються фактори ризику або максимально компенсовані їх симптоми. Запобігти рецидив також допомагає регулярний контроль стану хворих і профілактичних медикаментозні курси терапії.
Методи обстеження загальні
 Після інсульту пацієнти знаходяться під наглядом невропатолога, а при супутніх захворюваннях показано консультації ендокринолога, кардіолога, судинного хірурга. Обов’язкові обстеження включають:
Після інсульту пацієнти знаходяться під наглядом невропатолога, а при супутніх захворюваннях показано консультації ендокринолога, кардіолога, судинного хірурга. Обов’язкові обстеження включають:
- аналіз крові загальний, ліпідограму, коагулограму;
- цукор крові, при його підвищенні тест на толерантність до глюкози, глікований гемоглобін;
- УЗД судин шиї і голови в режимі дуплексного сканування;
- ЕКГ, у тому числі з функціональними пробами;
- МРТ або КТ головного мозку;
- церебральну ангіографію при підозрі (динамічного спостереження) на розшарування стінок сонних артерій, аневризма, мальформацій, дисплазію фіброзно-м’язового типу, артеріїт або хвороба Моямоя.
Для поглибленого дослідження кардіальних факторів ризику дослідження може бути доповнено:
- УЗД і рентгенографією органів грудної клітки;
- ;
- аналізом крові на антифосфоліпідні антитіла.
Додаткові після геморагічного та ішемічного інсульту
Основна увага після гострої ішемії головного мозку спрямовано на виявлення атеросклеротичних змін судинного русла, тому показані дослідження вінцевих судин, артерій нирок, нижніх кінцівок, а також динамічне спостереження за показниками згортальної системи і ліпідного спектру. Для цього використовують методи ехографії, реовазографії, капіляроскопії, . Показано застосування функціональних діагностичних проб.
Після крововиливу в мозок (геморагічного інсульту) головний напрям для діагностики – моніторинг рівня артеріального тиску, , дослідження судин очного дна, показана повторна томографія для контролю за станом мозкової гемодинаміки.
Ліки для первинної підтримки
Для відновлення основних функцій головного мозку і запобігання поширення зони ушкодження використовується комплексна терапія. Основні групи препаратів:
- нейротрофічні (показані при мовних порушеннях, когнітивної (пізнавальної) дисфункції, низький рівень психічної активності) – Церебролізин, Актовегін, Мексикор, Цитофлавин, Семакс;
- для поліпшення мозкового кровотоку – Кавінтон, Агапурин, Билобил;
- ноотропні – Цераксон, Пірацетам, Фенотропіл;
- при судинної деменції – Мема, Глиатилин, Нейромідин;
- для зняття нападів запаморочення – Бетагис;
- при спастичному стані м’язів – Баклофен, Сирдалуд;
- антидепресанти – Прозак, Анафраніл, Ципраміл.
Препарати і таблетки для профілактики повторного інсульту
 Програма заходів для вторинної профілактики рецидиву гострого порушення церебральної гемодинаміки включає такі напрямки:
Програма заходів для вторинної профілактики рецидиву гострого порушення церебральної гемодинаміки включає такі напрямки:
- стабілізація артеріального тиску (130 — 140/80 — 90 мм рт. ст.), інгібітори АПФ (Каптоприл, Хартія) і сечогінні (Гіпотіазид, Тифас);
- антитромботическая терапія – Варфарин, Ипатон, Плавикс, Аспірин;
- при низькій згортальної активності (попередження крововиливу) – Дицинон, Тренакса;
- зниження холестерину крові – дієта, статини (Роксера, Зокор).
При необхідності лікарська терапія доповнюється хірургічної, показана каротидна ендартеректомія при порушенні прохідності сонних артерій.
Для профілактики порушень мозкового кровотоку потрібно якомога раніше виявити фактори ризику та мінімізувати їх прояви. Для цього пацієнти, у яких є ймовірність судинних кризів, повинні бути обстежені, їм рекомендується скоригувати спосіб життя, дієту, підвищити фізичну активність, відмовитися від шкідливих звичок і пройти курси медикаментозного лікування.
Рекомендуємо прочитати статтю про . З неї ви дізнаєтесь про причини і симптоми інсульту в людей молодого віку, проведення діагностики та лікування.
А детальніше про тромбоз судин головного мозку.
Після інсульту необхідне спостереження у невропатолога, регулярне проходження клінічних та інструментальних досліджень і прийом препаратів для відновлення тканини головного мозку. Всі медикаменти приймають строго по рекомендації лікаря.

 На першому тижні після інсульту пацієнти повинні знаходитися на легкому харчуванні, всі страви вони отримують в напіврідкому стані. Для складання раціону можна використовувати:
На першому тижні після інсульту пацієнти повинні знаходитися на легкому харчуванні, всі страви вони отримують в напіврідкому стані. Для складання раціону можна використовувати: Для того щоб пристосуватися до годування лежачого хворого, потрібно знати такі особливості:
Для того щоб пристосуватися до годування лежачого хворого, потрібно знати такі особливості: Для 1 порції знадобиться молодий кабачок або цукіні, невелика морква, 2 столові ложки пластівців зі злаків, по гілочці петрушки, кропу і селери.
Для 1 порції знадобиться молодий кабачок або цукіні, невелика морква, 2 столові ложки пластівців зі злаків, по гілочці петрушки, кропу і селери. Якщо пацієнт втратив багато крові, то внутрішньовенно вводять ізотонічний розчин глюкози, Реополіглюкін. Для профілактики інфікування раневої поверхні призначають антибіотики.
Якщо пацієнт втратив багато крові, то внутрішньовенно вводять ізотонічний розчин глюкози, Реополіглюкін. Для профілактики інфікування раневої поверхні призначають антибіотики. вишня,
вишня, Симптоматична терапія включає наступні медикаменти:
Симптоматична терапія включає наступні медикаменти: Перші ознаки гіпоксії мозку неонатолог виявляє після народження дитини. Про це може свідчити як забарвлення шкіри, так і незвичайна загальмованість або висока активність немовляти.
Перші ознаки гіпоксії мозку неонатолог виявляє після народження дитини. Про це може свідчити як забарвлення шкіри, так і незвичайна загальмованість або висока активність немовляти. Медикаментозна терапія спрямована на ліквідацію основних проявів енцефалопатії і включає медикаменти з таких груп:
Медикаментозна терапія спрямована на ліквідацію основних проявів енцефалопатії і включає медикаменти з таких груп: На підставі огляду пацієнта, визначення тонусу м’язів, чутливості шкіри і неврологічних рефлексів в більшості випадків вдається поставити діагноз.
На підставі огляду пацієнта, визначення тонусу м’язів, чутливості шкіри і неврологічних рефлексів в більшості випадків вдається поставити діагноз. лікувальну фізкультуру;
лікувальну фізкультуру;