протромбінового мутація або мутація фактора II (протромбіну) — це одна з трьох найбільш частих і небезпечних , підвищує ризик тромбозу судин в 3 рази.
протромбінового мутація — це
точкова мутація на кінці 3 'гена протромбіну (20219G > A, глутамин> аргінін), призводить до порушення контролю трансляції мРНК і підвищеного синтезу протромбіну. Концентрація протромбіну в крові більше 130% норми. Позначають як G20210A
Частота в популяції 1-2%, серед пацієнтів з глибоким венозним тромбозом — 6%.
Що таке протромбин?
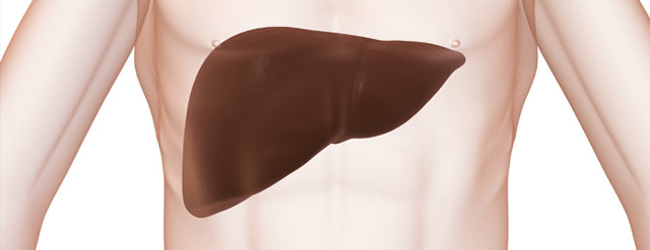
Протромбін або фактор згортання крові II — це глікопротеїн плазми , його активна форма грає ключову роль в процесі . Тромбін перетворює розчинний білок (фактор згортання I) в міцні і нерозчинні фібновие волокна. Каталізує чинники XI, V, , XIII і . Після зв'язування з тромбомодуліном активує і .
Концентрація протромбіну в крові 260-340 Од / мл, час напіввиведення 2-3 дня. Синтезується в печінці, залежить від вітаміну К.
Якщо протромбіну і, відповідно, тромбіну мало — кровотеча буде більш тривалий. Якщо ж протробіна навпаки багато — розвивається схильність до тромбозів, оскільки кров "підготовлена" до згортання.
Носії тромбофільной протромбінового мутації схильні генетично до формування згустків (тромбів) у венозній системі.

Тромбофільная мутація — це не захворювання, а стан. Тому лікар не скаже "пацієнт хворий тромбофілією", а "носій тромбофільной мутації". З нею людина народжується і живе все життя. Позбудеться від неї неможливо.
Наслідки носійства протромбінового мутації
- тромбоз глибоких вен нижніх кінцівок і емболія легеневої артерії — 6%
- повторний тромбоз (20%)
- тромбоз вен кишечника, мозкових синусів, сітківки ока
- інсульт
- інфаркт (в повному обсязі дослідження підтверджують)
- ішемічний інсульт вперіоді новонародженості і в дитячому віці
Наслідки носійства мутації фактора II в акушерсько-гінекологічній практиці
- безпліддя — жінка не здатна завагітніти
- спонтанний аборт в ранньому і пізньому терміні
- передчасне відшарування плаценти
- внутрішньоутробна затримка розвитку плода
Гетерозиготна протромбінового мутація в комбінації з протизаплідними гормональними препаратами в 16 разів підвищують ризик тромбозу.
Серед з тромбозом мутацію протромбіну знаходять у 6-26%. При цьому ризик тромбозу підвищений в 2-3 рази, а ризик повторного тромбозу — в 6 разів.
Ризик тромбування судин у носія протромбінового мутації підвищений в наступних ситуаціях
- операції (особливо в області малого тазу) і післяопераційний період (до повної мобілізації)
- тривала обездвиженность (наприклад, після переломів)
- великітравми
- пухлинні захворювання
- ожиріння (індекс маси тіла більше 30 кг / м 2 )
- хронічні захворювання
серцева і дихальна недостатність, , , , хвороби крові, моноклональних гаммапатія, , , флебіт ,,
- прийом деяких видів лікарських препаратів (тамоксифен, еритропоетин)
- прийом гормональних протизаплідних препаратів
- вагітність
- післяпологовий період
- тривалі переїзди — більше 4 годин будь-яким видом транспорту, коли зниженаможливість пересуватися
- катетер в центральній вені
- зневоднення
У більшості носіїв протромбінового мутації за все життя не виникне жодного випадку тромбозу. але, присутність одного з описаних вище факторів ризику підвищує його виникнення у декілька разів.
У такому випадку розвивається ефект снігової кулі, коли, наприклад, вивих щиколотки переходить в тромбоз вен кінцівок, а потім і в легеневу емболію, або надмірна вага разом зі звичайними регулярними протизаплідними препаратами ускладнюються тромбозом вен сітківки ока.
Достовірного впливу куріння на ризик тромбозу не виявлено.
Одночасне присутність Лейденської і протромбінового мутації підвищує ризик спонтанного тромбозу в кілька разів.
Частота гомозиготного носійства дуже низька — 1 з 10 000.
3 факти про протромбінового мутації
- спадкування не пов'язане з групою крові
- виявлена вченими в 1996 році
- протромбінового мутація зустрічається у 5% населення Італії, Греції та Ізраїлю, до 3% серед північноєвропейських жителів, а для населення Африки і Азії взагалі не характерна
Варіанти носійства мутації фактораII
- гетерозигот — один ген мутований, другий «здоровий»
- гомозигот — обидва гена протромбіну мутувати
Як успадковується мутація фактора II
Типуспадкування мутації протромбіну — аутосомально-домінантний, не залежить від статі. У кожній клітині присутні дві копії даного гена, успадковані від батька і матері. Ризик народження дитини з такою мутацією 25%. Для того, щоб захворювання проявилося мутованими повинні бути обидва гена (від матері і від батька).
Коли проводити аналіз на мутацію фактора II
- тромбоз вен нижніх кінцівок, інсульт або транзиторна ішемічна атака (міні-інсульт) в молодому віці
- у прямого кровного родича виявлена тромбофільная мутація (у матері, батька, сестри, брата, сина або дочки)
- тромбоз у прямого кровного родича в молодому віці до 50 дет
- тромбоз вени незвичайної локалізації (синусів головного мозку або печінки)
- повторний тромбоз будь-якої локалізації
- тромбоз на тлі прийому гормональних протизаплідних препаратів або замісної гормональної терапії статевими гормонами (в клімактерії)
- тромбоз під час вагітності, пологів, післяпологового періоду
- безпліддя, невдалі спроби ЕКЗ ( IVF)
- ускладнена вагітність (поточна або попередня)
- планована велика операція з високим ризиком тромбозу
- прийом антиепілептичних препаратів та препаратів, що порушують метаболізм фолієвої кислоти
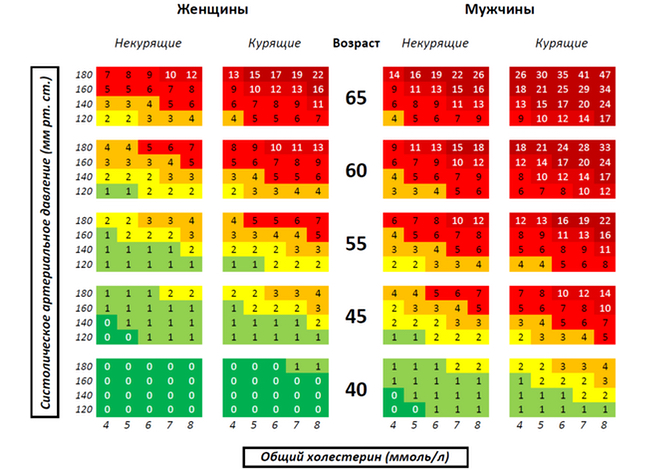
Загальний холестерол в крові
Загальний холестерол — життєво-важливий компонент людського тіла, при підвищенні його рівня в крові значно зростає ризик розвитку атеросклерозу і його ускладнень у вигляді інфаркту та інсульту.
Cіноніми: холестерин, Ch, total cholesterol.
Відповідно до сучасної біохімічної номенклатурі слід використовувати терміни:
- "холестерин", а не "холестерин"
- "липопротеин" замість "ліпопротеїд"
- "тригліцерола" або "триацилгліцеролів" замість «тригліцеринів» або "триглицерид"
В даній статті будуть використані як старі, так і нові визначення.
Загальний холестерол — це
з'єднання стероїду і спирту, знаходиться у всіх мембранах людського тіла, найбільше в печінці (20%), головному і спинному мозку, надниркових і статевих залозах (яєчка і яєчники). Загальна кількість в тілі 35 грам.
Назва " холестерол» походить від грецького "холі" — жовч і "стереос" — твердий, кінцівка "ол" через те, що в складі є спирт (аналогічно "етанол", "метанол"). Вперше був виділений в 1784 з каменів в жовчному міхурі. Молекулярна формула — C27H45OH.
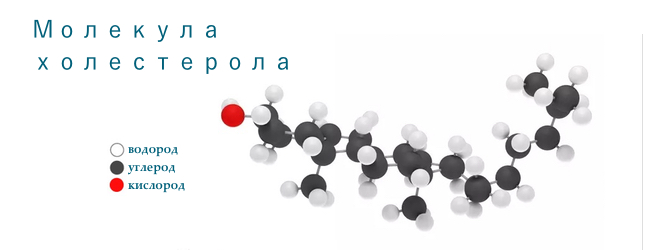
Холестерин можуть синтезувати практично всі тканини, але найбільші можливості для цього у печінці. Такий холестерин називають внутрішнім ( ендогенних ). Зовнішній холестерин ( екзогенний ) — надходить з їжею. Оскільки холестерин, як і всі жири, водонерастворім, то йому потрібен особливий переносник у крові і лімфі — .
Кров транспортує ліпопротеїни з печінки до тканинами, у них низька щільність, тому і холестерин знаходиться у них всередині називають « « або « поганий холестерин ». А холестерин в ліпопротеїнів, що доставляють залишки холестерину назад з тканин в печінку (для подальшого використання і утилізації) — « « або «хороший холестерин» .
Отже, загальний холестерин складається з двох підвидів — поганого — який мчить по судинах і може в них відкладатися, приводячи до розвитку атеросклерозу, і хорошого — видаляє зайвий жир з циркуляції. Природою налаштований баланс між поганим і хорошим, а порушення цього рівноваги веде до захворювання — атеросклерозу.
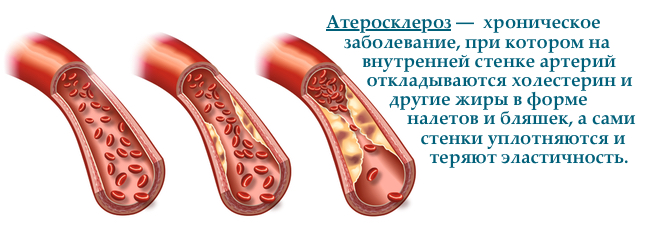
— це хронічне дегенеративне захворювання судинної стінки в результаті підвищеного рівня загального холестерину і / або ліпопротеїнів низької щільності. Атеросклероз призводить до поступового звуження просвіту судини і порушення кровопостачання органу.
Обмін холестерину
За добу середньостатистична людина з їжею отримує 300 мг холестеролу і 1000 мг виробить самостійно.
Холестерин всмоктується в тонкому кишечнику, де він разом з формує . У печінці 75% холестерину перетворюється в жовчні кислоти (холеву і хенодеоксіхолевую) і віддаляється з жовчю (50% назад всмоктується), а більшість розподіляється в ліпопротеїни дуже низької щільності, які в свою чергу трансформуються в ліпопротеїни низької щільності і буде доставлений в тканини струмом .
Власний синтез холестеролу починається з з'єднання двох молекул ацетил-КоА , після чого слід синтез мевалоната з 3-гідрокси- 3-метилглутарил-КоА за допомогою ферменту ГМГ-КоА-редуктази . Кількість синтезованого мевалоната є обмежує швидкість і незворотнім кроком у синтезі холестерину. Саме на синтез мевалоната впливають статини (клас препаратів, для зниження рівня холестеролу в крові), блокуючи активність ГМГ-КоА-редуктази.
Якщо надходження холестерину з їжею підвищено, то блокується внутрішній шлях синтезу холестерину, що утримує нормальний рівень загального холестерину в крові.
Рівень холестерину в крові залежить від:
- швидкості синтезу в печінці
- активності всмоктування в кишечнику
- швидкості виділення холестерину з жовчю
- активності внутрішньосудинного обміну через ліпопротеїни
- компонент і стабілізатор клітинних мембран і внутрішньоклітинних органел — на одну молекулу холестеролу припадає дві молекули фосфоліпідів
- забезпечує пропускну здатність клітинних оболонок і їх плинність
- бере участь в міжклітинному взаємодії, передачі нервового збудження, клітинних сигналів, внутрішньо- і міжклітинному транспорті
- з холестеролу синтезуються стероїдні гормони — глюкокортикоїди (), мінералокортикоїди (), статеві гормони (тестостерон, естрогени, ), вітамін D , жовчні кислоти
- учасник обміну жиророзчинних — A, D, Е і К
- деякі дослідження вказують наантиоксидантні властивості холестеролу
Найголовніше про загальний холестерин в крові
- холестерин — НЕ Абсолютний зло, а необхідна складова
- нормальний рівень загального холестерину в крові не повинен перевищувати 5 ммоль / л у дорослих старше 18 років незалежно відстаті
- для оцінки ризику серцево-судинного захворювання потрібні не тільки загальний холестерол, а й кількість ліпопротеїнів низької і високої щільності
- при лікуванні підвищеного рівня холестеролу в першу чергу потрібні і дозована , разом зі зниженням ваги, нормалізацією рівня і в крові, і лише потім — медикаментозні препарати
- статини — клас ліків , блокуючих внутрішній синтез холестерину в печінці , таким чином знижують його рівень в крові
Загальний холестерин і атеросклероз
атеросклероз — це комбінація змін внутрішньої поверхні артерій, виявляється місцевим відкладення жирових холестеринових мас, їх кальцификацией, фібротизація ізапаленням. Механізм розвитку атеросклерозу складний і комплексний, але саме надлишок холестерину в ньому грає ключову роль.
Надлишки холестерину ліпопротеїнів низької щільності в крові захоплюють макрофаги, які "сидять" в товщі судинної стінки. Макрофаг "ожирілий" холестерином перетворюється в "пінисту клітину", що на внутрішній стінці судини проявляється жировими плямами і атеросклеротичними бляшками.
Накопичення холестеролу в атеросклеротичної бляшці призводить до збільшення жирового ядра і витончення фіброзної покришки. Якщо жирова бляшка лопне, то може сама перекрити посудину або на її поверхні утворюється тромб, який також порушить кровотік в ураженій судині. Пошкодження судини в головному мозку проявиться порушенням мозкового кровообігу — "міні-інсульт" або інсультом, в серце — нестабільною стенокардією, інфарктом міокарда, раптової смертю.
Підвищений рівень холестерину і викликаний ним атеросклероз призводять до більш ніж 50% смертей в популяції.
Правильна розшифровка результату аналізу на загальний холестерин
- якщо в крові виявлено підвищений рівень загального холестерину 5,1-6,5 ммоль / л , то аналіз потрібно повторити через 4-8 тижнів, якщо на тлі дієти нормалізації не буде — почати лікування статинами
- між дослідженнями заборонено змінювати спосіб життя, не можна дотримуватися ніякої дієти або посилювати фізичні навантаження
- перед початком застосування будь-яких препаратів, що знижують рівень холестерину в крові потрібно переконатися в тому, що мова не йде про вторинної гіперхолестеролемія і здати аналізи на глюкозу в крові, ТТГ, креатинін, АСТ, АЛТ, ГГТ, загальний аналіз сечі (докладніше читай далі)

- якщо при першій здачі аналізу загальний холестерол буде вище 6,5ммоль / л — статини прописуються негайно, одночасно з дієтою і призначенням ліпідограмми
- якщо рівень загального холестерину вище 8-9 ммоль / л — обов'язково провести , для виявлення вродженої форми дисліпідемії
- визначити загальний і цільовий рівень загального холестерину (якщо він не досяжний — орієнтуватися на оптимальний)
Пам'ятайте: мета лікування — не рівень загальногохолестерину, а пов'язані з ним серцево-судинні ризики.
Аналіз на загальний холестерол призначається
- всім старше 20 років профілактично кожні 5 років для оцінки ризику розвитку атеросклерозу і його ускладнень у вигляді захворювань серця і судин
- при виявленні підвищеного рівня тригліцеридів в крові
- при наявності факторів ризику серцевих захворювань(Наприклад, якщо серед прямих родичів були випадки раптової серцевої смерті, гострого коронарного синдрому або у віці до 45 років)
- при (більше 130/85 мм.рт.ст.)
- при цукровому діабеті 1 і 2 типів — регулярно 1 раз в рік, при порушеній толерантності до глюкози
- при надмірній вазі та ожирінні (обвід талії більше 80 см у жінок і 94 см у чоловіків)
- при наявності симптомів порушеного обміну ліпідів (, холестеринові , )
- при, через 6 тижнів після інфаркту міокарда або інсульту, при ішемічній хворобі нижніх кінцівок,
Норма загального холестерину в крові, ммоль / л
- чоловіки і жінки старше 18 років — до 5 ммоль / л
Норми загального холестерину в крові визначеноміжнародними стандартами, тому єдині для всіх лабораторій. У бланку лабораторного дослідження вони йдуть в графі — референсні значення або норма.
Цільовий рівень загального холестерину
- високий ризик — нижче 4,5 ммоль / л
- дуже високий ризик — нижче 4,0 ммоль / л
Загальний серцево-судинний ризик — це ймовірність розвитку смертельного події зі боку серцево-судинної системи протягом найближчих 10 років.
Правила проведення аналізу на загальний холестерол
- в стані відносного благополуччя
- без попередньої дієти або застосування будь-яких дієтичних добавок або лікарських препаратів
- взяття крові для аналізу на загальний холестерол обов'язково проводиться натщесерце — через 10-12 годин без їжі
- фізичний спокій -безпосередньо перед здачею крові, за тиждень до відвідування лабораторії не можна виконувати важку фізичну роботу, брати участь в спортивних заходах
- не раніше ніж через 6 тижнів після загострення будь-якого хронічного захворювання, гострої патології, інфаркті міокарда, після операцій або травм, діагностичних втручань (, лапароскопія)
Аналіз на загальний холестерин проводять разом з наступнимидослідженнями
- — (, , , , ) , (, сечовина, )
- — тригліцериди, ліпопротеїни високої щільності ЛПВЩ,ліпопротеїни низької щільності ЛПНЩ, , , , , ,
- ,
- електрофорез ліпопротеїнів
13 фактів про загальний холестерол в крові
- 70% населення мають підвищений рівень холестеролу в крові
- денні коливання рівня холестеролу — 6%
- в синтезі холестерину налічують 37 послідовних реакцій
- фітостероли — речовини рослинного походження, структурно схожі на холестерол, в кишечнику конкурують з ним,приводячи до зниження холестерину в крові
- Конрад Блох і Феодор Лінену в 1964 році отримали Нобелівську премію з фізіології і медицини «за відкриття, стосуються механізмів і регуляції обміну холестерину і жирних кислот »
- більша частина одержуваного з їжею холестерину міститься в яйцях і тваринних жирах (наприклад, у вершковому маслі)
- і трийодтиронін підвищують активність ГМГ-КоА-редуктази, а , холестерол — знижують
- тіло виробляє в 3-6 разів більше холестерину, ніж надходить з їжею, тому однією дієтою питання підвищеного рівня холестерину не вирішити
- тільки у людини підвищений рівень загального холестерину призводить до розвитку атеросклерозу , у інших ссавців — немає
- високий рівень холестерину в яєчному жовтку — доказ важливості даної речовини для розвивається зародка, а потімі плода
- рівновагу між холестеролом з їжі і в крові встановлюється за кілька днів, а з холестеролом в інших тканинах — за кілька тижнів
- ефект дотримуються низькохолестеринової дієти проявиться лише через 3 тижні, максимум можна очікувати через 3 місяці, але холестеролових бляшки повністю видалити з судин неможливо
Фактори, що впливають на результатаналізу
- підвищують — вік, куріння, підвищений тиск крові, надмірна вага і ожиріння, цукровий діабет, підвищений рівень гемоглобіну і білірубіну, їжа з високим вмістом жирів, хронічний , , стрес, бета-блокатори, петльові діуретики (фуросемід )
- знижують — ацетилсаліцилова кислота, альфаметилдопа, дієта з низьким вмістом жирів, фізичні вправи, фібрати, статини, нікотинова кислота, холестирамін , піридоксин(Вітамін В6), гепарин, естрогени, глюкагон, вітамін С
- тривале здавлювання вени джгутом (більше 3-х хвилин) при взятті крові для аналізу призводить до підвищення рівня холестеролу на 10%
Причини підвищення рівня загального холестерину в крові
1. Вроджені гиперлипопротеинемии — спадкові захворювання при яких підвищена концентрація ліпопротеїнів в крові і, відповідно, загального холестеролу.
- — найбільш часте вроджене порушення обміну жирів, самі тканини «не відчувають» надлишку в них «поганого холестерину» і не посилають сигнал печінки, щоб та, в свою чергу, припинила з вироблення
- — підвищені ліпопротеїни дуже низької щільності (переносять ), самі тригліцериди і загальний холестерол
- сімейна гіперліпопротеїнемія V — з підвищенням ЛПДНЩ і хіломікронів
2. — підвищення рівня загального холестерину викликано як вродженої до того схильністю, так і чинниками зовнішнього середовища і способом життя.
- сімейний дефект апоВ-100 — самі тканини недостатньо захоплюють ЛПНЩ
3. — результат інших захворювань, коли підвищення загального холестеролу вдруге.
- зниження —
- дефіцит гормону росту — гіпофізарний нанізм
- хвороба і синдром Кушинга
- захворювання кишечника при яких губляться білки
- — ,
- гострий або хронічнийпанкреатит, операції на підшлунковій залозі
- цукровий діабет 1-го і 2-го типів
- глікогенози
Симптоми підвищеного рівня загального холестерину в крові
- підвищений рівень загального холестерину в крові не має будь-яких специфічнихпроявів
- при підвищеному рівні загального холестерину зміни відбуваються на рівні судинної стінки — розвивається атеросклероз
- холестеролових камені в жовчному міхурі
- першим проявом гіперхолестеролемія можуть бути гострий інфаркт міокарда або , інсульт або хронічне порушення мозкового кровообігу, ішемія нижніх кінцівок, кульгавість, аневризма аорти
- при вродженої дисліпідемії на веселціочей з'являється біляста дуга (в результаті відкладення в ній ліпідів), ксантоми і ксантелазми на шкірі
- артеріальна гіпертензія
Причини зниження рівня загального холестерину в крові
1. Вроджені порушення синтезу переносників .
- , — вроджена патологія з порушенням синтезу аполіпопротеїну в — білка, який зв'язує холестерин в ліпопротеїнових частки
- — генетично обумовлене порушення синтезу аполіпопротеїну а, в крові екстремально низький або нульові величини ЛПВЩ, загальний холестерол нижче норми а триацилгліцеридів в нормі або злегкапідвищені
2. Придбані захворювання
- гіперфункція щитовидної залози з підвищенням рівня її гормонів в крові
- фінальні стадії печінкової недостатності, вірусних гепатитів, , важкі отруєння (блідою поганкою), (знижена здатність серця перекачувати кров, що веде до її застою в печінці і руйнуванні) — коли печінку вже не здатна продукувати холестерин
- уремія і
- сепсис
- важка ,
- , , — відсутнє джерело зовнішнього холестерину, що в результаті призводить до вичерпання внутрішніх резервів
Питання лікарю
1. Я вегетаріанка — не їм м'ясо, яйця, молоко, тваринні жири. При цьому у мене в крові підвищений рівень загального холестерину. Що мені потрібно зробити, щоб його знизити?
Якщо рівень холестерину підвищений і при дотриманні строгої дієти, то мова йде про есенціальною гіперхолестеролемія — це значить, що тіло, не отримуючи холестерин з їжею, саме його синтезує. У той же час, вегетаріанська дієта не містить деякі речовини, що знижують рівень холестерину в крові. При есенціальній гіперхолестеролемія потрібно приймати таблетовані препарати для нормалізації рівня холестерину в крові.
2. У мене дуже низький рівень загального холестерину, всі інші аналізи межах норми. Це не нормально?
При екстремально низькому рівні холестеролу мова може йти про природжений порушення його обміну () або про підвищену функції щитовидної залози. Якщо аналізи на гормони щитовидної залози в нормі — все відмінно, не ламайте собі голову. Ваш ризик атеросклерозу дуже низький. Вітаю!
3. У мене підвищений загальний холестерол до 6-7-8 ммоль / л, лікар мені порекомендувала приймати таблетки. А може бути так, що особисто мені підвищений рівень холестерину в крові не заважає і мої судини не закупорює?
Сучасна медицина не може зі 100% вірогідністю стверджувати кому підвищений рівень холестеролу в крові зашкодить. Якщо обстежити всі доступні обстеження судини в тілі (серця, головного мозку, очей, нирок, ніг) і виявити, що вони "чисті" від атеросклерозу, тоді б можна було рекомендувати не брати таблетки. Але, подібні інвазивні дослідження не найприємніші (і безпечні) і далеко не найдешевші.
Тому лікарі пішли іншим шляхом — порівнювали групи людей з нормальним і підвищеним рівнями холестеролу, враховували стать, вік, шкідливі звички, супутні хвороби. Так вони прийшли до висновку — що холестерол потрібно тримати в кордоні до 5,0 ммоль / л . Кожен рядок рекомендацій від всесвітніх організацій з вивчення рівня холестеролу в крові написана долею тих, брав участь в клінічних дослідженнях (найвідоміше з них — Фремінгемского). Так, за 65 років досліджень прийшли до висновку, що ймовірність смерті від серцево-судинного захворювання при рівні холестерину 8 ммоль / л для некурящого чоловіки у віці 50 років становить 5-9%. Що це означає? Те, що 5-9% чоловіків з такими даними вмирали від інфаркту, інсульту, тому що кожен 10-20-й!
Ніхто наперед знає Ваш особистий ризик, адже він залежить від безлічі факторів. А недооцінювати знання перевірені мільйонами — не варто.

ФСГ фолікулостимулюючий гормон
ФСГ або фолікулостимулюючий гормон разом з гіпофіза контролює статеву функцію на рівні всього організму.
Синоніми: фолитропин, folitropin, follicle-stimulating hormone, FSH.
Фолликулостимулирующий гормон — це
один статевих гормонів, виділяється передньою долею гіпофіза (відділ головного мозку), гонадотропін, регулює статеву функцію. У жінок ФСГ підтримує зростання фолікула (з якого вийде яйцеклітина) в яєчнику, у чоловіків підтримує синтез сперматозоїдів в яєчках.
З хімічної точки зору фолитропин є глікопротеїном — з'єднанням з амінокислот і вуглеводів, відносний молекулярна вага 30 кДа. З остоит з 2-х субодиниць — альфа- і бета-. Альфа-субодиниця загальна для ФСГ, ЛГ, ТТГ і ХГ, тільки бета надає специфічні властивості гормону.
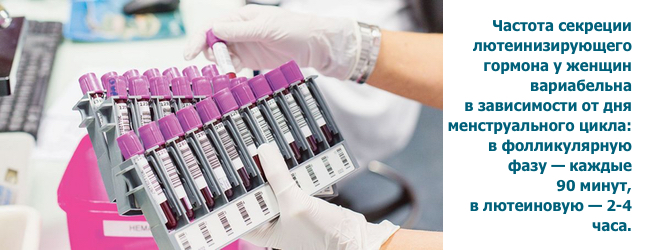
ФСГ виділяється імпульсами кожні 1-4 години. Пік триває до 15-20 хвилин і перевищує базальний рівень у 1,5-2 рази. Зниження рівня статевих гормонів стимулює викид ФСГ, а підвищення — блокує.
ФСГ у жінок
у жінок ФСГ і ЛГ взаємно доповнюють один одного в контролі за репродуктивною функцією. Рівень ФСГ з настанням статевого дозрівання циклічно підвищується і знижується протягом менструального циклу. Визначає дозрівання фолікула і синтез естрогенів шляхом перетворення андрогенів. Максимум ФСГ в періоді перед овуляцією.
Під час менопаузи, після вичерпання запасів яйцеклітин в яєчниках згасає зворотний ефект і рівні ФСГ вище ніж в репродуктивному періоді.
Виділяється з організму з сечею, частково зберігши свої імунологічні та біологічні властивості.
ФСГ у чоловіків
В пубертате у хлопчиків індукує відповідь клітин Лейдіга на ЛГ.
Фолликулостимулирующий гормон у чоловіків впливає на синтез ингибина і глобуліну, що зв'язує статеві гормони в насінних канальцях, перетворення тестостерону на 17-бета -естрадіол в клітинах Сертолі. Після 50-ти років рівні ФСГ у чоловіків підвищуються, що відображає зниження здатності яєчок виробляти сперматозоїди.

Секреція ЛГ і ФСГ регулюється гормонами гіпоталамуса — гонадотропін гілізінг гормоном . Також на нього впливає ингибин.
Аналіз статевих гормонів гіпофіза дає інформацію про локалізацію порушення гормональної регуляції — на рівні статевих залоз (первинний) або на рівні гіпофіза-гіпоталамуса (вторинний). Якщо "хворі" первинно яєчники або яєчка, то ФСГ буде підвищено, якщо патологія знаходиться на рівні гіпофіза — знижений.
Особливості аналізу крові на фолікулостимулюючий гормон
Підготовка до аналізу крові на ФСГ стандартна — не їсте 8-10 годин, не курити, не займатися спортом, виключити алкоголь і препарати, що впливають на рівень гормонів в крові. Прийти в лабораторію в 7-9 годин ранку, оскільки для ФСС характерний добовий ритм виділення в , а норми розроблені для ранкових годин.
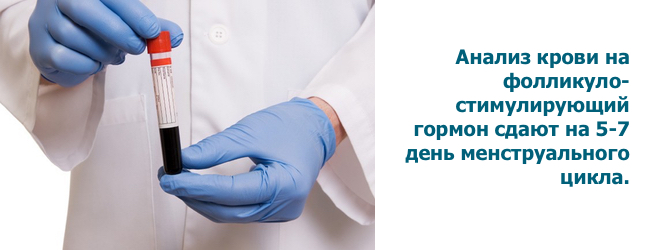
Аналіз на ФСГ проводиться на 2-5 день менструального циклу (базальний рівень) або згідно з призначенням лікаря.
Концентрація фолитропин в крові протягом доби помірно коливається під впливом імпульсного характеру виділення гонадотропінів з гіпоталамуса. У жінок в репродуктивному віці залежить від дня менструального циклу.
Аналіз крові на ФСГ призначається
- дослідження осі гіпоталамус-гіпофіз-статеві залози (яєчка і яєчники)
- безпліддя у чоловіків і жінок
- порушення
- діагностика менопаузи
- визначення овуляції
- у дітей при ранньому абопізньому статевому дозріванні
- після введення гонадотропін-рилізинг гормону для диференціальної діагностики патології гіпоталамуса і гіпофіза
- контроль успішності замісної терапії в менопаузі
Норма ФСГ в крові, Од / л
- чоловіки 14-50 років -1,4-18 , 1
- чоловіки старше 50 років — 2,8-55,5
- жінки 14- 55 років — 1,5-33,4
- жінки після менопаузи — 23,0-116,0
- вагітні жінки — менше 0,3
Норма фолікулостимулюючого гормону в крові не визначена міжнародними стандартами, тому залежить від методики і реактивів, що застосовуються в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
Аналіз на фолікулостимулюючий гормон в крові проводять разом з наступними дослідженнями
- з
- — (,, , , ), ( , , )
- тестостерон
- ,
- ,
- ,
- глобулін, що зв'язує статеві гормони
- — ТТГ, св. Т4
Фактори, що впливають на результат аналізу
- гормональні протизаплідні препарати, фенотіазини, естрогени
- препарати впливають на виділення
2 факти про фолікулостимулюючого гормону
- ФСГ вводиться у вигляді препарату для підтримки дозрівання фолікула вяєчнику перед штучним заплідненням
- без ФСГ інші гормони також не здатні в повній мірі виконувати свої функції
Причини підвищення рівня ФСГ в крові
- первинний — недостатність функції яєчок у чоловіків або яєчників у жінок
- передчасне виснаження яєчників до 40 років
- посилено виробляє статеві гормони
- синдром Шерешевського-Тернера — хромосомна аномалія з первинним відсутністю менструацій у дівчаток
- синдром Свайера — вроджене порушення розвитку яєчників, повна стерильність при нормальної анатомії зовнішніх статевих органів і матки яєчники не розвинені іпідвищений ризик злоякісної трансформації
- адреногенітальний синдром — дефіцит 17-альфа-гідроксилази — діагностують в періоді статевого дозрівання, підвищений артеріальний тиск і знижений рівень калію в крові, в результаті недостатньої активності ферменту не синтезуються в потрібних кількостях кортизол, тестостерон і естроген, а рівні гормонів гіпофіза — ЛГ і ФСГ підвищені
- недостатність функції яєчок у чоловіків — неправильний розвиток або повна відсутність
- передчасний клімакс
- після інфекційних захворювань (), лікування цитостатичними препаратами або опромінення області яєчок або яєчників
- після кастрації
- пухлини гіпофіза продукують ФСГ
- або Синдром Морріса — вроджена патологія, порушена функція рецептора до чоловічих статевих гормонів
- деякі пухлини з ектопічної секрецією ФСГ ()
Причини зниження рівня ФСГ в крові
- — в результаті вродженої недостатності імпульсноговиділення гипоталамического гонадолиберина з гіпоталамусауровні ФСГ і ЛГ залишаються постійно зниженими, розвивається вторинний гіпогонадизм
- захворювання гіпофіза — , , , судинна аномалія
- синдром Шихана — дефіцит одного або декількох гормонів гіпофіза в результаті крововиливу в гіпофіз в пологах
- іпролактінома — пролактин блокує виділення ЛГ і ФСГ
- підвищення рівня естрогенів або андрогенів при гормонопродуцірующіх пухлинах яєчок, яєчників або наднирників — за механізмом негативного зворотного зв'язку блокується виділення фолікулостимулюючого гормону
- вторинна недостатність яєчників
Кров функція, клітини, плазма
Кров — основна складова внутрішнього середовища організму, єдина рідка тканина тіла людини, за обсягом і вагою займає друге місце після м'язової тканини , маючи 4-6 літрів. Наука, яка займається вивченням крові і всього, що з нею пов'язано, називається гематологія. Методи дослідження в гематології можна прочитати .
Кров складається з двох компонентів:
- рідка — плазма
- клітинна — клітини крові — еритроцити, лейкоцити, тромбоцити.
Функції крові
Основна функція крові — транспорт газів крові — кисню (О 2 ) і вуглекислого газу (СО 2 ). Не менш важливою функцією є підтримання гомеостазу — постійності внутрішнього середовища. Крім того кров переносить поживні речовини, вітаміни, мінерали, гормони і забирає від тканин продукти обміну речовин. У комплексі з лімфою кров виконує захисну функцію.
У діагностиці захворювань кров займає провідне місце. Кров застосовується як основний матеріал в наступних дослідженнях:
- біохімічний аналіз крові
- аналіз на гормони
- аналіз на антитіла при інфекційних захворюваннях
- аналіз на
Плазма крові
Плазма крові — це рідина, містить приблизно 90% води, а суха частина плазми складається з органічних і неорганічних речовин. Показник кислотності (pH) плазми крові є досить стабільним показником і становить 7,36 в артеріальній і 7,4 в венозної крові. Обсяг плазми у дорослої людини дорівнює 2,8-3,5 літра, що становить приблизно 5% від ваги тіла.
Склад плазми крові:
неорганічні речовини:
- (137-142 ммоль / л) — забезпечує осмотичний тиск, сталість обсягу, підтримання рН, головний катіон позаклітинної рідини,
- (3,8-5,1 ммоль / л) — активує цілий ряд ферментів, підтримує збудливість нервових волокон і м'язів, головний катіон внутрішньоклітинної рідини,
- (2,25-2,75 ммоль / л) — забезпечуєсворачиваемость крові, передачу нервово-м'язового збудження, м'язового скорочення, роботу серця, бере участь в побудові кісткової тканини,
- (0,7-1,2 ммоль / л) — активує ферменти, забезпечує процеси гальмування в нервовій системі,
- (96-106 ммоль / л) — разом з натрієм підтримує осмолярність плазми крові, сталість обсягу і рН, важливий іон в процесі травлення в шлунку,
- бікарбонат (HCO 3 , 24-35 ммоль / л) — переносить СО 2 , підтримує рН крові, що дозволяє працювати багатьом ферментам ,
- (0,6-1,6 ммоль / л) — підтримує рН і бере участь в побудові кісткової тканини.
Органічні речовини:
На першому місці серед органічних речовин плазми крові знаходяться протеїни , якщо простіше — білки плазми крові . Їх концентрація становить 60-80 г / л, в цілому обсязі плазми людського організму — 200 грам.
Серед виділяють три види:
- — фізіологічна норма 40 г / л для дорослої людини
- (альфа 1, 2, бета, гамма) — в нормі 26 г / л, з них 15-6 г / л — імуноглобуліни (вони ж гамма-глобуліни) захищають нас від бактерій і вірусів
- — концентрація до 4 г / л.
Функції білків плазми крові:
- підтримку сталості обсягу плазми крові
- транспорт продуктів обміну, ферментів, інших органічних речовин з однієї точки організму в іншу (з печінки в нирки, з головного мозку в серце)
- підтримку рН (білкова буферна система)
- захист організму від вірусних та бактеріальних інфекцій, власних антитіл(Толерантність до своїх клітин), ракових клітин
- гемокоагуляція — згортання крові (здатність сформувати згусток і заліпити «пролом» в посудині) і підтримання її рідкого стану
Плазма крові забезпечує перенесення всіх органічних речовин «з точки А в точку в» — з місця попадання в організм до місця реалізації своєї функції. Так, — найважливіший енергетичний субстрат — всмоктується в кишечнику, а переноситься до клітин головного мозку. Вітамін D починає утворюватися ще в шкірі, а доставляється до кісток завдяки крові.
Еритроцити
Еритроцити — це червоні клітини крові, звані так через високого рівня заліза в них.
не мають ядра, не здатні до поділу, розміром близько 7,5 мікрон, а їх кількість коливається близько 5 мільйонів в мікролітр у дорослого (у чоловіків більше ніж у жінок). Кожен еритроцит містить пігмент крові — (міжнародне позначення Hb), до якого приєднується кисень і, поперемінно, вуглекислий газ.
Завдяки своїй формі двояковогнутого диска, пружності мембрани і відсутності ядра еритроцити можуть легко проходити крізь капіляри, діаметр яких менше ніж самого еритроцита.
Живе еритроцит в руслі крові близько 120 днів (100-120), а потім видаляється з неї при проходженні по судинах селезінки і, в меншій мірі, печінки і кісткового мозку.
Поява еритроцитів
Поява і розвиток еритроцитів називається ерітроцітопоез . Цей складний і досить повільний процес відбувається в червоному кістковому мозку. Материнської клітиною кожного еритроцита, як і всіх клітин крові, є стовбурова клітина. Після цілого ряду поділів і перетворень з'являється незрілий еритроцит — Ретикулоцит.
Ретикулоцит — тимчасова стадія розвитку еритроцита крові, основна його відмінність — наявність залишків ядра (нагадаємо, що зрілий еритроцит ядра не містить) і мала кількість гемоглобіну. Через 2 дні після виходу з червоного кісткового мозку Ретикулоцит дозріває в повноцінну червону клітку.
У плода утворення еритроцитів починається з 4-го тижня, але внутрішньоутробно кровотворення відбувається тільки в печінці і селезінці. За кілька місяців до народження функцію утворення клітин крові бере на себе червоний кістковий мозок.
Розвиток еритроцитів відбувається під впливом — речовини, що виробляється нирками (тому при хронічних хворобах нирок з'являється анемія). Читайте про діагностику анемії в статті « ». Для повноцінного розвитку і формування еритроцитів обов'язкові наявність достатніх концентрацій заліза (для синтезу гемоглобіну), (бере участь в процесах ділення клітин еритроцитарного ряду), і вітамін С (універсальний антиоксидант ).
Функції еритроцитів
Кожен еритроцит все 120 днів свого життя виконує найважливішу функцію — дихання, а саме забезпечує перенесення кисню і вуглекислого газу між тканинами організму і легкими.
Монооксид вуглецю — чадний газ — зв'язується з гемоглобіном в 200 разів сильніше ніж кисень, тому отруєння ним небезпечні для життя.
Лейкоцити
або білі клітини крові забезпечують захист від бактерій і вірусів. Присутні в значно меншій кількості, ніж еритроцити — від 4 до 10 тисяч лейкоцитів в 1 мікролітр крові. Лейкоцити містять ядро. Залежно від наявності або відсутності гранул лейкоцити поділяються на гранулоцити і агранулоціти .
Лейкоцити беруть активну участь у багатьох процесах, а гранули містять великий спектр ензимів. проводиться для оцінки речовин, які присутні в цитоплазмі певного виду лейкоцитів, застосовується для диференціації лейкозів.
Зміст лейкоцитів в крові виражають у відсотках (називається — лейкоцитарна формула ), оскільки абсолютні величини не так показові. Робиться мазок крові і лікар дивиться під мікроскопом і рахує кожну побачену клітку. Порахувавши в загальній кількості 100 клітин в бланк аналізу крові вносяться дані про .
Гранулоцити
В гранулоцитарних лейкоцитах при дослідженні під мікроскопом виявляються гранули. Виходячи з якісних і кількісних характеристик гранул серед гранулоцитарних лейкоцитів виділяють: нейтрофіли, еозинофіли і .
Нейтрофіли
Нейтрофільний гранулоціт, нейтрофіл — найчисельніша популяція лейкоцитів крові. Діаметр 10-12 мікрон. Ядро має від 2 до 5 сегментів. Молоді форми нейтрофілів, у яких ядро ще не до кінця сегментований називають палочкоядерним нейтрофилами (ядро в формі літери С або S). Старші нейтрофіли мають добре відокремлене ядро і називаються сегментноядернимі .
В периферичної крові нейтрофіли циркулюють 6-7 годин, потім направляються в тканини, де і виконують захист від бактерій.
еозинофільні гранулоцити
Еозинофіли складають 2-4% від загального числа лейкоцитів, розмір 12-14 мікрон. У ядрі всього 2 сегмента, в цитоплазмі багато гранул оранжевого кольору. Здатні до фагоцитозу, але в меншій мірі ніж нейтрофіли, активно поглинають імунні комплекси. Гранули еозинофілів містять основний білок і пероксидазу, які беруть участь у вивільненні гістаміну з гранул базофілів і, таким чином, є учасниками алергічних процесів.
Базофіли
Базофіли — найменша за кількість частина лейкоцитів, всього 0-1% білих клітин крові . Діаметр 10 мікрон. Яро має форму літери S. Специфічні гранули в Базофілія містять гістамін, гепарин, хондроитинсульфат. Вивільнення гепарину та інших речовин є початком каскаду при алергічної реакції.
агранулоцитарної лейкоцити
агранулоцитарної лейкоцити не містять гранул, іноді мають ядро з невеликою ямкою. Агранулоціти діляться на лімфоцити і .
Лімфоцити — друга за чисельністю популяція лейкоцитів, захищають організм від вірусної інфекції, пухлинних клітин, аутоімунних антитіл. Згідно функції (однак, не будовою) лімфоцити діляться на Т- і В-клітини.
- В-лімфоцити забезпечують вироблення антитіл, так званий, гуморальний імунітет. Вони утворюють імуноглобуліни — антитіла проти збудників захворювань (в основному вірусам)
- Т-лімфоцити крові забезпечують клітинний імунітет і є передавачами в складній системі імунної відповіді.
Обидва види клітин мають «пам'ять», при повторному контакті з мікроорганізмом швидкість боротьби з ним буде більше, адже вже є «досвід».
моноцити — найбільші клітини крові , в лейкоцитарній формулі їх всього 3-8%, оскільки час циркуляції в крові не більше 12 годин, потім вони направляються в тканини, де перетворюються на макрофаги. Ядро моноціта овальне, велика, містить 1-2 ядерця. Основне завдання моноцитів — боротьба з чужорідним матеріалом — від бактерії до крапельки туші при татуюванні. Уміють виставити бактеріальний антиген поглиненого мікроба і «познайомити» інші лейкоцити з потенційним ворогом.
Тромбоцити
або кров'яні пластинки — найменші формені елементи крові. Не містять ядра, мають форму диска.
У нормі число тромбоцитів в руслі крові становить 150-450 тисяч в 1 мікролітр. Все своє недовге життя (9-12 днів) вони не зазнають змін, але їх популяція постійно оновлюється, надлишок видаляється селезінкою.
Тромбоцити є уламками від великої клітини-Мегакаріоцити червоного кісткового мозку. Альфа-гранули тромбоцитів містять фактори потрібні в процесі гемокоагуляции — згортання крові. Ще одна функція — гемостаз — припинення кровотечі.
ЛГ лютеїнізуючого гормону
Лютеинизирующий гормон разом з гіпофіза контролює статеву функцію на рівні всього організму.
Синоніми: лютропін, ЛГ, lutropin, luteinizing hormone, interstitial cell stimulating hormone, LH, ICSH.
Лютеинизирующий гормон — це
білковий гормон передньої долі гіпофіза, разом з ФСГ контролює розвиток, формування і функцію статевих залоз у чоловіків (яєчка) і жінок (яєчники), побічно впливає на появу вторинних статевих ознак.
Складається з 2-х субодиниць — альфа і бета. Альфа-субодиниця загальна для ТТГ, ФСГ, ЛГ і , тільки бета надає специфічні властивості гормону.
ЛГ у жінок
періодична секреція лютеїнізуючого гормону у дівчаток починається у віці 10-12 років (). Він стимулює виділення естрогенів і в яєчниках. У фолікулярної фазі менструального циклу концентрація лютропина в стабільна, в кінцевій фазі дозрівання фолікула (маленька порожнину в якій дозріває яйцеклітина) і рівень ЛГ значно підвищується.
Викид ЛГ призводить до розриву фолікула і виходу яйцеклітини — овуляції. У лютеїнової фазі рівень в крові стабільний, в той же час ЛГ бере участь в трансформації фолікула в жовте тіло (забезпечує повноцінність другої фази циклу).

Під час вагітності функції ЛГ на себе "перебирає" .
ЛГ у чоловіків
ЛГ у чоловіків впливає на клітини Лейдіга в яєчках, активує в них синтез тестостерону, який в свою чергу, потрібен для розвитку сперматозоїдів, виділення сперми, формування лібідо (статевого потягу), потенції , еякуляції.

Синтез ФСГ і ЛГ залежить від гормонів гіпоталамуса — ліберинів (стимулює) і статини (блокує).
зниження рівня ЛГ з'являється при патології гіпоталамуса і гіпофіза, а підвищені — при нездатності яєчників і яєчок виробляти свої гормони (естроген і тестостерон).
Особливості аналізу крові на ЛГ
Підготовка до аналізу крові на ЛГ стандартна — не їсте 8-10 годин, не курити, не займатися спортом, виключити алкоголь і препарати, що впливають на рівень гормонів в крові. Прийти в лабораторію в 7-9 годин ранку, оскільки для ЛГ характерний добовий ритм виділення в кров, а норми розроблені для ранкових годин.
Аналіз проводять на 6-7 день менструального циклу або в інший день, призначений лікарем.
Дослідження так званого «гормонального профілю» — серія повторних аналізів статевих гормонів протягом менструального циклу — недоцільна з інформаційної точки зору і фінансової.
У жінок в репродуктивному віці рівні лютеїнізуючого гормону залежать від фази менструального циклу, тому необхідно повідомити в лабораторії про день менструального циклу.
Дослідження піку ЛГ проводиться у вигляді експрес-тестів сечі . Якщо забарвилися дві смужки значить через 24-48 годин наступить овуляція (сприятливий період для зачаття).
Аналіз крові на ЛГ призначається
- дослідження осі гіпоталамус-гіпофіз-статеві залози (яєчка і яєчники)
- у чоловіків і жінок
- маткові кровотечі
- діагностикаменопаузи
- недорозвиненість статевих органів після 15 річного віку
- визначення овуляції
- у дітей при ранньому або
- оцінка успішності проведеного лікування
Норма ЛГ в крові, Од / л
- діти 0-14 — 0,8-6,0
- чоловіки 14-70 років -1,5-9,3
- чоловіки старше 70 років — 3,1-35
- жінки 14-55 років 0,5-76
— фолікулярна фаза (1-12 дні м.ц., зростання фолікула) — 2-13
— середина циклу (13-16 дні м.ц., овуляція) — 9-76
— лютеиновая фаза (22-23 дні м.ц., Дія жовтого тіла) — 0,5 — 17
- жінки після менопаузи — 15-54
- вагітні жінки — 0-1,5
Норма лютеїнізуючого гормону в крові не визначена міжнародними стандартами , тому залежить від методики і реактивів, що застосовуються в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
 Аналіз на лютеїнізуючого гормону в крові проводять разом з наступними дослідженнями
Аналіз на лютеїнізуючого гормону в крові проводять разом з наступними дослідженнями
- — (, , ,, ), (, , )
- тестостерон
- ,
- ,
- , прогестерон
- ХГЧ
- глобулін , що зв'язує статеві гормони
- — ТТГ, св. Т4
Фактори, що впливають на результат аналізу
- підвищують — кломифен, налоксон
- знижують — дігоксин, гормональні протизаплідні препарати, замісна терапія гормонами
3 факти про лютеїнізуючого гормону
- ЛГпідвищується у жінок в і у чоловіків після 70 років
- складається з 200 амінокислот
- cоотношеніе ЛГ / ФСГ використовується як допоміжний покажчик в діагностиці синдрому полікістозних яєчників
Причини підвищення рівня ЛГ в крові
1. порушено розвиток яєчників або яєчок
- або яєчок
- крипторхізм у чоловіків
- синдром Шерешевського-Тернера — вроджене захворювання у жінок, наявність однієї Х-хромосоми, призводить до безпліддя, порушення росту
- — вроджене захворювання у чоловіків, хромосомний набір ХХУ, після статевого дозрівання підвищуються ФСГ іЛГ
- вроджена патологія ферментів, які беруть участь в синтезі статевих гормонів (вроджена дисплазія кори надниркових залоз) — дефіцит 17-альфа гідроксилази
2. захворювання яєчників або яєчок
- опромінення статевих залоз, хіміотерапія
- аутоімунні захворювання — власна імунна система спрямована проти тканин і пошкоджує їх
- полікістоз яєчників — порожнини на поверхні яєчників, безпліддя, порушення менструального циклу, підвищене оволосіння,ожиріння
- захворювання щитовидної залози —
- передчасне згасання функції яєчників — до 40 років, рання менопауза
- кастрація — хірургічне видалення яєчників або яєчок
- пошкодження гіпоталамуса, гіпофіза — запалення (енцефаліт , менінгіт), пухлини з підвищеним синтезом ЛГ і ФСГ, у дітей проявляється
- зниження ваги — недостатнє надходження білків, енергетичний дефіцит призводить до низького синтезу тестостерону у чоловіків, що стимулює підвищене виділення ЛГ і ФСГ гіпоталамусом
Причини зниження рівня ЛГ в крові
1. ушкодження гіпоталамуса або гіпофіза, коли синтез ЛГ порушений
- ізольований дефіцит ЛГ і ФСГ або тільки ЛГ
- придбаний дефіцит — після травми, запалення (енцефаліт, менінгіт), пухлини гіпофіза з подальшим лікуванням опроміненням — розвивається недолік декількох гормонів гіпофіза, не тільки ЛГ, а й СТГ, ТТГ, ФСГ,
- синдром Шихана — порушення кровообігу в гіпофізіпризводить до повного або часткового відмирання і припинення виділення ЛГ (і інших гормонів)
2. пізніше статеве дозрівання — ЛГ і ФСГ знижені, оскільки не відбулася активація осі гіпоталамус-гіпофіз-статеві залози або вісь пошкоджена
3. сильний стрес — військові дії, економічна нестабільність, тюремне ув'язнення, різка зміна умов життя, міграція, вступ до університету
- низька вага і анорексія
- фізичні навантаження — дефіцит білків порушує виділення гормонів, у жінок знижується рівень естрогенів, ЛГ і ФСГ
4. підвищений пролактин в крові (гіперпролактинемія) — блокує виділення ЛГ і ФСГ, при аденомі гіпофіза і прийомі деяких ліків (антидепресанти, нейролептики)
5. гіпофізарний нанізм
6. — в результаті вродженої недостатності імпульсного виділення гипоталамического гонадолиберина з гіпоталамуса рівні ФСГ і ЛГ залишаються постійно зниженими, розвивається вторинний гіпогонадизм і аносмия (порушення нюху)
7. ожиріння
8. синдром полікістозних яєчників
Ревмопроби аналізи, норма, розшифровка
Ревмопроби — група з метою діагностики та контролю лікування запальних захворювань сполучної тканини. Оскільки найбільш частою хворобою даної групи є (по науковому — гостра ревматична лихоманка) і аналізи покликані діагностувати ревматичні хвороби, то і проби названі відповідно — ревматоїдні .
Метою проведення ревмопроб є встановлення факту наявності або відсутності запального процесу, а також встановлення збудника (якщо він є) і місця пошкодження.
Кількість ревматичних захворювань досягає 100, але ревмопроби націлені, в першу чергу, на найбільш часті:
-
- гостру ревматичну лихоманку
- ревматоїдний артрит
- хвороба Бехтєрєва ( анкілозуючий спондилоартрит )

Ревмопроби спрямовані на виявлення імунних аутоімунних (системний червоний вовчак, дерматомиозит , системна склеродермія ) захворювань, васкулітів (генералізованої поразкисудин — хвороба Такаясу , Хортона ) і дегенеративних (остеоартроз) і інфекційних (реактивний артрит).
Коли призначаються ревмопроби?
- або суглобах — перший і найбільш помітний симптом ревматичного захворювання
- біль в спині , особливо в нижній її частині
- набряклість, тугорухливість, ломота в суглобах
- симптоми з боку кістково-м’язової системи, зв’язкового апарату,
- підвищення температури тіла, коли причину встановити не вдається — часто більше 2 тижнів
- головний біль, який не купірується знеболюючими (тут підозрюється васкуліт)
- наявність хвороб сполучної тканини для оцінки активності процесу і прогнозу — системний червоний вовчак, подагра , ревматоїдний артрит.
Що входить в ревмопроби ?
У стандартний спектр ревмопроб входять три аналізу:
- С-реактивний білок або С-РБ
- антістрептолізін-О — АСЛО
- ревматоїдний фактор — РФ

Але, оскільки ревматоїдні захворювання мають імунний або аутоімунний генез, зачіпають обмінні процеси в печінці, то кількість аналізів з групи ревмопроб можна доповнити :
- загальний аналіз крові з лейкоцитарною формулою — зміна числа нейрофілів / лімфоцитів — яскравий маркер запалення при інфекціях
- ШОЕ — швидкість осідання еритроцитів — непрямий показник кількості глобулінів , тобто запалення,
- сечова кислота — дуже актуальне дослідження при підозрі на подагру,
- загальний білок і його фракції — альбуміни і глобуліни, а також їх співвідношення, фібриноген
- циркулюючі імунні комплекси (ЦВК) — з’єднання ушкоджучих деякі види клітин
- різні види антитіл до клітинних органел — анти-нуклеарні антитіла, антимітохондріальні антитіла , антитіла до кардіоліпіну і так далі.
Насправді кількість антитіл з останнього пункту дуже велика і специфічність досить вузька, що робить їх масове використання нераціональним.
Норми ревмопроб
АСЛО — до 200 kIU / l + динаміка за тиждень
С-РБ — до 7 мг / л
РФ — до 30 МЕдмл
Ревматологічний скринінг
Ревматологічний скринінг — активне застосування ревмопроб з метою раннього виявлення ревматологічної патології.
Для того щоб назватися скринінгом потрібно бути дешевим і показовим в плані постановки діагнозу.
Розберемося з ціною. Виводити досить складне дослідження в ранг масового, на рівень всім відомого загального аналізу крові — не раціонально в матеріальному плані. Ну, просто дорого при кожному відвідуванні лікаря крім стандартних аналізу крові, сечі робити ще і імунологічні дослідження. Коли будуть показання написані вище — тоді, звичайно, будь ласка.
АСЛО, С-РБ і РФ — високоспецифічні маркери запального імунного процесу. Але, відповісти на питання про місце розташування цього запалення і характер вони не можуть. Так що ревмопроби не можуть бути скринінгом.
Розшифровка ревмопроби
1. Антистрептолізин — АСЛО
Історично так склалося, що гостру ревматичну лихоманку знали давно, починаючи з Гіппократа. Досить чітко був встановлений наступний зв’язок — перехворів ангіною, а через 2-4 тижнів захворіли суглоби, а ще через 1-2 місяці — серце.
в більшій кількості випадків викликає бактерія — стрептокок. При руйнуванні мигдалин як токсин мікроб виробляє стрептолизин О. Організм бореться зі стрептолізином, виділяючи, в свою чергу — антістрептолізін О (скорочено АСЛО). Кількість цього АСЛО зростає не відразу, а через 3-6 тижнів після ангіни. А тримається рівень досить довго — 6-12 місяців.
Проведемо паралелі — суглоби занепокоїлися через 2-4 тижні після ангіни і рівень ( по розумному — титр) АСЛО теж виріс, але злегка запізнюючись — через 3-6 тижнів. Висновок очевидний — болять суглоби після тонзиліту, значить здавати аналіз на АСЛО.
Тому застосовувати аналіз на АСЛО необхідно виключно при діагностиці гострої ревматичної лихоманки. Інших свідчень до аналізу — немає!
Підозрюємо ревматизм — в лабораторію здавати кров на АСЛО — ДВА рази! Важлива динаміка — наростають / падають. При першому висновок є очевидним — активне запалення викликане стрептококом. При другому — було (!) активне запалення.
Оскільки стрептококи викликають ангіну, скарлатину і гломерулонефрит для уточнення етіології хвороби АСЛО здають і при цих хворобах.
при шкірних стрептококових хворобах — піодермія, рожа — визначати АСЛО в крові безглуздо. Його концентрація підвищена виключно в шкірі, в загальному кровотоці — норма.
2. С-РБ
С-РБ або С-реактивний білок (читається як це-ер-бе) починає виділятися клітинами печінки при бактеріальній інфекції або пошкодженні будь-яких органів. С-РБ зростає і при інфаркті міокарда і при м’язових травмах, при ревматизмі і ревматоїдному артриті, при хвороби Шегрена і системний червоний вовчак. Підвищення настає дуже швидко — через 6-12 годин, але приходить в норму повільніше. С-реактивний білок при і С-реактивний білок при інфаркті міокарда виконують одну функцію — прогнозу, але відрізняються термінами.
За ступенем зростання С-реактивного білка можна судити про активність запального процесу:
- 10-50 мг / л — помірної активності — ремісія ревматичного захворювання, місцева бактеріальна інфекція (цистит, синусит), після операцій, травм, інфаркту, глибокого тромбозу, пухлини, більшість вірусних інфекцій,
- до 100 мг / л — гостре активне запалення — ревматичні захворювання у фазі загострення, гострий інфекційний артрит ,
- вище 100 мг / л — гострабактеріальна інфекція — лобарная пневмонія , сепсис тощо.
Нормальні рівні С-РБ не виключають наявність захворювання прихованого в глибині тканин.
Незначне перевищення даної ревмопроби буває під час вагітності, прийомі гормональних контрацептивів, у новонароджених і немовлят, курців (тому перед аналізом краще не курити), спортсменів і осіб фізичної праці.

3. Ревматоїдний фактор
Якщо в тіло проникає мікроб, то активуються особливі клітини і починають виробляти антитіла. Головна мета антитіла — знищити збудника. Коли в даній програмі відбувається поломка, замість синтезу антитіл до поганих і чужих, організм продукує антитіла до своїх. Захворювання при яких антитіла працюють на супротивника називаються аутоімунними.
Ревматоїдний фактор (РФ) — це вид антитіла проти власних імуноглобулінів G (IgG) . РФ підвищується, в першу чергу, при ревматоїдному артриті (звідси і назва). Доведено, що чим вище показник ревмофактору в крові, тим важче протікає захворювання, важче домогтися ремісії.
Бактеріальний ендокардит , Епштейн-Барр вірусна інфекція, туберкульоз, гепатити , лейкози і інші види пухлин — також підвищують цю ревмопроб.
За рівнем підвищення ревматоїдного фактора можна судити про глибину ушкодження імунної відповіді:
- 25-50 — легкий,
- 51-100 — середній,
- більше 100 — важкий,
Про пакети і не тільки
Лабораторії з метою мотивування до здачі аналізів і полегшення життя лікаря придумали таку річ як «пакет досліджень» . Так ось, щоб не бути банальними ревмопроби почали називати:
-
- ревматологічний скринінг — скринінгом не є зовсім
- просто «ревматологічний »
- Ревма і т.д.
Комбінації аналізів в межах одного пакета можуть бути різноманітними, але трійка — АСЛО, С-РБ і РФ — обов’язкові. Вибір пакета — справа лікаря, який бачив пацієнта, слухав його скарги і точно знає що, куди і чому. Немає сенсу здавати розширений спектр ревмопроб з анти-мітохондріальними і анти-гладком’язовими антитілами при відсутності симптомів. Орієнтир — сам пацієнт, хворий чоловік.
Печінкові проби і ниркові проби також можна об’єднати за принципом «пакетності».
Замість висновків
АСЛО — допомагає виявити ревматизм, РФ — ревматоїдний артрит, С-РБ — запалення як таке. У загальному і цілому ці три показники можуть перевищувати норму при будь-якому запальному захворюванні. Один більше, інший менше. Тому провідну роль у призначенні та розшифровці ревмопроб займає лікар.
Самостійно здавати аналіз на ревмопроби можна тим, у кого діагноз вже встановлений, а тести спрямовані на контроль успішності лікування.
Альфа-2-макроглобулин
Альфа-2-макроглобулин — , непрямий показник фіброзу печінки і пошкодження нирок.
Синоніми:? 2-МГ, alpha-2-macroglobulin,? 2-macroglobulin,? 2M, A2M.
Альфа-2-макроглобулин — це
Альфа-2-макроглобулин — самий великої не іммуноглобуліновий білок плазми , синтезує переважно печінку (гепатоцити), менше макрофаги, фібробласти і клітини наднирників.
Молекулярний вага людського альфа-2-макроглобуліну 720 000 Так. Видаляється з крові печінкою, тими ж механізмами, що й . Складається з 4-х субодиниць по 180 000 Так пов'язаних з 2 парами дисульфідними зв'язками. Представник альфа-2 фракції .
Має високу молекулярну масу, тому не походить через нирковий фільтр і з сечею не виділяється.
Якщо добова втрата білка з сечею перевищує 3,5 мг — обов'язково досліджувати альфа-2-макроглобулин в крові і сечі.
Розростання в печінці сполучної тканини супроводжується значним прискоренням синтезу альфа-2-макроглобуліну.
Функції альфа-2-макроглобуліну в організмі
- обмежує процес згортання крові, розщеплення тромбу, каскади в системах комплементу і запалення
- впливає на процес фібринолізу
- транспортує деякі білки і двовалентні іони (наприклад, )
- змінює хід запальної реакції та імунної відповіді
- знижує імунологічну реактивність, в тому числі під час
- до певної міри може замінювати функцію
Специфічних симптомів дефіциту або надлишку макроглобуліна немає.
Особливості аналізу на альфа-2-макроглобулин
Матеріал для дослідження альфа-2-макроглобуліну:
- сеча
Аналіз на альфа-2-макроглобулин необхідно здавати строго натщесерце, в стані фізичного спокою. Ранкова пробіжка та зарядка підвищують його концентрацію в крові. При взятті крові для аналізу в вертикальному положенні результат а 20% вище, ніж при взятті зразка сидячи.
У дітей рівні альфа-2-макроглобуліну в 2-3 рази вище, ніж у дорослих. У старечому віці повторне підвищення.
Аналіз на альфа-2-макроглобулин призначається
- хронічне запалення в печінці
- неможливість провести біопсію печінки для оцінки стадії фіброзу
- білок і кров у сечі неясного походження
Норма альфа-2-макроглобуліну
- кров — 1,3-3,0 мг / л
- сеча — 0,4-1,6 мг / л
Норми альфа-2-макроглобуліну в крові і сечі не визначені міжнародними стандартами, тому залежать від методики і реактивів, застосовуваних в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
Аналіз на альфа-2-макроглобулин в крові проводять разом з наступними аналізами
- і
- — (, ,, , ), (, , )
- — , і
- альфа-1-антитрипсин
- — , , ліпопротеїни низької щільності,,
- , , глобуліни
Фактори, що впливають на результат аналізу
- знижують — альбумін,інтерлейкін-1
- підвищують — авелізін (стрептокіназа), фізичні вправи, естрогени, гормональні протизаплідні препарати, вагітність,
2 факти про альфа-2-макроглобулин
- в головному мозку хворих з альфа-2-макроглобулин знаходиться в амілоїдних бляшках і пов'язаний з розчиненим бета-амілоїд
- часнапіввиведення 7-8 днів
Причини підвищення рівня альфа-2-макроглобуліну в крові
- хронічні захворювання печінки з фіброзом — оскільки альфа -2-макроглобулин посилено виробляється при розростанні фіброзної тканини і непрямо вказує на активність процесу
- — фінальна стадія фіброзу печінки
- вроджений дефіцит антитрипсину
- хронічна печінкова недостатність
- аутоімунний гепатит
- токсичний гепатит
- лікарський гепатит
- портальна гіпертензія
- хвороба Вільсона-Коновалова
- — хронічна ниркова недостатність, ,, коли з сечею губляться білки малого розміру
- цукровий діабет — чим довше час захворювання, тим вище і рівень альфа-2- макроглобуліна
- і доброякісна гіперплазія простати
Причини зниження рівня альфа-2-макроглобулин
- гострий
- ДВС-синдром
- прееклампсія
- кінцеві стадії — нирковий клубочок не здатний правильно профільтрувати кров, з сечею губляться всі білки — великі і малі (неселективним )
Альфа-2-макроглобулин в сечі
Аналіз альфа-2-макроглобуліну в сечі застосовується для діагностики важких гломерулопатій і відторгнення трансплантата нирки. Чим вище значення білка — тим більше пошкоджений нирковий клубочок і гірше прогноз.
ХГЧ хоріонічний гонадотропін людини
ХГЧ або хоріонічний гонадотропін людини — це гормон плаценти, маркер , один з показників вродженої патології плода і, одночасно, деяких пухлин.
Синоніми: людський хоріонічний гонадотропін, людський хоріогонадотропін, хоріогонадотропін, вільна? -субодиниці ХГЧ , human chorionic gonadotropin, choriogonadotropin, hCG, FBC, Free Beta hCG, Beta hCG.
Хоріонічний гонадотропін людини або ХГЛ — це
білковий гормон, виробляється у величезних кількостях при вагітності і в мінімальних гіпофізом (відділ головного мозку) поза вагітності і у чоловіків.
Складається з 2-х субодиниць — альфа-і бета. Альфа-субодиниця однакова для , і ТТГ, але специфічні властивості хоріонічного гонадотропіну надає бета-субодиниця .
ХГЧ стимулює зростання жовтого тіла , яке в свою чергу виробляє і необхідні для прогресування вагітності. У другому триместрі ХГЧ активує синтез тестостерону в статевих залозах у хлопчиків, впливає на функцію надниркових залоз. Бере участь в імунологічної толерантності плід-матка.
У крові матері присутня як ціла молекула хоріогонадотропін , так і її вільні субодиниці (? І?) І продукти їх розпаду. Біологічно активна тільки ціла молекула ХГЧ.
Продукція ХГЧ починається відразу після запліднення і значно підвищується з моменту імплантації в матку (6-8 день), а перше підвищення в можна виявити вже на 11 день після зачаття. Пік ХГЧ в крові припадає на 12-й тиждень вагітності (початок "роботи" плаценти), потім поступово знижується до 16 тижнів, а після 25 тижнів концентрація стабільна до моменту .
На 7-у добу після пологів ХГЧ повертається в норму.

Наявність бета-субодиниці хоріонічного гонадотропіну в сечі жінки застосовується для діагностики вагітності у вигляді експрес тестів, а також допомагає контролювати правильність розвитку вагітності.
Більш низькі рівні ХГЛ є сигналом , мертвого плоду або загрози аборту. Одночасне підвищення вказує на багатоплідної вагітність або .
Особливості аналізу крові на ХГЧ
Види аналізу на ХГЧ
- ціла молекула (hCG)
- вільна бета-субодиниця (f? hCG)
- в крові
- в сечі
Для діагностики вагітності використовують аналізу на бета- ХГЧ в першому триместрі , а для виявлення вроджених вад — загальний ХГЧ в другому триместрі .
Концентрація не залежить від добового ритму. Проводиться кілька досліджень для визначення динаміки — зростання або зниження. При фізіологічній вагітності рівні ХГЛ в крові матері подвоюються кожні 2 дні.
Перед здачею аналізу крові на ХГЧ можна їсти 8-12 годин, бути в стані відносного спокою, можна пити негазовану воду.
Все аналізи при біохімічному скринінгу в I і II триместрах проводять в одній і тій же лабораторії.
Скринінг першого триместру вагітності включає
- УЗД
- бета-ХГЧ
Скринінг другого триместру вагітності включає
- УЗД
- ХГЧ
Аналіз крові на ХГЧ при вагітності проводиться незалежно від віку, акушерсько-гінекологічного анамнезу, перенесених захворювань і наявності родичів з хромосомними аномаліями!
Показання для аналізу крові на ХГЧ
- діагностика вагітності — затримка менструації більше 10 днів
- діагностика позаматкової вагітності
- в першому триместрі вагітності (11-14 н.б.)
- пренатальний скринінг у другому триместрі вагітності (15-20 н.б.)
- контроль аборту
Норми лХГ в крові, Од / л
-
- діагностика вагітності — більше 500
Норми лХГ в крові при вагітності по тижнях, Од / л
- 5 н.б. — 6 000 — 24 000
- 6 н.б. — 13 500 — 54 000
- 7 н.б. — 20 000 — 80 000
- 8 н.б. — 42 230 — 168 920
- 9 н.б. — 62 500 — 250 000
- 10 н.б. — 58 560 — 234 240
- 11-12 н.б. — 90 000 — 500 000
- 13-24 н.б. — 5 000 — 80 000
- 26-38 н.б. — 3 000 — 15 000
Норма ХГЧ в крові при вагітності не визначена міжнародними стандартами, тому залежить від методики і реактивів, що застосовуються в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
Норма ХГЧ при вагітності
- 0,5 -2 MoM в крові — однакова для всіх лабораторій
Аналіз на хоріонічний гонадотропін проводять разом з наступними дослідженнями
- і
- — (, , , , ), (, , )
- вільнийестріол
- PAPP-A
5 фактів про хоріонічний гонадотропін при вагітності
- молекулярна маса 36,7 кДа
- приблизно 20% интактного ХГЧ виділеного в кров і потрапляє в сечу, залишок метаболізується
- в новонароджених дівчаток рівні ХГЛ вище ніж у хлопчиків
- в крові плоду знаходиться в 50 раз менше ХГЧ, ніж вкрові у матері
- вимірні концентрації ХГЛ і його вільної субодиниці можна знайти в крові і в сечі у 50-70% здорових чоловіків і стоячої не вагітних жінок
Причини зниження ХГЧ під час вагітності
- неправильне визначення терміну вагітності
- позаматкова вагітність — ХГ НЕ наростає так швидко,як при матковій вагітності
- починається аборт — трофобласт виділяє не достатня кількість ХГЧ
- завмерла вагітність
- (II триместр)
- затримка внутрішньоутробного розвитку плода
- хронічна плацентарна недостатність
- внутрішньоутробна загибель плода
Причини підвищеннярівня ХГЧ під час вагітності
- неправильне визначення терміну вагітності
- багатоплідна вагітність
- синдром Едвардса 11-14 тижні вагітності
- синдром Дауна
сore фрагмент? -субодиниці ХГЧ — високочутливий маркер синдрому Дауна плода
ХГЧ поза вагітності
Хоріонічний гонадотропін — ідеальний онкомаркер пухлин з зародкових клітин.
Значення ХГЧ при злоякісних пухлинах значно перевищують норму властиву нормальному терміну вагітності, відсутня зниження після передбачуваної 12-й н. б. А співвідношення між бета-субодиницею і цілої молекулою ХГЧ дозволяє визначати тип пухлини. Аналіз повторюють 3-кратно протягом 2-х тижнів. Контроль через 4-8 тижнів після операції, а нормалізація — через 6 місяців.
Причини підвищення ХГЧ поза вагітності
- повний і частковий міхурово занесення
- інвазивний міхурово занесення
- епітеліоїдна трофобластическая пухлина
- хоріокарцінома яєчника або плаценти
- трофобластичнийпухлина на місці плаценти
- пухлини яєчка
- остеосаркоми
Ревмопроби аналізи, норма, розшифровка
Ревмопроби — група досліджень крові з метою діагностики та контролю лікування запальних захворювань сполучної тканини. Оскільки найбільш частою хворобою даної групи є ревматизм (по науковому — гостра ревматична лихоманка) і аналізи покликані діагностувати ревматичні хвороби, то і проби названі відповідно — ревматоїдні .
Метою проведення ревмопроб є встановлення факту наявності або відсутності запального процесу, а також встановлення збудника (якщо він є) і місця пошкодження.
Кількість ревматичних захворювань досягає 100, але ревмопроби націлені, в першу чергу, на найбільш часті:
- хвороба Бехтєрєва ()
Ревмопроби спрямовані на виявлення імунних аутоімунних (системний червоний вовчак, , системна ) захворювань, васкулітів (генералізованої поразкисудин — , ) і дегенеративних (остеоартроз) і інфекційних (реактивний артрит).
Коли призначаються ревмопроби?
- біль в суглобі або суглобах — перший і найбільш помітний симптом ревматичного захворювання
- біль в спині , особливо в нижній її частині
- набряклість, тугоподвижность, ломота в суглобах
- симптоми з боку кістково-м'язової системи, зв'язкового апарату,
- підвищення температури тіла, коли причину встановити не вдається — часто більше 2 тижнів
- головний біль, який не купірується знеболюючими (тут підозрюється васкуліт)
- наявність хвороб сполучної тканини для оцінки активностіпроцесу і прогнозу — системний червоний вовчак, , ревматоїдний артрит.
Що входить в ревмопроби ?
У стандартний спектр ревмопроб входять три аналізу:
- — РФ
Але, оскільки ревматоїдні захворювання мають імунний або аутоімунний генез, зачіпають обмінні процеси в печінці, то кількість аналізів з групи ревмопроб можна доповнити :
- з — зміна числа нейрофілів / лімфоцитів — яскравий маркер запалення при інфекціях
- — швидкість осідання — непрямий показник кількості , тобто запалення,
- сечова кислота — дуже актуальне дослідження при підозрі на подагру,
- і його фракції — і глобуліни, а також їх співвідношення,
- циркулюючі імунні комплекси (ЦВК) — з'єднання ушкоджують деякі види клітин
- різні види антитіл до клітинних органел — анти-нуклеарні антитіла, , антитіла до кардіоліпіну і так далі.
Насправді кількість антитіл з останнього пункту дуже велика і специфічність досить вузька, що робить їх масове використання нераціональним.
Норми ревмопроб
АСЛО — до 200 kIU / l + динаміка за тиждень
С-РБ — до 7 мг / л
РФ — до 30 МЕдмл
Ревматологічний скринінг
Ревматологічний скринінг — активне застосування ревмопроб з метою раннього виявлення ревматологической патології.
Для того щоб чогось назватися скринінгом потрібно бути дешевим і показовим в плані постановки діагнозу.
Розберемося з ціною. Виводити досить складне дослідження в ранг масового, на рівень всім відомого загального аналізу крові — не раціонально в матеріальному плані. Ну, просто дорого при кожному відвідуванні лікаря крім стандартних аналізу крові, сечі робити ще і імунологічні дослідження. Коли будуть показання написані вище — тоді, звичайно, будь ласка.
АСЛО, С-РБ і РФ — високоспецифічні маркери запального імунного процесу. Але, відповісти на питання про місце розташування цього запалення і характер вони не можуть. Так що ревмопроби не можуть бути скринінгом.
Розшифровка ревмопроби
1. Антистрептолізин — АСЛО
Історично так склалося, що гостру ревматичну лихоманку знали давно, починаючи з Гіппократа. Досить чітко була встановлена наступна зв'язок — перехворів ангіною, а через 2-4 тижнів захворіли суглоби, а ще через 1-2 місяці — серце.
Ангіну в більшій кількості випадків викликає бактерія — стрептокок. При руйнуванні мигдалин як токсин мікроб виробляє стрептолизин О. Організм бореться зі стрептолізин, виділяючи, в свою чергу — антістрептолізін О (скорочено АСЛО). Кількість цього АСЛО зростає не відразу, а через 3-6 тижнів після ангіни. А тримається рівень досить довго — 6-12 місяців.
Проведемо паралелі — суглоби занепокоївся через 2-4 тижні після ангіни і рівень ( по розумному — титр) АСЛО теж виріс, але злегка запізнюючись — через 3-6 тижнів. Висновок очевидний — болять суглоби після тонзиліту, значить здавати аналіз на АСЛО.
Тому застосовувати аналіз на АСЛО необхідно виключно при діагностиці гострої ревматичної лихоманки. Інших свідчень до аналізу — немає!
Підозрюємо ревматизм — в лабораторію здавати на АСЛО — ДВА рази! Важлива динаміка — наростають / падають. При першому висновок є очевидним — активне запалення викликане стрептококом. При другому — було (!) Активне запалення.
Оскільки стрептококи викликають ангіну, скарлатину і гломерулонефрит для уточнення етіології хвороби АСЛО здають і при цих хворобах.
при шкірних стрептококових хворобах — піодермія, рожа — визначати АСЛО в крові безглуздо. Його концентрація підвищена виключно в шкірі, в загальному кровотоці — норма.
2. З-РБ
С-РБ або С-реактивний білок (читається як це-ер-бе) починає виділятися клітинами печінки при бактеріальної інфекції або пошкодженні будь-яких органів. З-РБ зростає і при інфаркті міокарда і при м'язових травмах, при ревматизмі і ревматоїдному артриті, при і системний червоний вовчак. Підвищення настає дуже швидко — через 6-12 годин, але приходить в норму повільніше. і виконують одну функцію — прогнозу, але відрізняються термінами.
За ступенем зростання С-реактивного білка можна судити про активність запального процесу:
- 10-50 мг / л — помірною активності — ремісія ревматичного захворювання, місцева бактеріальна інфекція (цистит, синусит), після операцій, травм, інфаркту, глибокого тромбозу, пухлини, більшість вірусних інфекцій,
- до 100 мг / л — гостре активну запалення — ревматичні захворювання у фазі загострення, гострий ,
- вище 100 мг / л — гострабактеріальна інфекція — лобарная , сепсис тощо.
Нормальні рівні С-РБ не виключають наявність захворювання прихованого в глибині тканин.
Незначне перевищення даної ревмопроби буває під час вагітності, прийомі гормональних контрацептивів, у новонароджених і немовлят, курців (тому перед аналізом краще не курити), спортсменів і осіб фізичної праці.
3. Ревматоїдний фактор
Якщо в тіло проникає мікроб, то активуються особливі клітини і починають виробляти антитіла. Головна мета антитіла — знищити збудника. Коли в даній програмі відбувається поломка, замість синтезу антитіл до поганих і чужим, організм продукує антитіла до своїх. Захворювання при яких антитіла працюють на супротивника називаються аутоімунними.
Ревматоїдний фактор (РФ) — це вид антитіла проти власних імуноглобулінів G (IgG) . РФ підвищується, в першу чергу, при ревматоїдному артриті (звідси і назва). Доведено, що чим вище показник ревмофактор в крові, тим важче протікає захворювання, важче домогтися ремісії.
, Епштейн-Барр вірусна інфекція, туберкульоз, , і інші види пухлин — також підвищують цю ревмопроб.
За рівнем підвищення ревматоїдного фактора можна судити про глибину ушкодження імунної відповіді:
- 25-50 — легкий,
- 51-100 — середній,
- більше 100 — важкий,
Про пакетах і не тільки
Лабораторії з метою мотивування до здачі аналізів і полегшення життя лікаря придумали таку річ як «пакет досліджень» . Так ось, щоб не бути банальними ревмопроби почали називати:
- ревматологічний скринінг — скринінгом не є зовсім
- просто «ревматологічний »
- Ревма і т.д.
Комбінації аналізів в межах одного пакета можуть бути самими різними, але трійка — АСЛО, С-РБ і РФ — обов'язкові. Вибір пакета — справа лікаря, який бачив пацієнта, слухав його скарги і точно знає що, куди і чому. Немає сенсу здавати розширений спектр ревмопроб з анти-мітохондріальними і анти-гладком'язовими антитілами при відсутності симптомів. Орієнтир — сам пацієнт, хворий чоловік.
і також можна об'єднати за принципом «пакетности».
Замість висновків
АСЛО — допомагає виявити ревматизм, РФ — ревматоїдний артрит, С-РБ — запалення як таке. У загальному і цілому ці три показники можуть перевищувати норму при будь-якому запальному захворюванні. Один більше, інший менше. Тому провідну роль у призначенні та розшифровці ревмопроб займає лікар.
Самостійно здавати аналіз на ревмопроби можна тим, у кого діагноз вже встановлений, а тести спрямовані на контроль успішності лікування.
ГГТ — гама-глутамілтрансфераза
ГГТ або гама-глутамілтрансфераза — чутливий показник уповільненої просування жовчі в печінці в жовчовивідних шляхах, а також хронічного алкоголізму.
Аналіз на ГГТ входить в п'ятірку стандартних . Про печінкових пробах у дітей читай , у вагітних — .
ГГТ — це
фермент переносить амінокислоти в клітинах організму. ГГТ широко представлена у всіх органах з активними процесами абсорбції і секреції, тобто поглинання і виділення — в нирках, , печінки, простаті, селезінці, серці, головному мозку.
Всередині клітини печінки (гепатоците) ГГТ розташована в ЕПР — міні-конвеєрі за яким рухаються ферменти, в клітинах жовчовивідних шляхів ГГТ знаходиться на поверхні клітинної мембрани. Тому ГГТ — це маркер застою жовчі, в меншій мірі ушкодження печінки, при якому все одно пасаж жовчі сповільнюється .
Наявність ферменту в простаті пояснює той факт, що у чоловіків норма ГГТ в 1,5 рази вище ніж у жінок .
В нирках ГГТ найбільше, але вона не є показником хвороби нирок. Чому? Тому, що в знаходиться переважно ГГТ з печінки. А нирковий ГГТ може з'являтися в сечі, але не в крові.
Аналіз на ГГТ призначається:
- при появі жовтяниці, нудоти, блювоти, свербежу, потемніння сечі, знебарвлення калу і швидкої стомлюваності — потрібно здати аналіз на ГГТ і лужну фосфатазу для діагностики застою жовчі
- діагностика хронічного алкоголізму і контроль абстиненції — утримання від алкоголю
- з метою контролю успішності лікування печінкової патології
Норми ГГТ в крові в Од / л
- новонароджені 20-200
- діти до 1 року 6-60
- діти від 1 до 15 років 6-23
- від 15 до 110 років
- чоловіки 8-55
- жінки 8-38
Пам'ятайте, що у кожної лабораторії, а точніше у лабораторного обладнання та реактивів є «свої» норми. У бланку лабораторного дослідження вони йдуть в графі — референсні значення або норма.
Ще однією одиницею виміру ГГТ є? Kat / l або мкат / л — це мікро катав на літр. Перерахувати досить просто, оскільки 1 Од / л = 0,0167 мкат / л.
5 фактів про ГГТ
1. у новонароджених рівень ГГТ в 5 разів вище материнського, але у них переважним джерелом ГГТ є плацента , а потім активно «включається» в роботу печінку
2. активність ГГТ в клітинах печінки, а точніше жовчовивідних шляхів , в 10 разів вище ніж в крові
3. існують расові відмінності норми ГГТ в крові — у афроамериканців вона в 2 рази вище
4. час напіврозпаду — 7-10 днів, але підвищення ГГТ після зловживання алкоголю триває 26 днів
5. алкоголь активує синтез ГГТ , тому фермент є покажчиком алкоголізму
Навіщо визначати рівень ГГТ?
- для діагностики та правильного лікування захворювань печінки, особливо тих, які супроводжуються уповільненням виведення жовчі —
Що впливає на результат аналізу?
- ожиріння і низька фізична активність підвищують ГГТ
- прийом препаратів згущують жовч або знижують швидкість її виведення — фенобарбітал, гепарин, фуросемід, фенітоїн
- куріння збільшує ГГТ
- низька фізична активність знижує рівень ферменту
Причини підвищення ГГТ
1. — при вірусному захворюванні печінки просування жовчі по жовчовивідних шляхах знижується, що веде до холестазу і зростання ГГТ. Збільшення перевищує норму в 2-5 разів. При хронічному вірусному гепатиті збільшується в 6 разів, іноді навіть більше ніж і . Співвідношення ГГТ / АСТ досягає показників 1-3.
2. постгепатіческой — зростання ГГТ не перевищує 1,5 рази.
3. алкогольне ушкодження печінки і а . При хронічному алкоголізмі ГГТ збільшується в 10 разів, а співвідношення ГГТ / АСТ становить близько 6, що дає можливість відрізнити дану патологію від хронічного вірусного гепатиту (див. Пункт 1).
4. алкоголний цироз печінки — ГГТ збільшує в 7 разів.
5. механічесская жовтяниця — закупорка або порушення пасажу жовчі і зростання внутрипротокового тиску підвищують ГГТ в 10 разів.
6. помірно висока ГГТ буває при стеатоз печінки і безжовтяничних формах холелітіазу, гострому холециститі, інфекційному мононуклеозі.
7. токсичне ушкодження печінки, токсичний гепатит, важкі отруєння (наприклад, блідою поганкою, мухомором) збільшують ГГТ більш ніж в 10 разів, але при цих захворюваннях на першому плані виступає .
8. і метастази в неї, , , пухлина головки підшлункової залози (в 5-15 разів), гіпертиреоз, цукровий діабет, ревматоїдний артрит, хронічне обструктивне захворювання легенів.
Причини зниження ГГТ
- утримання від алкоголю призводять до нормалізації і зниженні ГГТ в крові , відсутня стимулятор посиленого синтезу ГГТ
- вегетаріанство і фізична діяльність
- — знижена активність щитовидної залози, коли всі обмінні процеси в організму сповільнюються
- гормональні контрацептиви, клофібрат знижують показник ГГТ
Аналіз на ГГТ повинен оцінюватися в комплексі з іншими дослідженнями. , , , , , разом з ГГТ розкажуть про стан біохімічних процесів у печінці.
Для більш якісної розшифровки аналізу на ГГТ потрібно враховувати її співвідношення з іншими ферментами.