Можуть зустрічатися первинні пухлини з елементів печінкової тканини і вторинні — метастатичні. До первинних пухлин печінки відносяться епітеліальні (рак) і сполучнотканинні (саркома). До рідкісних первинним пухлин відносяться меланома і ектопічна хоріонепітеліома печінки. Частота первинного раку печінки в різних країнах неоднакова. Так, в Америці і країнах Європи він діагностується рідко, а в країнах Африки і північно-західних Азії — досить часто. Захворюваність в Уганді і Японії дорівнює 15 на 100 тис. Населення. У Росії захворюваність на рак печінки низька і лише в Тюменській області вона сягає 8,7 на 100 тис. Населення. Питома вага раку печінки серед усіх злоякісних захворювань становить 1-2%. Чоловіки хворіють частіше, ніж жінки (3: 1). Найбільш часто захворювання зустрічається у віці 50-70 років.
Етіологія раку печінки
Значну роль в розвитку первинного раку печінки відводять афлотоксину — продукту життєдіяльності цвілевих грибів (Aspergillus flavus), який вражає продукти харчування (зерно, борошно та ін). Останнім часом до канцерогенних чинників відносять вірусний гепатит В. Для профілактики вірусного гепатиту В, в тому числі раку печінки, пропонують проводити вакцинацію населення. Встановлено залежність між частотою розвитку раку печінки і зростанням захворюваності на опісторхоз. Наявність паразитів в жовчовивідних шляхах (котяча двуустка, лямблії) призводить до проліферації епітелію проток і появи аденоматозних розростань. Первинний рак печінки розвивається на тлі цирозу або хронічних захворювань печінки.
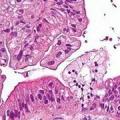
Патологічна анатомія раку печінки
Найчастіше уражається права частка печінки. Як правило, первинний рак печінки є окремий вузол або конгломерат великих вузлів. Гістологічно розрізняють гепатоцелюлярний (що виходить із паренхіми печінки) і холангіоцеллюлярний (з епітелію жовчних проток) рак. Найчастіше зустрічається гепатоцелюлярний рак. Метастазування при первинному раку печінки відбувається лімфогенним шляхом -в регіонарні лімфатичні вузли (перикардіальні, наддіафрагмальние, печінкові, заочеревинні) і гематогенним шляхом — найчастіше в кістки, легені, селезінку, нирки, зрідка в молочну залозу. При контактному проростання пухлина зазвичай поширюється у напрямку до дванадцятипалій кишці. Метастази в кістках можуть бути першим і єдиним проявом раку печінки. Вони виявляються задовго до появи локальних симптомів і виявлення первинного пухлинного вогнища.
Клініка раку печінки
Клініка складається із загальних симптомів, викликаних пухлинної інтоксикацією (слабкість, втрата апетиту, анемія і т.д.), і локальних (біль і відчуття тяжкості в правому підребер'ї) . Ряд клінічних ознак обумовлений явищами портальногозастою (спленомегалія, асцит, кровотеча з вен стравоходу і т.д.). З клінічної точки зору ймовірними ознаками ураження печінки раковим процесом є наступні: 1) прогресуюче збільшення печінки, ущільнення її консистенції, нерівна поверхня внаслідок множинних вузлів, 2) наявність великого солитарного вузла печінки у хворих на цироз, 3) швидке зростання солитарного вузла у пацієнта, чи не страждає на цироз, 4) цироз зі злоякісним початком або ускладнення цирозу, 5) мимовільне внутрішня кровотеча, 6) гепатомегалия і асцит свідчать про наявність карциноми, але вже на пізній стадії розвитку.
Виділяють наступні клінічні форми захворювання:
1) гепатомегаліческую. Її виявляють приблизно у половини хворих. Хворі скаржаться на постійну, поступово підсилюється біль у правому підребер'ї. Найбільш характерним симптомом є швидке збільшення печінки,
2) жовтяничну. Характеризується швидко наростаючою жовтяницею, шкірним свербінням. Швидко настає летальний результат,
3) гарячкову. Клінічна картина нагадує таку при інфекційному захворюванні або сепсисі,
4) асцитичну. Характеризується швидким накопиченням асцитичної рідини в черевній порожнині, задишкою,
5) гостру абдоминальную. Протікає по типу гострого хірургічного захворювання черевної порожнини, що часто пов'язано з розривом розпадається пухлинного вузла,
6) метастатичну. На перший план виступають симптоми, які свідчать про поразку інших органів — легень, кісток.
Діагностика раку печінки
Діагностика первинного раку печінки ґрунтується на вивченні скарги, анамнезу і даних обстеження хворого. У пацієнтів, які страждають на рак печінки, відзначаються анемія і лейкоцитоз. У сироватці крові виражена гіпопротеїнемія, знижено співвідношення між альбумінами і глобулінами. Невелике збільшення активності трансамінази і альдолази в плазмі крові спостерігаються у 50% хворих. Протромбіновий показник знижується нижче 75% у 1/3 хворих. У хворих на первинний рак печінки спостерігається більш-менш виражена гіпоглікемія і збільшення вмісту лужної фосфатази. Проба з затримкою бромсульфонфталеіна позитивна майже у всіх хворих. Одним з методів лабораторної діагностики раку печінки є визначення вмісту альфа-фетопротеїну в сироватці крові. Рентгенографія печінки в значній кількості випадків дає задовільні результати. Правда, за допомогою простої рентгенографії не завжди вдається виявити пухлини маленьких розмірів, особливо якщо вони розташовані центрально в товщі паренхіми печінки або на її нижній поверхні. За рентгенівському знімку можна встановити лише факт наявності пухлини, але не її природу. Після накладення пневмоперитонеума діагностична цінність рентгенографії збільшується. У хворих з підозрою на карциному печінки проводять рентгенографічне дослідження легких, органів травного каналу, кісток таза з метою виявлення метастазів. Спленопортографія дає добре контрастіруемое зображення печінки за умови заповнення контрастною речовиною печінки. На позитивних рентгенограмах пухлина печінки визначається як ефект заповнення контрастною речовиною. Артеріоі флебографія печінки мають ряд недоліків, в зв'язку з чим їх використовують рідко. Одним з істотних діагностичних досліджень є пункційна біопсія печінки під ультразвуковим контролем. Протипоказаннями до пункції є порушення згортання крові, тяжкий загальний стан хворого.
При лапароскопії з найбільшим ступенем ймовірності про ракове ураження печінки свідчать наступні симптоми: стеаринові плями на поверхні печінки, тверді або псевдокістозного білясті вузли, єдина пухлинна маса з багаточасточкові, .Іноді псевдокістозного поверхнею. Сканування печінки (дослідження за допомогою радіоактивного золота і бенгал-роз 13'I дає можливість визначити розміри печінки, виявити ділянки з відсутністю або зниженим вмістом ізотопу (пухлинний вузол). Ультразвукова діагностика виявляє дифузне збільшення печінки, множинні вузли або одиночний вузол. Комп'ютерна томографія дає уявлення про структуру печінкової паренхіми, наявність в ній вузлів і їх характер.
Класифікація раку печінки
Класифікація за системою TNM первинного гепатоцелюллярного і холангіоцелюллярного раку n
Т — первинна пухлина: Т 0 — первинна пухлина не визначається,
T 1 — солітарна пухлина діаметром до 2 см в найбільшому вимірі без інвазії в судини,
Т 2 — солітарна пухлина діаметром до 2 см в найбільшому вимірі з інвазією в судини або множинні пухлини, обмежені однією часткою діаметром до 2 см в найбільшому вимірі, без інвазії в судини, абосолітарна пухлина діаметром більше 2 см в найбільшому вимірі без інвазії в судини,
Т 3 — солітарна пухлина діаметром більше 2 см в найбільшому вимірі з інвазією в судини або множинні пухлини, обмежені однією часткою діаметром до 2 см в найбільшому вимірі, з інвазією в судини, або множинні пухлини, обмежені однією частиною, діаметром більше 2 см в найбільшому вимірі, з інвазією в судини або без неї,
Т 4 — множинні пухлини в обох частках печінки або пухлина, яка вражає основну гілку ворітної або печінкової вени,
Т X — недостатньо даних для визначення первинної пухлини.
N — регіонарні лімфатичні вузли:
N 0 — немає ознак ураження регіонарних лімфатичних вузлів,
N 1 — метастази в регіонарних лімфатичних вузлах,
N X — недостатньо даних для оцінки регіонарних лімфатичних вузлів.
М — віддалені метастази:
М 0 — немає ознак віддалених метастазів,
М 1 -є віддалені метастази,
М X — недостатньо даних для оцінки віддалених метастазів.
G — патогістологічна диференціювання:
G 1 — високий ступінь диференціювання,
G 2 — середня ступінь диференціювання,
G 3 — низький ступінь диференціювання,
G 4 — недиференційована пухлина, G X — ступінь диференціювання пухлини не може бути визначена.
Групування за стадіями: стадія I — T 1 N 0 М 0 ,
стадія II — Т 2 N 0 М 0 ,
стадія III — Т 1 2 N 1 М 0-1 T 3 N 0-1 М 0 ,
стадія IVA — Т 4 , будь-яка категорія N М 0 ,
стадія IVB — будь-яка категорія Т, будь-яка категорія NM 1 .
Новини по темі:
 Звіт про власну розробку надали співробітники Дослідницького лікарняного центру, розташованого і успішно діє на базі Монреальського університету. Біогель, призначений для ін'єкцій безпосередньо в місце скупчення ракових клітин (пухлина), здатний пригнічувати подальше розмноження таких. У поєднанні
Звіт про власну розробку надали співробітники Дослідницького лікарняного центру, розташованого і успішно діє на базі Монреальського університету. Біогель, призначений для ін'єкцій безпосередньо в місце скупчення ракових клітин (пухлина), здатний пригнічувати подальше розмноження таких. У поєднанні  Корисні властивості даного вітаміну для організму людини доведені і активно використовуються в області медицини вже довгі роки. Як правило, ми сприймаємо його як засіб профілактики, однак недавні дослідження говорять і про лікувальні можливості цього компонента в області онкології. Колоректальний рак посідає третє місце
Корисні властивості даного вітаміну для організму людини доведені і активно використовуються в області медицини вже довгі роки. Як правило, ми сприймаємо його як засіб профілактики, однак недавні дослідження говорять і про лікувальні можливості цього компонента в області онкології. Колоректальний рак посідає третє місце  Казала мені мама: Не дивися з ранку до ночі телевізор! — Ця знаменита фраза може стати більш ніж актуальною для літніх людей. Справа в тому, що недавнє дослідження співробітників Національного онкологічного інституту показало: регулярний тривалий перегляд телебачення завдає здоров'ю відчутної шкоди. В рамках даної робіт
Казала мені мама: Не дивися з ранку до ночі телевізор! — Ця знаменита фраза може стати більш ніж актуальною для літніх людей. Справа в тому, що недавнє дослідження співробітників Національного онкологічного інституту показало: регулярний тривалий перегляд телебачення завдає здоров'ю відчутної шкоди. В рамках даної робіт  Невже небезпечним онкологічним захворюванням можна заразитися? Фантастика? Ні, цілком обгрунтована клінічною практикою реальність. Втім, зареєстроване колумбійської клінікою зараження сталося не від людини до людини, а від паразита. Медичний заклад в місті Медельїн прийняло чоловіка з множинними скаргами. Пац
Невже небезпечним онкологічним захворюванням можна заразитися? Фантастика? Ні, цілком обгрунтована клінічною практикою реальність. Втім, зареєстроване колумбійської клінікою зараження сталося не від людини до людини, а від паразита. Медичний заклад в місті Медельїн прийняло чоловіка з множинними скаргами. Пац