Серед гематосарком лімфогранулематоз по частоті займає перше місце, складаючи 40% випадків. Лімфогранулематоз хворіють люди будь-якого віку, дещо частіше чоловіки. Піки захворюваності спостерігаються в 16-35 років і у віці старше 55 років. Захворюваність на лімфогранулематоз становить 1,7-2,5 на 100 тис. Населення.
Етіологія лімфогранулематозу
Найбільш поширеною є теорія пухлинного походження лімфогранулематозу. Вважається, що злоякісна трансформація відбувається на рівні макрофагів, а так як ці клітини є практично у всіх тканинних структурах організму, то лімфогранулематоз може виникнути в будь-якому органі чи тканині. Деякі автори імовірною причиною захворювання вважають вірус Епстайна- Барра, відзначаючи підвищення його титру в сім'ях, члени яких страждають на лімфогранулематоз.
Патологічна анатомія лімфогранулематозу
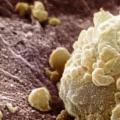
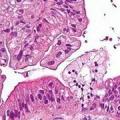
Морфологічно лімфогранулематоз характеризується гранулематозним будовою лімфоїдної тканини, наявністю гігантських багатоядерних клітин Березовського-Штернберга. Відповідно до Міжнародної морфологічної класифікації лімфогранулематозу, розрізняють 4 гістологічних варіанту захворювання: лимфоидное переважання (або лімфогістіоцитарні лімфогранулематоз), нодулярний (вузлуватий) склероз, смешанноклеточний лімфогранулематоз, лимфоидное придушення (або виснаження) за типом дифузного фіброзу або по так званій ретикулярній типу. Найбільш часто патологічний процес виникає в одному з лімфатичних вузлів шиї та потім поширюється по лімфатичної системи. Більш ніж у 30% хворих спостерігається гематогенна дисемінація.
Клініка лімфогранулематозу
Найхарактернішою ознакою захворювання є збільшення лімфатичних вузлів — лімфаденопатія. Спочатку вона носить односторонній, локальний характер, проте з часом до процесу залучаються сусідні групи лімфатичних вузлів, інші тканини і органи. Лімфатичні вузли різних розмірів (зазвичай діаметром більше 1 см), не зливаються між собою і з навколишніми тканинами, шкіра над ними не змінена. При прогресуванні захворювання лімфатичні вузли утворюють значних розмірів конгломерати, але розпад і утворення свищів не характерні. Приблизно у 50% хворих лімфаденопатія поєднується із загальними симптомами: гіпертермією, пітливістю, шкірним свербінням, втратою маси тіла. Поразка селезінки відзначається майже у 80% хворих (навіть у пацієнтів, яким клінічно виставляють I-II стадію захворювання, у 30% хворих є приховане ураження селезінки). Зазвичай спленомегалія прилімфогранулематозі не супроводжується гиперспленизмом. Залучення до процесу печінки встановлюють на розтині у 50% хворих, при цьому вона не завжди збільшена. У 10-15% хворих може спостерігатися жовтяниця. Поразка кісток виявляється відносно пізно і єдиним симптомом може бути оссалгія. Клініка ураження шлунка нагадує картину виразкової хвороби. Інші локалізації лімфогранулематозу (щитовидна і молочна залози, статеві органи та ін.) Спостерігаються рідко. Зміни в ЦНС зазвичай мають вторинний характер (компресійний), проте можливо і специфічне ураження. Оперізуючий лишай прилімфогранулематозі зустрічається в 2 рази частіше і значно обтяжує стан хворих. Найімовірніше, це пов'язано з придушенням імунітету.
Діагностика лімфогранулематозу
Діагностика лімфогранулематозу базується на результатах морфологічного дослідження. Патогномонічний ознака захворювання — клітини Березовского- Штернберга. Перевагу слід віддавати інцизійна біопсії з наступним гістологічним дослідженням. Лімфатичний вузол для біопсії слід вибирати з урахуванням того, що за ступенем інформативності найнадійнішим є найбільш «старий», потім в порядку спадання ступеня — самий щільний, найболючіше, найбільший і т.д. По можливості слід проводити біопсію на шиї, а не в пахвовій або в паховій області. Специфічних для лімфогранулематозу гематологічних змін не спостерігається. Підвищення ж ШОЕ може досягати значній мірі і зазвичай відображає так звану біологічну активність процесу. Для встановлення діагнозу лімфогранулематозу недостатньо одного анамнезу, огляду і навіть гістологічної верифікації захворювання. Необхідний весь комплекс досліджень (див. Лімфосаркома).
Детальніше слід зупинитися на лапаротоміі.Еслі до 80-х років цього століття спленектомію вважали мало не обов'язковою для встановлення діагнозу і лікування лімфогранулематозу, то в даний час показання до неї звужуються. За даними інституту П.А.Герцена, сканування селезінки за допомогою колоїдних радіоактивних ізотопів, селективна ангіографія в комплексі з прямою лімфографією дозволяють судити про поразку селезінки або його відсутності з точністю до 95-100%. Якщо дані спеціальних методів дослідження сумнівні або суперечливі, то показана лапаротомія з спленектомія, біопсією печінки і заочеревинних лімфатичних вузлів.
Для лімфогранулематозу характерні своєрідне порушення імунітету у вигляді різкого випадання або пригнічення шкірних реакцій уповільненого типу (проби з туберкуліном і ДНХБ), зменшення абсолютного і відносного числа Тлимфоцитов. У той же час здатність до утворення антитіл зберігається. Кількість антитіл зменшується лише в термінальних стадіях захворювання. Лихоманка при лімфогранулематозі є результатом викиду протофунгінов, які придушуються препаратами бутадіоновая ряду. Цей факт можна використовувати для диференціальної діагностики.