Атеросклероз відноситься до хронічних захворювань серцево-судинної системи, при якому відзначаються патологічні зміни в кровоносних судинах: як магістрального типу, так і в периферичних артеріях і венах. Патологія характеризується утворенням додаткової тканини (появою атеросклеротичних бляшок) на стінках судин, що призводить до звуження просвіту в артерії і порушення нормальної течії крові до органів і тканин.
Атеросклероз найчастіше виникає у осіб середнього і літнього віку, переважно чоловіків , і є наслідком малорухливого способу життя, неправильного режиму харчування, наявності стресових ситуацій і цілого ряду інших факторів, які пов'язані як з поведінкою пацієнта, так і з наявністю в анамнезі супутніх захворювань.
Основною причиною розвитку атеросклерозу є підвищені показники холестерину в крові і порушення його нормального обміну в організмі.
 В результаті розвитку атеросклерозу і порушення нормального кровообігу життєво важливих органів виникають такі грізні захворювання, як інсульт, інфаркт, ішемічна хвороба серця (ішемічні ушкодження серцевого м'яза) та інші, які часто призводять до інвалідизації або смерті.
В результаті розвитку атеросклерозу і порушення нормального кровообігу життєво важливих органів виникають такі грізні захворювання, як інсульт, інфаркт, ішемічна хвороба серця (ішемічні ушкодження серцевого м'яза) та інші, які часто призводять до інвалідизації або смерті.
В основі розвитку атеросклерозу лежить порушення обмінних процесів, що провокують патологічні зміни судинної стінки і порушення її звичної функції.
Розрізняють форми атеросклерозу в залежності від локалізації, розвитку ускладнень і прогнозу на одужання. Так, наприклад, атеросклероз судин серцевого м'яза носить назву ішемічної хвороби серця і часто є причиною розвитку вад серця, інфаркту міокарда, серцевої недостатності.
Причини і фактори ризику
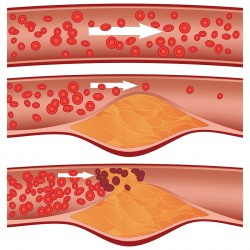
Виникнення атеросклерозу викликають накопичене на внутрішніх стінках кровоносних судин холестерин і органічні жири, які мають вигляд нальоту або бляшок. Паралельно спостерігається ущільнення судин, втрата еластичності і тонусу судинної стінки, і в результаті розвивається обструкція (зменшення фізіологічного просвіту) судини. Внаслідок цього процесу зменшується доступ крові до всіх органів і тканин. А при наявності патологічних станів, пов'язаних зі згортанням крові, існує висока ймовірність розвитку тромбів з наступною тромбоемболією.
Що саме призводить до цих змін, досконально не вивчено. За однією з версій в основі захворювання лежить наявність інфекції в організмі (хламідії і цитомегаловірус). На цю теорію вказує той факт, що при імунному аналізі у хворих з атеросклерозом виявляються антитіла до цих збудників.
Крім провокують розвиток захворювання патогенетичних і етіологічних факторів, існує ряд причин, які сприяють підвищенню холестерину в крові. Порушення ліпідного обміну, в свою чергу, веде до появи бляшок холестеринів на стінках судин і подальшого розвитку атеросклерозу.
Фактори ризику розвитку атеросклерозу:
- Статева приналежність. У представників сильної статі ймовірність розвитку атеросклерозу набагато вище, ніж у жінок. Перші ознаки цього захворювання у них з'являються у віці 45 років або раніше. Якщо говорити про жінок, то прояв даної патології можна спостерігати з 55-річного віку. Цей факт пояснюється тим, що естрогени і ліпопротеїди зі зниженим рівнем щільності беруть активну участь в обміні холестерину.
- Вік, який відноситься до природних факторів. З віковими змінами організму відбувається і збільшення атеросклеротичних проявів.
- Генетична схильність також є однією з причин формування захворювання. Це пов'язано з тим, що досить важливі функції в процесі розвитку атеросклерозу належать рівню гормонального фону, спадкової дісліпопротеідеміі (порушення ліпідного профілю плазми) і активності імунної системи. У групі ризику знаходяться люди, які мають близькі родичі страждають цим захворюванням.
- Обтяжений анамнез. Перенесені інсульти, інфаркти, наявність цукрового діабету підвищують ризик розвитку атеросклерозу.
- Наявність шкідливих звичок, основною з яких є куріння. Крім загального шкоди організму, воно провокує розвиток нових або суттєво ускладнює протягом вже існуючих хвороб. До таких захворювань належить і атеросклероз. Тому якщо людина хоче мати здорові судини — йому треба обов'язково кинути палити.
З алкоголем справи йдуть трохи інакше: ступінь негативного впливу на хворобу прямо пропорційна кількості випитого напою. Вживаючи невеликі дози алкоголю (до 50 мг міцного напою, наприклад, коньяку) людина проводить своєрідну профілактику атеросклерозу. Але в той же час при систематичному вживанні спиртного може виникнути алкогольна залежність, починають формуватися захворювання печінки, самим грізним з яких є цироз. Науково доведено, що великі дози алкоголю, навпаки, провокують прискорення розвитку атеросклерозу.
- Конституція. Велика вага, що переходить в ожиріння як захворювання, сприяє розвитку цієї патології. Як одне з ускладнень надмірної ваги може розвиватися діабет, що характеризується порушенням трофічних і обмінних процесів.
- Спосіб життя. Малорухливий спосіб життя, гіподинамія, схильність до стресів і емоційна лабільність також є сприятливими факторами в розвитку атеросклерозу.
- Неправильне харчування відноситься до основних факторів ризику. Вживання їжі повинно бути раціональним і відповідати потребам і енергетичним витратам. На розвиток атеросклерозу великий вплив надає вживання жирної їжі, багатої природним холестерином і жирними кислотами.
Холестерин і атеросклероз
Холестерин відноситься до класу жирних кислот і впливає на еластичність клітинних мембран, регулює вироблення різних гормонів, бере участь в синтезі жовчних кислот і життєво важливих вітамінів, які , в свою чергу, незамінні в процесі травлення і життєдіяльності організму. Цей органічний елемент присутній в організмі кожної людини, потрапляючи всередину як з продуктами харчування, так і виробляючи безпосередньо в організмі: у печінці.
У нормі надлишки холестерину видаляються з організму розсмоктуючись. Але якщо вживається надмірна кількість продуктів, що містять цей елемент, відбувається перевищення його рівня в крові, що призводить до атеросклерозу.
Однак присутність в раціоні жирних продуктів ще не свідчить про надлишок холестерину. Справа в тому, що холестерин прийнято ділити на «поганий» і «хороший». Перший вид — це з'єднання низької щільності, жирові згустки, які легко осідають на стінках кровоносних судин. На утворилися «острівці» з часом прикріплюються частинки такого ж холестерину, в результаті чого відбувається утворення великих бляшок, які згодом можуть стати причиною тромбозу або інсульту. Корисний же холестерин бере участь у виведенні «поганого» з судин.
У нормі рівень холестерину в крові дорослої людини не повинен перевищувати позначку 5,2 ммоль / літр (це показник загального холестерину = «поганий» + «хороший») . Якщо ця позначка перевищена, лікар призначає очищаючі судини лікарські препарати, які є профілактичним засобом у боротьбі з атеросклерозом.
Механізм розвитку
Патогенез захворювання досить складний. Згідно з нинішніми уявленнями, основою для утворення патології є взаємодія різних факторів патогенетичного типу. Вони провокують формування фіброзної, бляшки холестерину.
Процес формування ліпідних плям в артеріях починається ще в ранньому віці. У 10-річного дитини приблизно 10% аортальной поверхні займають плями ліпідів. У 25-річному віці цей показник підвищується до 30-50%.
Патологічно процес прогресує і проявляється в розростанні областей відкладення ліпідів сполучної тканини. Так відбувається формування фіброзних бляшок з розташованим в середині ядром.
Поряд з цим спостерігається васкуляризация осередку ураження. Сполучна тканина дозріває, відбувається зменшення чисельності клітинних елементів і одночасне потовщення колагенових волокон. Таким чином здійснюється освіту сполучно-тканинної каркаса атеросклеротичної бляшки.
Пізніші ступені хвороби характеризуються добре вираженою фіброзною покришкою, щільність якої істотно зменшує можливість її розриву або пошкодження. Ці білі бляшки, які випинаються в артеріальний просвіт, провокують звуження.
Завершальний етап атеросклерозу — атерокальциноз, при якому солі кальцію утворюють атероматозні маси. Найважливіше наслідок виникнення ускладненого типу атеросклеротичної бляшки — створення пристінкового тромбу. Він здатний несподівано і істотно обмежити артеріальний кровотік. Дуже часто саме на цій стадії відбувається посилення клінічних проявів захворювання.
Симптоми
Симптоматика атеросклерозу залежить від локалізації бляшки холестерину або бляшок в посудині:
- Аорта або ниркові артерії — підвищення цифр артеріального тиску, в першу чергу, в фазі систоли (верхні значення).
- Серцеві артерії — тахікардія і аритмія, відчуття «провалу» в серцебитті. Загрудінні болю (по типу стенокардії), відчуття здавлення в грудях при підвищених фізичних навантаженнях і психоемоційному збудженні.
- Судини головного мозку — порушення пам'яті (погіршення запам'ятовування), запаморочення і «шум в голові», особливо при різкій зміні положення тіла: переходу з статичного в динамічний стан (встав / сіл).
- Артерії плечового пояса — слабкість і біль у верхній кінцівці, особливо при навантаженні. При вимірюванні АТ в ураженій руці цифри будуть нижче, ніж показники зі здорової сторони.
- Атеросклероз периферичних судин — в'ялість і сухість шкірних покривів, швидка стомлюваність, відчуття холоду і оніміння кінчиків пальців. Больовий синдром в кінцівках і спині.
- мезентеральной судини — больові відчуття в епігастральній ділянці і порушення нормальної роботи шлунково-кишкового тракту.
Прояву атеросклерозу у вигляді вищевказаної клінічної картини передує тривалий безсимптомний період . У цьому проявляється підступність атеросклерозу — при відсутності видимих порушень в стінках судин відбуваються зміни, які можуть бути помічені занадто пізно.
Діагностика й обстеження
Діагностичні заходи слід починати з «класичних» стандартів пропедевтики:
- Збір анамнезу. Велике значення відіграє наявність родичів з патологією судин, супутні захворювання у хворого (цукровий діабет, перенесений раніше інфаркт, інсульт), контакт з інфекційними збудниками.
- Наявність скарг. Лікар звертає увагу не тільки на скарги хворого в даний час (болі за грудиною, оніміння кінцівок, порушення руху в кінцівках), а й розпитує про більш ранньому періоді.
- Загальний огляд. При огляді особлива увага приділяється шкірних покривів — при атеросклерозі шкіра набуває синюшність і набряклість. При аускультації і перкусії відзначаються відповідно різні серцеві шуми і розширення серцевого м'яза. Артеріальний тиск часто має підвищені показники.
При загальному аналізі сечі і крові відзначаються показники, які можуть свідчити про наявність запального процесу.
При біохімії крові особлива увага приділяється таким показникам, як рівні білка, цукру, сечової кислоти і креатиніну.
Велике діагностичне значення має такий аналіз, як ліпідограмма (аналіз на жири). Розрізняють:
- ліпіди антиатерогенні (перешкоджають появі поганого холестерину):
- ліпіди проатерогенного (прискорюють процес розвитку бляшок).
На підставі цих двох показників обчислюється коефіцієнт (проатерогенного / антиатерогенна) ризику розвитку атеросклерозу. Якщо в числовому значенні він вище трьох — ризик розвитку захворювання досить високий.
Для оцінки стану судин застосовуються методи променевої діагностики — ультразвукове дослідження судин (доплерографія), ангіографія та магнітно-резонансна томографія. За допомогою цих методів можна не тільки побачити наявність холестеринових бляшок на стінках судин, а й оцінити функціональний стан судин (їх прохідність).
При серцевої патології використовує широко відомі методи — електрокардіограму, КТ серця, ехокардіографію, коронарографію та класичну рентгенографію органів грудної клітини для оцінки розмірів і розташування серця.
Важливе значення в діагностиці атеросклерозу має методика імунологічного аналізу на визначення бактерій, мікроорганізмів і вогнищ запалення.
Лікування
Дуже часто найоптимальнішим і найефективнішим лікуванням атеросклерозу є його профілактика. Досить змінити спосіб життя, щоб домогтися поліпшення самопочуття: здорове і збалансоване харчування, фізичні вправи, відсутність стресових ситуацій.
Також до немедикаментозним методам лікування атеросклерозу відносяться такі заходи, як:
- зниження маси тіла до фізіологічної норми;
- застосування спеціальної дієти з мінімізацією жирної і просмажене їжі і збільшенням в раціоні овочів, фруктів і морепродуктів;
- відмова від куріння і прийому алкоголю.
Якщо цих методів недостатньо, доводиться використовувати медикаментозну терапію з різними лікарськими препаратами, а в більш серйозних випадках — хірургічне втручання.
За допомогою медикаментозної терапії можна істотно уповільнити розвиток захворювання, а також скорегувати його негативний вплив на органи і системи.
Найпоширенішими медикаментозними препаратами є:
- Лікарські засоби, що знижують рівень холестерину і руйнують жирні кислоти (статини). При їх використанні не тільки сповільнюється, а й зупиняється процес накопичення відкладень жиру в артеріях. Завдяки препаратам цієї групи вдається знизити частоту виникнення атеросклерозу, підвищити тонус судин і поліпшити якість життя пацієнта. Протипоказаннями до застосування статинів є захворювання печінки.
- Препарати, які перешкоджають всмоктуванню жирів в кишечнику — інгібітори всмоктування холестерину.
- Медикаменти антитромбоцитарних дії, головна функція яких полягає в попередженні формування тромбів, які блокують артерії .
- Бета-блокатори, за допомогою яких можна суттєво зменшити частоту серцевого ритму і знизити підвищений артеріальний тиск. Це знижує навантаження на серце і судини, служить профілактикою серцево-судинних захворювань.
- Для уповільнення прогресування захворювання також застосовують інгібітори ангіотензинперетворюючого ферменту (АПФ). Дані препарати істотно знижують кров'яний тиск і запобігають повторному виникненню інфаркту міокарда.
Одним з найважливіших факторів виникнення атеросклерозу є наявність гіпертонічної хвороби і, отже, в тактиці лікування необхідно це враховувати — при проведенні медикаментозної терапії застосовують діуретики та інші препарати, що знижують артеріальний тиск.
В окремих випадках потрібне застосування більш радикальних методів лікування. Якщо були діагностовані серйозні порушення або сталася закупорка судин, яка загрожує життєдіяльності будь-якого органу або тканини, необхідно хірургічне втручання.
Це може бути ангіопластика, ендартеректомія, тромболітична терапія або шунтування судин.
Метод хірургічного втручання підбирається індивідуально, з урахуванням тяжкості захворювання і загального самопочуття хворого.
Також в терапії атеросклерозу застосовуються екстракорпоральних методики, при яких змінюється якість і структура крові за допомогою спеціальних приладів (плазмосорбція, гемосорбція та інші).
ускладнення
при атеросклерозі ускладнення поділяються на дві загальні групи — гострі і хронічні.
До гострих ускладнень можна віднести виникнення різних тромбів і емболів (відірвалися тромбів), а також поява спазмування судинної стінки, здатного перекрити нормальний потік крові. Це, в свою чергу, може привести до ішемії (судинної недостатності) з подальшим розвитком такого грізного захворювання, як інфаркт. Причому омертвіння може відбуватися не тільки в серцевої тканини (інфаркт міокарда), а й в нирках, органах ЖКГ або стінках судин (ішемічний інсульт).
У рідкісних випадках може статися розрив судинної стінки, що призводить до локального кровотечі.
До хронічних ускладнень відноситься стенозирующий атеросклероз, при якому холестеринових бляшка поступово закриває просвіт судини, викликаючи стеноз і помірну ішемію. Патологічний процес призводить до порушення нормального харчування органів і тканин, а в майбутньому викличе розвиток некрозу. Цей процес тривалий, на перших етапах непомітний, тому при перших ознаках атеросклерозу необхідно звернутися до лікаря.
Навіть при відсутності ранньої симптоматики людям у віці, або знаходяться в групі ризику, необхідно бути «насторожі»: вести здоровий спосіб життя, правильно харчуватися і більше рухатися.
Прогноз
На прогноз при атеросклерозі впливає локалізація процесу (в якому посудині утворилися бляшки) і ступінь його прояву.
самим сприятливим вважається протягом атеросклерозу аорти, а найважчим — атеросклероз власних серцевих артерій. Знижується ймовірність поліпшення стану хворого атеросклерозом при виникненні гострих порушень кровообігу, що супроводжуються некротичними вогнищами в тканинах і органах.
В іншому розвиток і перебіг захворювання багато в чому залежить від самого пацієнта: його ставлення до хвороби і способу життя. За допомогою медикаментозного лікування можна добитися полегшення стану, але неможливо усунути фактори ризику, що провокують збільшення патологічних процесів.
Фізична активність, обмеження або відмову від вживання жирної їжі, куріння й помірне вживання алкоголю значно підвищують ймовірність поліпшення стану.
При атеросклерозі, як і при будь-якому захворюванні, важлива своєчасність звернення за медичною допомогою. Тому не слід ігнорувати перші тривожні симптоми, зверніться до терапевта, саме він скоординують ваші подальші дії. Можливо, знадобиться «допомогу» кардіолога, флеболога (судинного хірурга) або нефролога для визначення обсягу діагностичних маніпуляцій і корекції медикаментозної терапії.
Профілактика
Запобігти виникненню атеросклерозу можна тільки комплексом заходів. Головна вимога старо і банально, але дієво: ведення здорового способу життя.
Дієта при атеросклерозі
Підвищеною рівень «поганого» холестерину (ліпопротеїнів з низькою щільністю) в крові провокується вживанням жирної їжі. Основні постачальники холестерину — м'ясні та молочні продукти.
Для запобігання атеросклерозу необхідно дотримуватися раціональний харчовий баланс: їжа повинна заряджати енергією, але не бути надмірно калорійної. Співвідношення «трьох китів» енергетичної цінності (білків, жирів і вуглеводів) регулюється співвідношенням: 1 до 1 до 3,5.
Для профілактики і лікування атеросклерозу розроблені дієтичні програми 2 ступенів, що містять практично всі їстівні продукти в збалансованому і правильному співвідношенні.
- Перший ступінь. Профілактика атеросклерозу полягає в обмеженні вживання наступних продуктів:
- жовтків;
- субпродуктів (печінки, нирок);
- жирних видів м'яса, мізків;
- сметани, вершкового масла;
- плавлених сирків.
Жирність молочних продуктів не повинна перевищувати 1 відсоток. Приготування їжі здійснюється тільки на рослинних маслах. Вітається вживання м'яса птахів (без шкіри), за видами риби обмежень не існує.
Кількісний акцент робиться на рослинні продукти, багаті чистить організм клітковиною, і бобові.
- Відмінною рисою дієти другого ступеня є повне обмеження продуктів з підвищеним вмістом тваринних жирів. Сири, молочні продукти, сир допускаються до вживання тільки в модифікаціях зі зниженою жирністю.
Цей види дієти допомагає нормалізувати обмінні процеси людям, які вже страждають на атеросклероз. Вживання ліпідознижуючі лікарських препаратів може призвести до виникнення побічних ефектів. У той час як дієтичне харчування, вживання натуральних лікарських відварів — нешкідливий, але дієвий метод комплексної терапії атеросклерозу.
Фізичні навантаження
Помірні фізичні вправи — є і профілактичним, і терапевтичним засобом в боротьбі з атеросклерозом. Але перевагу слід віддавати тільки певних видів фізичних занять, не перевантажувати організм, але помірно стимулюючим обмінні процеси, наприклад, плавання, бігу підтюпцем і швидкій ходьбі, велосипедним прогулянкам і т. Д.
Ці види фізичних вправ благотворно впливають на серцево-судинну систему завдяки таким факторам:
- Подібні навантаження сприяють утворенню розгалуженої сітки дрібних кровоносних судин — капілярів. Зі збільшенням їх кількості виникають альтернативні шляхи транспортування крові.
- Під час занять вищепереліченими видами спорту в крові збільшується рівень «хорошого» (ліпопротеїдів з високою щільністю) холестерину.
- Коли ми рухаємося, кров розріджується, що автоматично знижує ризик утворення тромбів і зводить до мінімуму можливість виникнення факторів, що перешкоджають нормальному кровообігу.
Маса тіла
Контроль маси тіла — необхідна складова комплексу профілактичних та лікувальних заходів при атеросклерозі. Ожиріння — одна з основних причин порушення нормального кровообігу і «неполадок» обмінних процесів.
Знижувати вагу потрібно:
- застосовуючи низькокалорійні дієтичні програми (наприклад, дієту другого ступеня при атеросклерозі);
- регулярно займаючись фізичними навантаженнями.
куріння
Щоб превентивні методи боротьби із захворюванням були ефективними, необхідно повністю відмовитися від куріння. Речовини, що потрапляють в організм під час куріння (нікотин і смоли) надають згубну дію на кровоносні судини, руйнуючи їх внутрішню поверхню.
Алкоголь
Вживання алкогольних напоїв необхідно обмежити до мінімуму. Добова доза не повинна перевищувати 30-50 мл, якщо мова йде про міцні видах — зловживання спиртними напоями викликає звуження кровоносних судин, що провокує розвиток серйозних патологічних змін коронарних артерій і аорти.
Наркотики
Наркотичні речовини (такі, як героїн, амфетамін, кокаїн) провокують:
- різкі перепади артеріального тиску;
- виникнення вогнищ запалення судинної системи;
- порушують структурні показники (плинність, в'язкість або реологічні характеристики) крові;
- ризик інсульту зростає в шість з половиною разів для осіб, чий вік не перевищує 35 років, старше 35 — ймовірність виникнення порушення мозкового кровообігу підвищується в 11,5 разів.
Атеросклероз є грізним захворюванням, яке, прогресуючи, вражає всі життєво важливі органи і системи. Однак якщо дотримуватися режиму харчування, стежити за своєю вагою, вести активний спосіб життя і не нервувати через дрібниці, то можна уникнути ураження судин.
тахікардія
Тахікардією в загальному сенсі слова називають прискорення серцевого ритму. Термін прийшов з давньогрецької мови, в якому він позначав «швидке серце» або «Тахус кардиа». Етимологічна відсилання до настільки давніх часів людської історії говорить про те, що описуваний симптом супроводжував людину протягом тисячоліть.
Серцебиття у людини сповільнюється і прискорюється залежно від тих чи інших факторів: вчинення рухів, емоційне переживання і навіть сміх змінюють частоту серцевого ритму. Його коливання вважаються нормальним, якщо воно має місце у дорослої людини в межах 60-90 ударів в хвилину.
Коли серце б'ється частіше 90 разів на хвилину, прийнято говорити про тахікардії. Слід зазначити, що чіткої межі між відсутністю тахікардії та її наявністю немає. Наприклад, американська Асоціація кардіологів діагностує тахікардію після перевищення частотності серцевих скорочень в 100 уд / хв. Таким чином, можна вважати, що серцебиття в межах 90-100 ударів є прикордонним станом, яке дає підстави припускати високий ризик серцевих проблем в майбутньому.
Так як тахікардія є видом аритмії, її також називають тахиаритмией.
Механізм розвитку
 Серцевий ритм контролюється так званим синусовим вузлом, який розташований в правій предсердной частини серця. Синусовий вузол задає ритм і забезпечує автономну роботу серця, посилаючи по так званій провідній системі імпульси, що регулюють скорочення міокарда. Додатково на частоту скорочень серця впливають:
Серцевий ритм контролюється так званим синусовим вузлом, який розташований в правій предсердной частини серця. Синусовий вузол задає ритм і забезпечує автономну роботу серця, посилаючи по так званій провідній системі імпульси, що регулюють скорочення міокарда. Додатково на частоту скорочень серця впливають:
- Вегетативна нервова система
- Гормони надниркових залоз і щитовидної залози
Ці чинники впливають комплексно. Наприклад, коли ми перелякані, наднирники виробляють адреналін, нервова система переходить в збуджений тонус, запускається ряд інших механізмів в організмі, які мобілізують всі системи (перш за все, м'язову, тому що швидше за все, при небезпеки потрібно бігти) — все це підсилює потребу тканин в кисні. З цією метою серцю дається команда посилити роботу для кращого кровопостачання органів.
Таким чином, прискорення серцевого ритму — це фізіологічна реакція організму, яка найчастіше пов'язана з несприятливими зовнішніми умовами, і, відповідно, має значення для виживання індивіда.
Механізм розвитку тахікардії пов'язаний з патологічними змінами в провідній системі серця, розладом нервової системи або гормонального фону.
Фактори, які призводять до тахікардії:
- Серцеві патології
- Порушення роботи наднирників або щитовидної залози
- Неврози, неврастенії
- Систематичне вживання стимулюючих наркотиків, алкоголю, тютюну
- Систематична медикаментозна інтоксикація або одноразова передозування лікарських препаратів
Механізм розвитку тахіаритмій найчастіше пов'язаний з перенесеним інфарктом міокарда, в внаслідок якого утворюється рубець змінює схему проходження збуджуючого електричного імпульсу по провідній системісерця, зациклюючись його. Придбана тахікардія, не пов'язана з серцевою патологією, розвивається поступово на тлі надмірного навантаження на серцево-судинну і нервову системи.
Синусова тахікардія
Гіперактивність синусового вузла викликає синусовую тахікардію. Її симптоми:
- Поступове початок і закінчення нападу, що не дозволяють чітко окреслити його тимчасові рамки
- Збільшення серцевого ритму до 220 уд / хв
- Неприємне відчуття в грудей
- Перезбудження, безсоння
- Зниження апетиту
- Задишка, запаморочення, біль у грудях — як симптоми первинного захворювання серця
При відсутності поразок серця симптоми синусової тахікардії не виражені і довгий час можуть суб'єктивно відчуватися. Незначно підвищення частоти серцевих скорочень до 100 уд / хв виявляється, як правило, випадково при вимірюванні артеріального тиску. На початкові симптоми зазвичай не звертають уваги і вдаються до медичної допомоги, коли напади мають частотність 130-150 уд / хв, що майже в два рази перевищує нормальний серцебиття.
Збільшення кількості серцевих скорочень компенсується зменшенням обсягу викидається серцем крові. У рідкісних випадках, а також при тривалих нападах, це може призводити до наступних проявах:
- Обморок
- Неврологічні порушення
- Зниження артеріального тиску
- Недостатнє кровопостачання кінцівок
Синусова тахиаритмия, як правило, переноситься легко. Її поява завжди є передвісником серцевої недостатності і порушення функціональності лівого шлуночка.
Пароксизмальна тахікардія
пароксизм називають різкий напад хвороби. На відміну від синусової форми пароксизмальнатахікардія має своєю причиною циклічне збудження в провідній системі серця, що полягає в блуканні імпульсів, які нівелюють команди синусового вузла. Пароксизмальнатахікардія може бути:
- наджелудочковой (з джерелом збудження, що знаходяться в передсерді або одночасно в передсерді і шлуночку)
- шлуночкової (з джерелом збудження, що знаходяться в шлуночку).
Якщо синусова тахікардія має своєю причиною дисфункцію водія ритму і веде до серцевих порушень, то пароксизмальна передсердна тахікардія в більшості випадків виникає внаслідок надмірної активності симпатичної нервової системи, а пароксизмальна шлуночкова — пов'язана з ураженням міокарда або іншими хворобами серцево-судинної системи.
Симптоми пароксизмальної надшлуночкової тахіаритмії:
- Різке початок ( «поштовх» у серці) і закінчення нападу, що дозволяють окреслити його тимчасові рамки
- Врятовано тривалість — від кількох секунд до декількох днів
- Висока частота скорочень серця — до 220-250 уд / хв
- Вегетативні порушення: нудота, перезбудження, пітливість
- Підвищення температури тіла до 38deg ; С.
Аналогічно синусовой пароксизмальнатахікардія при тривалому нападі викликає:
- Зниження артеріального тиску
- Слабкість, втрату свідомості
- серцеву недостатність
- Зменшення коронарного кровопостачання
- Ішемію міокарда
Пароксизмальна надшлуночкова тахікардія часто купірується хворим самостійно за допомогою вагусних прийомів.
шлуночковатахікардія
желудочковая пароксизмальнатахікардія має етіологічні і симптоматичні відмінності від надшлуночкової форми. Вона розвивається внаслідок або на тлі наявного ураження серця чи порушень в роботі серцево-судинної системи, наприклад:
- Інфаркту міокарда
- міокардиту
- Кардіоміопатії
- Ішемічної хвороби серця
- порок серця
- Тривалою гіпертонією
Желудочковая тахікардія підрозділяється на стійку і нестійку форми. При цьому хронологічно друга передує першій.
Суб'єктивно нестійка форма тахиаритмии може не фіксуватися хворим тривалий час. Пароксизми дуже короткі — від 3-5 шлуночкових комплексів. Непрямі симптоми — запаморочення, неприємні відчуття в грудях, болі в серці — виникають спонтанно і не мають явного зв'язку з нападами. Незважаючи на слабку вираженість симптомів нестійкої шлуночкової тахікардії, ймовірність раптової смерті при існуючій патології серця зростає в 2-10 разів.
Симптоми стійкої шлуночкової пароксизмальної тахікардії багато в чому повторюють ознаки, властиві наджелудочковой формі:
- Чітко виражений пароксизм
- Частота скорочень серця — до 200 уд / хв
- Запаморочення
- Біль в області серця
- Різка слабкість
- Задишка
- Порушення зору
- зниження артеріального тиску
- Перезбудження або втрата свідомості
- Вагусні прийоми не змінюють стан хворого
Перерахований симптомокомплекс не завжди розкривається повністю. Часто має місце тільки посилене серцебиття.
Тахікардія шлуночків найбільш небезпечна, тому що на тлі наявного серцево-судинного захворювання серце починає працювати неефективно, що веде до його прискореного зносу, до прогресування серцевої недостатності, погіршення кровопостачання, ішемічної хвороби серця, інфаркту.
Діагностика
Базовим методом діагностики тахікардії є ЕКГ. Принциповим є визначення виду захворювання (синусова / пароксизмальна, передсердна / шлуночкова). Аналіз ЕКГ проводиться на основі дослідження історії хвороби, опитування хворого. Так, наприклад, часте серцебиття при діагностованою раніше ішемічної хвороби серця з імовірністю більше 80% можна вважати шлуночкової тахікардією.
У деяких випадках, наприклад при нестійкій тахікардії, необхідний добовий моніторинг серцевого ритму.
Для виявлення серцевої патології, що викликає тахікардію, проводиться поглиблена діагностика, яка включає:
- ехокардіографію
- МРТ серця
- електрофізіологічне дослідження міграції імпульсів по серцевому м'язі
- навантажувальний тест
Так як тахікардія не обов'язково є наслідком серцевої патології, при наявності невизначеності в постановці діагнозу проводяться додаткові дослідження, що включають:
- Аналіз крові
- Аналіз гормонів щитовидної залози
- Електроенцефалограма мозку
- Іншідослідження
Лікування
У своїй основі лікування передбачає зміну способу життя і виключення факторів, що провокують посилення серцевого ритму або впливають на роботу серця. До цих факторів належать:
- Напої з кофеїном, інші стимулюючі речовини
- Спиртні напої
- Куріння
- Гостра їжа
- Стреси, емоційно навантажені стану
- Фізичні навантаження
При пароксизмах передсердній тахікардії вдаються до використання так званих вагусних прийомів, покликаних надати додатковий тонус блукаючому нерву, гасячи збудження в серцевому м'язі:
- Глибокий вдих і напруженні
- Інтенсивний видих при закритому носі і роті
- Натискання на внутрішній верхній куточного яблука
- Натискання на область, розташовану під кутом нижньої щелепи
- Зародження блювотного рефлексу
- Занурення особи в холодну воду (або обтирання особи)
Вагусні прийоми не повинні здійснюватися при серцевій ішемії, атеросклерозі коронарних судин.
У більшості випадків, що не загрожують життю, основу лікування тахікардії складають медикаментозні засоби.
Медикаментозне лікування
Так як тахікардія може бути симптомом різних станів, використовуються медикаменти, орієнтовані на рішення початкової проблеми.
Тахікардія, обумовлена неврогенної причиною, вимагає використання седативних засобів, нейролептиків в комплексі з психотерапевтичним впливом.
При тахікардії, обумовленої дисфункцією щитовидної залози, одночасно з тиреостатичними засобами призначають бета-адреноблокатори.
Якщо причиною тахікардії є серцева недостатність, здійснюють комплексну терапію серцевими глікозидами і бета-адреноблокаторами.
Пароксизми шлуночкової тахікардії зазвичай вимагають госпіталізації. Медикаментозне купірування пароксизмів здійснюється стандартними антиаритміками:
- Пропранолол
- Хинидин
- етмозін
- Кордарон
- Новокаинамид
- Аймалін
- рітмодан
- Изоптин
Препарати вводяться перорально або внутрішньовенно.
Електроімпульсна терапія
При нестабільному стані хворого з шлуночкових пароксизмом, а також у випадках синусової тахікардії, якщо медикаментозна терапія не зробила належного ефекту, вдаються до електричної кардіоверсії. В область серця наносять розряд (и) струму, синхронізованого певним чином зі скороченням серцевого м'яза. Завдяки проходженню струму через серце, циклічний імпульс, що викликає неправильне серцебиття, переривається. При неефективності після електричного розряду вводять антиаритмики і потім повторюють кардіоверсію.
У деяких випадках, наприклад при тахікардії з відсутністю пульсу, при фібриляції шлуночків, проводять другий вид електроімпульсної терапії — дефібриляцію. За своїм змістом вона є аналогом кардіоверсії з протилежного синхронізацією розряду зі скороченням серцевого м'яза. Чим швидше буде проведена дефібриляція, тим більше успіх реанімаційних процедур.
Незважаючи на високу ефективність методів електроімпульсної терапії, проходження електричного розряду через серце саме по собі має деструктивного вплив і в деяких випадках може не тільки виявитися неефективним, а й погіршити стан хворого.
Значимими протипоказаннями до застосування електроімпульсної терапії є:
- Серцева недостатність
- Запалення в міокарді
- Давність тахікардії
- Прийом серцевихглікозидів
Хірургічне лікування
Оперативне втручання показано при часто виникають шлуночкових тахікардіях (більше 2 пароксизмів в місяць), а також у всіх інших випадках, коли консервативні методи лікування не опинилися ефективними. Мета хірургічного втручання — деструкція замкнутих шляхів проведення імпульсу в серці — досягається резекцією рубця міокарда та реконструкцією порожнини лівого шлуночка. У деяких випадках локалізації рубця потрібно протезування мітрального клапана серця.
Комплексна хірургічна терапія тахікардій показує хороші результати. Рецидив розвивається не більше ніж у 20%, виживаність протягом 5 років знаходиться на рівні 80%. Однак похилий вік, серцева недостатність і ряд інших причин може унеможливити проведення резекції і реконструктивних заходів. У цих випадках застосовуються малоінвазивні хірургічні методики щодо усунення причин аритмії. До них відносяться катетерного методи:
- Радіочастотна абляція
- Лазерна фотоаблація
- Кріоаблація
Методи відрізняються способом впливу: аритмогенного ділянку видаляється за допомогою високочастотне струму, припікає лазером або пошкоджується низькою температурою.
Методи катетерной аблации ліквідують тахікардію більш ніж у 80% хворих. Однак рецидиви відзначаються у 72%, а смертність протягом 5 років становить 49%. Таким чином, катетерного методи поступаються за своєю ефективністю комплексного хірургічного втручання.
Іншим напрямком хірургічного лікування тахіаритмій є вживлення електричного кардіостимулятора або імплантація кардіовертера-дефібрилятора. Однак і в цих випадках виживання протягом перших 5 років нижче, ніж при реконструктивної хірургічної операції (30-60% проти 70-80%). Крім того, імплантований стимулятор або дефібрилятор мають обмежений термін служби, можуть виходити з ладу і вимагають заміни. Незважаючи на це, у багатьох країнах, наприклад в США, вживлення внутрішніх дефібриляторів поставлено на потік і поступово стає стандартною процедурою при пароксизмальній тахікардії.
Лікування народними засобами
Питання про застосування рослинних настоїв в рамках так званої народної медицини може розглядатися виключно як спосіб профілактики синусової тахікардії неврогенної етіології, тобто тієї, яка виникає на тлі вегето-судинних розладів і неврозів. Так як основні зусилля повинні бути спрямовані на зняття зайвої реактивності нервової системи, хворим, що страждають нападами тахікардії, корисні заспокійливі засоби рослинного походження. До таких засобів відносяться:
- м'ята
- меліса
- пустирник
- глід
- звіробій
- валеріана
Трави можна наполягати або заварювати ізольовано або в міксі з розрахунку одна столова ложка рослинної сировини на склянку води. Зрозуміло, для настоїв можна використовувати спиртовмісні рідини, які змінюють серцевий ритм.
Прогноз
Так як тахікардія є симптомом численних захворювань і станів, принципове в значення в прогнозі динаміки мають причини, що викликають аритмію, а також локалізація аритмогенного ділянки.
Найкращий прогноз мають тахікардії, не пов'язані з ураженням серця. Навіть при істотних проявах, фізіологічна аритмія, що виникає в результаті рухової активності або нервового стресу, при зміні способу життя, харчування може не тягти за собою серйозних наслідків для серцево-судинної системи. Людина з такою формою аритмії живе десятиліття.
Хороший прогноз мають параксизмальной передсердні тахіаритмії. Іноді спостерігаються випадки повного лікування.
Найгірший прогноз мають тахікардії, що виникають на тлі серцевої недостатності, або є наслідком інших патологій серця. Синусова тахиаритмия в першому випадку проявляється в якості компенсації зменшення серцевого викиду і, в кінцевому підсумку, веде до порушення гемодинаміки серця і посилення серцевої недостатності. Пароксизмальна аритмія шлуночків, розвивається на тлі хвороб міокарда, має тенденцію до переходу в стадію фібриляції, характеризується частими рецидивами, необхідністю хірургічного втручання і високим показником смертності.
Тахікардія під час вагітності
Фізіологічна причина прискорення серцевого ритму полягає в необхідності збільшити кровопостачання органів і тканин організму. Під час вагітності відбувається перебудова багатьох систем організму, що впливають на серцево-судинну систему:
- Збільшується обсяг крові, створюючи додаткове навантаження на серце.
- Плід тисне на діафрагму, яка, в свою чергу, може незначно зміщувати серце.
- Гормональні та метаболічні зміни.
- Лабільність емоційного стану.
Все це робить можливим виникнення нападів тахікардії у вагітної жінки. Якщо вони не обумовлені серцевою патологією, то, як правило, не становлять небезпеки і проходять самі собою після пологів.
З метою позбавлення від тахікардії протягом вагітності слід не забувати гуляти на свіжому повітрі, менше хвилюватися, уникати стресових ситуація , виключити вживання алкоголю, відмовитися від куріння, правильно харчуватися.
Профілактика
Профілактичні заходи спрямовані на запобігання вегетативної, гормональної та хімічної стимуляції серцебиття. У цьому сенсі ключовим фактором є спосіб життя, який включає в себе наступні елементи:
- Щоденні легкі фізичні навантаження (фізкультура, зарядка, прогулянки) підвищують стійкість серцевого ритму.
- Правильне харчування і зниження ваги тіла зменшують навантаження на серце.
- Дотримання розпорядку дня: прокидатися, харчуватися, лягати спати слід в один і той же час.
- Повноцінний сон вночі: хороший нічний відпочинок — запорука денного здоров'я.
- Обмеження себе від хвилювань, емоційних перевантажень, стресів.
- Освоєння медитативних технік і східних гімнастики, наприклад цигун, який ідеально підходить в якості адекватної форми фізичної активності людям похилого віку.
- За можливості менше дивіться телевізор.
Перераховані профілактичні заходи актуальні при всіх захворюваннях, симптомами яких може бути тахікардія. Такий важливий фактор як рання діагностика серцевих проблем полегшує перебіг і покращує прогноз тахиаритмии.
Як жити з тахікардією
Якщо ставитися до свого здоров'я дбайливо, дотримуватися вищевикладених профілактичних порад, своєчасно звертатися за медичною допомогою, жити з тахікардією можна десятиліття. Слід більше відпочивати, менше хвилюватися, не забувати, що рух надає нашому тілу тонус і сенс існування. Обмеження повинні бути накладені на споживані продукти:
- Виключення цукру і солі, тваринних жирів і смаженого способу приготування — все це негативно позначається на серцево-судинній системі.
- Збільшення споживання овочів і фруктів, бобових і горіхів, що роблять позитивний вплив на судини.
- Повна відмова від алкоголю і куріння.
Пам'ятайте: гарний настрій і бажання жити здатні протистояти хворобам.
Наслідки і ускладнення
При адекватної терапії і, наприклад, проведенні хірургічної операції ускладнення від тахікардії досить рідкісні, а прогноз сприятливий. Відсутність необхідного лікування або недотримання рекомендацій щодо зміни способу життя може мати небезпечні наслідки:
- Наслідком тривалої тахікардії є гостра серцева недостатність або прогресування її хронічної форми.
- Компенсаційна зменшення серцевого викиду в кінцевому підсумку призводить до погіршення кровопостачання периферичних судин.
- погіршення коронарного кровопостачання призводить до ішемії міокарда і збільшує ймовірність інфаркту.
- Часті пароксизми шлуночків змінюються їх фибрилляцией: тахікардія переходить в миготливу аритмію.
- Зміна гемодинаміки серця призводить до утворення тромбів, які частіше потрапляють в мозковій коло кровообігу, викликаючи ішемічний інсульт.
- Ризик раптової смерті підвищується в 2-10 разів.
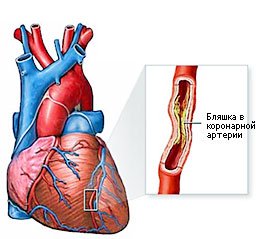
Ішемічна хвороба серця (ІХС)
Ішемічна хвороба серця (скорочено ІХС) є органічним і функціональним ураженням міокарда, яке виникає внаслідок нестачі або повного припинення кровопостачання серцевого м'яза.
Даний недуга проявляється гострими (інфаркт міокарда, зупинкою серця), а також хронічними (стенокардією, постінфарктний кардіосклероз, серцевою недостатністю) станами.
 Тимчасова ішемія може виникати і у цілком здорових людей через фізіологічної регуляції кровопостачання. Відбувається таке, наприклад, при рефлекторному спазмі артерії, зумовленому больовими відчуттями, холодом, різними гормональними змінами, а також підвищенням адреналіну в крові при сильних стресових ситуаціях.
Тимчасова ішемія може виникати і у цілком здорових людей через фізіологічної регуляції кровопостачання. Відбувається таке, наприклад, при рефлекторному спазмі артерії, зумовленому больовими відчуттями, холодом, різними гормональними змінами, а також підвищенням адреналіну в крові при сильних стресових ситуаціях.
Поширеність
ІХС є дуже поширену патологію в сучасному світі, виступає однією з головних причин смертності і втрати працездатності в розвинених державах. Проблема ішемічної хвороби серця є досить актуальним питанням медицини нинішнього століття.
У період 80 років відбулося зниження смертності від даної патології, але в розвинених європейських державах смертність від ішемії дорівнювала приблизно половині випадків від загальної статистики.
у Сполучених Штатах Америки в 80 роки від ішемічної хвороби вмирало 60 людей на 100 тисяч населення (чоловіки у віковій категорії від 35-ти до 44-х років). При цьому співвідношення померлих пацієнтів чоловічої та жіночої статей становило 5 до 1. Якщо ж брати вікову категорію від 65-ти до 74-х років, то смертність від ішемії дорівнювала 1600 випадків на 100 тисяч населення, співвідношення між чоловіками і жінками тут змінювалося до 2 до 1.
Згідно з даними статистики в європейських країнах ішемічна хвороба серця та інсульт головного мозку становлять 90 відсотків від усіх інших патологій серцево-судинної системи. Це означає, що дана хвороба є дуже часто зустрічається і тому так важливо знати, як можна вберегти себе від неї.
Доля пацієнтів з ІХС повністю залежить від правильності лікування, а також від якості проведеної діагностики.
Як дізнатися, чи є у вас ІХС
Перш за все, потрібно звернутися за консультацією до лікаря-кардіолога. Спеціаліст з'ясує всю необхідну інформацію, яка допоможе виявити прояви патології, а також розгляне можливі фактори ризику. Чим їх більше, тим вище ймовірність діагностувати у себе ІХС.
Позитивний момент полягає в тому, що цілком можна знизити негативний вплив здебільшого факторів, тим самим не допустивши поява недуги. Сюди відносяться такі можливі провокатори ішемії, як цукровий діабет, шкідливі звички (куріння), підвищений холестерин в крові і високий тиск.
Крім цього, кардіолог огляне вас і відправить на додаткові обстеження, які і нададуть основну інформацію необхідну для установки або спростування діагнозу.
Причини і фактори ризику
У більшості випадків до розвитку ІХС призводить атеросклероз коронарних артерій, виражений в різному ступені: починаючи від невеликого звуження просвіту через атеросклеротичної бляшки і закінчуючи повною судинної оклюзії. При цьому клітини серцевого м'яза починають реагувати на нестачу кисню і у хворих відбувається розвиток стенокардії напруги.
Серед інших причин, що призводять до ішемічної хвороби серця, можна назвати тромбоемболію або спазм вінцевих артерій, яка виникає вже при наявному атеросклеротичномуураженні. Поява кардіоспазм погіршує обструкцію коронарних судин, що і провокує ІХС.
Можна також виділити наступні фактори ризику появи цієї недуги:
- Гіперліпедемія. Призводить до атеросклерозу і значно підвищує ймовірність даної патології (від 2 до 5 разів). Найбільшу небезпеку становлять гіперліпідемії типів IIа, IIб, III, IV, а також знижений вміст альфа-ліпопротеїнів.
- Артеріальна гіпертонія. Наявність високого тиску підвищує шанси виникнення ІХС у 2-6 разів. У людей, у яких артеріальний тиск дорівнює 180 мм. рт. ст. і більше ІХС зустрічається приблизно в 8 разів частіше, ніж у людей зі зниженим і нормальним тиском.
- Куріння. Згідно з даними статистики у курців ризики захворюваності на ішемічну хворобу серця вище в 1,5-6 разів. Кількість смертельних випадків при цьому у чоловіків у віковій категорії від 35-ти до 64-х років, які викурюють від 20 до 30 сигарет щодня, в два рази вище, ніж у некурящих чоловіків того ж віку.
- малоактивний спосіб життя і зайва маса тіла. Люди, які страждають від нестачі фізичної активності, хворіють на ІХС в 3 рази частіше. Якщо ж гіподинамія доповнюється зайвою вагою, ймовірність появи патології значно збільшується.
- Порушена толерантність до вуглеводів. При наявності цукрового діабету (в тому числі латентного) шанси зіткнутися з ішемічною хворобою серця зростають в 2-4 рази.
Серед факторів, які створюють загрозу появи ІХС, можна також назвати наступні:
- несприятлива спадковість;
- чоловіча стать;
- похилий вік.
Якщо ж одночасно присутні кілька чинників, ризик появи ішемії стає ще більш високим. Виходячи з причин і швидкості з якою розвивається хвороба, а також її тривалості і ступеня вираженості, стану серцево-судинної системи пацієнта відбувається розвиток якоїсь конкретної форми ІХС. Детальніше даний момент ми розглянемо в наступному підпункті.
Основні симптоми
Те, як клінічно буде проявлятися ця патологія, безпосередньо залежить від форми хвороби.
- Стенокардія. є найпоширенішою формою ІХС. Проявляється нападами больових відчуттів в грудинной області. При цьому болі виникають раптово і так само швидко зникають. Напади можуть тривати від кількох до 15 секунд.Как правило, больовий синдром виникає після фізичного навантаження, наприклад, під час ходьби (стенокардія напруги) .В окремих випадках до стенокардії призводить розумова робота, емоційні перевантаження і переохлажденіе.Еслі відбувається подальший розвиток ішемічної хвороби, до стенокардії напруги може додатися стенокардія спокою, тоді больові відчуття присутні і при напрузі, і в спокійному стані, навіть під час нічного відпочинку.
- Раптова серцева смерть . Являє собою найбільш важку форму ІХС, що протікає блискавично і приводить до раптової зупинки серця. До цього різновиду ІХС можна віднести тільки ті випадки раптового припинення серцевої діяльності, при яких летальний результат наступав протягом години після появи перших характерних симптомів. Коли встановлюють даний діагноз обов'язково враховують інші причини раптової серцевої смерті (наприклад, травми).
- Інфаркт міокарда. Дуже серйозна патологія, яка у деяких пацієнтів переходить в напад стенокардії. Причиною даної форми ІХС виступає гостра недостатність кровопостачання міокарда, через що виникає вогнище некроза.Інфаркт міокарда ж виникає в результаті повного або майже повного закупорювання артерій атеросклеротичної бляшкою або тромбом. При повній закупорці артерії відбувається утворення крупноочагового інфаркту міокарда.
- Постінфарктнийкардіосклероз . Дана форма ІХС виникає через перенесений раніше інфаркту міокарда і є поразкою серцевого м'яза (нерідко відбувається ураження і серцевих клапанів) внаслідок утворення в них рубцевої тканини, яка з часом заміщає міокард, що і провокує постінфарктний кардіосклероз.Также може виникати на тлі травм серця і дистрофії міокарда. Серед найбільш часто зустрічаються проявів кардіосклерозу — серцева недостатність і аритмії.
- Порушення серцевої провідності і ритму. При цьому змінюється нормальна черговість скорочень серця через розладів функцій скоротливості, автоматизму, провідності і збудливості.
- Серцева недостатність. є клінічним синдромом, який пов'язаний з гострим або хронічним порушенням роботи серця в результаті якого органи і тканини недостатньо забезпечуються кров'ю. Першопричина серцевої недостатності криється в погіршенні здатності серця до наповнення або спорожнення, що обумовлюється ушкодженням міокарда. Дана форма ІХС з'являється при перевтомі і перевантаження серця (через підвищеного артеріального тиску, вад серця і т.д.), в разі порушення його кровопостачання (при інфаркті міокарда), при токсичних впливах (наприклад, базедової хвороби), міокардитах і так далі.
- Безбольовая форма ішемії міокарда . Виступає вельми небезпечним різновидом ІХС для якої характерна відсутність больових відчуттів. В результаті приблизно в 70% всіх випадків виникає раптова коронарна смерть. Також при безболевой формі ішемії міокарда значно зростає ймовірність розвитку аритмії і застійної серцевої недостатності. Встановити безболевую ішемію може виключно лікар-кардіолог, виконавши спеціальні дослідження, наприклад, холтерівське моніторування ЕКГ, ехокардіографію і ряд функціональних навантажувальних тестів. Якщо вчасно провести обстеження і правильно встановити діагноз дану форму ІХС цілком можна вилікувати.
Метаболічний синдром
Метаболічний синдром виступає комплексом клінічних та гормональних порушень, які є факторами ризику виникнення серцево-судинних патологій.
В основі цієї недуги лежить несприйнятливість тканин до інсуліну (основному гормону, який відповідає за засвоєння глюкози). Подібний стан відомо як інсулінорезистентність. При цьому в крові збільшується кількість глюкози, а також інсуліну (гіперінсулінемія), але глюкоза не надходить в клітини в необхідній кількості.
Люди, в родині яких зустрічалася подібна патологія, дещо більше схильні до різних метаболічних порушень, але не дивлячись на це, спосіб життя займає не останнє місце в появі метаболічного синдрому. Також основними причинами, що призводять до даного стану є знижена фізична активність і споживання надмірної кількості вуглеводів.
Згідно з даними статистики метаболічний синдром зустрічається приблизно у 25 відсотків населення західних держав. Переважно вражає пацієнтів чоловічої статі, у жінок же частота появи збільшується в клімактеричному періоді.
Для даної патології характерно тривале і безсимптомний перебіг, дуже часто метаболічні порушення починають з'являтися ще в підлітковому віці, задовго до клінічної маніфестації у вигляді артеріальної гіпертонії , цукрового діабету та атеросклеротичних уражень судин.
Найперші прояви метаболічного синдрому — підвищений тиск і діспліпідемія. Крім цього, відомі такі симптоми даного порушення:
- абдомінальної-вісцеральні ожиріння (при цьому обсяг талії перевищує показник 102 сантиметри у чоловіків і 88 сантиметрів у жінок);
- інсулінорезистентність при підвищенні рівня інсуліну;
- дислипидемия (є поєднанням низького рівня ХЛ ЛВП, гіпертригліцеридемії та підвищеної фракції дрібних ХЛ ЛНП);
- підвищений тиск (показники перевищують 103 на 85 мм. рт. ст.) ;
- поява раннього атеросклерозу та ішемічної хвороби серця.
Пацієнт може скаржитися на сильну втомлюваність, задишку, апатію, підвищення апетиту, часте сечовипускання, спрагу, головний біль, підвищену пітливість і сухість шкірного покриву.
Терапія метаболічного синдрому проводиться виходячи зі ступеня наявних порушень і тих патологій, які були виявлені у хворого. Лікування полягає в нормалізації обміну вуглеводів, зниженні маси тіла, купірування проявів цукрового діабету та артеріальної гіпертонії.
Методи діагностики
Діагноз «ішемічна хвороба серця» може бути встановлений лікарем-кардіологом в умовах кардіологічного диспансеру або стаціонару при використанні спеціальних інструментальних методик.
Перш за все, доктор проводить опитування пацієнта, з'ясовує наявні скарги на типові для даної патології симптоми. Також на огляді виявляються набряки, ціаноз шкірних покривів, порушення серцевого ритму, прослуховуються шуми в серці.
Необхідно здати певні аналізи, на яких досліджуються специфічні ферменти, які підвищуються при інфаркті і стенокардії (тропонин, креатинфосфокиназа, амінотрансфераза, міоглобін, лактатдегідрогеназа). Крім цього, визначають рівень загального холестерину, цукру в крові, ліпопротеїдів високої та низької щільності, АСТ і АЛТ (є неспецифічними маркерами цитолізу).
Один з найголовніших методів дослідження кардіологічних патологій, серед яких і ІХС, це електрокардіограма, на ній реєструється активність серця і можна визначити порушення нормальної роботи міокарда.
Також використовується ЕхоКГ — метод ультразвукової діагностики серця , який дозволяє визначити його розміри, оцінити показники скоротливості міокарда, акустичні шуми, а також встановити в якому стані знаходяться його порожнини і клапани. У ряді випадків при ішемічній хворобі серця проводиться стрес ехокардіографія — ультразвукове дослідження, при якому використовується дозоване фізичне навантаження, яка реєструє ішемію міокарда.
Також в процесі діагностики ІХС широко використовують спеціальні функціональні проби з навантаженням. З їх допомогою неможливо виявити початкові стадії захворювання, на яких порушення ще не визначаються в стані спокою.
навантажувальні тести містять у собі ходьбу, навантаження на тренажерах (біговій доріжці, велотренажері), підйом вгору по сходах, при яких відбувається ЕКГ-фіксація показників роботи серця. У деяких випадках неможливо виконати певні спроби через неможливість здійснення пацієнтами необхідного обсягу навантаження.
Способи та методи лікування
Терапія різних клінічних форм ішемічної хвороби серця дещо різниться. Але можна виділити основні напрямки, які використовуються для лікування цієї недуги:
- терапія з використанням медикаментів;
- терапія без використання лікарських засобів;
- хірургічна реваскуляризація міокарда ( аорто-коронарне шунтування);
- використання різних ендоваскулярних методик (наприклад, коронарної ангіопластики).
Немедикаментозное лікування полягає в проведенні заходів по корекції способу життя і раціону харчування. При різних формах ішемічної хвороби серця рекомендовано знижувати режим активності, так як в разі фізичного навантаження зростає потреба міокарда в постачанні киснем.
Якщо ж не відбувається задоволення цієї потреби серцевого м'яза, починають виникати симптоми ІХС. Виходячи з цього, при наявності абсолютно будь-яких форм цієї недуги слід обмежувати режим фізичної активності хворого і поступово збільшувати навантаження в реабілітаційному періоді.
Правильне харчування при ішемічній хворобі серця полягає в обмеженні споживання солі і води з їжею. Це допоможе знизити навантаження на серце. Щоб уповільнити подальший прогрес атеросклерозу і в цілях боротьби із зайвою вагою призначають спеціальну дієту з низьким вмістом жирів в раціоні.
Слід по можливості обмежити або зовсім виключити такі продукти:
- тваринні жири ( сало, вершкове масло, жирні сорти м'яса);
- копчену і смажену їжу;
- легкозасвоювані вуглеводи (шоколад, здобне випічку, цукерки, торти).
Щоб підтримувати нормальну масу тіла важливо дотримуватися балансу між кількістю споживаних і витрачених калорій. Якщо пацієнту необхідно скинути вагу різниця між споживаними і матеріалами, що витрачаються калоріями повинна дорівнювати мінімум 300 кілокалорій за кожен день. При цьому враховують, що протягом доби людина при звичній фізичної активності витрачає приблизно 2000-2500 кілокалорій.
Медикаментозне лікування при даній патології призначають по формулі «А-В-С», де А — антиагреганти, В- адреноблокатори , а З — гіпохолестеринемічну медикаменти. Якщо у пацієнта немає протипоказань, йому можуть призначити також нітрати, діуретики, антиаритмічні препарати, інше.
У тих випадках, коли ефект від медикаментозної терапії ішемічної хвороби відсутній і залишається загроза розвитку інфаркту міокарда, показано отримання консультації у кардіохірурга. Спеціаліст оцінить всі ризики і може призначити оперативне лікування недуги.
Ускладнення
Найголовніша небезпека ішемічної хвороби серця полягає в розвитку інфаркту міокарда або раптової зупинки серця. Крім цього, через недостатнє кровопостачання серця, яке провокує дана недуга, відбувається зниження функцій цього органу — виникає хронічна серцева недостатність. Внаслідок цього порушується кровопостачання всіх тканин і внутрішніх органів.
Прогноз
Подальший прогноз при ішемічній хворобі серця безпосередньо залежить від різних факторів. Можна говорити про несприятливий прогноз тоді, коли ішемічна хвороба серця доповнюється артеріальною гіпертонією, важкими розладами жирового обміну і цукровий діабет. У цьому випадку лікування допоможе тільки сповільнити необоротне прогресування недуги, але не зможе повністю зупинити його розвиток.
Як запобігти ІХС
Найкращим способом запобігання можливих ускладнень і зниження ризику розвитку інших патологій серця є зміна способу життя. Протягом останніх 30-ти років вдалося помітно зменшити смертність від серцевих хвороб багато в чому завдяки підвищеній увазі до факторів ризику.
Кожній людині слід дотримуватись певних правил:
- Слід дотримуватися правильного і корисного для серця харчування. Виконання цього пункту допоможе значно знизити ступінь ризику.
- Важливо скоротити кількість споживаних ліпідів: так калорії, отримані з жиру, повинні складати менше 30 відсотків добової норми. Тобто доросла людина за день повинен споживати менше 60 грамів жиру.
- Необхідно знизити рівень холестерину в крові до норми, особливо це відноситься до холестерину ЛНП: це буде відмінною профілактикою появи тромбоцитів в коронарних артеріях.
- Систематично виконуйте фізичні вправи, таким чином ви значно знизите ризики серцевих патологій. Помірне фізичне навантаження зміцнює серце і сприяє його більш ефективній роботі. При цьому відбувається зниження кров'яного тиску і рівня «поганого» холестерину (ЛНП), і одночасно підвищується рівень «хорошого» холестерину (ЛВП). Не зайвим буде порадитися з лікарем, фахівець допоможе вам скласти програму вправ. Американські лікарі стверджують, що слід займатися від 3 до 5 разів на тиждень приблизно по півгодини.
- Відмовляйтеся від такої шкідливої звички, як куріння. Вже через три роки після відмови від неї ризик появи серцевої патології аналогічний ризику у некурящого людини. Якщо ви не в силах самостійно відмовитися від сигарет, зверніться за консультацією до фахівця: він підкоригує ваш спосіб життя і при необхідності пропише певні лікарські препарати.
- Ретельно стежте за станом свого здоров'я, особливо якщо ви страждаєте від підвищеного кров'яного тиску або цукрового діабету. Регулярно знімайте необхідні показники глюкози в крові. Також пацієнти з цукровим діабетом неодмінно повинні знати свої показники гліколізірованного гемоглобіну HbA1c (є одиницею вимірювання рівня цукру в крові, в нормі показник не повинен перевищувати позначку 7.0).
- Також щоб зменшити ризики розвитку серцевого нападу лікарі рекомендують щодня приймати аспірин в невеликій дозі. Але не варто забувати, що даний засіб здатне спровокувати кровотечу, тому попередньо порадьтеся з лікарем.
Якщо ви будете дотримуватися всіх цих правил, зможете зберегти своє серце в отличном состоянии на довгі роки. Адже найкраще лікування будь-якої хвороби — це її профілактика.
розрив селезінки
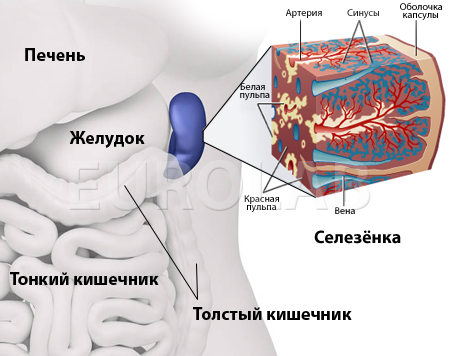
Селезінка — це непарний орган черевної порожнини, що є так званим сховищем еритроцитів. Розташована вона в лівій області живота під ребрами, її межі чітко обмежені, але частково стикаються з лівою ниркою. Селезінка не відноситься до життєво необхідних органів людського організму, але і сказати, що не має ніяких важливих функцій теж не можна.
Здорова селезінка в організмі людини виконує функцію специфічного фільтра: її клітини мають унікальну здатність знищувати чужорідні організми, пошкоджені еритроцити або бактерії. Крім цього, селезінка бере участь у формуванні імунітету, за рахунок продукції антибактеріальних тел, що підвищують стійкість організму до різного роду інфекцій. Однією з необхідних функцій цього органу є участь в етапах обмінних процесів: селезінка накопичує залізо, необхідне надалі для утворення гемоглобіну. І, нарешті, кровотворний орган служить також специфічним резервуаром, який при необхідності заповнює кровотік.
Причини розриву селезінки
Розрив селезінки відбувається в тих випадках, коли орган або довколишній тканини патологічно змінені або збільшені, внаслідок важкої травми живота — найбільш часто зустрічається причина.
Існує кілька факторів крім травми, які можуть спровокувати розрив селезінки:
- гострі патологічні стани, викликані різного роду інфекціями (при найменших запальних процесах збільшується навантаження на орган, що також може стати причиною травматизму);
- зайва фізична активність при існуючих патологія селезінки;
- приплив крові в період виношування дитини;
- розрив капсули органу під час родового процесу за рахунок сильного напруження м'язів живота (зустрічається майже у 3-4% жінок, які народжують).
При хронічних захворювань будь-якого органу або системи людського організму збільшується навантаження саме на селезінку. Серед найбільш важко переносите патологій виділяють такі захворювання, як гепатит, туберкульоз, цироз або мононуклеоз.
Окрема категорія — це люди, що розвиваються на злоякісні новоутворення, в зв'язку з різким ослабленням імунної системи, погіршенням загального стану організму людини, робота селезінки збільшується в кілька разів .
Симптоматика, що супроводжує розрив селезінки
За рахунок того, що селезінка орган кровотворний прояви патологічних станів проявляються майже так само, як і при вегето-судинній дистонії.
Первинна симптоматика проявляється в вигляді такої клінічної картини:
- слабкість;
- апатичність;
- постійне відчуття втома;
- запаморочення;
- нудота, іноді переходить в блювоту;
- млявість;
- нестача кисню;
- зниження апетиту;
- недосипання.
Але, як правило, на такого роду симптоми мало хто звертає уваги списуючи все на погоду, втома після роботи і багато іншого.
Більш яскрава симптоматика відзначається безпосередньо при збільшенні селезінки в розмірах. Хворого турбує почуття болю в лівому боці, розпирання і тиску. Перераховані симптоми характерні саме для розростання селезінки. У таких випадках орган може виходити за межі своїх кордонів створювати тиск на поруч лежачі тканини та інші органи.
Гострий приступ болю характерний для розриву селезінки. Причину поразки органу також можна обчислити по її щільності, м'яка по консистенції селезінка може свідчити про інфікування таким видами інфекцій, як холера або тиф.
Запідозрити порушення в роботі селезінці також можна якщо у хворого відзначаються часті кровотечі або непомітне поява синців .
найважча стадія ураження кровотворного органа супроводжується підвищенням температури тіла до максимальних значень, сплутаністю свідомості і появою виразок на нижніх кінцівках.
Діагностика розриву селезінки
Виявлення розриву селезінки досить непростий процес, що вимагає ретельного огляду хворого, збору анамнезу, правильного трактування отриманих даних інструментальних та лабораторних досліджень. Встановити факт 100% розриву кровотворного органа можна тільки під час проведення оперативного втручання. До проведення операції діагноз вдається встановити в 10-15% всіх фіксованих випадках.
Труднощі діагностики полягає в тому, що симптоми травмування селезінки не специфічні, вони можуть свідчити і про будь-яких інших кровотечах, що локалізуються в черевній порожнині.
Аналізу крові в перші кілька годин недостатньо, склад крові залишається в межах норми. Діагноз встановлюється на підставу клінічних проявів, результатів рентгенографії грудної клітини та черевної порожнини. На рентген знімку під куполом діафрагми відзначається добре видніється обмежене просвітлення.
При проведенні ультразвукового сканування селезінки дуже важливо мати вільний доступ, тому що в деяких випадках проведення дослідження просто неможливо через сильну хворобливості при натисканні на область локалізації органу. Розриви зазвичай виглядають як анехогенние дефекти безпосередньо краю селезінки і її паренхіми, це пов'язано з вивільненням крові з місця розриву.
Додатковим ознакою розриву селезінки є обмеження рухливості в області лівого купала діафрагми. Крім цього, відзначається зміщення органів черевної порожнини в ліву сторону.
Не останнє місце в процесі установки діагнозу розриву селезінки набуває такий метод, як лапароскопія. За допомогою цього методу можливо точно встановити факт наявності розриву, що супроводжується кровотечею, а також точну локалізацію його розвитку. У разі неможливості проведення лапароскопії, її можна замінити лапароцентезом. Це не менш ефективний метод діагностики. Для його проведення передню стінку черевної порожнини проколюють троакаром і виконують аспірацію рідини.
Диференціальна діагностика
При установці діагнозу — розрив селезінки, дуже важливо в повному обсязі враховувати клінічну картину, результати інструментальних і лабораторних досліджень, скарги хворого. Дуже важливо з'ясувати стан хворого до отриманої травми і в наступний період, до надходження в медичний заклад.
Важливе значення при виключенні можливих захворювань схожих симптоматикою на розрив селезінки у жінки має бімануальногодослідження. При скупченні великої кількості крові в малому тазу відзначається почуття напруги і виражена болючість в області заднього проходу.
У випадках, коли діагностика утруднена, проводиться пункція Дугласова простору, за допомогою якої вдається точно встановити факт наявності крові в черевній порожнині, а в поєднанні із зібраним анамнезом можна з відносною впевненістю говорити про наявність розриву селезінки.
Перша допомога при розриві селезінки
Чітких і виразно спрямованих дій на усунення внутрішньочеревної кровотечі немає, проте, незважаючи на це надати першу медичну допомогу при розриві селезінці хворому просто необхідно.
досвідчені лікарі фахівці в таких випадках можуть тільки знизити крововтрату за рахунок правильного натискання на черевну аорту в області сонячного сплетіння.
При появі перших симптомів розриву селезінки слід виконати ряд простих дій:
- укласти хворого на спину, бажано на рівну поверхню;
- потерпілого не можна перевертати, змушувати вставати і бажано повністю виключити будь-які рухи;
- для забезпечення хоча б найменшого зниження крововтрати необхідно кулаком натиснути на область нижче грудини, в такому стані бажано знаходитися до приїзду карети швидкої допомоги;
- якщо є можливість, ліву частину живота варто обкласти льодом, це дозволить уникнутипоширення кровотечі.
Результат отриманої травми безпосередньо залежить від швидкості надання кваліфікованої медичної допомоги також важлива, і сама ступінь завданої шкоди на організм в цілому.
Лікування розриву селезінки
Лікуванням такого стан, як розрив селезінки займаються лікарі-хірургії та на перших етапах у важких випадках лікарі-реаніматологи.
У більшості випадків досвідчені фахівці в ургентному порядку видаляють пошкоджений орган, однак, це тягне за собою ряд проблем, таких як підвищена сприйнятливість до різного роду інфекцій. Відстрочка оперативного втручання допустиме лише в тих випадках, коли діагноз неясний і на установку його потрібно час. При цьому хворий повинен дотримуватися суворого постільного режиму.
Невідкладну операцію проводять в реанімаційному відділенні. Вибір оперативного втручання визначається в залежності від характеру ушкоджень. В ході операції лікарі-фахівці намагаються по можливості зберегти тканини органу. Показання до спленектомії або збереженню органу повинні добре аргументувати, з огляду на всі можливі ускладнення.
Мета проведення операції при розриві селезінки — це зупинка кровотечі, що загрожує життю хворого.
Дуже важливим в проведенні спленектомії є вибір оперативного доступу, всім вимогам відповідає серединна лапаротомія, за допомогою якої можна провести повну і ретельну ревізію органів, що знаходяться в черевній порожнині.
Зупинка кровотечі — перший етап надання медичної допомоги при розриві селезінки. Зупинка бути тимчасова або негайна, це залежить від стану хворого безпосередньо під час проведення операції. Наступним етапом оперативного втручання є стабілізація тиску.
У тих випадках, коли візуально визначити місце розриву селезінки неможливо, орган досліджується пальпаторно. При виявленні спайок селезінки з сальником їх необхідно розділити, перев'язуючи всіх великі судини. Після ревізії, проведення всіх хірургічних маніпуляцій, встановлюється дренаж, а рана зашивається.
Відновлювальний період в післяопераційному періоді при відсутності ускладнень триває від двох до чотирьох тижнів, відновлення Завіт від ступеня тяжкості отриманих травм і індивідуальних особливостей організму.
Показання до збереження органу:
- поодинокі розриви капсули;
- розрив одного з полюсів селезінки;
- незначні удари селезінки з освіту субкапсулярной гематом.
Оперативне втручання при субкапсулярной гематоми може бути обмежена ушиванием дефекту і дренуванням черевної порожнини, а саме поддиафрагмального простору з лівого боку.
Профілактичні заходи імунодефіцитних станів
Щоб уникнути розвитку дефіциту імунної системи видалення органу можна компенсувати імплантацією тканини селезінки. Для досягнення бажаного результату імплантат повинен складати приблизно 20% органу. Також не менш важливо враховувати розміри імплантованих фрагментів органу. Тканина необхідно пересаджувати безпосередньо зі стромою і капсулою органа.
Післяопераційні ускладнення:
- повторне кровотеча;
- гостра форма панкреатиту;
- відторгнення імплантату;
- порушення функцій органу;
- перитоніт.
Запобігання розриву селезінки
Для того щоб знизити ризик розриву селезінки варто дотримуватися простих правил безпеки кожен день:
- безпечний рух;
- використання захисту під час участі в спортивних змаганнях;
- уникнення насильницьких ситуацій;
- екстремальних ситуацій;
- не варто порушувати строгий постільний режим при серйозних простудних захворюваннях;
- по можливості не піднімати важку вагу;
- в період виношування дитини необхідно носити спеціальний бандаж;
- дотримання раціональноїі поступової навантаження на організм під час заняття спортом.
Крім цього, для запобігання збільшення селезінки в розмірах слід виключити шкідливі звички такі, як вживання алкоголю, жирної і гострої їжі. При плануванні поїздки за кордон, а саме в ендемічні райони, необхідно вакцинуватися, щоб уникнути зараження малярією.
Високий рівень лейкоцитів у крові
Лейкоцити — це не тільки формені елементи крові, але ще і клітини імунної системи, які здійснюють клітинну і гуморальну захист організму від чужорідних антигенів. Тому розглядати підвищення вмісту лейкоцитів у крові слід не як хвороба або патологію, а як захисну імунологічну реакцію. Тільки збільшення числа лейкоцитів в 3 і більше разів може свідчити про їх прискореної, патологічної продукції.
Безпосередні причини лейкоцитозу:
- Лейкоз і злоякісні перетворення кісткового мозку, при яких відбувається посилене виділення в кров незрілих або безядерних форм лейкоцитів;
- Онкологічні процеси в різних органах і тканинах також нерідко супроводжуються значним збільшенням кількості лейкоцитів у крові, проте, таких змін може і не бути, в силу здатності ракових клітин екрануватися від імунної системи;
- Аутоімунні захворювання, типовим проявом яких є розпізнавання імунної системою власних тканин,як чужорідних, і формування відповіді організму;
- Інфекційні захворювання. Посилена продукція імунокомпетентних клітин відбувається у відповідь на будь-який чужорідний білок, будь то вірус, бактерія або грибок;
- Паразитарні захворювання — гельмінтози, кокцидіози, педикульоз або короста — будь-яка атака організму паразитами веде до невеликого збільшення кількості лейкоцитів в крові , зокрема, яскраво виражена еозинофілія;
- Алергія — неадекватна реакція імунної системи, що супроводжується синтезом підвищеної кількості лейкоцитів і імуноглобулінів;
- Великі опіки і обмороження, при яких шкіра не здатна зберігати бар'єрну функцію ;
- Інфаркти та інсульти, наслідки яких організм повинен негайно ізолювати і ліквідувати, щоб уникнути розповсюдження на сусідні ділянки;
- Позаматкова вагітність, розташування плода в черевній порожнині або матковій трубі, без плацентарного бар'єру веде до сприйняття зародка як чужорідного тіла.
Слід мати на увазі, що підвищення кількості лейкоцитів в крові може бути не тільки результатом боротьби організму з патогенетичними факторами, але і підсумком неправильного забору крові. Практично всі аналізи рекомендується здавати натще, що цілком обгрунтовано змінами біохімічних і клітинних показників після прийому їжі. Як правило, якщо кров здана після щільного сніданку, то в крові також буде виявлений лейкоцитоз, що пояснюється пристосувальної реакцією, необхідної для знешкодження їжі.
Крім того, фізіологічне підвищення кількості лейкоцитів спостерігають при вагітності, стресах, після значного фізичного навантаження, при перегріванні і переохолодженні і внаслідок ряду інших причин. Варто зазначити, що до підвищення показника лейкоцитів в крові може привести практично будь-яка подія, незвичайне для організму людини — це свого роду підготовка до відбиття нападу.
Лейкоцитоз може зберігатися протягом досить довгого часу після перенесення будь-якого інфекційного захворювання . При цьому формуються і зберігаються, так звані клітини пам'яті, які в разі повторного зараження швидко створять потрібну відповідь.
Лікування лейкоцитозу
Найчастіше лейкоцитоз є показником активної роботи імунної системи, яка веде боротьбу з виниклою патологією. При цьому штучне зниження кількості лейкоцитів — рішення вкрай нерозумне. Як правило, привести аналіз в норму можна лише повністю вилікувавши захворювання, що призвело до посиленого синтезу білих кров'яних клітин.
Проте, в деяких випадках з лейкоцитозом боротися необхідно, тому що клітини імунітету надають згубний вплив на організм, несуть загрозу нормальній діяльності і навіть життя. Відбувається це при аутоімунних захворюваннях і при трансплантації органів, основу лікування при цьому складають імунодепресанти. Призначити препарати цієї групи може тільки лікар, а спостереження за хворим ведеться в стаціонарі.
аневризма
Аневризма — розширення судини на якій-небудь ділянці з тонкою і ослабленням його стінки в основному за рахунок атрофії м'язового шару. Серце має принципово схоже з великими судинами будова стінок і анатомо-фізіологічно становить з ними одне ціле, тому термін «аневризма» одно можна застосувати до аналогічних змін судин і серця. Наявність аневризми небезпечне тим, що посудина в цьому місці може розірватися в будь-який момент, ставши причиною масивної кровотечі або крововиливу в паренхіматозний орган. Зазвичай розривається купол аневризми, як найбільш нетривка її зона. Особливо важкі наслідки розриву аневризм судин головного мозку, серця, аневризми аорти. Будучи зручним місцем для утворення тромбів, аневризма істотно збільшує ризик ішемічних інсультів і інфарктів, які можуть стати наслідком відриву тромбу від її стінки. Раптова смерть у цьому випадку може наступити і внаслідок тромбоемболії легеневої артерії. Часто в основі аневризми знаходяться атеросклеротичні бляшки. Навіть немаленькі аневризми часто залишаються діагностовані до моменту пошкодження, тому велике значення в попередженні ускладнень мають профілактичні дослідження судин.
Розвиток аневризми можуть спровокувати травми, інфекції, високий артеріальний тиск, але частіше аневризма розвивається в результаті атеросклерозу або спадкового генетичного нестачі колагену. Аневризми в ранньому дитинстві зазвичай є наслідком аномалій розвитку.
Аневризма судин головного мозку
Основна частина аневризм судин головного мозку розташовується в басейні віллізіева кола (артеріальний коло основи великого мозку). Зазвичай мозкова аневризма одна, хоча можуть зустрічатися множинні або парні аневризми, багатокамерні. Часто мозкові аневризми існують безсимптомно досить тривалий час, і тільки досягаючи дуже великих розмірів, можуть викликати неспецифічні симптоми. Симптоми наявності великої аневризми в посудині головного мозку схожі з симптомами пухлини мозку в тому, що вони чинять постійний тиск на навколишні мозкові структури. Людина може страждати від порушень зору, появи зорових галюцинацій і ілюзій, порушень координації і рівноваги, парезу однієї руки, може порушитися мова, турбують безперервні або періодичні головні болі, може страждати емоційно-вольова сфера. Будучи депо крові, аневризма призводить також до обкрадання певних ділянок головного мозку, і може викликати минущі неврологічні розлади або стати причиною ішемічного інсульту.
Близько 30% пацієнтів після розриву аневризми головного мозку гинуть протягом перших трьох тижнів. Половина всіх перенесли розрив аневризми гинуть протягом першого півріччя від рецидиву крововиливу.
Лікування непошкоджених аневризм може бути як консервативним, так і хірургічним. При наявності аневризми менше 10 мм, відсутності факторів ризику гемодинамічних порушень і пошкодження стінки судин (атеросклероз, висока або нестабільний кров'яний тиск, куріння, і ін.), Віком старше 60 років, стан хворого спостерігають і одночасно призначають препарати за показаннями і щадний режим рухової активності. Хірургічне лікування можливе шляхом внутрішньосудинного доступу, ендоскопічної мікрохірургії, або на відкритому черепі — в залежності від розташування і розміру аневризми. Найчастіше в ході операції на шийку біля основи аневризми накладають кліпс, що виключає аневризму з кровотоку і сприяє склерозу її стінок. Може бути проведена операція щодо заповнення аневризми повітряним балоном або платиновими спіралями.
При розриві аневризми обсяг операції збільшується. Крім накладення кліпса проводять ревізію мозкових просторів і видалення згустків крові, при наявності гематоми її також видаляють, при крововиливі в шлуночки мозку встановлюють зовнішній дренаж. Для лікування пацієнтів старше 75 років при розриві аневризми без масивного крововиливу кращий внутрішньосудинний оперативний доступ.
Аневризма черевної аорти
Так як аорта найбільший посудину в організмі людини, її стінка досить щільна, і при розтягуванні схильна розшаровуватися на складові: ендотелій, м'язовий шар, зовнішню соединительнотканную оболонку. Аневризма аорти часто виглядає як рівномірно розширена ділянка, на якому її стінка може надриватися зсередини, а в просторі між шарами відкладатися тромботичнімаси. Також на черевній аорті може утворитися мешотчатой аневризма. При наявності такої освіти людина постійно буде відчувати печіння, ниючий біль в грудях або животі, пульсацію в області шлунка, можливо, похолодання ніг. Аневризма черевної аорти розміром до семи сантиметрів може не давати ніяких симптомів, при цьому все одно будучи досить великим вмістилищем для утворення тромбів і небезпечною в плані розвитку масивної кровотечі. При розриві аневризми з'являється гострий біль в животі, лівої поперекової області, блювота. При масивній кровотечі больова площа може розширитися через кілька хвилин, опускаючись в область тазу, подразнюючи нервові шляхи віддавати в ноги. Пульс частішає, кров'яний тиск різко знижується, може настати непритомність. Ускладненням розриву черевної аорти може стати ішемічний інсульт головного мозку, як наслідок різкого зниження артеріального тиску, але частіше при цьому страждають судини нижніх кінцівок і органів черевної порожнини.
Лікування аневризми черевної аорти хірургічне. Операція полягає в висічення пошкодженої ділянки аорти та встановлення на місце утворився дефекту протеза. У протез імплантуються судини, які відходили в цьому місці від аорти. На період операції штучно змінюють цикл кровообігу, замикаючи його вище черевного відділу аорти, тому після операції через тривалу ішемії можуть виникати ускладнення в стані кишечника, тазових органів, нирок. Також в певний час операції виникає необхідність повної зупинки кровообігу, що також ускладнює відновлення після операції. Ускладнення, з якими борються в післяопераційний період: ниркова недостатність, запалення тазових органів, набряк легенів, атонія кишечника, набряк мозку. Головний мозок найбільш чутливий до відсутності кисню, і в найбільш складний період втручання його постачають кров'ю через внутрішні яремні вени, застосовуючи одночасно внутрішньовенне введення препаратів, що знижують потребу нервової тканини в кисні (для запобігання атрофії кори і підкіркових структур). Також для попередження порушення тканинного дихання, з метою уповільнення обмінних процесів, тіло пацієнта на період операції охолоджують до 12 ° С. Зниження температури тіла є ще одним фактором, який обумовлює післяопераційні ускладнення.
Аневризма периферичних судин.
Існування аневризм периферичних артерій, перш за все, небезпечно утворенням великих тромбів. Відриваючись від стінки аневризми такий тромб може потрапляти в судини життєво важливих органів: серця, головного мозку, нирок, легенів. Аневризма може віджимати проходить поруч вену і спровокувати її варикозне розширення, набряк кінцівки. При тиску на сусідній нерв можуть розвинутися нейропатії. Також як і в інших випадках аневризми периферичних судин можуть розриватися, викликаючи крововиливи в м'язи, порожнини, паренхіму органів. Крововилив з аневризми в м'язи заподіює сильний біль і виглядає як різко збільшується гематома. Температура пошкодженої ділянки м'язи буде підвищена, виникне набряк. Стан вимагає хірургічного втручання з відновленням цілісності стінки судини. Кров може вилитися в простір між фасції, і тоді місце гематоми виявиться на видаленні від пошкодження судини.
Симптоми наявності периферичної аневризми можуть змінюватися в залежності від її дислокації, способу життя пацієнта, фізичних навантажень, статури, і т.д . Наприклад, при аневризмі на підколінної артерії це може бути пульсуюче освіту під шкірою, яке спадає при піднятті ноги вище рівня таза. Якщо пацієнт має велику масу і схильність до високого артеріального тиску підколінної аневризма може збільшитися до розмірів, що перешкоджають згинання ноги в суглобі. Такі аневризми часто бувають багатокамерними, з великою кількістю тромбів різного калібру. Зазвичай хірургічне видалення аневризми з накладенням кліпса або пластики судини на кінцівках легко здійсненно. Проте. При відсутності можливості проведення операції з яких-небудь причин показано регулярне застосування препаратів, що знижують агрегаційну функцію крові: гепарин, варфарин, аспірин (вибір згідно наявності супутніх захворювань).
Вісцеральні аневризми судин кишечника, нирок, органів таза, печінки , селезінки, розриваючись, викликають картину геморагічного інфаркту відповідного органу. Крововилив в орган викликає різкий біль, порушення функції органу, подальше відмирання області паренхіми, яка просочується кров'ю. Лікування включає хірургічне відновлення цілісності пошкодженогосудини і консервативне лікування із застосуванням препаратів, що поліпшують обмін у тканинах. Також на догоспітальному етапі важливо провести ефективне знеболення для попередження шоку.
Аневризма серця
Аневризма серця утворюється на місці кардіосклерозу, постинфарктного або інфекційного. Стінка серця, що зазнала некрозу і відновлена сполучною тканиною, не витримує такої ж робочого навантаження, як повноцінний м'язовий шар, і розтягується під тиском крові. При цьому наростають симптоми серцевої недостатності: слабкість, набряки, застій мокротиння в легенях, задишка, почастішання серцевих скорочень на хвилину. На ультразвуковому дослідженні таку ділянку різко виділяється поганий сокращаемостью, випинанням стінки у вигляді мішечка. Такі аневризми класифікують на підгострі (від двох до шести тижнів після інфаркту) і хронічні (від шести до восьми тиждень після інфаркту). Чим пізніше утворюється аневризма, тим міцніше її стінки і краще прогноз консервативного лікування. Якщо ж аневризма серця розвивається ще до формування повноцінної сполучної тканини на місці некрозу (в момент інфаркту або перші два тижні), вона вважається гострою, і вкрай небезпечна розривом, що завжди призводить до смерті. Інфарктні болю при розвитку гострої аневризми серця тривають довше, їх інтенсивність вище, на електрокардіограмі ознаки гострого інфаркту зберігаються протягом місяця.
При виявленні формується аневризми пацієнта переводять на строгий постільний режим і призначають препарати, що знижують частоту, інтенсивність серцевих скорочень і артеріальний тиск. Такий підхід допомагає значно знизити навантаження на пошкоджену ділянку серця і плавно підготувати залишилася здорову м'язову тканину до нових умов роботи. Призначають на вибір один? Блокатор: Атенолол, метапрололом, Пропранолол, небівалол і ін. Для лікування порушень ритму препаратом вибору є Кордарон (Аміодарон). Проте, таке лікування аневризми серця не можна назвати перспективним, і при можливості оперативного втручання проводять видалення аневризми з наступною пластикою серцевої стінки. В ході операції, також як і при втручанні на аорті, застосовують штучне кровообіг. Перешкодою до проведення операції на серці може стати літній вік, важкі супутні захворювання, великі склеротичні зміни шлуночків, третій ступінь серцевої недостатності з розвитком дистрофічних змін у багатьох органах.
Зниження тромбоцитів в крові
Кров — це єдина тканина організму, здатна до значної зміни свого клітинного складу в найкоротші терміни. Тому загальний і біохімічний аналіз крові найбільш широко застосовується в діагностиці. Найбільш часто реєструється таке відхилення від норми в складі крові, як тромбоцитоз — підвищений рівень тромбоцитів.
Варто відзначити, що зростання кількості кров'яних пластинок, що відповідають за згортання крові далеко не завжди свідчить про наявність будь-якого захворювання, і може спостерігатися у людей похилого віку і всіх, хто вживає алкоголь. Проте, тромбоцитоз може привести до утворення фіксованих і блукаючих тромбів, що дуже небезпечно для життя, тому заходи вживати необхідно.
Засоби офіційної медицини
Найбільш актуальним серед усіх препаратів, розріджують кров, є аспірин. Цей препарат представляє собою органічну кислоту, під впливом якої тромбоцити руйнуються, а в'язкість крові знижується. Але, навіть при значному перевищенні норми тромбоцитів в крові, перевищувати дозування аспірину не варто на увазі побічного ефекту — здатності підвищувати порозность стінок судин, що призводить до крововиливу, набряків, геморагічного діатезу.
Для боротьби з тромбоцитозом використовуються також спеціалізовані засоби з групи антикоагулянтів і антиагрегантів непрямої дії — бівалірудин, аргатобан, ліварудін. Ці кошти направлено впливають на тромбоцити, після чого виводяться нирками в незміненому вигляді.
При критичних станах використовується така процедура, як тробоцітофорез, що представляє собою видалення тромбоцитарной частини крові за допомогою сепаратора клітин крові. Показанням до процедури може служити потреба в терміновому оперативному втручанні, а також регулярні рецидиви високого рівня тромбоцитів, незважаючи на інтенсивне лікування.
Дієта й спосіб життя при тромбоцитозі
Для зниження рівня тромбоцитів у крові надзвичайно важливо відмовитися від шкідливих звичок, так як алкоголь і нікотин несприятливо впливають на всі органи і тканини, включаючи і ті, які відповідають за синтез і диференціацію клітин крові. Не варто захоплюватися і вуглеводні продукти, при метаболізмі яких в організмі утворюється сечова кислота, що має прямий взаємозв'язок в рівнем тромбоцитів.
Так як на кількість клітин крові значний вплив мають гормони щитовидної залози, рекомендується включати в щоденний раціон продукти, багаті йодом — волоські горіхи, фейхоа, морську капусту і морепродукти.
Тромбоцити активно руйнуються під впливом органічних кислот — аскорбінової, лимонної, яблучної, тому замість чаю і кави краще включити в меню розбавлений лимонний і апельсиновий сік, журавлинний і брусничний морс. Корисно вживати овочі і фрукти, багаті антиоксидантами — виноград, яблука, чорниці та інші.
Небажано мати на столі продукти, що стимулюють гемопоез: гречана каша, банани, копченості, газовані напої, аронія, кропива і деревій.
Народні методи зниження рівня тромбоцитів у крові
Народні методики лікування тромбоцитоза засновані на регулярному застосуванні трав, фруктів і овочів, біологічно активні сполуки, які здатні очищати і розріджувати кров. До таких речовин в першу чергу слід віднести органічні кислоти, пектини і флавоноїди. Причому остання група вивчена слабо, але безсумнівно має високу ефективність.
Настоянка часнику. Дві головки часнику очищають, зубчики злегка розчавлюють і заливають 200 г горілки. Отриману суміш зберігають в темному місці близько місяця, потім проціджують і приймають по половині чайної ложки двічі на добу. Часник містить значну кількість антиоксидантів, флавоноїди, ефірні масла і фітонциди, що надає благотворний вплив практично на всі системи організму, включаючи кровотворну.
Какао. Щоранку натщесерце приймають склянку какао, звареного на воді без цукру. Боби какао містять флавоноїди, які надають сприятливий вплив на склад крові і нервову систему.
Імбир. Для лікування тромбоцитоза в Аювердіческій медицині застосовують неферментованого порошок кореня імбиру, який відрізняється від їдальні приправи не тільки кольором, але і кількістю біологічно активних сполук. Приймають індійську пряність у вигляді чаю, приготованого з 1 столової ложки імбиру, 1 столової ложки тростинного цукру і склянки окропу. Приймати напій потрібно невеликими ковтками протягом першої половини дня. Пряність містить органічні кислоти, антиоксиданти і флавоноїди, що розріджують кров і стимулюють обмінні процеси в організмі.
У народній медицині для зниження рівня тромбоцитів у крові використовують також апельсини, лимони, гранати, шабельник, каштани, артишок, шовковицю, гінкго -білолоба, а також п'явок.
облітеруючий ендартеріїт
ендартеріїт (або облітеруючий ендартеріїт) — запальне захворювання, що вражає найчастіше артерії нижніх кінцівок, з супутнім зниженням їх просвіту, що утрудняє нормальний кровотік і може привести до недостатнього кровопостачанню тканин нижніх кінцівок. Уражаються великі і дрібні артерії, досить часто в патологічні процеси виявляються втягнутими вени. Найбільш часто дане захворювання спостерігається у чоловіків від 35 до 50 років, яке може початися в 20-річному віці.
Симптоми і прояви хвороби
- Початковим проявом може стати підвищена стомлюваність і слабкість в ногах.
- Шкіра кінцівок (ніг) стає сухішою і прохолодною, виникає підвищена мерзлякуватість, хворий вважає за краще носити тепле взуття навіть в теплу пору.
- Періодично виникають відчуття оніміння в кінцівках, мурашки .
- Значне зниження кровотоку може робити ноги холодними, блідими, при цьому пальці стоп стають синьо-червоними або синюшними.
- Підвищується потовиділення нижніх кінцівок.
- Болі при ходьбі в гомілках і стопах, вони змушують хворого періодично зупинятися і перечікувати болю (це називається перемежающей кульгавістю). Звуження судин литкових м'язів провокує недостатність надходження кисню до тканин ноги, в результаті розвивається спазм і хворий відчуває сильний біль. При зупинці, у людини кілька знижується потреба м'язів ноги в кисні, поліпшується кровопостачання, спазм пропадає і знімається біль. При прогресуванні захворювання відстань, пройдену без зупинки, і темп ходьби вимушено зменшуються.
- Нігті пальців синіють і стають ламкими, відбувається деформація нігтьових пластинок.
- Хворий відчуває зменшення пульсації в артеріях тилу стопи.
- Чи можуть з'являтися судоми під час ходьби, на більш пізніх стадіях в стані спокою.
- Нижні кінцівки набрякають, на ногах можуть утворюватися виразки.
- Найбільш важким проявом є гангрена пальців стоп.
Розвиток захворювання
Облітературний ендартерит характеризується прогресуючим циклічним перебігом з періодичним чергуванням стадій загострення і ремісії. Захворювання може розвиватися гостро або прогресувати повільно. У початковій стадії в судинній стінці немає органічних змін, функціональні розлади можуть спостерігатися тільки як спазми судин. У міру прогресування харчування всіх тканин значно погіршується, що призводить до утворення виразок або гангрени пальців. Розвиток визначається декількома фазами (стадіями)
- Для стадії дистрофії нервових закінчень характерним є розвиток дистрофічних явищ в нервових закінченнях, які впритул підходять до судин. На цій стадії просвіт судин звужений незначно, харчування тканин практично не змінюється завдяки дії колатеральногокровообігу. На даному етапі немає яскраво виражених симптомів, проте захворювання вже прогресує.
- Стадія спазм великих судин. Система колатеральногокровообігу більше не може впоратися зі зростаючою навантаженням через звуження просвіту судин. Виникають: стомлюваність, похолодання кінцівок і кульгавість. На даному етапі необхідно починати лікування хвороби.
- Стадія розростання сполучних тканин. Прогресуюче розвиток сполучних тканин у всіх шарах судинних стінок і близько судинної клітковини викликає болі в ногах навіть в стані спокою, помітно знижується пульсація на артеріях. Даний стан вважається далеко зайшла фазою ендартеріїту в нижніх кінцівках.
- Стадія повна облітерація більшості судин або тромбування судин. На даному етапі в кінцівках відбувається розвиток незворотних наслідків — процес некрозу м'яких тканин і виникнення гангрени.
- На більш пізніх стадіях ендартеріїту відбуваються характерні зміни судин у всіх внутрішніх органах, (в тому числі в серце і головний мозок).
Причини розвитку
Природа ендартеріїту до кінця не вивчена і не встановлена. Більшість фахівців вважає, що розвитку хвороби нижніх кінцівок сприяють аутоімунні антитіла, які викликають запалення і поразка стінки артерій, що провокує розвиток сполучних тканин, що звужує судини. Жирова клітковина, що оточує судини уражається, сполучна тканина зовні здавлює артерію, що погіршує ситуацію.
Більшість вчених дотримуються думки, що розвиток облітеруючого ендартеріїту прямо пов'язане з отруєнням організму людини нікотином або тими чи отрутами, регулярними переохолодженням кінцівок або нервово-психічним перенапруженням. До факторів, що сприяють розвитку даної хвороби відносять регулярне куріння, періодичне, тривале переохолодження (що викликає тривалі спастичні стани периферичних артерій) або перенесений відмороження ніг. Крім цього, передбачуваними факторами є травми нижніх кінцівок, інфекційні захворювання, неврити. Існує більше 20-ти класифікацій поразок облітеруючий ендартеріїтом периферичних артерій і кілька теорій виникнення.
- Атеросклеротическое вплив (виникає атеросклероз в молодому віці).
- Інфекційно-токсичні причини (різні інфекції , включаючи грибкову).
- Патології в системі згортання крові.
- Алергічне вплив (підвищена чутливість до тютюнових продуктів).
Діагностика хвороби нижніх кінцівок
Визначити точний діагноз лікарям допомагають сучасні інструментарно методики діагностики, що дозволяють визначити стадію ураження судин. Найбільш поширені: доплерографія (дослідження ультразвуком), реовазографія, об'ємна сфигмография, плетизмография, капіляроскопія, дуплекснеангіосканування дані методи досить інформативні, прості, не є травматичними і застосовуються не тільки в стаціонарних умовах, а також в амбулаторіях. В стаціонарах може застосовуватися рентгеноконстрастная ангіографія. В якості додаткових методів застосовується вегеторезонансная діагностика і діагностування за Фоллем. При необхідності призначається комплексне обстеження.
- УЗД + цифрова рентгенографія показують: як давно почався процес, і в якій мірі відбулася зміна тканин.
- Пульсова діагностика може показати стан енергетичних каналів, дає можливість індивідуалізувати і персоніфікувати призначення на даній стадії.
- Вегето-резонансне діагностування виявляє захворювання вже в початковій стадії, вказує на недостатність або надмірність ведучого меридіана.
- Термография дозволяє дізнаватися (по проявах різних температур на шкірі), які процеси протікають на тому або іншій ділянці тіла.
- Діагностування за методом Фолля є спільною електропунктурного методом, що дозволяє зрозуміти причинно-наслідкові зв'язки і виявити конкретних збудників хвороби (наявність бактерій, вірусів або грибів).
- Клінічні та біохімічні дослідження дозволяють зрозуміти, наскільки вираженими є порушення функцій певних систем організму.
Види лікування ендартеріїту
Сьогодні не існує методик лікування, зупиняють прогресування ураження артерій. Більшість з них спрямовані на прискорення розвитку колатералей і зняття спазмів судин.
Медикаментозне лікування. У початковій стадії доцільно застосування медикаментозного лікування. Хворому призначаються спазмолітики, нікотинова кислота, антиагреганти, вітаміни (В, Е, С), а також антигістамінні препарати. До даного медикаментозного лікування додаються різні фізіотерапевтичні процедури. Говорити про успішність лікування може зникнення болів і поліпшення можливості нормальної ходьби.
До терапевтичних процедур входить:
- Застосування КВЧ терапії і голковколювання, призначені для відновлення енергетичного балансу в організмі і циркуляції енергії по певним біологічним точкам.
- Ауріколупунктура, електроаурікулопунктура, біорезонансна офтальмоцветографія, резонансна мікрохвильова терапія впливають на регуляторні механізми центральної нервової системи, що нормалізує дисфункцію симпато-парасимпатичного впливу на уражені системи організму.
- Лазерне і магнітне вплив призначені купірувати запальні процеси, відновлювати мікроциркуляцію і регенерацію пошкоджених структур. Використання внутрішньовенного біорезонансного лазерного випромінювача крові дозволяє проникати вглиб тканини не викликаючи їх пошкоджень. При опроміненні, менш стійкі старі клітини крові руйнуються, а в плазму проникають біологічно активні корисні речовини, що стимулює відновлювальні та імунні реакції організму.
Якщо вищевказані методики лікування не покращує стан хворого, симптоми ендартеріїту продовжують наростати необхідно хірургічне втручання. Може призначатися проведення симпатектомії розширення колатеральних судин, що покращує кровопостачання. При необхідності виконують шунтування — обхід уражених ділянок артерії або тромбінтімектоміі — видалення тромбів, що перекривають просвіт судин. Крайній захід — ампутація кінцівки проводиться при виникненні некрозу м'яких тканин, гангрени кінцівки або коли хворого мучать постійні, нестерпні болі.
Профілактика захворювання
На першому місці стоїть відмова від куріння і вживання алкогольних напоїв, сприяють тривалого спазму судин. Додаткове навантаження на ноги створює надлишкову вагу (бажано виключити з раціону жирні, борошняні та солодкі страви). Необхідно якомога більше рухатися: плавання у воді, їзда на велосипеді, ходьба. Важливий фактор — гігієнічне стан ніг: щоденне миття перед сном з милом, суху шкіру рекомендується змащувати жирним кремом.
ангіопатія
Ангіопатія — ураження судин при різних захворюваннях, в результаті чого відбувається порушення їх функції і зміна будови стінки. Тривало існуючі ангиопатии призводять до незворотних змін в органах в результаті хронічного порушення кровообігу. Патогенез дії на судини при кожному захворюванні свій, але результат залишається незмінним: загибель тканини, яку постачав кров'ю уражену судину.
Ангіопатія сітківки ока
Ангіопатія сітківки може стати проявом будь-якого захворювання, яке впливає на стан судин, і, по суті, є ілюстрацією цього процесу в цілому організмі. За допомогою офтальмоскопа на очному дні можна побачити зміни судин, характерні для цукрового діабету, атеросклерозу, артеріальної гіпертензії і т.д., і побічно оцінити ступінь загального ураження судин. Внаслідок порушення харчування сітківки і виведення звідси продуктів розпаду з часом відбуваються дегенеративні зміни. Це може привести до витончення сітківки, відшарування, розривів, некрозу окремих її ділянок. Сітківка дуже залежна від ефективного кровообігу і при ураженні не відновлюється.
Поразки судин сітківки спочатку можуть проявлятися минущими порушеннями зору, миготінням мушок, періодичною появою темних крапок і плям в поле зору, неприємними відчуттями в очному яблуці або болем. В подальшому порушення зору стають стійкими і прогресують. Якщо процес розвивається в області жовтої плями, то першим порушується центральний зір. Повне відшарування сітківки призводить до сліпоти.
Діабетична ангіопатія
Ангіопатія при цукровому діабеті стає причиною раннього ураження життєво важливих органів і призводить до інвалідності. Уражаються судини всіх калібрів, але спочатку дається взнаки поразки капілярів. Товщають базальні мембрани, в стінках судин відкладаються інтерцеллюлярного сорбитол і фруктоза, просвіт судин звужується, розростається сполучна тканина. Найбільш небезпечно при діабеті стає ураження нирок, сітківки ока, нижніх кінцівок. Одним з класичних проявів ангиопатии при діабеті є діабетична стопа. Втрата пропускної здатності капілярів призводить до порушення кровообігу в тканинах стопи, відбувається їх атрофія. Прогрес ангиопатии нижніх кінцівок виглядає так: спочатку атрофуються пальці, потім в один або кілька етапів стопа, після гомілку, стегно. Відповідно атрофовані структури по черзі підлягають ампутації, так як тут розвивається гангрена. При цьому на артеріях в ураженій кінцівці зберігається пульсація, що є особливістю судинних уражень при цукровому діабеті.
Основну роль у втраті функції великих судин відіграє атеросклероз, який при цукровому діабеті розвивається стрімкіше і починається раніше. При цьому задіяні два механізми: специфічне пошкодження ендотелію і порушений обмін ліпідів. Не дивлячись на те, що основні клінічні симптоми при цукровому діабеті пов'язані з порушенням засвоєння глюкози, при цьому стані страждають всі види обміну, що обтяжує шкідливу вплив глюкози на судини. Зрушення співвідношення ліпідів в сторону ліпідів низької щільності сприяє відкладенню їх в пошкоджених стінках судин і утворенню атеросклеротичних бляшок. Згодом це порушує прохідність і без того звужених судин, провокує гіпертензію, інфаркти, інсульти, ниркову недостатність.
Гіпертонічна ангіопатія
Основний ушкоджує судини фактор при артеріальній гіпертензії — високий тиск крові на їх стінки. Під дією тиску ендотелій пошкоджується, м'язова стінка компенсаторно ущільнюється, активно розвивається фіброз. Капіляри напружені. Доброю ілюстрацією змін дрібних судин є сітківка, яку добре видно при офтальмоскопії. Перетину судин сітківки мають характерний вигляд (перехрещення Салюса-Гуна): в місці перехрещення артерія віджимає лежить під нею вену, що порушує вільну циркуляцію крові. Надалі цей симптом стає причиною утворення тут тромбів і наступних крововиливів. Прохідність судин порушується, а тиск крові залишається незмінним (або стає ще вище), що призводить до розривів судин і вилиття крові в тканини. Крововиливи в сітківку при офтальмоскопії мають характерний вигляд білих або блискучих плям. Покручені артерії на сітківці у вигляді штопора (симптом Гвіста) є характерним симптомом при гіпертонії. В процесі пошкодження капілярів сітківки одночасно йде утворення нових судин, і при офтальмоскопії видно густу судинну мережу. Симптом срібного й мідного дроту характеризує порушення прозорості судин сітківки внаслідок атеросклерозу. Атеросклеротичнеураження при артеріальній гіпертензії полегшується в результаті механічного пошкодження тиском крові внутрішньої оболонки судин. Описаним змінам піддаються всі судини в організмі, і особливо небезпечні вони для нирок, серця, головного мозку. Ригідні стінки судин при гіпертензії не схильні адаптуватися до змін тиску крові, при цьому вони стають крихкими, тому гіпертензію часто супроводжують крововиливу в мозок, серцевий м'яз. Характерні зміни емоційної сфери в зв'язку з хронічно порушеним мозковим кровообігом: пацієнт стає дратівливим, емоційно нестійким, тривожним. Страждають також когнітивні функції (пам'ять, увага, швидкість обробки інформації), що істотно ускладнює розумову діяльність і може послужити приводом зміни роботи.
Гіпотонічна ангіопатія
При зниженому тонусі периферичного судинного русла кров переповнює дрібні судини, не отримуючи належного опору з боку судинної стінки. При зниженій швидкості кровотоку створюються умови для тромбоутворення і набряків, в основному в нижніх кінцівках (за рахунок підвищення проникності судинної стінки). При цьому м'язовий шар судин стоншується, що в подальшому ще більше знижує судинний тонус. У майбутньому такі зміни можуть призвести до зворотного ефекту: підвищення судинного тонусу і розвитку ригідності за рахунок розростання сполучної тканини і відкладення в стінках кальцію, що призведе до розвитку гіпертензії. При офтальмоскопії гипотоническая ангіопатія представлена розширеними звитими артеріолами і капілярами, пульсуючими венулами. На шкірі при гіпотонічній ангиопатии з'являються розширені капіляри у вигляді судинної сіточки або синюшности носа, щік, підборіддя, вушних раковин. Порушення мозкового кровообігу проявляються запамороченнями, головним болем, метеозалежність.
Травматична агніопатія
Травматична ураження судин сітківки відбувається при здавлюють пошкодженнях черепа, грудної клітки, черевної порожнини. В результаті різкого підвищення тиску при такій травмі відбуваються крововиливи в сітківку, які мають вигляд світлих плям і смуг в області диска зорового нерва. При цьому частина капілярів сітківки піддається облітерації. Зір падає, і після відновлюється в повному обсязі.
Лікування
Основним лікуванням ангиопатии будь-якої природи є лікування захворювання, яке її викликає. Застосування цукрознижувальних, гіпотензивних або тонізуючих препаратів, дотримання лікувальної дієти значно уповільнює або зупиняє розвиток патологічних процесів в судинах. При цьому доведена пряма залежність швидкості розвитку ангіопатії від ефективності лікарського лікування.
Стабільна компенсація цукрового діабету значно віддаляє неминучі зміни судин. Для цього необхідно регулярно контролювати рівень глюкози крові і застосовувати препарат, підібраний ендокринологом у зазначеній їм дозі. Лікування ангиопатии нижніх кінцівок досить копітка. Проте, сучасний метод лімфомодуляціі є ефективним навіть при глибокій атрофії м'яких тканин. Лікування полягає в активній подачі до уражених тканин кисню і одночасної детоксикації з видаленням продуктів розпаду і життєдіяльності. В умовах повного припинення кровообігу лікування дає позитивну динаміку протягом першого місяця. Актуальним на сьогодні є хірургічне лікування діабетичної стопи, із застосуванням методу судинної реконструкції, пластики м'яких тканин.
Підтримка артеріального тиску на прийнятному рівні здатне запобігти розвитку ангіопатії, але для цього слід вчасно діагностувати артеріальну гіпертензію, до моменту розвитку патології судин. У подальшому прийняття препаратів, що знижують артеріальний тиск, зменшує ризик судинних ускладнень (при вже уражених судинах).
При патології судин на сітківці застосовують лазерну коагуляцію, як найбільш ефективний на сьогодні метод боротьби з відшаруванням сітківки.
При будь ангиопатии показано дотримання рухового режиму. Підтримка кровообігу забезпечується роботою м'язів.
Медикаментозне лікування ураження спрямоване на поліпшення кровообігу:
- Препарати для поліпшення мікроциркуляції — пентоксифілін, актовегін, солкосерил, ксантинолу нікотинат,
- Препарати, що знижують проникність судинної стінки — добезилат кальцію, гінкго білоба, пармидин,
- Антиагреганти — ацетилсаліцилова кислота, тіклодіпін, дипіридамол,
- Вітамінотерапія — вітамін С, група В, нікотинова кислота,
- анаболічні стероїди,
- Поліпшення тканинного обміну — кокарбоксилаза, АТФ.
міокардіодистрофія
Міокардіодистрофія — захворювання серцевого м'яза незапального і недегератівного характеру, яке виражене в порушенні обмінних процесів в її клітинах, що призводить до значного зниження скорочувальної здатності міокарда . Основний патогенетичний механізм полягає в перебудові кардіоміоцитів з кисневого на безкисневому шлях дихання, що значно зменшує ефективність харчування м'язової тканини серця. На початку захворювання все патологічні зміни оборотні, і при адекватному лікуванні структура і функція міокарда повертається до нормальних показників. Якщо ж хвороба прогресує, розвивається атрофія волокон міокарда і стійка серцева недостатність, що істотно знижує якість і тривалість життя пацієнта. Хвороба поширена в усіх вікових групах, і, не дивлячись на численні дослідження, вивчена мало.
Причини
Міокардіодистрофія розвивається в разі невідповідності кількості витрачених серцем ресурсів до кількості вироблених. Така невідповідність може виникати при недостатньому харчуванні, низький рівень білка, вуглеводів, мікроелементів і вітамінів. Порушення тканинного дихання може відбуватися при інфекційних процесах в організмі, побутових і виробничих отруєннях, куріння, алкоголізм, захворюваннях системи обміну речовин. Епізодична надмірне фізичне навантаження, або регулярна навантаження, кілька перевищує резервні можливості міокарда, призводить до прямого дефіциту ресурсів.
Симптоми
Міокардіодистрофія призводить до порушення кровообігу в результаті зниження скорочувальної здатності серцевого м'яза. Пацієнта можуть турбувати болі в області серця, перебої серцевого ритму, неприємні відчуття в грудях, швидка стомлюваність, сонливість. Серцева недостатність розвивається поступово, спочатку з минущих периферичних набряків і задишки після важкого фізичного навантаження, і в подальшому доходить до задишки і серцебиття в спокої і стійких щільних набряків. Пацієнта турбує виражене порушення працездатності, часта слабкість, збільшення кількості мокротиння і кашель у вечірні години. Симптоми можуть дещо відрізнятися у різних пацієнтів, в силу різних причин миокардиодистрофии і можливих супутніх захворювань. У той час, поки патологічний процес компенсований, симптоми можуть бути зовсім відсутніми (до декількох років).
Стадії миокардиодистрофии
Стадія компенсації. Гемодинаміка в спокої і при дозованим фізичним навантаженням стабільна. У міокарді виявляються минущі адренозавісімие порушення реполяризації.
Стадія субкомпенсації. Дозоване навантаження викликає напругу механізмів гемодинаміки: централізації кровотоку, скорочувальної здатності міокарда, рефлекторного збільшення серцевого викиду при збільшенні припливу крові. Дистрофічний процес в міокарді вираженийпомірно.
Стадія декомпенсації. Перебудова серцевого м'яза, процеси реполяризації стабільно порушені, дозоване фізичне навантаження призводить до виражених порушень гемодинаміки. Скорочувальна здатність міокарда різко знижена, механізм централізації кровотоку порушений, рефлекторне збільшення серцевого викиду при підвищеному притоці крові не відбувається.
Діагностика
Рентгенологічне обстеження пацієнта виявляє розширення меж серця вліво, застійні явища в легенях.
Електрокардіографія. Будучи рутинним методом обстеження при різних станах і процедурах, ЕКГ може виявити міокардіодистрофію на початкових етапах розвитку. При направленому дослідженні миокардиодистрофии частіше застосовують добовий ЕКГ моніторинг. Залежно від ступеня ураження міокарда і навантажувальних проб зміни на кардіограмі більш-менш виражені. Сегмент ST нижче ізолінії мінімум на 1 мм в будь-яких двох відведеннях, зубець U спотворений, неправильна орієнтація і деформація зубця T мінімум в двох відведеннях.
Ехокардіографія виявляє розширення шлуночків і передсердь, зміна структури м'язової тканини серця. Метод дозволяє визначити перші ознаки перебудови серцевого м'яза, диференціювати міокардіодистрофію від органічної патології.
Фонокардіографія. Електрична систола довше механічної (зниження скорочувальної здатності), ритм галопу (стадія декомпенсації), систолічний шум на підставі і верхівці серця. Тони серця приглушені.
Біохімічний аналіз крові виявляє високий рівень лактату, пірувату.
Для оцінки ступеня дистрофічних змін в клітинах серцевого м'яза визначають активність ферментів мітохондрій лімфоцитів. Різке зниження активності сукцинатдегідрогенази і підвищення активності альфа-гліцерофосфатдегідрогенази свідчить про перехід миокардиодистрофии в третю стадію, при цьому прогноз на одужання поганий.
Біопсія серцевого м'яза проводиться в крайньому випадку, якщо інші методи дослідження неінформативні, а захворювання стрімко розвивається. Аналіз м'язової тканини серця дає найбільш точні дані про патологічний процес і ступеня ураження.
Лікування
Режим лікування обов'язково передбачає виключення фізичних навантажень, професійних шкідливих умов, контакту з побутовими хімікатами, прийом алкоголю і куріння.
Медикаментозне лікування залежить від стадії і клінічних проявів захворювання .
Застосовується вітамінотерапія, коригуються порушення електролітного обміну, відновлюються трофічні процеси в серцевому м'язі.
Препарати калію застосовують внутрішньовенно в 5% розчині глюкози або фізіологічному розчині. 1 г хлориду калію на 500 мл розчину.
Для зменшення збудливості серцевого м'яза застосовують адреноблокатори до 240 мг на добу для дорослого. Застосовують седативні препарати.
Для стимуляції обміну в міокарді застосовують рибоксин, інозин, анаболічні стероїди, вітаміни групи В. Ефективна доза підбирається індивідуально.
При необхідності застосовують препарати, що усувають ознаки серцевої недостатності і регуляції ритму . Серцеві глікозиди застосовують в дозах, кілька менших, ніж стандартні повні терапевтичні, щоб зменшити їх токсичну дію на клітини серця. У кожному разі дозу підбирають індивідуально, визначаючи їх концентрацію в крові: повна терапевтична доза вважається досягнутої при утриманні глікозидів не більш як 2 нг / мл крові. Дозування противоаритмических препаратів стандартні. Кордарон внутрішньовенно 5 мг / кг, або per os по 6 мг на добу в перші сім днів, по 4 мг на добу в наступний тиждень, і по 2 мг на добу в подальшому.
Міокардіодистрофія у дітей
Розвиток миокардиодистрофии у школярів частіше відбувається в результаті неадекватного підвищення фізичного навантаження. У початкових і випускних класах також може сприяти розвитку хвороби збільшення емоційного навантаження. У ранньому дитинстві важливу роль відіграють захворювання обміну (зокрема рахіт), погане харчування і догляд. Особливістю перебігу захворювання у дітей є тривалий безсимптомний період (або відсутність скарг), а також відсутність клінічних проявів при обстеженні в спокої. У світлі цього важливо раннє застосування електрокардіографії з велоергометрія. Застосування проб з дозованим фізичним навантаженням дозволяє раніше почати лікування і контролювати стан дитини в динаміці. Основною метою дослідження є оцінка центральної і периферичної гемодинаміки.
При компенсованій миокардиодистрофии показано повне обстеження в стаціонарі один раз в півтора року. Обмеження фізичного навантаження не потрібно. Дитина знаходиться під наглядом лікаря. Медикаментозне лікування включає препарати, що знижують збудливість вегетативної нервової системи. Необхідно повноцінне харчування і оптимальний режим навчального процесу.
Субкомпенсована стадія перебігу у дітей вимагає часткового обмеження фізичного навантаження. Дитина повинна проходити стаціонарне обстеження щорічно з оцінкою динаміки захворювання. Застосовуються препарати, що знижують збудливість вегетативної нервової системи, препарати, що покращують живлення міокарда. Раціон дитини повинен бути багатий вітамінами і білками. Важливу роль відіграють вітаміни С і Е.
Декомпенсированная миокардиодистрофия у дітей є показанням до проведення мінімум одного курсу стаціонарного лікування. Застосовують внутрішньовенне введення препаратів, що живлять серцевий м'яз. За свідченнями призначають сечогінні препарати (при виражених набряках), бета-блокатори, інгібітори ангіотензинперетворюючого ферменту. Кожні півроку необхідно проводити обстеження стану серця в стаціонарі для оцінки динаміки.
Профілактика
Профілактика миокардиодистрофии в першу чергу включає відмову від куріння і алкоголю. Розрахунок фізичного навантаження при заняттях спортом завжди повинен відбуватися з урахуванням віку і стану фізичної підготовки, звертаючи увагу на наявність поточних захворювань. Захворювання обміну, ендокринної системи повинні бути своєчасно діагностовані і піддані корекції. У період інфекційних захворювань і під час відновлення заняття фізкультурою і спортом проводитися не повинні. Харчування має включати весь комплекс поживних речовин, вітамінів і мікроелементів, в необхідних за віком кількостях. У період першого навчального року в школі і в випускних класах бажано профілактичне обстеження у кардіолога з застосуванням проб з дозованим фізичним навантаженням. У зазначені періоди також не слід навантажувати дитину додатковими заняттями, крім шкільної програми. При роботі з отруйними хімічними речовинами слід застосовувати спеціальні засоби захисту.
