Антитіла до тиреоїдної пероксидази (антіТПО) — антитіла до ферменту клітин , який бере участь в синтезі тиреоїдних гормонів. Антитіла до тиреоїдної пероксидази — показник агресії імунної системи по відношенню до власного організму.
Застосування аналізу на антитіла до тиреоїдної пероксидази
- Антитіла до тиреоїдної пероксидази позитивні приблизно в 95% випадків хвороби Хашимото і в 85% випадків хвороби Грейвса. Дуже високий титр антитіл дозволяє припустити наявність , хоча відсутність титру не виключає захворювання.
- У більш 1: 1000 поява антитіл до тиреоїдної пероксидази відзначається тільки при хворобі Грейвса або тиреоїдиті Хашимото.
- Виражений титр мікросомальних антитіл вказує на тиреоїдит Хашимото або післяпологовий тиреоїдит.
- Аналіз антитіл до тиреоїдної пероксидази потрібен для розрізнення підгострого тиреоїдиту та тиреоїдиту Хашимото, оскільки антитіла більш характерні для останньої патології.
- При відсутності антитіл до тиреоїдної пероксидази — тиреоїдит Хашимото можна вважати малоймовірною причиною .
- Виражений титр антитіл у еутиреоїдних пацієнтів з одностороннім екзофтальм може вказувати на хворобу Грейвса.
- Якщо дані загального огляду не діагностично і неспецифічні , то аналіз рівня антитіл до тиреоїдної пероксидази проводиться для для Дифдіагностика хвороби Грейвса від токсичного мультінодулярного зоба.
- Наявність хвороби Грейвса з підвищеним титром антитіл — повинна бути проведена досить обмежена тіреоідектомія щоб уникнути розвитку пізнього післяопераційного гіпотиреозу.
- Антитіла до тиреоїдної пероксидази можуть заважати тестів на сироватковий .
- Дослідження антитіл до тиреоїдних рецепторів використовується переважно при хвороби Грейвса, особливо в якості предикторів рецидиву .
Підвищення рівня антитіл до тиреоїдної пероксидази
- Тиреоидит Хашимото
- Тиреоидит Грейвса
- Іноді антитіла до тиреоїдної пероксидази позитивні при , підгострому тиреоїдиті (короткий період), лимфоцитарном (безболісне) тиреоїдиті (приблизно 60% пацієнтів).
- При первинній лімфомі щитовидної залози титри зазвичай дуже високі, тому необхідна біопсія щитовидної залози у літніх пацієнтів з щільною збільшеною залозою.
- Низькі титри присутні у більш 10% здорової популяції, з віком рівень антитіл може збільшуватися.
- Інші аутоімунні захворювання (наприклад, псоріатичний артрит, ревматоїдний артрит, системний червоний вовчак, ).
Болі, пов'язані зі щитовидною залозою
Почуття, яке викликає збільшення, набухання щитовидної залози, не можна назвати болем, хоча іноді пацієнти говорять про болях в шийної області. Зазвичай пацієнти відчувають, що їм став тісний комір, відчувають печіння, тиск або ж невизначений неприємне відчуття. Часто все це породжується просто свідомістю того, що у них збільшена щитовидна залоза, а не є результатом такого збільшення. Іноді подібні відчуття відчувають жінки в період менструації, коли відзначається приплив крові до , зрідка дійсно набухає.
Від тих скарг, які легко піддаються впливу простих седативних препаратів або зникають після відповідної бесіди з хворим, його заспокоєння і зазвичай швидше викликані стурбованістю косметичної стороною справи, слід відрізняти ті, які дійсно викликані збільшенням щитовидної залози, здавленням поворотного нерва , дислокацією трахеї або в основі яких лежить біль, що виникла в результаті запалення щитовидної залози.
Збільшення щитовидної залози визначається при огляді, найкраще в такому положенні хворого, коли його голова трохи піднята, і є можливість оглянути лінію шиї в профіль . Важливе значення має і пальпація, в ході якої просять хворого здійснювати ковтальні руху. Пальпація подає відомості про форму, величину, консистенції залози, про характер її збільшення (рівномірне чи ні), про співвідношення залози з оточуючими утвореннями.
При ковтанні щитовидна залоза піднімається разом з верхньою частиною горла, що дозволяє виділити її з усього комплексу утворень, які виступають по передній і задній поверхні шиї, перш за все відрізнити від групи лімфатичних залоз, шийних кіст, можливої аневризми сонної артерії, ліпом і більш рідкісних пухлин.
При перихондрит щитовидного хряща прощупується набухання, яке слід за ковтальні рухи. Спаяна з навколишніми тканинами злоякісна пухлина заважає рухам щитовидної залози при ковтанні.
Натяг, подібно до того, яке виникає при збільшенні або надмірному кровенаполнении щитовидної залози, виникає і в тих випадках, коли шия потовщена але інших причин. Об'ємні освіти в середостінні викликають застій (наприклад, медіастинальні пухлини), що може привести до такого сильного набухання шиї, що зовсім зникне межа між головою та шиєю, не виступатиме ні підборіддя, ні відросток нижньої щелепи. Група симптомів, що отримала назву "i> коміра Стокса, — це розширення вен голови та шиї, набряк, ціаноз, затруднення дихання внаслідок ортопное, хрипота, інші симптоми медиастинального синдрому, як, наприклад, тріада Горнера.
Все патологічні зміни шиї і середостіння легко відрізнити від збільшень щитовидної залози за допомогою методу ізотопного обстеження. Сцинтиграфія щитовидної залози проводиться за допомогою ізотопу йоду. Місця поглинання йоду реєструються, в результаті виходить картина щитовидної залози (якщо, звичайно, остання поглинає йод).
Сильно виражена емфізема, часта у осіб пікнічної типу, в результаті заповнення і випинання підключичних ямок робить і без того коротку і товсту шию ще більш товстої.
Симетрично розташовані на шиї ліпоми (хвороба Маделунга) перетворюють шию в суцільну жирову масу: відчуття напруги, потовщення шиї турбує хворого і в таких випадках, однак немає застійних симптомів, як при комірі Стокса, і не збільшена щитовидна залоза, як при зобі. Ліпоматозних пухлини на дотик інші, ніж щитовидна залоза, до того ж вони не йдуть за ковтальні рухи, і без листя.
Таким чином, всі ці стани супроводжуються набуханням, напругою, почуттям тиску в області шиї, але не можуть бути сплутані з зобом, який добре пальпується і при ковтальних рухах мобільний.
Крім набухання щитовидної залози в зв'язку з менструальним циклом і іноді вагітністю, які можна вважати фізіологічними, відчуття напруженості в області шиї, яке у дуже чутливих осіб переходить в больові відчуття, можуть викликати ще й гострі і хронічні запалення, гіпер -, гіпо-або нормофункціональние збільшення щитовидної залози: її і навіть зоб. Запалення щитовидної залози можуть викликати серйозні болі.
Гострий тіреорідіт може супроводжуватися як помірними, так і гострими пульсуючими болями в шийної області. Щитовидна залоза швидко збільшується, стає болючою при натисканні. У важких випадках шкіра над щитовидною залозою червоніє, може виникнути гнійний процес, утворитися абсцес, проривається назовні через шкіру.
Хвороба пов'язана з лихоманкою і — підвищенням кількості в крові, можуть відзначатися і симптоми .
Хвороба цей не часта, може приєднуватися до гострих інфекцій ( наприклад, до лихоманки Банга) або відзначатися як самостійне захворювання. Вся щитовидна залоза або тільки вражений її ділянку болючі як при натисканні, так і спонтанно. Хвороба добре піддається лікуванню антибіотиками. Найчастіше вона має бактеріальну природу. Раптове набрякання щитовидної залози може викликати і гострий розлад дихання.
Подострое запалення щитовидної залози — тиреоїдит де Кервена (гранулематозний тиреоїдит, гигантоклеточний тиреоїдит) — захворювання, що супроводжується збільшенням залози, триваючим протягом довгих тижнів і навіть місяців, її хворобливістю. Зазвичай воно з'являється через 1 — 2 тижні після будь-якого вірусного захворювання верхніх дихальних шляхів. Ця хвороба зустрічається нечасто. Захворювання може бути вірусним, а може бути і імунним, зв'язаних з вірусною інфекцією, за якою воно слід.
збільшена рівномірно, щільна на дотик. Відзначається лихоманка, значний лейкоцитоз (15000 — 20000), підвищення . Можуть виявлятися і симптоми гіперфункції щитовидної залози. Болі і набухання можуть бути іноді помірними, але домінують загальні симптоми. У сироватці виявляються антитиреоїдні імунні речовини, однак титр їх не настільки високий, як при .
Подальший перебіг захворювання супроводжується зниженим поглинанням йоду. Від гострого тиреоїдиту це захворювання відрізняється великою тривалістю, сильно підвищеною швидкістю осідання , дифузним збільшенням щитовидної залози, а від хвороби Хасімото — гострим початком, відсутністю збільшення кількості , а також низьким титром антитіл .
Хронічне запалення щитовидної залози — хронічний тиреоїдит — захворювання, що супроводжується збільшенням щитовидної залози, яке повільно розвивається і безболісно. Зоб Ріделя часто буває одностороннім, збільшення залози безболісно, характерна надзвичайна щільність її при пальпації. Запальний процес поширюється і на фасцію, м'язи, нерви і судини (інвазивний фіброзний тиреоїдит), зустрічається у жінок похилого віку.
Великий зоб може викликати місцеві скарги, супроводжується він швидше симптомами . Природа захворювання не з'ясована, точний діагноз може бути поставлений тільки на основі гістологічного аналізу операційного або біопсійного препарату. Пов'язують цю хворобу з зачеревним фіброзом, зі .
Значно частіше зустрічається хвороба Хасімото. Відповідно до сучасного тлумачення, це найбільш характерне аутоімунне захворювання щитовидної залози. Збільшення залози не завдає болю, дифузне, спочатку відзначається не тільки гіпо-, але в окремих випадках і гіпертиреоз, пізніше захворювання завжди супроводжується гіпотиреозом. Заліза м'яка, пружна на дотик.
Правильний діагноз може бути поставлений на підставі підвищеного кількості в сироватці крові, що відповідають цьому позитивних колоїдних проб і проб на лабільність (тимоловой), прискореного осідання еритроцитів, а також на підставі титру антитиреоїдних антитіл, що виявляються в сироватці крові. Проводиться дослідження аглютинації спеціально оброблених , титр яких вище 1: 2500, а також реакція зв'язування комплементу, яка вважається позитивною при титрі 1: 6.
Поглинання ізотопу йоду щитовидною залозою різному, але тіреостімулірующіх гормоном його підвищити не можна. Хвороба часто приєднується до інших аутоімунних захворювань, як, наприклад, недостатність кори надниркових залоз (синдром Шмідта ), , вовчак, , а також і до патологічних змін іншого характеру, як синдром Тернера і інші, менш певні клінічні картини. Відзначалися випадки спадкової передачі захворювання і його сімейного поширення.
Цілком можливо, що всі ці по нинішнім класифікацій самостійні нозологічні одиниці насправді є різні стадії імунних тиреоїдитів. Простими клінічними дослідженнями їх можна розрізнити наступним чином:
- зоб Ріделя твердий на дотик, вузлуватий, асиметрично набряклий,
- зоб Хасімото більш пружний , податливий, він двосторонній, дифузний,
- зоб де Кервена дуже болючий.
при зобі Ріделя і Хасімото болю при натисканні дуже рідкісні, на противагу зобу де Кервена. При зобі Ріделя немає лихоманки, немає прискорення осідання еритроцитів, ці симптоми характерні для гострого і підгострого тиреоїдиту. Позитивні (білкові) і підвищена кількість гамма-глобуліну — симптоми, характерні для зоба Хасімото, при якому може бути прискорене і осідання еритроцитів.
Дифузні форми зобу, завдають вони гіпертиреоз або немає, зазвичай не супроводжуються болями. Вола при нормальній або підвищеній функції залози (спорадичний ), особливо у знервованих жінок, викликають почуття напруги, задухи, яке сприймається як біль. Іноді дуже великих розмірів вола пригіпотиреозі (наприклад, ендемічний зоб) зазвичай не викликають болю.
Вузлуватий зоб супроводжується болями, які можуть бути різної інтенсивності і залежать від розташування вузликів. Зазвичай мова йде про автономну аденомі. Однак зоб будь-якого роду стає болючим, якщо в ньому відбувається крововилив. При цьому швидко розвиваються характерні симптоми, що спостерігаються при натисканні.
Атеросклеротическое крововилив зустрічається і в здорової щитовидній залозі. Хворі при цьому зазвичай скаржаться на раптово виниклу біль. Щитовидна залоза болюча при натисненні. Травми на передній поверхні шиї (удари, здавлення) через крововиливи завдають також стійкі болі. Травма зазвичай легко розпізнається по слідах, що залишаються нею на шкірі.
Від усіх видів зоба слід відрізняти злоякісні пухлини щитовидної залози. Злоякісний зоб найчастіше легко розпізнається на підставі його стрімкого зростання, проте зазвичай вже надто пізно для того, щоб його можна було радикально видалити.
На противагу доброякісному зобу злоякісний дуже швидко зростається з навколишніми утвореннями і викликає розлади ковтання, затруднення дихання, болі. При ковтальних рухах щитовидна залоза майже нерухома. Пухлина найчастіше має вигляд вузлуватого зоба, дуже щільна на дотик, хвороблива при натисканні, швидко дає метастази в навколишні освіти і кістки, легені, печінку. Часто вона супроводжується гіпертиреоз, але може супроводжуватися і нормотіреозом. Гіпотиреоз — симптом, який свідчить проти наявності злоякісної пухлини. Зрощення з навколишніми тканинами, поява ущільнених лімфатичних вузлів — ознаки злоякісності.
При оцінці зоба велику допомогу надає дослідження депонування йоду. Після дачі 80 — 150 мікрокюрі ізотопу 131І зоб поглинає йоду більше, ніж в нормі, стільки ж, скільки і навколишні тканини, або ж менше, ніж вони. Згідно з цим і розрізняють «теплий» і «холодний» вола. При підвищеній функції щитовидної залози в ній може розташовуватися токсична аденома, яка, як і навколишні її тканини, може депонувати значно більшу кількість йоду, ніж в нормі (компенсована токсична аденома). Якщо аденома, яка виробляє велику кількість гормону щитовидної залози, буде придушувати виробництво тиреотропного гормону, то навколишні щитовидну залозу тканини не будуть поглинати йод: це декомпнесірованная токсична аденома. В такому випадку прийнято говорити про «гарячому »зобі.
«Гарячий» або «теплий» зоб зазвичай свідчать про відсутність злоякісної пухлини. «Холодний» ж зоб (звичайно, при ретельній оцінці і всіх інших клінічних симптомів) викликає підозру на злоякісну пухлину, проте потрібно пам'ятати, що «холодний» зоб може бути викликаний кістою, запаленням, крововиливом. 3-10% всіх вузлів при злоякісних зобах, як показує сцинтиграфія, є «теплими».
Особливо великі підозри на злоякісність виникають при наявності ізольованих вузлів. Гістологічний аналіз препаратів, отриманих в ході операції, показує, що 10 — 20% їх є злоякісними. Але і доброякісний зоб може стати причиною метастазів.
Лабораторна діагностика цукрового діабету
Лабораторна діагностика цукрового діабету базується на дослідженні рівня глюкози і ряду спеціальних тестів таких, як:
— глікозильований (HbA1c),
— фруктозамін (Фра)
— постановки тестів толерантності до глюкози.
Визначення концентрації глюкози в крові , і ретроспективна оцінка ступеня глікемії взагалі , є основним критерієм діагностики.
Згідно з рекомендаціями робочої групи з діабету ВООЗ і Американської асоціації діабетології в 1998 р були прийняті нові параметри для характеристики груп ризику щодо захворювання на цукровий діабет.
Відповідно вмісту глюкози в капілярної крові , взятої натщесерце, нормальним вважається концентрація до 5,6 ммоль / л. Пацієнти, у яких рівень глюкози знаходиться в межах 5,6-6,0 ммоль / л відносять до групи IFG (Impaired Fasting Glucose — підвищена глікемія натще). Вважається, що в цій групі може бути найбільше число людей з порушеною толерантністю до глюкози, стадіями предіабету і прихованого діабету. При отриманні результатів, що перевищують 6,0 ммоль / л, робиться припущення, що пацієнт може бути хворий.
Для постановки діагнозу цукрового діабету дослідження глюкози має бути неодноразовим. Справа в тому, що на результати визначення глюкози впливають цілий ряд факторів.
Потрібно мати на увазі, що концентрація глюкози в крові відображає сіемінутное стан пацієнта і навіть у здорової людини коливання концентрації глюкози в крові натще в різні дні можуть досягати 0,8 ммоль / л. Це залежить від стану нервової системи, товщини проколюють шкіри, техніки забору крові. Відмінності стосуються навіть значень концентрації глюкози в капілярної і венозної крові у одного і того ж пацієнта. Тому дослідження в динаміці потрібно проводити тільки в капілярної крові або тільки в венозної крові для того, щоб результати були порівнянні.
Якщо по якійсь причині дотримуватися цього правила неможливо, то в результат дослідження вводиться поправочний коефіцієнт К:
глюкоза (венозна кров) = глюкоза (капілярна кров) * К,
де К = 1,12 (1,10-1,15).
Виходячи з клінічних спостережень і даних статистики, провідними фахівцями діабетології була сформульована «концепція ненадійності» результатів визначення глюкози із загальною невизначеністю на величину порядку 0,6 ммоль / л. Звідси ще раз стає зрозумілою необхідність неодноразових (повторних) досліджень глюкози для постановки діагнозу цукровий діабет і необхідність залучення додаткових маркерів цього захворювання, особливо, в групі пацієнтів IFG з вузьким межею кордонів коливань концентрації глюкози (5,6-6,0 ммоль / л) .
Такими додатковими маркерами є еритроцитарний глікозильований гемоглобін (в англомовній літературі більш правильним вважається термін « г ») і сироватковий фруктозамін .
При наявності у пацієнта гіперглікемії, дані тести дозволяють ретроспективно оцінити ступінь вираженості цієї гіперглікемії:
— глікірованний гемоглобін HbA1c — за період 10-12 тижнів (час життя еритроцитарного гемоглобіну),
— фруктозамін, Фра — за період 2-3 тижні (час життя сироваткового білка ).
Ці тести введені в сучасні алгоритми первинної діагностики захворювання, а також корисні в контролі лікування і визначення ступеня компенсації цукрового діабету.
HbA1c корисний для довготривалого контролю за перебігом цукрового діабету, а фруктозамін, як має більш короткий період життя, дозволяє лікарю швидше оцінити ефективність лікувальних заходів, дози препарату, підбір дієти.
При тривалому спостереженні за лікуванням діабетиків дослідження фруктозаміну призначається 1 раз в 2-3 тижні, гликированного гемоглобіну — 1 раз в 6-8 тижнів. Визначення концентрації глюкози — в міру необхідності.
При неможливості в лабораторії проведення досліджень гликированного гемоглобіну і фруктозаміну, хворим з групи IFG призначаються тести толерантності до глюкози.
Вагому додаткову інформацію в діагностиці цукрового діабету і, особливо , в можливості прогнозування його розвитку можуть мати такі тести:
— визначення до і після навантаження глюкозою,
— визначення антитіл до інсуліну,
— ,
— проінсуліну,
— ,
— панкреатичного пептиду,
— ,
— ,
— антитіл до клітинострівців Лангерганса,
— декарбоксилази глутамінової кислоти і антитіл проти неї.
Кожен з вище перерахованих метаболітів доступний до дослідження за допомогою імуноферментного аналізу.
Визначення концентрації інсуліну застосовується для підтвердження діагнозу цукровий діабет у пацієнтів з групи IFG, для диференціації різних форм діабету, встановлення ступеня недостатності бета-клітин і підбору оптимальної терапії. Визначення інсуліну в крові проводять тільки у пацієнтів, які раніше не отримували препаратів інсуліну, так як до екзогенного гормону відбувається утворення антитіл.
Цукровий діабет I типу характеризується зниженням, а II типу — нормальним або підвищеним рівнем інсуліну. Підвищений рівень інсуліну під час голодування на тлі нормальної або підвищеної концентрації може бути показником інсулінорезистентності форм непереносимості глюкози і цукрового діабету, інших інсулінорезистентності станів. Для цих же станів характерно підвищення інсуліну і глюкози в відповідь на глюкозно навантаження.
Підвищений вміст інсуліну на тлі низьких концентрацій глюкози служить показником патологічної гіперінсулінемії, пов'язаної з пухлиною острівковогоапарату підшлункової залози.
Проінсулін
Проінсулін — е то білковий попередник інсуліну. Підвищення його концентрації в крові характерно особливо для цукрового діабету II типу, але може мати місце і при цукровому діабеті I типу. Підвищується також при вторинному діабеті, пов'язаному з і , при гиперинсулинизме на тлі інсуліноми.
С-пептид
С-пептид — це фрагмент молекули проінсуліну, в результаті відщеплення якого утворюється інсулін. Секретується в в кількостях еквівалентних інсуліну. С-пептид має ряд переваг для дослідження, ніж сам інсулін. На відміну від інсуліну, С-пептид не надходить в печінку і нирки, біологічно неактивний і тому в крові знаходиться більш тривалий час. Його період напіврозпаду близько 30 хвилин, а інсуліну — 5-10 хвилин.
Співвідношення в крові С-пептид / інсулін становить 5: 1. Звідси випливає, що рівень С-пептиду є більш стабільним індикатором секреції інсуліну, ніж власне інсулін. С-пептид дозволяє відрізнити ендогенний інсулін від інсуліну введеного парентерально, так як С-пептид не вступає в перехресну реакцію з антитілами до інсуліну. Крім того, лікувальні препарати інсуліну не містять С-пептид і його визначення в крові дозволяє оцінювати функцію бета-клітин підшлункової залози у хворих на цукровий діабет, які отримують інсулін.
Знижується рівень С-пептиду в крові при загостренні перебігу цукрового діабету , особливо I типу, що говорить про недостатність ендогенного інсуліну. Значно збільшується концентрація С-пептиду в крові при інсуліномі. Після хірургічного видалення інсуліноми, якщо виявляється підвищення С-пептиду в крові, то це вказує на метастази або рецидив пухлини.
Глюкагон
Підвищується рівень глюкагону в крові при недостатності інсуліну (цукровий діабет I типу). Значне збільшення глюкагону в крові характерно для пухлини альфа-клітин острівковогоапарату — глюкагономах. Як наслідок цього завжди розвивається цукровий діабет. Знижується рівень глюкагону при , пухлинах або панкректоміі.
Панкреатический пептид
Є продуктом підшлункової залози. Метаболізм пептиду відбувається в печінці та нирках. Біологічну роль пептиду пов'язують з регуляцією екзокринної секреції підшлункової залози і жовчі. Концентрація пептиду в крові різко підвищується після прийому їжі і введення інсуліну.
При декомпенсованому цукровому діабеті рівень пептиду в крові підвищується, а при компенсації — нормалізується. Підвищений рівень панкреатичного пептиду в крові виявляється при доброякісних і злоякісних пухлинах підшлункової залози.
Лептин
Знову відкритий гормон білкової природи, який синтезується в жирових клітинах геном, що обумовлює огрядність. Має молекулярну масу 16 кД. Біологічна роль гормону всебічно досліджується, в даний час встановлена його зв'язок з процесами регуляції ваги тіла. Рівень гормону в крові підвищується зі збільшенням огрядності людини, пропорційно ступеня ожиріння. Сироватковий рівень лептину має циркадний залежність. Доведено, що лептин має істотний інсулін-інгібуючої дії і є частиною механізму, що змінює обмін . Концентрація лептину вище у жінок, ніж у чоловіків.
Так як підвищений рівень лептину в крові викликає зниження секреції інсуліну і пропорційно пов'язане з цим збільшення рівня глюкози, то дослідження концентрації лептину може бути використано в якості діагностичного тесту, що характеризує один з ймовірних механізмів розвитку гіперглікемії.
Мікроальбумін
Характеризує ризик розвитку нефропатії і серцево-судинних ускладнень при діабеті I і II типів. Поява постійної мікроальбумінурії свідчить про можливий розвиток в найближчі 5-7 років вираженій стадії діабетичної нефропатії.
Прогнозування цукрового діабету
Встановлено три типи антитіл проти антигенних компонентів клітин острівців Лангерганса, які можуть нести прогностично значиму інформацію для виявлення осіб, які мають генетичну схильність до цукрового діабету I типу. Це антитіла до клітин острівців Лангерганса (ICA), антитіла до інсуліну та антитіла до декарбоксилази глутамінової кислоти (GAD) . Їх поява в крові пов'язано з розвитком — аутоімунних процесів, спрямованих проти острівцевих клітин. Встановлено, що у осіб з групи ризику, що мають антитіла до двох і більше антигенів, діабет розвивається протягом 7-14 років.
Аналізи при гіпотиреозі
Гіпотиреоз — захворювання, що характеризується недостатньою продукцією . Розрізняють первинний, вторинний і третинний гіпотиреоз , але тільки первинний характеризується ураженням самої щитовидної залози, тоді як в інших випадках причиною є захворювання гіпофіза або гіпоталамуса.
Первинний гіпотиреоз виникає внаслідок аномалії розвитку залози, ендемічного , запальних захворювань, видалення залози, спадкових дефектів в синтезі тиреоїдних гормонів.
пригіпотиреозі виявляє , відносний , , підвищена . Читайте про діагностику анемії в статті « ».
— без специфічних змін.
Аналіз крові на гормони показує зниження рівня гормонів Т3 і Т4 ( і тироксину), пов'язаного з білками і бутанолом екстрагується йоду.
Рівень тиреотропіну () варіює в залежності від типу гіпотиреозу : при первинному гіпотиреозі ТТГ підвищений, а при вторинному — знижений. Підвищення змісту ТТГ при гіпотиреозі — найбільш ранній і чутливий ознака первинного гіпотиреозу.
— зниження , підвищення , , і , , активності . При важкому гіпотиреозі підвищується активність , , .
Імунологічний аналіз крові пригіпотиреозі — знижується кількість і функція Т-лімфоцитів і зростає рівень .
Гипотиреоидная кома — найбільш важке ускладнення гіпотиреозу. Розвитку гіпотиреоїдний коми сприяють інфекції, травми, переохолодження, гіпоглікемія, гіпоксія і інші причини.
Діагностика гіпотиреоїдний коми грунтується на клінічних проявах і лабораторних даних. Відзначається — анемія, збільшення ШОЕ, , в виражений , різко знижується рівень трийодтироніну і тетрайодтиронина, тироксину, можлива гіпоглікемія. Часто виявляється зниження вмісту , , калію і підвищення рівня .
тироксинзв'язуючого глобулін
ТЗГ (TBG) пов'язує і транспортує найбільшу кількість Т4 і Т3 — і . Представник .
Застосування аналізу на тироксинзв'язуючого глобулін
- діагностика генетичного або ідіопатичного надлишку ТЗГ
- аналіз застосовують для розрізнення рецидивної і метастатической диференційованої (особливо фолікулярного типу), якщо у пацієнтів підвищені рівні ТЗГ з- за карциноми
- для розрізнення підвищення / зниження концентрації загального трийодтироніну або загального тироксину череззмін в кількості ТЗГ
- з тією ж метою, що і тест на і визначення
Причини підвищення рівня ТЗГ
- б
- ліки (наприклад, естрогени, протизаплідні засоби, перфеназин, клофібрат, героїн, метадон)
- естрогенпродуцірующіе пухлини
- системні захворювання (підвищується рано)
- або
- лімфоцитарний безболісний підгострий тиреоїдит
- новонароджені
- спадкові випадки підвищення ТЗГ
- идиопатические випадки, коли причину зростання ТЗГ визначити неможливо
Підвищений тироксинзв'язуючого глобулін асоціюється з підвищеним сироватковим тироксином і зниженим пов'язаного зі смолою трийодтиронина.
Для зниженого тироксинзв'язуючого тироксину співвідношення зворотне.
Причини зниження рівня ТЗГ
- нефроз і інші випадки з вираженою гіпопротеїнемією: хвороби печінки, тривалі важкі захворювання, стрес (транстиретин також знижений)
- генетичний або ідіопатичний дефіцит
- акромегалія (транстиретин також знижений)
- важкий
- ліки (наприклад, андрогени, анаболічні стероїди, глюкокортикоїди [транстиретин підвищений])
- тестостеронпродуцірующіе пухлини
- зниження зв'язування трийодтироніну і тироксину через прийом ліків: саліцилати, фенітоїн, оріназа, діабіназа, пеніцилін, гепарин, барбітал
Поглинання трийодтиронина смолою
Аналіз поглинання трийодтиронина смолою проводиться для вимірювання незайнятих тиреоїдними гормонами місць зв'язування на . Чи не застосовується для вимірювання концентрації сироваткового при постановці діагнозу .
Застосування аналізу на поглинання трийодтиронина смолою
- Аналіз поглинання трийодтиронина смолою проводиться тільки з одночасним вимірюванням вмісту сироваткового для підрахунку , щоб виключити ймовірність того, що підвищення загального тироксину пов'язано з підвищенням тироксин зв'язує , а не непостредственное патологією
- Поглинання трийодтиронина смолою обернено пропорційно ненасиченим гормонсвязивающім ділянкам.
- Поглинання трийодтиронина смолою знижується при підвищенні вмісту зв'язуючого протеїну ().
- Поглинання трийодтиронина смолою підвищується при зниженні вмісту зв'язуючого протеїну ().
- При деяких важких нетіреоідних хворобах поглинання трийодтиронина смолою в повному обсязі компенсується і не повертає рівень тироксину в норму.
Показник: х рівень поглинання трийодтиронина смолою пропорційний вільному тироксину і обернено пропорційний .
Причини підвищення поглинання трийодтиронина смолою
- .
- Ліки (наприклад, естрогени, протизаплідні засоби, перфеназин, клофібрат, героїн, метадон).
- Естрогенпродуцірующіе пухлини.
- Системні захворювання (підвищується рано ).
- .
- або .
- Лімфоцитарний безболісний підгострий .
- Новонароджені.
- Спадкові випадки підвищення ТЗГ.
- Идиопатические випадки, коли причину зростання ТЗГ визначити неможливо.
- Підвищений тироксинзв'язуючого глобулін асоціюється з підвищеним сироватковим тироксином і зниженим пов'язаного зі смолою трийодтиронина.
- Для зниженого тироксинзв'язуючого тироксину співвідношення зворотне.
Причини зниження поглинання трийодтиронина смолою
- Нефроз і інші випадки з вираженою гіпопротеїнемією: хвороби печінки, тривалі важкі захворювання, стрес (транстиретин також знижений).
- Генетичний або ідіопатичний дефіцит.
- Акромегалія (транстиретин також знижений).
- Важкий .
- Ліки (наприклад, андрогени, анаболічні стероїди, глюкокортикоїди [транстиретин підвищений]).
- Тестостеронпродуцірующіе пухлини.
- Зниження зв'язування трийодтироніну і тироксину через прийом ліків : саліцилати, фенітоїн, оріназа, діабіназа, пеніцилін, гепарин, барбітал.
Поглинання трийодтиронина смолою залишається в нормі:
- Вагітність на гіпертиреоз.
- нетоксичний .
- Ліки, наприклад, препарати ртуті, йоду.
Тиреотоксикоз на гіпертиреоз
Гипертиреоз — це гіперметаболічний статус, що виникає внаслідок надмірної циркуляції тиреоїдних гормонів. У результатах аналізів підвищена кількість .
Тиреотоксикоз — це сукупність симптомів обумовлена посиленою продукцією гормонів щитовидною залозою.
Тиреотоксикоз з розвивається при активації синтезу і виділення гормонів щитовидною залозою. Тиреотоксикоз без гіпертиреозу з'являється внаслідок пошкодження клітини залози.
Не всі автори схильні поділяти поняття гіпертиреозу і тиреотоксикозу, сприймаючи дані поняття як синоніми.
Причини тиреотоксикозу на гіпертиреоз
- тіреостімулірующіх антитіла при дифузному токсичному зобі (хвороба Грейвса). Дане аутоімунне розлад, характеризується виробленням антитіл проти рецепторів ТТГ, постійно їх стимулюючи. Тиреостимулюючого антитіла відсутні у 5-20% пацієнтів.
- Автономні вузли в щитовидній залозі (сироватковий низький): токсична аденома, токсичний мультіузловой .
- Неонатальний тиреотоксикоз, асоційований з хворобою Грейвса у матері.
- ТРГ-гіпертиреоз (сироватковий ТТГ підвищений):
— з пухлиною гіпофіза,
— без пухлини гіпофіза.
- Секреція негіпофізарного ТТГ: трофобластичних тканини (новоутворення, секретуючі людини, який зв'язується з ТТГ- рецепторами), наприклад, хоріокарцінома, міхурово занесення, ембріональна карцинома яєчка.
вільний тироксин
Вільний тироксин (FT4) — не зв'язаний з білками тироксин — . У лабораторіях визначають (той який пов'язаний і не пов'язаний з білками крові) і вільний.
Аналіз на вільний тироксин
- Аналіз на вільний тироксин дає скориговані значення у пацієнтів, рівень загального тироксину у яких змінюється внаслідок зміни рівня сироваткових протеїнів або ділянок зв'язування (наприклад, , ліки, в тому числі андрогени, естрогени, оральні контрацептиви, фенітоїн).
- Визначення вільного тироксину проводиться при моніторингу відновлення значень до норми — єдиний лабораторний критерій для оцінки адекватної замісної дози левотироксину , так як тільки через 6-8 тижнів дані зміни відіб'ються на .
Причини підвищення рівня вільного тироксину
- .
- , лікувався тироксином.
- .
- У рідкісних пацієнтів з міхурово занесенням або хориокарциноме з вираженим підвищеним рівнем спостерігається підвищення вільного тироксину, придушення тиреотропного гормону і притуплення відповіді тиреотропного гормону на стимуляцію тиреотропин-рилізинг гормоном. Повернення в норму вільного тироксину відбувається при ефективному лікуванні трофобластичної хвороби.
- Важка дегідратація — зневоднення (може бути більше 6,0 нг / дл).
причини зниження рівня вільного тироксину
- .
- , лікувався .
- Синдром еутіреоідіческой слабкості.
Визначення глюкози глюкозооксидазним методом
Визначення концентрації глюкози в крові — одне з найбільш часто виконуваних біохімічних досліджень в лабораторіях.
глюкозооксидазного метод визначення в і підстави на реакції окислення глюкози в присутності ферменту глюкозооксидази з утворенням перекису водню, яка в свою чергу в присутності пероксидази окисляє ОРТОТОЛИДИН з утворенням забарвлених продуктів, про концентрацію глюкози обіцяють за кількістю забарвлених продуктів.
Оскільки глюкозооксидазний метод спрямований на виявлення саме глюкози, а не всіх видів цукрів, його застосовують в диференціальної діагностики таких захворювань:
Принцип глюкозооксидазного методу визначенняглюкози
Глюкоза в присутності ферменту глюкозооксидази окислюється киснем повітря з утворенням в ході реакції перекису водню. Перекис водню в присутності ферменту пероксидази окисляє ортотолуідін утворенням забарвленого з'єднання, інтенсивність забарвлення якого пропорційна вмісту глюкози. Даний метод дозволяє визначити рівень глюкози в плазмі крові, сироватці та .
Нормальний вміст глюкози в крові, ммоль / л
— в плазмі, натщесерце
- новонароджені — 1,7 — 4,2
- діти від 6 тижнів до 15 років — 3,3 — 5,4
- дорослі (чоловіки, жінки) — 3,9 — 5,6
— в сироватці крові, натщесерце
- новонароджені — 2,6 — 4,2
- діти від 6 тижнів до 2 років — 3,3 — 5,4
- дорослі (чоловіки, жінки) — 3,9 — 5,6
Необхідні реактиви для визначення глюкози глюкозооксидазним методом
1. Натрію хлориду 9 г / л (ізотонічний розчин): готують, розчиняючи 0,9 г NaCl в 100 мл води.
2. Цинку сульфат, 50 г / л: 5 г сульфату цинку (ZnSO4) розчиняють у воді, об'єм доводять до 100 мл.
3. Натр їдкий, 0,3 моль / л: готують, розчиняючи 1,2 г NaOH в 100 мл води, концентрацію перевіряють титруванням (вона повинна бути 0,3 н).
4. Ортотолуідін, 1% -ний розчин: 1 г препарату розчиняють в 100 мл абсолютного спирту. Розчин можна зберігати в холодильнику в склянці з притертою пробкою кілька місяців. Наявний у продажу препарат можна очистити перекристаллизацией, для чого його розчиняють в абсолютному спирті, додають воду і випали кристали відсмоктують на фільтрі, потім сушать над хлоридом .
5. Ацетатний буферний розчин рН 4,8: змішують 4 частини 0,25 н оцтової кислоти (перевірити титруванням) і 6 частин 0,25 н ацетату натрію (містить 34 г CH3COONa X ЗН2О в 1 літрі).
6. Глюкозооксидаза — сухий препарат активністю 3000 од / мг або більше.
7. Пероксидаза з хрону. 1 мг розчиняють в 5 мл ацетатного буфера, в холодильнику можна зберігати кілька днів.
8. Робочий реактив: в 80 мл ацетатного буфера розчиняють 2 мг глюкозооксидази і 1 мг пероксидази, додають 1 мл 1% -ного розчину ортотолуідіна, перемішують і доводять обсяг буферним розчином до 100 мл. Робочий реактив повинен бути прозорим, безбарвним або мати слабо-зелений відтінок, в цьому випадку він стійкий при зберіганні на холоді. Якщо ж забарвлення інтенсивна або через кілька годин після приготування починає випадати осад, це означає, що ортотолуідін недостатньо чистий і його треба перекристалізованої.
9. Калібрувальні розчини глюкози. Глюкозу попередньо висушують при температурі 37 ° С і зберігають в ексикаторі. Спочатку готують основний розчин з концентрацією 50 ммоль / л, для чого 180 мг речовини розчиняють в 20 мл насиченого розчину (приблизно 0,3% -ного) бензойної кислоти. З цього розчину готують робочі калібрувальні розчини, які містять 3, 6, 9, 12, 15, 18 і 21 ммоль / л, для чого беруть 0,6, 1,2, 1,8, 2,4, 3, 3,6 і 4,2 мл основного розчину і доводять насиченим розчином бензойної кислоти до об'єму 10 мл. Ці розчини містять глюкозу в тих же концентраціях, у яких вона буває в крові, що полегшує розрахунки при калібрування.
Хід визначення глюкози глюкозооксидазним методом
У центрифужні пробірки вносять 1,1 мл розчину хлориду натрію, 0,4 мл розчину сульфату цинку і 0,4 мл 0,3 н розчину NaOH, перемішують, при цьому утворюється дуже тонкий гель гідрату окису цинку, в нього випускають 0,1 мл крові або каліброваного розчину, знову перемішують і через 10 хвилин центрифугують при швидкості 3000 об. / хв протягом 10 хвилин.
до 1 мл надосадової рідини додають 3 мл робочого реактиву і обережно перемішують.
Поступово починає розвиватися забарвлення, яка при звичайній кімнатній температурі досягає максимуму через 13-15 хвилин, а потім поступово зменшується. Фотометрують завжди через один і той же проміжок часу після додавання робочого реактиву в кюветах з довжиною оптичного шляху 1 сантиметр з червоним світлофільтром (довжина хвилі 625 нм) проти холостого досвіду, який ставлять одночасно з робочими пробами, але замість крові беруть фізіологічний розчин натрію.
При приготуванні каліброваного графіка замість проб крові беруть 0,1 мл відповідного калібрувального розчину.
Розрахунок рівня глюкози можна проводити за правилом пропорцій або по каліброване графіком, для побудови якого на одній осі відкладають концентрацію глюкози (ммоль / л), а на іншій — величину екстинкції.
Примітки до методика визначення глюкози глюкозооксидазним методом
1. Можна спочатку випустити кров з піпетки в ізотонічний розчин хлориду , а потім додати розчини сульфату цинку і NaOH.
2. При систематичній роботі немає необхідності постійно будувати калібрувальний графік по всіх точках, достатньо щодня обробляти холосту пробу і 2-3 точки в діапазоні 3-9 ммоль / л, а повний калібрувальний графік будувати лише при зміні реактивів або налагодженні методики.
феохромоцитома
Феохромоцитома — рідкісний вид пухлин нейроендокринної системи з вкрай не специфічними симптомами — напади головного болю, пітливості, серцебиття, підвищення артеріального тиску. Своєчасна діагностика вкрай важлива — дозволяє уникнути фатальних наслідків і повністю вилікувати артеріальну гіпертензію.
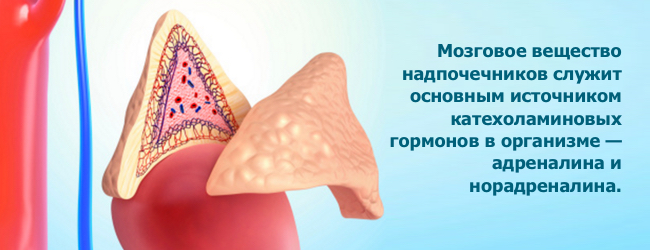
Феохромоцитома — це
нейроендокринна пухлина, відбувається з хромафінних клітин мозкового шару кори наднирників, які здатні не тільки виробляти, але і метаболизировать гормони катехоламіни — адреналін та норадреналін .
парагангліоми — пухлини хромафінних клітин з симпатичної нервової системи черевної порожнини або парасимпатичної нервової системи. Розташовані переважно в області шиї і голови. Чи не виділяють гормони.
Остання класифікація пухлин Всесвітньої організації організації охорони здоров'я не містить термін « поза надпочечниковая феохрмоцітома ».
Епідеміологія феохромоцитоми
Феохромоцитома зустрічається дуже рідко, у 0,1-0,5% осіб з підвищеним артеріальним тиском і . Найбільш часто у віці 40-50 років, але також її виявляють у дітей і осіб старшого віку. До недавнього часу в відношенні феохромоцитоми застосовувалося правило десяти відсотків :
- 10% поза наднирників — зараз 20-25% парагангліїв
- 10% злоякісні — сьогоднішні дані показують велику частоту
- 10% у дітей — переважно поза наднирників, значить — парагангліоми
- 10% сімейна форма — набагато частіше, в зв'язку з деякими генетичними синдромами, які стали доступні дослідженню зовсім недавно
Спадковість феохромоцитоми
Феохромоцитома є компонентом наступних генетичних синдромів:
- множинна ендокринна неоплазія тип 2 (МЕН II) — мутація RET-протоонкогена, практично в 100% випадків разом з медулярний рак щитовидної залози, який виявляють раніше
- — мутація VPL супрессорного гена — гемангіоми центральної нервової системи і очного нерва, новоутворення нирок і підшлункової залози
- синдроммножинного сімейного парагангліоматоза — мутація В-субьедініци мітохондріального ферменту сукцинатдегідрогенази (проявляється вненадпочечніковой феохромоцитомой з більшою ймовірністю злоякісності) або мутація D субодиниці даного ферменту з підвищеним ризиком множинних парагангліїв
Феохромоцитоми — єдиний прояв мутації сукцинатдегідрогенази, тому дану мутацію частіше виявляють в рамках генетичного обстеження пацієнта з спорадичною феохромоцитомой .
- нейрофіброматоз Реклінхаузена — нейрофіброми на шкірі, молочні плями, вузли на райдужці ока, бородавки в області пахв і паху, частота феохромоцитоми до 5%
Симптоми феохромоцитоми
Найбільш важке завдання в рамках діагностики феохромоцитоми — запідозрити її наявність у пацієнта, згадати про неї як ймовірну причинускарг.
Підвищена продукція катехоламінів проявляється раптовим початком і тріадою симптомів:
- головний біль
- підвищена пітливість
- посилене серцебиття
на тлі блідої шкіри і підвищеного тиску
але і ці симптоми не обов'язкові.
Іноді єдиний симптом феохромоцитоми — незначне підвищення артеріального тиску, яке може бути тимчасовим і слабким або у вигляді важких атак (гіпертензивний криз), а також постійним. Зрештою гіпертензія може також поєднуватися з ортостатичну гіпотензію (знижене артеріальний тиск в горизонтальному положенні тіла), що робить феохромоцитому унікальним захворюванням.

Метаболічні симптоми феохромоцитоми — порушення обміну , яке призводить до цукрового діабету (в т.ч. і на інсулінозалежний).
Високий худий гіпертонік з цукровим діабетом на інсуліні — завжди згадати про феохромоцитоме.
Для феохромоцитоми типово зниження ваги викликане гіперсекрецією катехоламінів ().
Реакція організму на надлишок катехоламінів завжди індивідуальна — від повної відсутності симптомів до кишкової псевдообстструкціі, гострого (з нормальними результатами коронарографії), гострої серцевої недостатності або епілептичного нападу. У літературі описані близько 80 варіантів проявів феохромоцитоми.
В окремій категорії знаходяться пацієнти з інціденталомой наднирників — випадково виявленої пухлиною наднирника, серед них феохромоцитому діагностують у 4-5% (відносно часто!).
Скарги пацієнтів при феохромоцитомі
- головний біль 70-90%
- відчуття серцебиття і прискорене серцебиття 50-70%
- пітливість 60-70%
- знижений апетит 20%
- дратівливість 35-40%
- болю в області грудей або живота 20-50%
- нудота 30-50%
- підвищена стомлюваність 15-40%
- задишка 10-20%
- запаморочення 3-11%
- непереносимість тепла 13-15%
- парестезія рук і ніг 10%
- порушення зору 3-20%
- 10%
- 5%
Прояви феохромоцитоми
- підвищений артеріальний тиск 98%
- хронічне 50-60%
- періодичне 50%
- ортостатичнагіпотензія 12%
- блідість шкіри 30-60%
- приливи жару 18%
- підвищена температура тіла 50-70%
- підвищений рівень глюкози в крові 40%
- блювота 30-45%
- судоми 3-5%
Діагностика феохромоцитоми
Біохімічна діагностика феохромоцитоми
- основа діагностики феохромоцитоми — підтвердження наявності метаболітів катехоламінів в крові або в сечі
- золотий стандарт діагностики феохромоцітми — підвищена концентрація
- також можна провести дослідження метанефринів в сечі і аналіз
- дослідження вимагаютьретельної підготовки, від дотримання якої буде залежати правдивість результату
- клонідіновий супресивний тест проводять при граничних показниках метанефринів
- якщо Метанефрини в нормі, проводиться додатковий аналіз метаболітів допаміну — метоксітіраміна, що більш характерно для злоякісних видів феохромоцитоми
- дослідження хромогранина А в діагностиці феохромоцитоми не проводять у зв'язку з низькою специфічністю
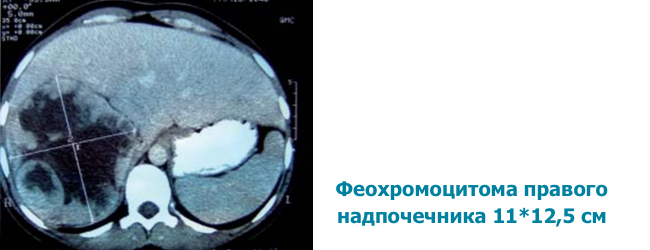
Візуалізаціяфеохромоцитоми
- починається тільки після біохімічного підтвердження діагнозу
- в 98% випадків пухлина розташована в черевній порожнині або малому тазі, тому інструментальні методи націлені саме на дані області
- проводять КТ або МРТ
- МРТ краще у дітей, жінок і осіб з алергією на контрастне речовин
- УЗД органів черевної порожнини проводити не раціонально
- якщо обстеження не виявило пухлину, проводять МРТ органів грудної порожнини, шиї і голови
Лікування феохромоцитоми
Єдиний спосіб радикального лікування феохромоцитоми — операція . Для її проведення необхідна ретельна підготовка — попередньо 2 тижні приймати альфа-адреноблокатори (празозин, доксазозин, теразозин) з поступовим підвищенням дози з метою блокування дії циркулюючих в крові катехоламінів. Бета-блокатори адренорецепторів вводяться тільки після появи ефекту від альфа-блокаторів, особливо при частому серцебитті (супроводжує лікування альфа-блокаторами).
Ізольоване лікування бета-блокаторами може призвести до гипертензивному кризу.
Операція виконується переважно лапароскопически і більше труднощів викликає у анестезіолога, ніж у хірурга, оскільки при маніпуляціях з пухлиною дуже високий ризик раптового стрибка артеріального тиску і аритмії, а після видалення — раптової гіпотензії. Також присутній ризик гіпоглікемії — зниженого рівня глюкози в .
Після хірургічного лікування роблять контрольні лабораторні дослідження, а регулярні аналізи проводяться один раз в 1-2 року. Додатково, виходячи з результатів генетичних досліджень, шукають пухлини в інших органах — щитовидній залозі, нирках, підшлунковій залозі та ін.
Тиск після видалення феохромоцитоми може залишатися підвищеним ще деякий час, але поступово знижується.