Ліпопротєїни високої щільності більше відомі як «хороший холестерин» знижують ймовірність розвитку і його ускладнень у вигляді , стенокардії, інсульту і раптової смерті.
Синоніми: холестерол ліпопротеїнів високої щільності, ліпопротеїнів високої щільності, ліпопротеїди високої щільності, антиатерогенні ліпопротеїди, альфа липопротеин
Відповідно до сучасної біохімічної номенклатурі слід використовувати терміни:
- «холестерол», а не «холестерин»
- «липопротеин» замість «ліпопротеїд»
- «тригліцерола» або «триацилгліцеролів» замість «тригліцеринів»
У даній статті будуть використані як старі, так і новівизначення.
Ліпопротєїни високої щільності — це
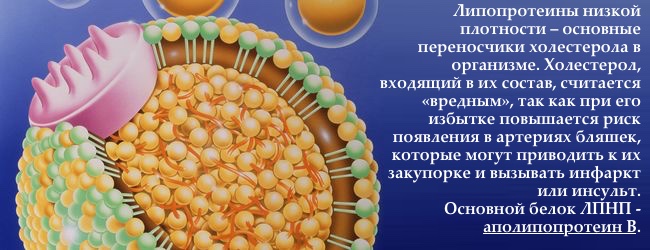
білково жирові частинки, синтезуються в печінці і стінках кишечника, «забирають» з тканин зайвий, не використаний холестерол і повертає його печінки на переробку.
ЛПВЩ мають найменший розмір, але найвищу ізоелектрична щільність.
Компоненти ліпопротеїнів високої щільності
- білки 50%
- вільний холестерол 4%
- ефіри холестеролу 16%
- тригліцериди 5%
- фосфоліпіди 25%
Незрілі ліпопротеїни високої щільності складаються з двошаровою фосфоліпідної оболонки і білка, підготовлені для «завантаження» холестеролу з периферичнихтканин. Саме в транспорті холестеролу від тканин до печінки і полягає їх основна завдання. Насичуючись холестерином вони дозрівають і набувають круглу форму.
Фермент лецітінхолестеролацетілтрансфераза (ЛХАТ) в ЛПВЩ каталізує перетворення вільного холестеролу в його ефіри, які направляються в ядро ЛПВЩ надаючи йому форму кулі.
Навантажений жирами ЛПВЩ надходить в печінку, де холестерол перетворюється в жовчні кислоти і видаляється з організму.
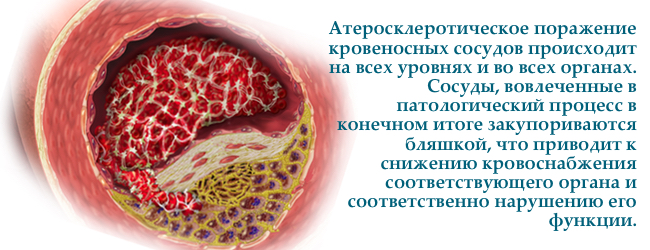
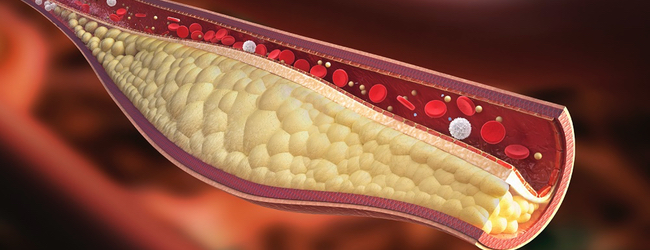
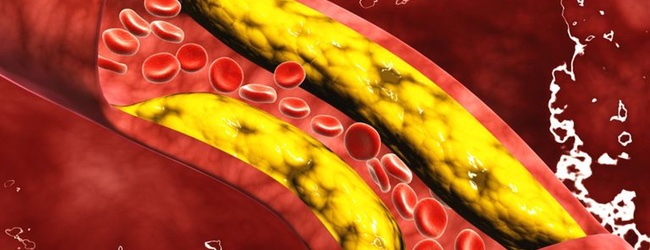
Клітини здатні віддати холестерин тільки за допомогою ліпопротеїнів високої щільності. Таким чином, вони (ЛПВЩ) охороняють судини від атеросклерозу, а також здатні зменшити вже існуючі атеросклеротичні (читай жирові) маси в судинній стінці, захищаючи нас від ішемічної хвороби серця, інфаркту та .
Дефіцит ЛПВЩ — прямий фактор ризику атеросклерозу і його ускладнень . Чим нижче ЛПВЩ — тим вище ймовірність інфаркту міокарда, інсульту, атеросклерозу судин ніг, особливо при підвищених триглицеридах.І навпаки — висока концентрація ЛПВЩ має захисну вплив на судини, перешкоджає захворювань серця, головного мозку, аорти.
Аналіз на ліпопротеїни високої щільності призначається
- у осіб старше 20 років профілактично кожні 5 років для оцінки ризику розвитку атеросклерозу і його ускладнень у вигляді захворювань серця і судин
- при виявленні підвищеного загального холестерину
- при наявності факторів ризику (наприклад, якщо серед прямих родичів були випадки раптової серцевоїсмерті, гострого коронарного синдрому або інфаркти у віці до 45 років)
- при підвищеному (більше 130/85 мм.рт.ст .)
- при цукровому діабеті 1 і 2 типів — регулярно 1 раз в рік, при порушеній толерантності до
- при надмірній вазі та ожирінні (обвід талії більше 80 см у жінок і 94 см у чоловіків)
- при наявності симптомів порушеного обміну ліпідів
- при ішемічній хворобі серця, через 6 тижнів після інфаркту міокарда або інсульту, при ішемічній хворобі нижніх кінцівок,
- через 4-6тижнів після початку дієтотерапії або лікування препаратами, які знижують рівень тригліцеридів в крові — з метою контролю успішності лікування
Норма ліпопротеїнів високої щільності в крові, ммоль / л
- діти — 1,0-1,8
- дорослі
— чоловіки — 1,0-2,1
— жінки — 1,2-2,7
Норми ліпопротеїнів високої щільності в крові визначено міжнародними стандартами, тому єдині для всіх лабораторій. У бланку лабораторного дослідження вони йдуть в графі — референсні значення або норма.
Правила проведення аналізу на ліпопротеїни високої щільності
- в стані відносного благополуччя
- без попередньої дієти або застосування будь-яких дієтичних добавок або лікарських препаратів
- взяття для аналізу обов'язково проводитьсянатщесерце — через 8-12 годин без їжі
- фізичний спокій — безпосередньо перед здачею крові, за тиждень до відвідування лабораторії не можна виконувати важку фізичну роботу, брати участь в спортивних заходах
- не раніше ніж через 6 тижнів після загострення будь-якого хронічного захворювання, гострої патології, інфаркту міокарда, після операцій або травм, діагностичних втручань (бронхоскопія, лапароскопія) ,
Аналіз на ліпопротеїни високої щільності проводять разом з наступними дослідженнями
- — ( , , , , ), (, , а)
- — , , , , , , ,
- ,
- розмір частинки 7-10 мікрон
- проводити аналіз і розшифровувати результати дослідження ЛПВЩ потрібно тільки разом з іншими параметрами ліпідограмми (жировий профіль крові), самостійне дослідження має дуже вузьке значення і правильно оцінити його неможливо
- ідеально досліджувати ЛПВЩ в лабораторії, експрес-тести дають лише орієнтовнийрезультат
Фактори, впливають на результат аналізу
- знижують — бета-блокатори, петльові (тіазидні) діуретики, фенотіазини, вітамін с, ожиріння, , малорухливий спосіб життя,
- підвищують — статини, фібрати, нікотіровая кислота, естрогени, A і E
- вроджені порушення синтезу аполіпопротеїну А — білка, який зв'язує холестерол в ліпопротеїнів високої щільності
- — рідкісне захворювання, при якому ефіри холестеролу відкладаються в макрофагах — клітинах імунної системи, які розпізнають чужорідний матеріал (віруси, бактерії, пухлинні клітини), проявляєтьсязбільшенням селезінки, іноді печінки, неврологічними розладами, у крові екстремально низькі і навіть нульові рівні ліпопротеїнів високої і низької щільності, загальний холестерол знижений, а триацилгліцеридів — в нормі або злегка підвищені
- (ЛХАТ, LCAT) — в полум крові недостатня активність ферменту LCAT, що призводить до зниженого утворення ефірів холестеролу, а в липопротеинах нагромаджується вільний холестерол, що змінює їх склад, форму і шлях метаболізму, в кровіпідвищені тригліцериди, знижені ЛПВЩ
- хвороба риб'ячого ока (через характерного вигляду очей при катаракті в результаті відкладення в кришталику Клазен жирів) — захворювання з частковим дефіцитом LCAT, в крові знижені тригліцериди і холестерин ліпопротеїнів високої щільності
- варіант аполипопротеина AI Мілан — синтезується анормальний аполіпопролтеін AI, зі зниженим вмістом холестеролу ліпопротеїнів високої щільності, не пов'язаний з більш частими ускладненнями атеросклерозу (ймовірно в результаті більшшвидкого і ефективного перенесення холестеролу з периферичних тканин в печений)
- і гіпербеталіпопротеінемія — одночасне підвищення тригліцеридів і холестеролу в крові, ліпопротеїни високої щільності знижені, підвищена продукція аполипопротеина B-100 (білка, що транспортує ліпопротеїни низької щільності)
- — підвищений рівень хіломікронів в плазмі, одночасно зростають і тригліцериди, знижується ЛПВЩ, ЛПНЩ, високийризик
Причини підвищення рівня ліпопротеїнів високої щільності
- — вроджене підвищення синтезу ліпопротеїнів високої щільності, часто зустрічається у довгожителів, знижений ризик розвитку атеросклерозу і його ускладнень