У гістологічної картині гострого інфекційного поліневриту на перший план виступає реакція з боку мезенхіми нервів і периферичних гангліїв — інфільтрація з лімфоцитів і полібластов в ендо- та периневрии , а також в адвентиціальних щілинах оболонкових судин. Реакція з боку нервових волокон в гострому періоді незначна — набухання шванновских клітин, впровадження полібластов в мієлінові оболонки. В подальшому так само як і при хронічних інфекційних поліневритах, інфільтрація мезенхимних елементів зменшується, поступаючись місцем дегенерації мієлінових оболонок і осьових циліндрів.
Інфекційні поліневрити розвиваються не тільки при згаданих інфекціях, безпосередньо вражаючих периферичні нерви (проказа, бруцельоз, сифіліс, лептоспіроз). Існують гострі полірадикулоневрити неясної етіології, за всіма даними — вірусні, хоча спеціальний вірус поліневриту і не виділено. Захворювання розвивається бурхливо — з лихоманкою і ознаками загальної інфекції, з розвитком периферичних парезів і дистальних гипестезія протягом двох — трьох днів. Їх перебіг і результат визначаються, мабуть, вірулентністю вірусу, виразністю явищ випадання в гострому періоді або на іншій фазі неврологічних розладів, ступенем залучення бульбарних нервів, попереднім станом організму, його імунологічної стійкістю і своєчасністю розпочатого лікування.
и Інфекційний процес поширюється дифузно і тому в багатьох подібних випадках поряд з периферійними нервами уражається і центральна нервова система (менінгоенцефаломіелополірадікулоневріти).
Синдром Стерж-Вебера (енцефалотрігемінальний ангиоматоз)
У 1879 р Sturge описав пацієнта, який страждав гемипарезом і епілептичними припадками, у якого на обличчі була ангіома. У 1922 р Weber доповнив клінічну картину описом звапнінь на рентгенограмах у хворих цим синдромом. У 1955 р він же позначив захворювання терміном «енцефалотрігемінальний ангиоматоз».
Основними клінічними симптомами захворювання є вроджені судинні плями на обличчі і епілептичні припадки. Крім того, можуть спостерігатися геміпарези, гемианопсия, гидрофтальм, глаукома, розумова відсталість. Синдром зустрічається з частотою 1 на 100 ТОВ народжень. Захворювання частіше носить спорадичний характер, але є описи спадкових випадків з домінантним і рецесивним типами успадкування і незначною пенетрантністю.
Патологічна анатомія синдрому Стерж-Вебера
Типовими морфологічними компонентами синдрому є судинні плями на обличчі і ангиоматоз оболонок мозку, що представляє собою мережу венул, розташованих в м'якій оболонці конвекситальной поверхні мозку, частіше в заднетеменном або потиличних його відділах. Плями і оболонкові ангіоми зазвичай розташовуються на одній стороні. Як правило, в цих же ділянках відзначається атрофія і звапніння кори мозку. В атрофованих ділянках кори відзначаються зменшення кількості нервових клітин, проліферація фіброзної глії, відкладення кальцію.
Патогенез синдрому Стерж-Вебера
Відповідно до думки більшості дослідників, синдром Стерджен — Вебера є вродженою мальформацій мезодермальних і ектодермальних елементів головної частини ембріона, що виникла під впливом різних причин як екзогенних, так і генетично обумовлених . Досить часто відзначається комбінація синдрому Стерджен — Вебера з іншими формами факоматозов, а також абортивні, в повному обсязі виражені випадки хвороби.
Клініка синдрому Стерж-Вебера
Судинні плями на обличчі носять вроджений характер. Вони зазвичай розташовуються на одній стороні особи, в надглазничной області. Поширеність плям дуже варіює. Судинні плями плоскі, червоного або вишнево-червоного кольору, бліднуть кричи натисканні.
Ранній розвиток дітей, народжених з подібним плямою, в більшості випадків нормальний. Однак уже в кінці першого або на початку другого року життя з'являються епілептичні припадки. Вони можуть розвиватися поступово, починаючись з одиночних або групових судом, але можуть виникати і у вигляді епілептичного статусу, як правило, джексоновского типу. Судомніпосмикування розвиваються в кінцівках, контралатеральних по відношенню до розташування плям на обличчі. Після кожного нападу можуть спостерігатися минущі геміпарези, вираженість яких наростає з плином часу. Нерідко відзначається відставання в рості кінцівок на ураженій стороні. Досить часто вже в ранньому дитячому віці розвивається геміанопсія, нерідко мають місце глаукома або гідроцефалія. З плином часу наростає розумова відсталість.
Рентгенологічно можна виявити звапніння в потиличних і тім'яних відділах мозку. При ПЕГ у більшості хворих відзначаються атрофія речовини мозку, розширення субарахноїдальних щілин на конвекситальной поверхні і розширення порожнин шлуночків мозку.
Діагноз синдрому Стерджен — Вебера не представляє труднощів. Наявність коркових звапнінь можна виявити при рентгенографії. Характерні тіні розташовуються у вигляді подвійних контурів, які повторюють звивини уражених часток мозку. Комп'ютерна томографія виявляє більш великі області звапніння, ніж це видно при звичайній рентгенографії.
Лікування носить симптоматичний характер. Проводиться регулярне і наполегливе лікування протисудомними засобами. У деяких випадках для ліквідації судомних нападів вдаються до хірургічного лікування, видалення уражених часток мозку.
спинальні амиотрофии
Спинальная амиотрофия Верднига — Гофмана
Це захворювання встречаетсн в ранньому дитячому віці і відрізняється злоякісним перебігом з швидким прогресуванням. Залежно від часу появи перших симптомів і темпу наростання процесу розрізняють три форми захворювання: вроджену, ранню дитячу та пізню.
Вроджена форма може проявитися ще у внутрішньоутробному періоді. У таких випадках ворушіння плода, яке спочатку було звичайним, в пізні терміни вагітності стає слабким, пологи можуть бути патологічними, і вже в перші дні після народження дитини виявляються явні парези мускулатури з пониженням м'язового тонусу і зниженням сухожильних рефлексів. Іноді констатується повна арефлексія. Можуть мати місце ранні бульбарні симптоми, які проявляються слабким криком, млявим ссанням. У дитини можна виявити фібриляції в мові, зниження глоткового рефлексу, гіпомімію. Відзначається, як правило, тахікардія. Нерідко захворювання поєднується з рядом вад розвитку, затримкою психічного розвитку. Перебіг захворювання дуже швидке, летальний результат наступає до 1-l.5 років.
Рання дитяча форма характеризується трохи більш м'яким перебігом в порівнянні з вродженою. Ця форма вважається класичною. Початок захворювання відноситься до віку до 1.5 років. У більшості випадків перші симптоми виявляються після будь-якої інфекції або харчової інтоксикації. Дитина, до того більш-менш нормально розвивався, швидко втрачає набуті раніше рухові навички, перестає ходити, стояти або сидіти. Мляві парези спочатку виникають в ногах, потім в м'язах тулуба і рук. Стан порівняно швидко погіршується, з'являється слабкість в м'язах шиї, бульбарной м'язах. До 4-5 років, зазвичай в результаті дихальної недостатності, розвивається пневмонія і настає летальний результат. У хворих мляві парези супроводжуються розвитком сухожильних контрактур. Нерідко відзначається загальний гіпергідроз.
Пізня форма починається у віці після 1.5-2 років і тече порівняно з першими двома формами легко. Хворі до 10 років можуть зберігати здатність до пересування.
Провідними симптомами є парези в проксимальних відділах ніг, потім рук. Атрофії м'язів виявляються з працею в зв'язку з добре вираженим підшкірним жировим шаром. Сухожильнірефлекси згасають рано. Характерний дрібний тремор пальців витягнутих рук (фасцікулярних тремор). Типові кісткові деформації, особливо в грудній клітці, а також в нижніх кінцівках. Бульбарні симптоми представлені атрофією м'язів мови з фібрилярні посмикуваннями, парезом м'якого піднебіння зі зниженням глоткового рефлексу.
Відомий особливий варіант спінальної атрофії Верднига — Гофмана — прогресуючий бульварний параліч або хвороба Фаціо — Лонде. Захворювання частіше починається до кінця другого року життя, іноді в ювенільному віці, характеризується слабкістю в м'язах особи, включаючи жувальну мускулатуру, з'являється утруднення ковтання, зміна голосу, атрофії в м'язах мови. Може спостерігатися офтальмоплегия. Захворювання швидко прогресує, летальний результат наступає через 6-12 міс від появи перших симптомів. До бульбарним розладів можуть приєднуватися мляві парези і паралічі кінцівок, іноді вони не встигають розвинутися, однак на розтині постійно констатується ураження клітин передніх рогів спинного мозку на всьому протязі. Описані сімейні випадки хвороби Фаціо — Лонде [Alexander et al., 1976], коли страждали дна і більш сібса. Тип спадкової передачі — аутосомно-рецесивний.
Діагностика спінальної аміотрофії Верднига-Гофмана грунтується (крім раннього початку захворювання і характерної клінічної картини) на результатах додаткових методів дослідження, з яких в першу чергу слід вказати на електроміографії. У більшості випадків виявляється спонтанна біоелектрична активність в спокої з наявністю потенціалів фасцикуляций. При довільних скороченнях реєструється урежении електрична активність з «ритмом частоколу», що вказує на явища синхронізації та збільшення тривалості потенціалу.
При патоморфологічної дослідженні виявляються зменшення кількості клітин в передніх рогах спинного мозку, дегенеративні зміни в них. Патологічні зміни особливо різко виражені в області поперекового і шийного потовщень, а також в рухових ядрах черепних нервів. Виявляються зміни в передніх корінцях, у інтрамускулярних відділах нервових закінчень. В останніх має місце зникнення нормальних термінал, їх зайве розгалуження.
При біохімічних дослідженнях знаходять зміни у вуглеводному обміні. Так, Е. А. Савельєва-Васильєва (1973) виявила, що гліколіз у хворих зі спінальної аміотрофією Верднига-Гофмана наближається до ембріонального типу. Досить часто виявляють значні порушення в креатин-креатиніновий обміні — збільшення екскреції креатину з сечею, зниження виділення креатиніну. Важливо відзначити, що рівень ферментів в сироватці крові майже не змінюється.
Спинальная амиотрофия Верднига — Гофмана відноситься до спадкових захворювань з аутосомно-рецесивним типом передачі. Первинний біохімічний дефект невідомий. Є припущення, що генетичний дефект призводить до неповноцінною закладці клітин передніх рогів спинного мозку, до порушення їх диференціювання і до можливого недорозвинення холинорецепторов м'язів.
При встановленні діагнозу спінальної аміотрофії Верднига-Гофмана проводять диференціювання з міотонію Оппенгейма. На думку більшості дослідників, міотопія Оппенгейма — не самостійна нозологічна одиниця, а синдром, головним проявом якого є різко виражена гіпотонія м'язів. У зв'язку з цим в даний час набув широкого поширення термін «floppy baby», або «млявий дитина». Синдром «млявого дитини» спостерігається при таких захворюваннях, як вроджена м'язова дистрофія, доброякісна форма вродженої гіпотонії, рахіт, атонічне форма дитячого церебрального паралічу, а також при поперечному пошкодженні спинного мозку, перенесеному внутрішньоутробно гострому поліомієліті, або полирадикулоневрит. Синдром «млявого дитини» може мати місце при універсальної м'язової гіпоплазії (хвороба Краббе), при глікогенозах, зокрема при II типі — або хвороби Помпі (універсальний глікогеноз).
Лікування при спінальної амиотрофии Верднига — Гофмана зводиться до призначення масажу і ЛФК, які повинні проводитися систематично. Радикального лікування немає.
Деяке поліпшення надають такі препарати, як церебролізин, аминалон, антихолінестеразні засоби (прозерин, оксазил, галантамін, сангвінарін), вітаміни групи В. Повторне переливання малих доз одногруппной крові (по 50 мл 4-5 разів) розглядається як загальнозміцнюючий засіб і показано в виражених стадіях захворювання.
Псевдоміопатіческая форма прогресуючої спінальної аміотрофії Кугельберга-Веландера
У 1942 р Wohlfart вперше описав захворювання, що виявляється м'язовими атрофіями і парезами і нагадує первинну м'язову дистрофію, але з поширеними фасцикуляциями. У 1956 р Kugelberg і Welander підкреслили, що таке захворювання протікає порівняно доброякісно, ретельний електроміографічний контроль дозволив авторам уточнити неврогенний характер м'язової атрофії та класифікувати останню як спинальне поразку.
Хвороба починається в більшості випадків у віці 3-6 років і дуже повільно прогресує . Описані випадки і більш пізнього появи перших симптомів, в тому числі і у дорослих. Хворі довго зберігають можливість самообслуговування і навіть іноді працездатність. За клінічними симптомами захворювання нагадує конечностно-поясний форму (м'язову дистрофію Ерба). М'язова слабкість і атрофії розвиваються спочатку в проксимальних відділах нижніх кінцівок і тазовому поясі, потім поширюються на плечовий пояс. Схожість з миодистрофией Ерба підкріплюється наявністю в значній кількості випадків псевдогіпертрофії литкових м'язів. Кісткові деформації і сухожильні ретракції, як правило, відсутні. При амиотрофии Кугельберга — Веландера процес може поширюватися на бульбарний відділ, що клінічно виявляється невеликою гипотрофией мови, фібрилярні посмикуваннями. Останні можуть спостерігатися також в м'язах особи. Рухові порушення, як прояви ядерного ураження X-IX-XII та VII пар черепних нервів, виявляються дуже пізно, лише при далеко зайшла стадії патологічного процесу.
Додаткові дослідження при спінальної аміотрофії Кугельберга — Веландера виявляють досить своєрідні зміни — електроміографія вказує на виразні ознаки спінальних процесів, в той же час патоморфологическая картина при біопсії м'язів представлена змішаним характером патології — поряд з неврогенної аміотрофією є вказівки і на деякі дистрофічні ознаки. Аналогічні дані отримують і при біохімічному дослідженні — активність ферментів, в тому числі креатинфосфокінази нерідко підвищена, хоча і в меншій мірі, ніж при справжній міопатії. Змінюються показники креатин-креатиніну обміну.
Спинальная амиотрофия Кугельберга — Веландера відноситься до спадкових захворювань з аутосомно-рецесивним типом передачі і, мабуть, з неповною пенетраптностью, оскільки дуже часті спорадичні випадки. Є окремі описи з аутосомно-домінантним успадкуванням захворювання. До теперішнього часу не всі автори розглядають аміотрофією Кугельберга — Веландеоа як самостійне захворювання, вважаючи її лише «м'яким» варіантом хвороби Верднига — Гофмана. Основним доводом на користь такого твердження є спостереження в одній сім'ї сібсов з того чи іншого формою спінальної аміотрофії. Однак наявність таких симптомів, як м'язові псевдогіпертрофії, гиперферментемия, особлива м'якість перебігу свідчить на користь нозологічної самостійності амиотрофии Кугельберга — Веландера. З практичної точки зору це важливо, оскільки є різний прогноз при двох формах спінальної аміотрофії.
Специфічного лікування при амиотрофии Кугельберга — Веландера немає. Застосовуються симптоматичні і загальнозміцнюючі засоби. Важливе значення має правильний вибір професії, усунення фізичних перевантажень.
Неврогенний плечолопаткових-лицьової синдром (спинальний варіант міопатії Ландузі — Дежерина)
У ряді випадків при спінальної аміотрофії локалізація атрофії характерна як для міодистрофії Ландузі — Дежерина, т. Е. Вона стосується переважно м'язів плечового пояса, особливо фіксують лопатки, проксимальних відділів верхніх кінцівок (двоголовий і триголовий м'язи плеча) і м'язів обличчя. При Електроміографічне дослідженні виявляється високоамплітудними урежении біоелектрична активність з чіткими потенціалами фасцикуляций, т. Е. Картина, характерна для спинального рівня ураження. Активність ферментів в сироватці крові у таких хворих зазвичай нормальна, показники креатин-креатиніну обміну майже не змінені. В даний час в літературі накопичилося багато описів подібних випадків і ряд авторів виділяють неврогенную м'язову атрофію, що нагадує форму Ландузі-Дежерина.
Початок захворювання, як і при міодистрофії Ландузі-Дежерина, в різному віці — як в дитячому, так і дорослому (від 7 до 40 років). Захворювання протікає порівняно сприятливо, прогресування повільне. При спинальному варіанті хвороби Ландузі — Дежерина більш яскраво виявляється асиметрія ураження. Порівняно часто спостерігаються зміни серця, документовані аномаліями ЕКГ, на відміну від міодистрофії плечолопаткових-лицьової. Поразка м'язів обличчя може бути мінімальним або виявляється пізно [Furukawa, Peter, 1978].
Лопатково-Перонеальная форму амиотрофии деякі автори розглядають як різновид неврогенного варіанти міодистрофії Ландузі — Дежерина. У цих випадках іноді описують залучення до патологічного процесу серця.
Рідкісні форми спінальних м'язових атрофії
До рідкісних форм спінальних аміотрофій відноситься спадкова дистальная м'язова атрофія. Захворювання починається з дистальних відділів нижніх кінцівок, в процес поступово втягуються дистальнівідділи рук, може спостерігатися генералізація процесу [Thomas, 1975].
Описана неврогенна форма окулофарінгеальной атрофії, що передається по аутосомно-домінантним типом [Aberfeld, Namba, 1969, Matsunaga, Inokuchi et al., 1973]. Автори повідомили про випадок, де на розтині виявлено дегенерація клітин передніх рогів спинного мозку і рухових ядер черепних нервів, включаючи ядра III і X пар.
До спінальних аміотрофії відноситься більшість випадків множинного вродженого артрогрипоз. Патологічний процес полягає в недорозвиненні клітин передніх рогів спинного мозку з парезами відповідних м'язів. В результаті виникнення нерівномірного м'язової тяги внутрішньоутробно можуть формуватися контрактури і неправильний розвиток суглобів. При біопсії і ЕМГ-дослідженні в ряді випадків відзначаються неврогенні і міогенні зміни, в зв'язку з чим запропоновано термін «псевдоміопатія» [Furukawa, 1978].
Існують також недиференційовані форми спінальних аміотрофій з швидко прогресуючим, повільно прогресуючим і непрогрессирующим плином.
Системний ангіоретікуломатоз Гіппеля-Ліндау
Системним ангіоретікулематозом , або ангиоматозе, позначається захворювання, при якому виявляються множинні ангіоретікулеми нервової системи.
Ангиоматозе сітківки [Hippel, 1895, 1904] зазвичай позначається його ім'ям. У 1926 р Lindau, повідомивши про 16 випадках ангіоматозних кіст мозочка (і 2 солітарних пухлинах) і проаналізувавши ще 24 випадки, опублікованих в літературі, об'єднав в загальний синдром судинні пухлини мозочка (по його термінології «капілярні ангіоми») з подібними ж пухлинами сітківки і прийшов до висновку , що ангиоматоз слід розглядати як системне захворювання вродженого характеру. Однією з форм множинного ангіоретікулематоза є поєднання пухлини (ангіоретікулеми) мозочка з ангіомою сітківки (так звана хвороба Гіппеля — Ліндау) -це поєднання, за даними різних авторів, виявляється в 2-15% всіх ангіоретікулем мозочка. Наступні публікації підтвердили основне положення Lindau, згідно з яким ангіоретікулема мозочка зазвичай є солітарні освітою, підлягає видаленню, але при цьому нерідкі множинні новоутворення з подібним же зростанням в довгастому і спинному мозку, що поєднуються з дісгенетіческімі аномаліями, каліцтвами або пухлинами інших органів.
Патологічна анатомія ангіоретікулеми
Ангіоретікулема, що розташовується в мозку, являє собою пухлинний вузол сіро-вишневого кольору, добре відмежований від навколишньої тканини. Пухлина складається з щільної мережі капілярів, між якими знаходяться полігональні світлі клітини з овальним ядром. У більшості випадків (близько 75% випадків) пухлинний вузол знаходиться всередині кісти, наповненою ксантохромная рідиною. У мозочку кісти зустрічаються частіше, ніж у великих півкулях. Ангіоретікулеми сітківки мають вигляд клубків яскраво-червоного або жовтуватого кольору, що складаються з розрослися капілярів. До них зазвичай підходять потовщені судини. Нерідко відзначається утворення кіст і розростання гліальних елементів.
Клініка ангіоретікулеми
Поява перших симптомів захворювання відзначається у віці від 18 до 50 років і характеризується виникненням головного болю, обумовлених підвищенням внутрішньочерепного тиску. Спочатку вони локалізуються в потиличній області і носять нападоподібний характер. З плином часу їх інтенсивність наростає. До них приєднуються нудота, блювота, іноді порушення психіки.
Локальні симптоми гемангіоми мозочка не відрізняються від симптомів будь-який інший пухлини цієї локалізації.
Найбільш типовими є хитка хода, ністагм, невпевненість при виконанні координаторні проб, нестійкість в позі Ромберга, скандували мова. У зв'язку з відносно раннім підвищенням внутрішньочерепного тиску розвиваються застійні соски зорових нервів, що поєднуються зі зниженням зору. Судинні освіти на очному дні можуть з'явитися раніше, ніж розвинуться симптоми пухлини мозочка. У таких хворих вже на ранніх етапах захворювання можна виявити потовщені судини на очному дні. У деяких випадках захворювання спостерігаються і інші ураження очей — реактивне запалення сітківки з ексудатом і геморагіями, відшарування сітківки, глаукома, увеїт та ін., Які можуть супроводжуватися важкими порушеннями зору.
У літературі неодноразово підкреслюється фамільне нахил до ангіоретікулемам задньої черепної ямки, що виявляється у 2-5 представників і протягом 2-3 поколінь. Ангіоретікулеми, розташовані в супратенторіальні області, зустрічаються відносно рідко [Шмідт Є. В., 1955].
Спинальні пухлини при множині ангіоретікулематозе бувають або множинні, або поодинокі, зазвичай вони дрібні і найчастіше розташовуються в дорсальних відділах спинного мозку і його оболонок або на задніх корінцях, рідше — всередині спинного мозку. При клініці одиночної пухлини спинного мозку видалення солитарного вузла в ряді випадків закінчується практичним одужанням.
Зміни внутрішніх органів при множині ангіоретікулематозе проявляються у вигляді вад розвитку, іноді з млявим бластоматозная зростанням. Найбільш часто поодинокі або множинні кісти різного об'єму зустрічаються в підшлунковій залозі та нирках, рідше ангіоми, аденоми і кісти виявляються в інших внутрішніх органах (наднирник, щитовидна залоза, сальник і ін.). Слід підкреслити, що клінічна картина ураження внутрішніх органів в переважній більшості випадків дуже мізерна, і діагноз зазвичай встановлюється при появі типової клініки пухлини мозочка, але при цьому повинні бути враховані навіть мізерні ознаки ураження інших систем.
Лікування гемангіом мозку і мозочка при хворобі Гіппеля — Ліндау оперативне. Ангіоретікулеми сітківки піддаються лікуванню лазерним променем.
Спіноцеребральние атаксії
До спіноцеребеллярние атаксія відносяться прогресуючі спадкові захворювання з переважним порушенням апарату координації. При цих стражданнях основні зміни відзначаються в мозочку, стовбурі головного мозку і спинному мозку. Серед спадкових захворювань спіноцеребеллярние атаксії стоять по частоті на другому місці після нервово-м'язових захворювань.
Вони відрізняються значним клінічним поліморфізмом, є широка градація між переважно мозочковими і змішаними формами. Існує велика кількість різноманітних класифікацій, побудованих як за клініко-анатомічному принципі так і за типами спадкової передачі патологічних ознак.
Слід визнати, що всі наявні класифікації спіноцеребеллярние дегенерацій не можуть повністю задовольнити вимогам клініки. До певної міри це пояснюється недостатньою вивченістю даних захворювань і відсутністю уявлень про первинному біохімічному дефекті, що лежить в їх основі.
Привертає увагу «ієрархічна серія» захворювань, запропонована М. J. Eadie (1975 р):
1) перонеальная м'язова атрофія (Шарко — Марі),
2) периферична нейропатія спинального типу (атаксія Фридрейха),
3) спадкова спастическая параплегия (Штрюмпеля) ,
4) спадкова спастическая атрофія,
5) оливопонтоцеребеллярная атрофія,
6) церебеллооліварная атрофія.
У цій схемі можна простежити як би послідовне включення верхніх структур і наявність перехідних форм.
Більшість авторів підкреслює, що клінічна диференціація багатьох спіноцеребеллярние атаксий практично неможлива, нозологічна приналежність може бути встановлена тільки при патоморфологічної дослідженні всіх структур стовбура головного мозку, мозочка, спинного мозку. Серед описаних форм захворювання є велика кількість таких, які спостерігалися лише в одній або декількох сім'ях. Симптоматика їх істотно відрізняється від класичних форм і обумовлена, швидше за все, оригінальними мутаціями.
Найчастішою формою в групі спіноцеребеллярние атаксий є спінальна атаксія Фридрейха, менш частими-мозжечковая спадкова атаксія Марі, оливопонтоцеребеллярная атрофія, пізня мозжечковая атрофія Марі — Фуа — Алажуаніна, мозжечковая миоклоническая диссинергія Ханта. Значно більш рідкісними є спадкова спастическая атаксія, спінопонтінная дегенерація, вроджена мозжечковая атрофія, синдром Марінеску-Шегрена. Є окремі описи таких захворювань, як спадкова періодична атаксія, мозочкова атаксія з гіпогонадизмом.
Хвороба Фридрейха
Хвороба Фридрейха описана в 1861 р Фридрейха у 3 сібсов молодого віку. Відноситься до спадкових страждань з аутосомно-рецесивним типом передачі, з неповною пенетрантностью і варіабельнийекспресивністю. Нерідко зустрічаються спорадичні випадки. В окремих сім'ях є хворі як з розгорнутою клінічною картиною, так і з абортивними симптомами ураження нервової системи або лише з більш-менш вираженими характерними кістковими аномаліями. Чоловіки і жінки страждають приблизно однаково часто.
Патологічна анатомія хвороби Фридрейха
Патологоанатомічно при хворобі Фридрейха відзначається стоншення спинного мозку, особливо задніх канатиків і задніх корінців, клітин стовпів Кларка, а також дорсальних і вентральних спіноцеребеллярние шляхів . Зменшено спинномозкові ганглії. Нерідко описують зміни в стовбурі, зокрема в довгастому мозку, а також в підкіркових вузлах. Майже постійно знаходять зміни в мозочку у вигляді зменшення клітин Пуркіньє, зубчастих ядер і стоншування верхніх ніжок. Відзначається дегенерація пірамідних шляхів, переважно в спинному мозку, знайдені зміни в корі великих півкуль.
Клініка хвороби Фридрейха
. Початок захворювання в більшості випадків відноситься до віку до 20 років (в половині випадків до 10 років). Перебіг хвороби може бути швидким або порівняно повільним. В окремих випадках через 5-6 років від початку клінічних проявів хворі через атаксії стають прикутими до ліжка, потребують постійного догляду. В інших випадках прогресування дуже м'яке, і через 15 років хворі зберігають здатність пересуватися.
Клінічна картина спочатку представлена легкої стомлюваністю і нестійкою ходою. Хворі не могуг бігати, часто падають. Атаксія носить змішаний (спіноцеребеллярние) характер, виражена переважно в ногах. У міру прогресування процесу приєднується дискоординація в руках, ускладнені також рухи пальців, змінюється почерк. У далеко зайшли стадіях з'являються дизартрія, елементи скандування або експлозівний (вибуховий) характер мови. Іноді відзначається тремор голови.
У більшості випадків в розвиненій стадії процесу спостерігаються помірно виражені гіпотрофії м'язів гомілок і стоп з дистальними парезами. В результаті перерви в чутливої частини рефлекторної дуги рано знижуються і потім випадають сухожилкові рефлекси на ногах, потім на руках. Типові різні суб'єктивні розлади чутливості, втрачається м'язово-суглобовий почуття і вібраційна чутливість в ногах, а в далеко зайшли стадіях — і в руках. Як правило, є м'язова гіпотонія.
Характерним симптомом при атаксії Фрідрейха є ністагм (горизонтальний, іноді ротаторний). Калоріческая проба виявляє втрату вестибулярної збудливості. Іноді спостерігається ураження II пари черепних нервів, зрідка розвивається кохлеарний неврит. У деяких випадках виявляється досить чітка клінічна симптоматика ураження пірамідних шляхів — пожвавлення сухожильних рефлексів з розширенням рефлексогенних зон, патологічні стопного знаки, легке підвищення м'язового тонусу. Як правило, грубих парезів пірамідного типу немає. В окремих випадках, особливо в пізніх стадіях процесу, може бути порушення функції сечового міхура за типом імперативних позивів і зниження статевої потенції. Описано екстрапірамідні симптоми — зміни м'язового тонусу, гіперкінези, головним чином атетоїдную типу. Нерідко виявляється зниження інтелекту певною мірою дебільності.
Для хвороби Фридрейха характерні так звані екстраневральние симптоми. В першу чергу слід відзначити різні скелетні аномалії. До них відносяться зміна форми стопи (стопа Фридрейха) за типом «порожнистої» з високим склепінням, «грифом пальців», різноманітні деформації хребта і грудної клітки, частіше за все кифосколиоз. Слід зазначити, що ці порушення прогресують поряд з поглибленням інших симптомів, хоча повного паралелізму з виразністю неврологічних симптомів немає. Деякі автори вважають, що деформація скелета обумовлена в першу чергу зміною м'язового тонусу і зниженням сили м'язів [Cobb, Bereday, 1953], проте більшість пов'язують кісткові зміни з генетичними факторами — плейотропних дією мутантного гена.
Дуже часто (по деякими повідомленнями завжди) при спінальної атаксії Фридрейха уражається м'яз серця. Ряд дослідників надають виявленню кардиопатии діагностичне значення, особливо в спорадичних випадках (Тугег, 1975]. Відзначають розширення меж серця, систолічний та діастолічний шум на верхівці, зміна ЕКГ з картиною повної або часткової блокади, тахікардію.
Можлива раптова смерть, при цьому на розтині відзначають зміни по типу міокардіофіброз, звуження коронарних артерій. У деяких хворих спостерігаються різні ендокринні розлади, з них на першому місці стоїть діабет, потім інфантилізм, аномалії розвитку статевих органів, ожиріння. Описані випадки поєднання хвороби Фридрейха з епілепсією або тільки зі змінами ЕЕГ за типом дифузно-пароксизмальної дизритмии, збільшується при гіпервентиляції.
При Електроміографічне дослідженні знаходять різко виражене уповільнення швидкості поширення збудження по нерву [McLeod, 1970], ступінь якого не завжди корелює з м'язовою слабкістю. Дослідження спинномозкової рідини не виявляє істотних змін. Описано лише зниження альбумінів і збільшення глобулінів при нормальному загальному білку.
Патогенез хвороби Фридрейха
Патогенез спінальної атаксії Фридрейха не з'ясований, первинний біохімічний дефект невідомий. Robinson (1966) виявив зниження ферментів вуглеводного обміну (лактатдегідрогенази, альдолази, глюкозо-6-фосфат дегідрогенази, фосфоглюкозоізомерази, 6-фосфоглюконатдегідрогенази) в клітинах стовпів Кларка і клітинах Пуркіньє. У той же час активність гідролітичних ферментів (БУТИРИЛХОЛІНЕСТЕРАЗИ і лужної фосфатази) була збільшена.
Діагноз хвороби Фридрейха
Діагноз захворювання в типових випадках не становить великих труднощів. Диференціальний діагноз проводиться з мозочкова атаксія, а у дорослих також зі спинний сухоткой, гіперхромною анемією Аддісона — Бірмера і синдромом фуникулярного миелоза.
Лікування хвороби Фридрейха
. Раціональної терапії немає. Показані загальнозміцнюючі засоби, препарати, що покращують мозковий метаболізм. Провідне місце повинна займати лікувальна фізкультура, при показаннях проводиться ортопедичне лікування (операції по корекції деформацій стопи, ортопедичне взуття).
Спадкова спастическая атаксія
Це захворювання є хіба що проміжним між спастіческой параплегией Штрюмпеля і спіноцеребеллярние атаксией. В описаних сім'ях [Sanger Brown, 1892, Bergstedt et al., 1962, Mahlondju, 1963, Ishino et al., 1971], як правило, з аутосомно-домінантним успадкуванням спостерігалися хворі, у яких в різному віці (від 11 до 45 років ) виявлялося порушення ходи з похитування, потім виражена дизартрія мозжечкового типу, атаксія в руках. Одночасно з атаксією в неврологічному статусі виявлялися чіткі ознаки ураження пірамідного шляху: підвищення сухожильних рефлексів, м'язового тонусу, парези, аж до плегии. У деяких хворих виникали контрактури в нижніх кінцівках в результаті вираженою спастики. Зрідка мала місце дисфагія. У ряду членів сім'ї розвивалося прогресуюче зниження зору як результат атрофії зорових нервів. Спостерігалися хворі з млявою реакцією зіниць, порушенням рухів очних яблук.
Патоморфологічне дослідження виявляє зменшення в обсязі спинного мозку, мозкового стовбура і мозочка з переважним ураженням задніх стовпів і спіномозжечковий шляхів. Щодо помірними були зміни в зубчастих ядрах і нижніх оливах, а також в пирамидном шляху.
У разі поєднання ураження спіномозжечковий і пірамідних систем важкий диференціальний діагноз з розсіяним склерозом, що протікає без ремісій. Потрібно враховувати, що в більшості випадків спастическая атаксія розвивається у віці старше 30 років. Рідко або майже не страждають тазові функції. Як правило, не змінюється інтелект.
Спадкова мозочкова атаксія П'єра Марі
У 1893 р P. Marie виділив в самостійну форму атаксія переважно мозжечкового типу. На відміну від атаксії Фридрейха при цій формі був аутосомно-домінаітний тип спадкової передачі, починалося захворювання у віці 20-30 років. Патоморфологічні зміни стосувалися мозочка, який був зменшений в розмірах, відзначалися дегенеративні зміни в клітинах Пуркіньє кори і ядер мозочка. Зміни виявлялися і в стовбурі мозку, в нижніх оливах, а також, в спіномозжечковий шляхах.
Клініка спадкової мозжечковой атаксія П'єра Марі
Клінічна картина характеризувалася вираженим порушенням координації переважно локомо типу (різке порушення ходьби, атаксія при виконанні п'яткової-колінної і пальценосовой проб). Як правило, різко порушувалася мова за типом скандованою. Відзначався грубий інтенційний тремор голови, нерідко тулуба з великими осцнлляціямі. На відміну від атаксії Фридрейха сухожильні рефлекси були нормальними або підвищені, виявлялися патологічні стопного знаки, клонуси стопи. Нерідко відзначалися окорухові порушення — сходяться або розходиться косоокість, обмеження погляду, а також ністагм, розлад зіничних реакцій, атрофія зорових нервів. Були відсутні скелетні аномалії, в тому числі деформації грудної клітки. Було характерно порушення інтелекту.
Подальше накопичення даних, особливо при патоморфологічних дослідженнях, призвело до того, що в даний час більшість авторів вважають мозжечковую атаксія П'єра Марі не нозологічною формою, а синдромом [Hassin et al., 1936, Eadie , 1975]. Цим синдромом об'єднується група захворювань, куди включають олівопонтоцеребеллярная атрофію спадкового характеру (тип Менцеля), олівопонтоцеребеллярная атрофію спорадичну (Дежерина — Тома), олівоцеребеллярную атрофію (тип Холмса), пізню кортикальну мозжечковую атрофію Марі — Фуа — Алажуаніна, оліворуброцеребеллярную атрофію Лежон — Лермітта.
Слід зазначити, що клінічна симптоматика при всіх цих стражданнях досить близька, параклінічні методи дослідження малоінформативні. Розрізнити мозочкові атрофії з вірогідністю можна тільки за допомогою гістологічних досліджень.
Олівоцеребеллярная атрофія (тип Холмса)
Перший опис належить G. Holms (1907), який спостерігав сім'ю з 4 сібсов, у яких розвивалися наростаючі мозочкові розлади. Олівоцеребеллярная дегенерація — спадкове прогресуюче захворювання з переважним ураженням кори мозочка, яке часто супроводжується ретроградним переродженням нижніх олив, а іноді і еферентних систем мозочка. Тип успадкування — аутосомно-домінантний, але описаний і аутосомно-рецесивний. Обидві статі страждають майже в рівній мірі. Початок захворювання в середньому віці (40-45 років), протягом відносно повільне.
За клінічними симптомами ця форма найближче нагадує класичну мозжечковую атаксія П'єра Марі.
Першим симптомом є зміна ходи, яка стає Атактична, похитується, «п'яною», а потім з'являється атаксія в руках, інтенційний тремор. У всіх випадках спостерігаються тремор голови, розлад мови, яка стає дизартричной, скандованою. У деяких випадках мова невиразна, розібрати її майже неможливо. Спостерігається ністагм. Порушень психіки, окорухових розладів не відзначається, так само, як змін зору, хоча на очному дні іноді відзначається збліднення скроневих половин дисків зорових нервів.
Функція тазових органів, чутливість повністю збережені, пірамідних знаків, скелетних аномалій немає.
При патоморфологічної дослідженні знаходять зменшення в розмірах мозочка, особливо грубі ураження хробака і кори верхньої половини півкуль. Майже повністю зникають клітини Пуркіньє, є склероз молекулярного шару. Виявляються значна дегенерація клітин нижніх олив, атрофія олівомозжечкових волокон. У зубчастих ядрах змін майже немає, стовбур мозку і спинний мозок збережені [Eddis, 1975].
Диференціальний діагноз на ранніх стадіях проводять з іншими формами мозочкових дегенерації. Приєднання екстрапірамідних розладів свідчитиме на користь олівопонтоцеребеллярная атрофії. У спорадичних випадках слід диференціювати з мозочка формою розсіяного склерозу, проти якого говорить пізній початок захворювання, відсутність ремісій. Свідченням проти пухлини мозочка буде відсутність загальномозкових симптомів, як суб'єктивних, так і виявлених при додаткових дослідженнях.
Пізня кортикальная мозжечковая атрофія Марі — Фуа — Алажуаніна
Описана в 1922 г. При цій формі страждає головним чином paleocerebellum. Виявляється у вигляді спорадичних випадків. В даний час багато авторів пов'язують це захворювання з хронічним зловживанням алкоголем.
Середній вік початку захворювання близько 55 років. Першим симптомом є порушення ходи-вона стає нестійкою, хворі похитуються в сторони, особливо при поворотах. При пробах на динамічну атаксія виявляються грубі порушення в ногах по мозжечковому типу, атаксія при пальценосовой пробі відсутня. Разом з тим чітко виявляється адиадохокинез. Мова страждає мало, ністагм майже завжди відсутній. Тонус м'язів значно знижений, особливо в нижніх кінцівках. Сухожильнірефлекси на руках, як правило, збережені, колінні — знижені, ахіллове зазвичай відсутні, але іноді рефлекси дещо підвищені. М'язово-суглобовий почуття може бути знижено.
Патоморфологічне дослідження виявляє симетричну атрофію мозочка, особливо верхньої його поверхні і передніх відділів, причому грубіше страждає черв'як. Відсутні клітини Пуркіньє, зменшені зернисті клітини. У зубчастих ядрах, мосту мозку змін не знаходять. Оливи, як правило, атрофічний. Деякі зміни відзначаються в пірамідних і спіномозжечковий шляхах при фарбуванні на мієлін. Пневмоенцефалографія виявляє чітке зменшення в обсязі мозочка, різку вираженість його борозен.
Лікування. У зв'язку з передбачуваною етіологічної роллю алкоголю необхідно повністю виключити його прийом. Показані великі дози вітаміну B1 (до 10 мл 5% розчину), Аден, дезінтоксикаційну кошти. Можуть бути рекомендовані препарати, що покращують метаболізм мозку (аминалон і ін.). Як і при інших мозочкових атрофіях призначають ЛФК типу френкелевской гімнастики.
Спинальні епідуральні абсцеси та гранульоми нетуберкульозної етіології
Гострі запальні процеси в епідуральної клітковині спинного мозку позначаються як екстрадуральние або епідуральні абсцеси , гнійний епідуріт, зовнішній пахіменінгіт і т. Д.
Запальні процеси в епідуральної клітковині можуть бути наслідком:
1) гематогенного метастазування інфекції,
2) поширюються per continutatem туберкульозних або остеоміелітічеокіх процесів хребта ,
3) проникнення інфекції з ретрофарінгеальний, медіастинальної, ретроперитонеальному або легеневих нагноїтельних вогнищ,
4) безпосередньо занесеної в епідуральний простір інфекції при спинномозковій або епідуральній пункції або вогнепальні поранення.
Прийнято вважати, що в випадках метастатических епідуральних абсцесів має місце гематогенное проникнення інфекції з вогнищ, розташованих далеко від епідурального вогнища (фурункули, флегмони, панариції, гнійні отити, пієліти, уретрити, інфіковані аборти, тонзиліти, флебіти, апендицити і т. д.), в той час, як від близько розташованих первинних осередків в покривають хребет м'яких тканинах інфекція в епідуральний простір проникає по лімфатичних шляхах, а при остеомієліті хребця — безпосередньо, з вогнища. Метастатичний гематогенний шлях проникнення інфекції з віддаленого вогнища, в епідуральну клітковину зустрічається частіше, ніж випадки проникнення інфекції з запальних вогнищ в тканинах, розташованих поблизу епідуральної клітковини. При метастатичних епідуральних абсцесах бактеріологічне дослідження виявляє у більшості хворих стафілококи, але описані випадки наявності диплококами Френкеля і стафило-стрептококів.
Метастатичні епідуральні абсцеси локалізуються в основному в спинному відділі екстрадурально простору. Вентральне розташування цих абсцесів є рідкістю в першу чергу внаслідок того, що в передньому відділі на всьому протязі хребетного стовпа тверда мозкова оболонка безпосередньо прилягає до кістки майже без епідуральної клітковини. Нагноительной процес в епідуральної клітковині поширюється протягом I-VII хребців (в середньому протягом I-IV хребців). Найбільш часто інфекційні процеси в епідуральної клітковині локалізуються в середньому та нижньому грудних відділах.
Клініка
Поява клінічних ознак гострого епідурального абсцесу можливо на тлі первинного інфекційного вогнища на периферії, в період загасання або через кілька місяців після ліквідації цього вогнища. Однак про деякі випадки виявити первинний осередок не вдається. При метастатичних епідуральних абсцесах зазвичай після ліквідації гострих проявів первинного інфекційного вогнища на периферії, майже раптово або більш повільно виникають нездужання, субфебрилітет або гарячковий стан, озноб, іноді біль у суглобах, запальна реакція в крові. На фонесептікопіеміі з'являються локальні симптоми нагноєння епідуральної клітковини.
Спочатку з'являються помірні, постійні, ниючі болі в обмеженому відділі хребта, що посилюються при кашлі та чханні. У більшості випадків ці мимовільні болю протягом доби посилюються, стаючи найбільш вираженими при форсованому згинанні голови, поширюючись при цьому уздовж хребта. Постукування по остистого відростка в області абсцесу болісно.
При поширенні запального процесу на м'язи спини іноді видно припухлість. Пальпація в паравертебральной області викликає біль, при цьому відчуваються «тестоватость» і тонічне напруження м'язів спини. Болі в спині можуть бути наслідком якого впливу абсцесу на корінці (і тоді вони нерідко спочатку іррадіюють в одну сторону), або — прориву абсцесу за межі хребетного каналу.
Одночасно з болями в області спини або в найближчі кілька діб відповідно рівню ураження з'являються і корінцеві болі, як наслідок подразнення спінальних гангліїв і постганглінарних відрізків корінців в епідуральний простір. Корінцеві болі іноді бувають настільки сильними, що при наявності напруги черевної стінки і високої температури клінічна картина може бути схожа з картиною «гострого живота». В цей же час розвивається слабкість в нижніх кінцівках, яку іноді важко розпізнати, але потім поступово або швидко, протягом декількох годин або діб, з'являються об'єктивні спинальні і корінцеві симптоми, що супроводжуються чутливими, руховими і тазовими порушеннями.
У гострих випадках епідуральних абсцесів неврологічні симптоми розвиваються дуже швидко. З моменту появи суб'єктивної слабкості в нижніх кінцівках до розвитку картини повного поперечного миелита зазвичай проходить всього кілька днів, при цьому спинальні симптоми можуть розвинутися і протягом першої доби. Швидке вплив компресійного і токсичного факторів при гострих формах гнійного епідуриту зазвичай веде до розвитку млявих парезів і паралічів зі зниженням або відсутністю сухожильних рефлексів. Звертає на себе увагу і швидкість розвитку тазових порушень. З огляду на відносно невелику ступінь механічної компресії спинного мозку, яка спостерігається на операції або розтині »розвиток спінальних симптомів не можна пояснити тільки здавленням мозку. Велике значення надається токсичного впливу гною, що викликає розвиток вторинних запальних реактивних явищ в тканини і оболонках спинного мозку, а також тромбозів невеликих вен, в результаті чого розвиваються набряк і вторинні дегенеративні зміни, що ведуть до оборотним і незворотних порушень функції спинного мозку.
Діагностика
Діагностична спинномозкова пункція при підозрі на епідуральвий абсцес допустима тільки в області, далеко віддалені від розташування абсцесу. В іншому випадку виникає небезпека менінгіту.
Якщо в гострій стадії захворювання вдається дослідити спинномозкову рідину, то часто в ній виявляються ксантохромия, як правило, підвищений вміст білка (в першу чергу внаслідок спинального блоку), проте плеоцитоз переважно лімфоцитарного, а іноді нейтрофильного характеру, зустрічається тільки в 2/3 випадків і не досягає дуже високих ступенів, характерних для гнійного менінгіту. Це свідчить про те, що інфекція не проникає з епідурального простору в субарахноїдальний. У більшості випадків плеоцитоз коливається в межах 20 / 3-200 / 3. Посів рідини не виявляє мікробної флори.
При епідуральних абсцесах ликвородинамические проби, як правило, виявляють лікворному блок. Мієлографія у всіх випадках також показує наявність ликворного блоку.
Лікування
Успіх лікування епідуральних абсцесів нетуберкульозної етіології в першу чергу залежить від своєчасної діагностики. Оперативне втручання показано в можливо більш ранній стадії гострого захворювання, коли на тлі септичного стану проявляються лише місцева хворобливість і ознаки роздратування корінців. Після встановлення діагнозу епідурального абсцесу не слід чекати симптомів випадання функцій нервової системи. Якщо при наявності тільки больового синдрому і деяких сумнівах в діагнозі оперативне втручання є відносно терміновим і іноді може бути відкладено на 2-3 дня, то при виникненні навіть початкових симптомів випадання операція необхідна протягом першої доби після встановлення діагнозу, так як при консервативному лікуванні і запізнілою операції є велика небезпека незворотного ураження спинного мозку, аж до синдрому повного поперечного ураження спинного мозку.
Поряд з гострими і підгострими епідуральними абсцессами спостерігаються хронічні форми — pachymeningitis spinalis externa. В останніх випадках при відсутності скільки-небудь виражених симптомів гострого або підгострого інфекційного захворювання відзначається прогрес ірованія клінічної симптоматики протягом місяців або навіть років. Виразність симптомів при цьому нерідко коливається.
Загальна картина захворювання значно більше нагадує екстрадуральние пухлина, ніж гострий епідуріт. Поряд з приватними корінцевим болями симптоми компресії спинного мозку можуть досягти значної ступеня вираженості і обумовити показання до оперативного втручання. Алергія дають підставу вважати, що при хронічних епідуриту первинні осередки інфекції такі ж, як і при гострих, з тією лише різницею, що в перших випадках слід припускати наявність ослабленою інфекції і схильність епідуральної клітковини до утворення хронічної гранульоми. Під час оперативного втручання нерідко виявляють гранульоми в епідуральної клітковині, іноді оперізують тверду мозкову оболонку. Слід підкреслити, що прогноз хірургічного лікування цих хронічних форм несприятливий, так як поряд з епідуральними гранульомами є вже вторинні запальні і дегенеративні зміни спинного мозку.
Травми хребта і спинного мозку
Закриті пошкодження хребта і спинного мозку
пошкодження хребта і спинного мозку поділяються на закриті — без порушення цілості шкірних покривів і підлягають м'яких тканин, відкриті -з порушенням цілості останніх (вогнепальні і колото-різані поранення).
Закриті пошкодження хребта в свою чергу діляться на дві групи:
- Неускладнені пошкодження хребта без порушення функції спинного мозку або його корінців.
- Ускладнені ушкодження хребта з порушенням функції спинного мозку і його корінців:
- з рентгенологічно виявляються переломами, переломовивіхах, вивихами тіл хребців,
- без рентгенологічно виявляються пошкоджень хребта.
У мирний час частота пошкоджень спинного мозку і його корінців при закритих травмах хребта становить близько 30% випадків. Переломи хребта з пошкодженням спинного мозку найчастіше зустрічаються в гірській промисловості, на транспорті, рідше на виробництві, в побуті, при спортивних вправах (особливо при пірнанні).
Найчастіше переломи хребта виникають в області Thxn-Ln, що пояснюється переважною передачею кінетичних сил на область з'єднання рухомих відділів хребта з відносно малорухомими. На другому місці за частотою стоять переломи, що локалізуються в області Cv-СVII т. Е. В області рухомих відділів шиї на кордоні з малорухливим грудним відділом.
Звертає особливу увагу досить часто зустрічається невідповідність між рентгенологічної картиною зміщення кісток і вагою неврологічної патології. При значно вираженій картині перелому і зміщення хребців може бути відсутнім клініка ураження спинного мозку, або вона виражена в незначній мірі і, навпаки, при відсутності рентгенологічних доказів компресії мозку можуть виникати різні симптоми ураження спинного мозку аж до синдрому повного поперечного перерви.
Види травм хребта і спинного мозку
Все порушення цілісності та функціональності хребта і спинного мозку поділяють на відкриті і закриті. Тобто супроводжуються ушкодженнями м'яких тканин і шкірних покривів і не відмічені такими, відповідно. Перші створюють додаткову небезпеку у вигляді ймовірності виникнення інфекції спинного мозку. Крім цього, розрізняють відкриті проникаючі травми, які характеризуються ушкодженнями не тільки м'яких тканин, але і твердої оболонки мозку. Закриті ж травми можуть призводити до порушень функціонування спинного мозку і корінців (ускладнені) або ж не супроводжуватися подібними ускладненнями.
Класифікація травм можлива згідно причин (згинання, удар і ін.), Характеру ( забій, перелом, вивих і т.д.). Важлива роль відводиться також відмінностей травм по їх стабільності, тобто ймовірності виникнення зсуву і його подальшого повтору. Крім того, види ушкоджень розрізняються по локалізації таких в різних відділах хребта.
Травма шийного відділу хребта і спинного мозку
Травма шийного відділу хребта несе найбільшу загрозу життю і здоров'ю хворого. У разі пошкодження спинного мозку ймовірність смерті вкрай велика унаслідок зупинки дихання, наступного за паралічем діафрагми. Частіше інших такі пошкодження (навіть без порушення цілісності спинного мозку) призводять до обмеженості опорно-рухової функції і сильних больових відчуттів, у разі впливу на спинний мозок, висока ймовірність втрати чутливості. Небезпеку становить і оперативне втручання в даному відділі, тому рішення про необхідність такого приймається в ситуації, коли ризик виправданий врятуванням життя або ж знижений загальними факторами.
Травма поперекового відділу хребта і спинного мозку
Найбільш часто в клінічній практиці зустрічається травма поперекового відділу, оскільки дана локалізація відчуває максимальне навантаження при згинанні і розгинанні, підйомі тягарів тощо. Як правило, травма доводиться на верхню, малорухливу частина, в області I-III хребців. Дана локалізація ураження характеризується періодичними або постійними гострими болями, обмеженістю рухів при поворотах і згинанні тіла. Нерідко супроводжується порушенням роботи шлунково-кишкового тракту, парезом кишечника і затримками в роботі сечового міхура, здуттям живота і блювотою. Можливо порушення рефлекторної діяльності. Імовірність втрати чутливості досить висока. Високу ефективність в разі поразки поперекового відділу має реабілітація з урахуванням теплових процедур, ЛФК та масажу. Нерідко пацієнтам рекомендується пастельний режим тривалість до двох місяців. При компресії структури нерва або спинного мозку показано оперативне втручання.
Травми грудного відділу хребта і спинного мозку
Слід зазначити, що грудний відділ хребта малорухомий і більшою мірою стабільний. Однак при цьому він обмежений мобільним шийним і поперековим відділом, крім того в силу структури організму людини, ця частина хребта має вузький хребетним каналом. Нерідко ці факти стають вирішальними при отриманні травми, оскільки зумовлюють ускладнення. Найчастіше травми грудного відділу є удари або горизонтальні переломи, клиновидні деформації. Рідше зустрічаються осколкові і компресійні переломи. Як правило, методи лікування консервативні. Хірургічне втручання застосовується в разі ускладненої травми. У всіх випадках рекомендований досить тривалий постільний режим з мінімізацією вертикальних навантажень. Після лікування обов'язкові реабілітаційні заходи, що включають в себе ЛФК.
Симптоми травм хребта і спинного мозку
Залежно від ступеня складності травми, симптоми такої різняться. Зокрема, забій хребта виражається в хворобливості, припухлості ураженого місця. Біль, як правило, 'розливається', але може посилюватися до гострої, руху частково обмежені, приносять хворобливі, неприємні відчуття. Рідше зустрічаються підшкірні крововиливи, які супроводжують травму. При пальпації виявляється болючість. Анамнез зазвичай містить підняття важких предметів, різке скорочення м'язів, удар тощо.
При переломах і вивихах виникають локальні больові відчуття, біль може 'віддавати' в протилежну або хвору сторону, 'розливатися'. У разі порушення цілісності поперечних відростків, проявляє себе симптом Пайра і / або прилип п'яти. Травм хлистів призводять до болів в шийному відділі і голові, нерідко спостерігається оніміння кінцівок, порушення невралгії, функцій пам'яті. Трансдентальний вивих атланта нерідко виявляється причиною летального результату в зв'язку з різким впливом на довгастий мозок. В інших випадках положення голови може бути фіксованим або нестабільним, проявляється біль, нерідко повна або часткова втрата чутливості в ділянці шиї, неврологічна симптоматика.
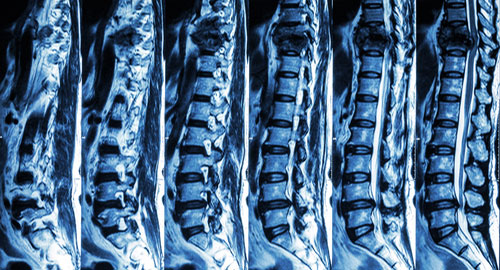
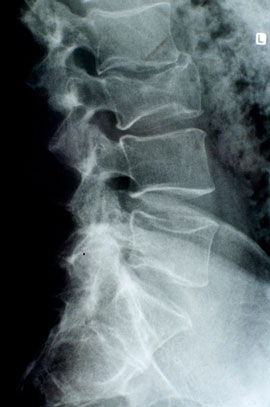
[Рис. 2] МРТ поперекового і грудного відділу хребта.
перелом грудного відділу хребта і стиснення спинного мозку
Пошкодження спинного мозку також виражається в залежності від критичності рівня. Найбільш критична область — рівень IV хребця шийного відділу. Травма, яка припала вище нього, призводить до паралічу діафрагми, що в свою чергу веде до повної зупинки дихання і летального результату. У всіх інших випадках прояви можуть полягати в порушенні або повній відсутності чутливості, обмеженої функціональності органів таза. У різних випадках може виникати сильна пекучий біль, часткова або повна втрата рухової функції, порушення рефлекторної активності, спазмування. Ускладнений дихання, кашель з виділенням легеневої секреції також є симптомами травми спинного мозку. Негативно позначається також сама по собі і на сексуальної функції. Кровотік і лімфоток також можуть сповільнюватися, приводячи до швидкого формування пролежнів. Для розриву спинного мозку характерно виразка шлунково-кишкового тракту з рясною кровотечею.
Морфологічні зміни спинного мозку при закритих пошкодженнях хребта
При закритій травмі хребта спостерігаються різні ступені пошкодження спинного мозку — від мікроскопічних до ударів, розтрощення і анатомічного перерви відповідно до рівня перелому і вивиху хребта. Набряк мозку може досягти такого ступеня, що мозок заповнює весь просвіт дурального каналу. При патологоанатомічному дослідженні у випадках смерті після закритих ушкоджень хребта з клінічними проявами ураження спинного мозку виявляються ураження нейронних структур у вигляді хроматолізіса (яке розцінюється як морфологічний прояв спинального шоку), осередки некрозу і розм'якшення, набухання і нерегулярність будови аксонів, дегенерація мієлінових обкладок, мелкоточечние, центральні гематомієлії, іноді інтра- і екстрадуральние геморагії, набряк спинного мозку, пошкодження корінців.
Внаслідок безпосереднього пошкодження молекулярних структур, розладів кровопостачання і кисневого голодування, пошкоджень судин і тканини спинного мозку, перифокального набряку, порушення ликвороциркуляции в спинному мозку можуть розвинутися некрози, розм'якшення, дегенеративні зміни клітинних і проводять структур і судинної системи, процеси організації і рубцювання, що супроводжуються патологічними змінами в оболонках, що клінічно проявляється різними синдромами.
Неврологічні симптоми при пошкодженнях хребта
Переломи хребта без порушень функцій спинного мозку зустрічаються частіше переломів з розладом цих функцій. Такі переломи не є небезпечними для життя, і при правильному лікуванні часто спостерігається повне одужання. Переломи хребта в поєднанні з пошкодженням спинного мозку є одними з найбільш прогностично несприятливих пошкоджень. Частота ускладнених переломів хребта становить близько 25% всіх переломів і залежить від характеру і локалізації пошкодження, а також умов його виникнення.
При всіх видах ушкодження хребта можуть виникати все ступеня пошкодження спинного мозку — від найлегших до незворотного синдрому поперечного ураження. При ускладнених пошкодженнях хребта синдром повного поперечного ураження спинного мозку зустрічається приблизно у 50% постраждалих.
Існують наступні синдроми травматичного ураження спинного мозку:
- струс
- забій (контузія спинного мозку)
- розтрощення
Під терміном « струс спинного мозку » (commotio spinalis) розуміють оборотне порушення його функцій при відсутності видимих пошкоджень структури мозку. Передбачається, що симптоми струсу спинного мозку є наслідком порушення функцій нервових клітин при раптовому виключенні супраспінальних впливів, а також мікроструктурних змін і парабиотического стану нервових клітин і нервових волокон нижче рівня ушкодження. При легких формах струсу зворотний розвиток симптомів відбувається в найближчі години після травми, при більш важких — в найближчі дні або тижні (до місяця).
У клінічній практиці початковий період травми, характеризується раптовим випаданням рухової, чутливої і рефлекторної діяльності, позначається терміном « спинальний шок ». Тривалість цього періоду в випадках оборотності неврологічної симптоматики дуже варіабельна і може досягати декількох тижнів і навіть місяців.
Під терміном « контузія спинного мозку » (contusio spinalis) розуміють забій його з пошкодженням самої тканини. При цьому в кінцевій стадії захворювання можуть спостерігатися залишкові явища порушення функції мозку. Забій спинного мозку в більшості випадків супроводжується картиною спинального шоку, т. Е. Тимчасовими парезами, паралічами, гіпотонією, арефлексією, розладами чутливості, порушенням функції тазових органів і деяких вегетативних функцій (потовиділення, піломоторних рефлексів, помилкової температури і т. Д.). Симптоми спинального шоку затушовують справжню картину пошкодження спинного мозку, і тільки коли мине ознак шоку залишається стійка симптоматика, що є наслідком удару мозку або його розтрощення.
У більшості випадків картина ураження спинного мозку досягає піка відразу ж після травми хребта, що свідчить про значення раптової зміни конфігурації хребетного каналу на рівні ушкодження. Тільки в порівняно рідкісних випадках в наступний період спостерігається прогресування неврологічних симптомів в результаті набряку і крововиливів. При неврологічному обстеженні в найближчі години після травми необхідно в першу чергу з'ясувати, чи є картина повного поперечного ураження спинного мозку або тільки часткове випадання його функцій. Збереження будь-яких елементів моторики або чутливості нижче рівня ушкодження свідчать про часткове ураженні спинного мозку. Тривало існуючий приапизм і ранні трофічні розлади, як правило, свідчать про необоротний пошкодженні мозку. Якщо в клінічній картині повного поперечного ураження в найближчі 24-48 год може залишитись непоміченим ознак відновлення функцій, то це зазвичай свідчить про незворотність пошкодження і є поганим прогностичним ознакою.
Симптоми ураження спинного мозку при травмі хребта відображають різні фази захворювання. Спочатку з'являються ознаки спинального шоку у вигляді раптово розвинулася млявою параплегії, відсутність чутливості, арефлексии нижче рівня ураження, затримки сечовипускання і дефекації, нерідко з приапизмом і відсутністю потовиділення нижче рівня ураження.
Гістологічно ця фаза проявляється хроматолізісом уражених нейронів. Потім наростає спінальна рефлекторна активність з виникненням спастичних явищ, спинального автоматизму і в ряді випадків сгибательного спазму. Відновлення рефлекторної активності починається значно дистальніше рівня ураження, піднімаючись вище аж до цього рівня.
Однак при розвитку важкого урогенная сепсису, бронхопневмонії або інтоксикації внаслідок пролежнів стадія спінальної рефлекторної активності може знову змінитися млявою параплегией і арефлексією, що нагадують стадію спинального шоку.
гематомієлія. у випадках локалізації гематомієлії в шийному відділі часто спостерігаються летальні випадки. У патогенезі дихальних порушень при пошкодженні на рівні Civ-Cv шийного сегмента має значення розвивається при цьому параліч діафрагми. При наявності спинального шоку його симптоми затушовують картину гематомієлії, і вона може клінічно проявитися значно пізніше.
Синдром ураження передніх відділів спинного мозку. Синдром ураження передньої спінальної артерії, описаний в основному при судинних ураженнях спинного мозку, може спостерігатися і при травматичному його поразці, оскільки передня спинальна артерія постачає 2/3 речовини спинного мозку. Для цього синдрому характерні паралічі з диссоційованними розладами чутливості і порушення функцій тазових органів, але за відсутності ознак ураження задніх стовпів.
Синдром ушкодження передніх відділів спинного мозку проявляється негайно після травми повним паралічем кінцівок і гіпестезією до рівня ураженого сегмента, причому відчуття руху і положення кінцівок і частково вібраційна чутливість збережені. Цей синдром може бути наслідком також згинальній травми. У патогенезі його особливе значення має здавлення передніх відділів спинного мозку зміщеним назад тілом хребця, що посилюється натягом зубовидних зв'язок і деформацією бічних відділів мозку. Якщо при цьому ретельне -рентгенологіческое дослідження виключає пошкодження кістки, то слід запідозрити гостре килоподібну випадання вкінці міжхребцевого диска. Відсутність блоку при ликвородинамических пробах не виключає постійно існуючої передньої компресії спинного мозку, і в цих умовах виникають показання до ламінектомії з перетином зубовидних зв'язок. У подібних випадках іноді доводиться робити пневмоенцефалографія, уточнюючу ступінь і локалізацію зміщення передніх структур пошкодженого хребця і випинання зруйнованих дисків в просвіт хребетного каналу. Поразка передніх відділів спинного мозку при ускладнених пошкодженнях хребта зустрічається часто, і спостерігається, за даними Я. Л. Цив'яна з співавт. (1976), у 4 / s хворих з ушкодженнями хребта і спинного мозку. У подібних випадках, якщо після скелетного витягування і форсованого вправляння протягом доби намітиться хоча б невеликий регрес неврологічної патології, що свідчить про можливість відновлення функції спинного мозку, найбільш доцільною є операція передньої декомпресії спинного мозку, зі стабілізацією передніх структур пошкодженого відділу хребта.
Розлади кровообігу в спинному мозку
В минулі десятиліття патологія спинного мозку при травмі хребта розглядалася в основному як механічне пошкодження. Однак в останні роки висуваються концепції, що підкреслюють значення розлади кровопостачання певних сегментів мозку з розвитком ішемії, тканинної гіпоксії та аноксії з випаданням спінальних. функцій.
Експериментальні, патологоанатомічні та клінічні дані показують, що порушення кровообігу в. спинному мозку може виникнути при струсі спинного мозку і розглядається як рефлекторне. При цьому вазомоторні порушення, стази, диапедезного характеру плазморея з розвитком набряку мозку і петехіальні крововиливи порушують кровопостачання нервової тканини і можуть привести до тканинної гіпоксії, вторинним паренхіматозним некрозів і розм'якшення. Механічні впливу на спинний мозок при зсувах хребця або пролапсе диска поряд з пошкодженням тканини мозку супроводжуються здавленням або розривом кровоносних судин цій галузі і рефлекторними порушеннями кровообігу в сусідніх або віддалених сегментах мозку внаслідок патологічних імпульсів, що виходять із зони пошкодження. При цьому слід врахувати і можливість здавлення розташованої в області пошкодження хребта добре розвиненою корешковой артерії, що має велике значення в кровопостачанні мозку.
Ці концепції підтверджуються клінічними спостереженнями, згідно з якими рівень ураження спинного мозку іноді не відповідає рівню ушкодження хребта.
У ряді випадків рівень сегментарної патології спинного мозку відповідає зазначеному рівню, але при цьому виявляється другий рівень поперечного ураження спинного мозку, розташований значно нижче або вище рівня ушкодження хребта.
Так, наприклад, при пошкодженні шийного відділу хребта і спинного мозку часто виявляються два рівня ураження :
- переважно сегментарного характеру в області верхніх кінцівок,
- поперечне ураження спинного мозку в області ThiV сегмента внаслідок порушення кровообігу мозку на стику постачання двома артеріальними системами.
Найбільш часто спінальна патологія, яка не відповідає рівню ушкодження хребта, виникає на рівні Cv, Thiv, Thxii і Li сегментів, що пояснюється існуванням так званих критичних зон кровообігу на стику двох артеріальних систем спинного мозку, найбільш схильних до декомпенсації при розладах кровообігу.
Порушення гемодинаміки ведуть до ішемічного розм'якшення спинного мозку, частіше за все у випадках «мінімального кровопостачання» в так званих небезпечних, або критичних, зонах.
Анатомічними дослідженнями встановлено, що кровопостачання спинного мозку здійснюється не сегментарной системою корінцевих артерій, а тільки одиничними, добре розвиненими артеріальними стовбурами. Легко виражені порушення кровопостачання викликають лише функціональні явища випадання. Порушення середнього ступеня обумовлюють в першу чергу пошкодження центральних відділів з подальшим розвитком некрозів, розм'якшення і кіст, а важкі ішемії призводять до розладу функцій всього поперечника спинного мозку.
Поразка кінського хвоста і конуса при переломах поперекових і крижових хребців
Ця поразка веде до появи корінцевих симптомів, до розвитку синдрому ураження кінського хвоста або конуса спинного мозку. Слід зазначити, що при відсутності найближчим часом після травми неврологічної симптоматики у віддалені терміни може виникнути корінцевий синдром та клінічна картина міжхребцевого остеохондрозу. Природно, що при переломах хребта може спостерігатися не тільки пошкодження спинного мозку або його корінців, але і поєднане ушкодження сплетінь, симпатичних утворень і нервів кінцівок (особливо при супутніх переломах кінцівок).
Методика обстеження хворого та принципи лікування
Найбільш доцільним при лікуванні ускладнених переломів хребта є спільна робота невропатолога, ортопеда і нейрохірурга. Обстеження хворого має на меті визначення ступеня і характеру ураження нервової системи, деформації хребта, общесоматического стану, виключення супутніх ушкоджень кінцівок і внутрішніх органів.
Клінічна картина переломів характеризується хворобливістю в області пошкодження при пальпації, деформацією (наприклад, утворенням гострого кутового кіфозу — горба при компресійному переломі в грудному відділі), напругою м'язів шиї або спини. У разі зміщення вперед трьох верхніх шийних хребців деформація легко встановлюється пальпацией через рот. При виражених симптомах ураження певного рівня спинного мозку або його корінців топический діагноз пошкодження хребта може бути поставлений з більшою часткою ймовірності з урахуванням неврологічної симптоматики. Рентгенографія хребта проводиться в умовах, що запобігають посилення дислокації хребта.
Лікувальні заходи при переломах хребта зводяться до наступного.
- Транспортування хворого в лікувальний заклад здійснюється таким чином, щоб не посилити деформацію хребта і не викликати вторинних ушкоджень спинного мозку. Найбільш доцільна в разі пошкодження шийного відділу хребта негайна фіксація хворого в рамі стрікер, до якої прикріплено пристосування для скелетного витягування.
- У лікувальному закладі потерпілого з такими ж застереженнями укладають на жорстку постіль або на щит, зверху якого поміщають щільний або повітряний матрац і туго натягнуту (без всяких складок) простирадло. Найбільш доцільно використовувати ліжко зі спеціально повертається двостулкових рамою стрікер. Вона забезпечує хорошу іммобілізацію, витягування, полегшує повертання хворого, зміну білизни і догляд за шкірою ,, спорожнення кишечника, а також перевезення в інше приміщення.
- У лікувальному закладі повинні проводитися ортопедичні заходи, щоб усунути деформацію хребта (особливо просвіту хребетного каналу), забезпечити його стабільність і запобігти вторинне зміщення. Спинний мозок в більшості випадків пошкоджується в момент травми, а подальше здавлення мозку зміщеними хребцями лише посилює це пошкодження.
Природно, що здавлення пошкодженого в момент травми спинного мозку сместившимися частинами хребців, міжхребцевих хрящем, розташованим в межах хребетного каналу, набряклими тканинами, а іноді і гематомою є ускладнює фактором, який погіршує стан спинного мозку і має бути усунутий можливо раніше за допомогою ортопедичних втручань або хірургічним шляхом.
Це досягається наступними лікувальними заходами:
- одномоментним закритим вправлення переломовивихів хребта,
- витяжкою ,
- відкритим (оперативним шляхом) вправлення цих переломовивихів (відкритої репозиції),
- операцією задньої або передньої декомпресії,
- тривалою іммобілізацією хребта, що досягається або оперативним шляхом ( операцією заднього або переднього спондилодезу), або накладенням фіксуючих пов'язок (гіпсових і т. д.).
Хірургічне втручання повинно відповідати таким вимогам:- повноцінної декомпресії спинного мозку і його судин,
- відновленню нормальних анатомічних співвідношень хребетного каналу і спинного мозку з метою створення оптимальних умов для максимально можливого відновлення функції спинного мозку,
- забезпечення надійної стабілізації пошкодженого хребетного сегмента з метою запобігання вторинним зсувів пошкоджених хребців,
- подальшим функціональним лікуванням для попередження атрофії м'язів, що забезпечують статику хребта під час стояння і ходьби,
- в пізній стадії захворювання, коли вже ясний межа оборотності н євро логічної симптоматики, основне завдання лікаря полягає в створенні умов для максимального використання залишкових функцій, тому тут основними є ортопедичні заходи.
Особливе місце серед пошкоджень хребта займають переломи і вивихи двох верхніх шийних хребців, що обумовлено як особливостями їх топографічних взаємовідносин, так і небезпекою пошкодження довгастого і спинного мозку з летальним результатом.
В атланто-осьовий області зустрічаються:
- травматичний передній вивих або підвивих атланта без перелому зубовидних відростка,
- перелом зубовидних відростка без зміщення,
- переломовивіх атланта і зубовидних відростка,
- перелом атланта.
Дислокація (зміщення) в атланто-аксиальном зчленуванні може бути також наслідком гострих або хронічних інфекційних процесів (переважно ревматичних артритів або запальних процесів в назофарингеальної області), що викликають розслаблення періартикулярних тканин цього зчленування, або ж вроджених аномалій атланта і епістрофея (епіфізеальное поділ зубовидних відростка), відсутність епістрофея, каліцтва атланта.
Лікувальні заходи при переломі і вивихах двох верхніх шийних хребців включають тривале скелетневитягування за звід черепа, а в деяких випадках оперативне втручання з метою ліквідації компресії спинного мозку і забезпечення стабільності в атланто-окціпітальной зчленуванні. В останнє десятиліття увага прикута до так званої гіперекстензіонной травмі шийного відділу хребта (підвидом якої є так звана хлистова травма). Ці ушкодження виникають при транспортних (особливо автомобільних), футбольних травмах, при пірнанні, падінні з висоти, зі сходів вперед особою, при ускладненій інтубації трахеї. При цьому розвивається так званий гострий шийний синдром, виражений в різному ступені і виникає після форсування гиперєкстензии шиї, що перевищує анатомо-функціональні межі рухливості цього відділу хребта. На спонділограммах при цьому часто не вдається виявити кісткової патології хребта, в більш важких випадках, особливо при автодорожніх подіях з разгибательное механізмом насильства, виникають переломи шийних хребців і пошкодження зв'язкового-дискового апарату.
Клінічно ця травма проявляється в різному ступені тяжкості синдромами ураження нервової системи, серед яких розрізняють:
- Корінцевий синдром ( який має місце приблизно в 25% випадків), що виявляється болями в шийно-потиличній області протягом тижнів, а іноді місяців.
- Синдром часткового порушення функцій спинного мозку з наявністю пірамідного синдрому (спостережуваного також приблизно в 25% випадків ). При цьому характерно виникнення пекучих минущих болів в руках внаслідок ураження задніх стовпів і здавлення корінців Суп і Суш з швидко минущим відчуттям слабкості в нижніх кінцівках.
- Синдром поперечного ураження спинного мозку, що виявляються приблизно в 30% випадках. У тих випадках, коли цей синдром є нестійким і швидко регресує, є підстави вважати його проявом спинального шоку. При частковому регресі цього синдрому залишаються стійкі порушення функції спинного мозку різного ступеня вираженості.
- Синдром передньої спінальної артерії виявляється приблизно в 20% випадків і проявляється дистальними парезами верхніх кінцівок з гіпотонією і гіпотрофією м'язів, нижнім парапарезом, дистантних і. диссоційованними розладами чутливості, розладами функції тазових органів.
При гіперекстензіонной травмі спостерігається більш швидке і повне відновлення рухів в нижніх кінцівках (у порівнянні з верхніми) внаслідок переважного ураження передніх рогів шийного потовщення і внутрішніх відділів пірамідного пучка, де розташовуються волокна для верхніх кінцівок. Іноді на тлі швидкого і майже повного регресу вираженого тетрапареза тривалий час все ж відзначається паретичной верхніх кінцівок з атрофією м'язів, особливо дрібних м'язів кисті, фибрилляцией в м'язах плечового пояса і легкої гиперстезии в області передпліч.
Лікування травм хребта і спинного мозку
Лікування хворого, який отримав (навіть приблизно) травму хребта, а також з підозрою на травму спинного мозку, починається в момент його виявлення і ще до доставки його в лікарню. Перше необхідний захід — це іммобілізація хребта по всій довжині. Переважно транспортування травмованого в відділення нейрохірургії або ж багатопрофільне відділення з можливістю лікування спинальних хворих.
У багатьох випадках травми хребта і спинного мозку вимагають хірургічного втручання. Рішення про такий фахівець приймає на підставі ступеня вираженості неврологічних симптомів. Операція, при її необхідності, проводиться в найкоротші терміни, оскільки через 6-8 годин після факту здавлювання спинного мозку і забезпечують його роботу судин результати ішемічних змін можуть бути незворотні. З цієї причини всі присутні на момент госпіталізації пацієнта протипоказання до оперативного втручання усуваються в рамках інтенсивної терапії. Така, як правило, включає в себе оптимізацію роботи дихальної та серцево-судинної системи, показників гомеостазу з точки зору біохімії, усунення (частково або, при можливості, повне) набряку мозку, профілактику інфекцій та ін. Операція може складатися в видаленні, протезуванні або корекції положення (вправленні, декомпресії, реклинацию) хребців, відновлення цілісності пошкоджених органів та інших діях, які забезпечують оптимально можливий зв'язок відділів хребта і спинного мозку.
У разі, якщо травма не вимагає оперативного втручання, лікування полягає в фіксації хребта в природному положенні (з попереднім вправлением, якщо таке необхідно) і стимуляції процесів регенерації тканин, нервових закінчень і функціонування органів , чия робота була порушена внаслідок самої травми або її ускладнень. У комплекс лікувальних заходів нерідко входить і розробка м'язів навколо пошкодженого відділу, теплові процедури і масаж, в більш складних випадках йдеться про іммобілізації хребта в зонах ураження, витягнення. Результат лікування визначає комплекс реабілітаційних заходів.
Протягом останніх півтора десятиліть спостерігається тенденція до переходу від консервативних методів лікування гіперекстензіонной травми шийного відділу хребта (іммобілізація шийно-потиличної області пов'язкою з подальшою фізіотерапією, накладення торакокраніальной пов'язки, при показаннях — витягування) до оперативного втручання у випадках, коли є підстави вважати вплив факторів, що викликають компресію спинного мозку [Іргер І. М., Юмашев Г. С., Румянцев Ю. В., 1979, Schneider et al., 1954, 1971, Schlosbree "1977].
Догляд за хворими з ушкодженнями хребта і спинного мозку дуже важкий для обслуговуючого персоналу, особливо при відсутності регресу важких неврологічних розладів.
Одним з найбільш частих і загрозливих ускладнень при травмі спинного мозку є порушення функції сечового міхура.
Для Терміново спорожнення сечового міхура застосовуються три способи:
- періодична або постійна катетеризація,
- ручне спорожнення сечового міхура,
- прокол міхура.
Для виведення сечі з міхура протягом тривалого часу застосовуються два методи:
- дренування по Монро з використанням припливно-отливного дренажу,
- надлобковая цистостомія.
Дренування по Монро полягає в періодичному надходженні в сечовий міхур слабкого антисептичний розчину або розчинюючої сечові солі рідини, виведенні її з міхура за допомогою системи та «розриву» сифона після спорожнення сечового міхура . Клінічні спостереження показують, що система Монро не попереджає повністю інфікування сечовивідних шляхів, але в порівнянні з іншими методами затримує його розвиток, зменшує його прояви і забезпечує відновлення сечовипускання по так званому автоматичному типу. У тих випадках коли є підстави припускати тривале порушення функції сечовипускання, застосовується метод накладення надлобкового свища.
Основною причиною виникнення і розвитку пролежнів в областях, де внаслідок травми спинного мозку порушена іннервація, є висока чутливість дистрофічних тканин до механічних і інфекційних впливів. Однак в місцях, що не піддаються тиску, ніколи не виникає пролежнів при будь-якої тяжкості ушкодження спинного мозку. При лікуванні пролежнів важливо створити умови, що запобігають труднощі лімфо і кровообігу в уражених тканинах і стимулюючі ці процеси. Для цієї мети застосовують різні мазеві пов'язки (до складу яких іноді входять антибіотики), УФО (ерітемние дози), видалення струпов, висічення некротизованих тканин. При розвитку глибоких пролежнів рекомендується освіження рани, поетапне висічення некротизованих тканин з ранньої або пізньої шкірної пластикою, а при остеомієліті — видалення підлягає кістки.
Реабілітація травм хребта і спинного мозку
З точки зору процесу реабілітації, найбільшу увагу слід приділити пошкоджень хребта, пов'язаних з порушеннями цілісності і функціональності хребців. План реабілітації та комплекси заходів різняться в залежності від стабільності пошкодження. Так, у разі, якщо демонструється тенденція до зміщення хребця (нестабільне ушкодження), реабілітація ґрунтується на фіксуванні такого. Травма, що виражається в клиноподібної компресії, відриві передніх кутів тіла кістки, не вимагає фіксації і може включати більш широкий спектр вправ. Кожен з використовуваних сьогодні методів застосовується строго відповідно до показань і на підставі результатів огляду хворого. При цьому всі підходи спрямовані на зміцнення м'язів тулуба для створення 'м'язового корсету', включають ЛФК, фізіотерапію і механотерапію. При виникненні ускладнень, показана електроімпульсна терапія, стимуляція метаболічних процесів, а також кровообігу і регенерації.
Реабілітація після травм, що призвели до порушення функціонування хребта і спинного мозку , різниться в залежності від ступеня отриманих ушкоджень. У більшості випадків метою реабілітації є максимально повне відновлення частково або повністю втрачених або пригноблених, а також розробка збережених функцій спинного мозку. Найменш оборотні наслідки травми наступають в разі функціонального або анатомічного розриву. В цьому випадку лікувальні та відновлювальні заходи спрямовуються на вироблення функцій, що забезпечують пристосування організму до нових для нього умов. Крім того, завданням фахівців є забезпечення максимально повного зв'язку між відділами спинного мозку.
Усі заходи по реабілітації пацієнтів припускають поступове нарощування навантажень до оптимального рівня. У кожному разі термін закінчення процесу відновлення індивідуальний, проте рідко не перевищує 2-3 місяців. Зокрема, першу половину першого місяця реабілітація має на меті відновлення роботи серцево-судинної і дихальної системи, підняття тонусу пацієнта, профілактику погіршення стану м'язів тіла. Надалі до кінця першого місяця (в залежності від пошкоджень, цей період може збільшуватися) дії персоналу і хворого спрямовані на відновлення роботи інших внутрішніх органів, стимуляцію природної регенерації, підготовку м'язів і всього організму до розширення комплексу рухів.
токсоплазмоз
Токсоплазмоз — захворювання з групи зоонозів, що викликається найпростішим Tocsoplasma gandii, передається людині через домашніх тварин, пацюків або мишей. Токсоплазма має форму півмісяця, може розташовуватися як всередині, так і внеклеточно в ЦНС, сітківці, міокарді, нирках і ендокринних залозах. При патологоанатомічному дослідженні виявляються ознаки дисемінованого енцефаломієліту з ділянками жовтого некротичного розм'якшення в тканини мозку. Запальний процес в оболонках призводить до розвитку слипчивого лептоменінгіту. Півкулі мозку зменшені в обсязі, шлуночки розширені. Спайкові процеси в епендими шлуночка і в оболонках мозку супроводжуються розвитком внутрішньомозкової гідроцефалії, в тканини мозку виявляються численні осередки звапніння. За походженням прийнято виділяти токсоплазмоз вроджений і набутий. Природжений токсоплазмоз виникає в результаті переходу інфекції від матері до плоду у внутрішньоутробному періоді.
Клініка токсоплазмозу
Захворювання може проявлятися у вигляді відносно гостро протікає менінгоенцефаліту, що супроводжується підвищенням температури, порушенням свідомості, тоніко-клонічними судомами, ригідністю м'язів потилиці, розвитком парезів і паралічів. У спинномозковій рідині виявляються ксантохромия, білково-клітинна дисоціація. Більш типовими є хронічні форми у вигляді гідроцефалії або мікроцефалії, що поєднуються з явищами хориоретинита і іншими ураженнями або вадами розвитку очей: мікроофтальмія, косоокістю, атрофією зорових нервів, вродженою катарактою та ін. На очному дні в області жовтої плями або на периферії сітківки виявляються вогнища буро -червоного або жовтувато-білого забарвлення округлої форми. У окружності вогнища видно скупчення жовтого пігменту. Важливою діагностичною ознакою вродженого токсоплазмозу є виявлення вогнищ звапнення на рентгенограмі черепа. У дітей, які страждають вродженим токсоплазмозом, відзначаються різка ступінь затримки розумового розвитку, епілептичні припадки.
Придбані форми токсоплазмозу характеризуються головним болем, блювотою, болями в суглобах. Можуть відзначатися підйоми температури і висипання на шкірі. У деяких випадках виникають набряк сосків, а потім і атрофія зорових нервів. Рідше, ніж при вроджених формах, але все ж можуть зустрічатися хориоретинит і інші очні симптоми. При дослідженні спинномозкової рідини відзначається тенденція до збільшення вмісту білка, цитоз, іноді вдається виділити мікроорганізми.
У діагностиці вродженого і набутого токсоплазмозу, крім зазначених вище ознак, велике значення надається проведенню лабораторних досліджень — реакції з барвником Сейбіна — Фельдмана, реакції зв'язування комплементу з токсоплазмозним антигеном, реакції гемаглютинації, внугрікожной пробі з токсоплазміном.
Лікування токсоплазмозу
Лікування токсоплазмозу проводять хлоридином циклами по 5 днів з перервами між ними 7-14 днів. Зазвичай проводять 3 цикли. Доза хлоридину для дорослих 0,025-0,05 г на добу (2-3 прийоми). Одночасно призначають сульфадимезин по 3-6 г в день. Дози препаратів дітям зменшуються відповідно до віку. З метою профілактики токсичних впливів хлоридину (гемоліз) внутрішньом'язово призначають фолієву кислоту в дозі 5 мг щодня.
Травматичні ушкодження периферичних нервів
У мирний час ураження окремих нервових стовбурів найбільш часто пов'язано з компресією їх в кісткових і кістково-фіброзних каналах, а також під контрактурно напруженими м'язами. Запальне ураження окремих нервових стовбурів (справжні неврити, плексити або радикуліти) зустрічається виключно рідко. Воно можливо при поширенні запального процесу на нерв в зоні абсцесу, флегмони, остеомієліту, епідуриту тощо. Найчастіше зустрічаються травматичні ушкодження — закриті і відкриті — нервових стовбурів, сплетінь і корінців: струс нерва, його забій, здавлення, розтягування або поранення.
Закриті пошкодження щодо часті в області плечового сплетення. Це обумовлено рядом топографоанатомічному відносин і великим об'ємом можливих рухів в плечовому суглобі.
Розтягування і розрив стовбурів — сплетіння спостерігаються при пологових травмах новонароджених. У разі «наркозних паралічів» при різкому закиданні руки випадання функції сплетення пов'язано не тільки з механічними діями, але і з відповідним порушенням кровопостачання нервових стовбурів. Важче травматичне розтягнення спостерігається при автомобільних аваріях — відрив проксимальних відділів сплетення або відрив корінців від спинного мозку. Про таку грізну локалізації розриву кажуть паралічі зубчастої і ромбовидної м'язів, а також синдром Горнера на боці ураження і пекучий характер болю в руці. Те ж сплетіння може травмуватися і за рахунок здавлення (кісткові паралічі). Компресійний компонент має місце і при наркозних паралічі: сплетіння здавлюється між ключицею і I ребром або ж воно натягується над голівкою плеча (про поразку сплетення при скаленус-синдромі і при шийному ребрі. По механізму здавлення уражається іноді і малогомілкової нерв при погано накладеної нерухомої пов'язці. відомі й паралічі від джгута. Іноді мають місце травматичні ушкодження за рахунок здавлення крижового сплетення до і під час пологів головкою плода. сплетіння може страждати і при переломах кісток таза.
У військовій обстановці травми периферичних нервів ,, головним чином відкриті, складають 5-8% всіх поранень. При їх діагностиці основною складністю є встановлення характеру ушкодження — повного або неповного перерви. З'ясування цього питання дозволяє визначити вибір засобів лікування, зокрема хірургічного. Перерва нерва можливий за рахунок розтрощення, здавлення ,. крововиливи в нього. У цих умовах ознаки нібито повного перерви можливі і при анатомічної цілості нерва. Повне випадання функції нерва в перші 2-3 тижнів після поранення не є доказом його анатомічного перерви.
Повний перерву нерва
При повному перерві нерва настають мляві паралічі м'язів, що іннервуються цим нервом. У відповідних м'язах, починаючи з 2-го тижня, розвивається атрофія, причому ще до появи атрофії на ЕМГ реєструється картина «біоелектричного мовчання» — пряма лінія. Порушується швидкість проведення викликаного імпульсу. Відзначається розлад чутливості в зоні іннервації даного нерва, але з урахуванням часткового взаємного перекриття сусідніх іннерваціонних полів. Біль в цій зоні відсутній не тільки при уколі, а й при різкому здавленні шкірної складки. З'являються місцеві ознаки паралічу вазоконстрикторів — ціаноз, зниження шкірної температури. Приблизно після закінчення 6 тижнів після загоєння рани можна судити, чи відбувається регенерація нерва. За вказаний термін він повинен відрости (якщо вважати по 1 мм на добу) на 4 см, при цьому повинна зміститися межа, з якої механічне подразнення нерва сприймається як біль. У тих випадках, коли такого зміщення не відбулося, слід вважати, що для проростання нерва є перешкода і відповідно потрібні хірургічна ревізія і зшивання.
Неповний перерву нерва
При неповному перерві нерва (за вирахуванням згаданих ситуацій, коли він протікає під маскою повного перерви, або коли мине стадії тимчасового виключення провідності) клінічні прояви випадання функції поєднуються з ознаками ирритации. Крім болів виявляється гиперпатия. При постукуванні проксимальніше зони пошкодження болю іррадіюють в дистальному напрямку. Крайнім вираженням роздратування, пофарбованим неприємними емоційними реакціями, є каузалгіческіх болю. Вони зустрічаються майже виключно в обстановці воєнного часу, особливо при пораненні серединного і великогомілкової нервів, багатих симпатичними волокнами, і характеризуються як інтенсивністю, так і обтяжливим пекучим відтінком. Ці болісні відчуття посилюються від будь-якого (навіть дистантного) роздратування, їх вдається дещо зменшити, занурюючи кінцівку в холодну воду або обкладаючи її мокрими ганчірками (симптом «мокрої ганчірки»).
Крім рухових і чутливих порушень, пошкодження нерва супроводжується вазомоторними, секреторними, трофічними, а також м'язово-тонічними порушеннями-контрактурами. Вони виникають як за рахунок безпосереднього ураження м'язів, зв'язок і кісток, так і внаслідок подразнення нерва, особливо якщо він багатий симпатичними волокнами. В результаті тривалої протибольовий захисної пози можливі анталгические контрактури.
Картину травми периферичного нерва нерідко ускладнює одночасне поранення судин. Пошкодження артерії саме по собі викликає ішемічні нейропатії, «міозити», зміни в жировій клітковині судинно-нервового пучка.
Облітерація артерії може викликати ішемічний параліч і ішемічну контрактуру. Симптоматология поразки окремих нервів, сплетень і корінців визначається, природно, функцією іннервіруємих тканин, м'язів, шкіри, шкірних залоз і ін. Деякі комплекси нервових стовбурів пошкоджуються одночасно і так часто, що вони виділені як типові сідроми. Такі синдроми ураження плечового сплетення (верхній, нижній і тотальний), поперекового і крижового сплетінь.
Верхній параліч Дюшенна — Ерба виникає при ураженні верхнього первинного стовбура плечового сплетення (Cv-Cyi). Він характеризується випаданням функції м'язів проксимального відділу руки: дельтоподібного, дво- і триголовий, внутрішньої плечової, плечелучевой і короткого супінатора. Явища подразнення і випадання чутливості локалізуються в зовнішніх відділах плеча і передпліччя.
Нижній параліч Дежерин — Клюмпке виникає при ураженні нижнього первинного стовбура і характеризується паралічем м'язів дистального відділу руки: згиначів пальців, кисті і її дрібних м'язів. Явища подразнення і випадання чутливості локалізуються в шкірі внутрішніх (ульнарная) відділів кисті та передпліччя, можлива і гіпестезія шкіри всіх пальців.
Тотальний параліч або парез (в зв'язку з поразкою всього сплетіння) виражається явищами випадання рухових функцій і чутливості у всій руці. Поразки поперекового і крижового сплетінь виявляються млявими паралічами стопи, гомілки і аддукторов стегна, болями і гіпалгезіей шкіри ноги.
Поразка корінцевих нервів в порожнині крижів — синдром крижової ялинки П. І. Емдін — виникає внаслідок впливу новоутворень або запальних процесів в області крижів.
Виявляється інтенсивними болями в крижах і промежини, явищами роздратування і випадання чутливості, а також тазовими розладами.
Синдроми ураження периферичних нервів
Променевий нерв
При його ураженні вище місця відходження гілок виникає параліч всіх іннервіруємих їм м'язів, стають неможливими розгинання передпліччя , кисті і основних фаланг пальців, супінація разогнутой руки (попередньо зігнуте передпліччя може бути супинировано за рахунок двоголового м'яза). Неможливо і згинання проніровани руки внаслідок паралічу плечелучевой м'язи. Якщо спробувати зігнути руку в лікті проти опору, такий рух здійснюється без синергетичного участі плечелучевой м'язи (при паралічі розгиначів, обумовленого ураженням сегмента або корінця Суп, цей м'яз не страждає — вона разом зі сгибателями передпліччя інервується за рахунок сегмента Cvi). Пальці зігнуті в основних фалангах (разгибателями середніх і кінцевих фаланг є міжкісткові м'язи, іннервіруемие ліктьовим нервом). Зона анестезії обмежується зазвичай невеликим ділянкою тильного поверхні I пальця і проміжку між I і II п'ясткової костями. При ураженні нерва в середній третині плеча має місце подібна ж картина, але зберігається функція розгиначів плеча — триголовий і ліктьовий м'язів. При пораненні нерва в нижній частині біціпітальние ямки зараз нижче місця відходження гілочки до плечелучевой м'язі зберігається в достатній мірі згинання передпліччя, виявляється не пошкодженим і довгий променезап'ястковий розгинач. При пораненні нерва у верхній третині передпліччя біля зовнішньої сторони шийки променевої кістки ніяких розладів чутливості не настає, тому що при цьому поверхнева гілка променевого нерва не страждає. Чи не зачіпаються і обидва променевих разгибателя кисті: остання разогнута, а пальці зігнуті в основний фаланги. Оскільки при цьому з розгиначів кисті виявляється паралізованим тільки ліктьовий, кисть відхиляється в зовнішню сторону.
Ліктьовий нерв
При його ураженні виникає слабкість м'язів, що згинають кисть і відвідних її в ліктьову сторону, згинальних кінцеві фаланги IV-V пальців і призводять I палець. Обмежується рухливість V пальця, настає гіпотрофія гіпотенара. У результаті переважання антагоністів паралізованих м'язів кисть приймає типове положення: пальці в основних фалангах різко розігнуті, а в інших зігнуті — «пазуриста» або «пташина лапа». Хворий не може дряпати нігтем V пальця, грати на роялі, писати, клацнути II пальцем, скласти пальці в положення «руки акушера», зловити м'яч, рахувати гроші, утримати аркуш паперу між м'якоттю I і II пальців. Повна анестезія відзначається в області V пальця і гіпотенара. Ця ділянка обрамляється поясом збереженій відчуття дотику, а назовні розташовується пояс гипестезии. В межах шкірної іннервації ліктьового нерва спостерігаються розлади і складних видів чутливості — вібраційного і пропріоцептивної. У цій же зоні відбуваються вазомоторні, секреторні зміни, порушується трофіка шкіри.
Серединний нерв
При його ураженні на рівні плеча виникає параліч іннервіруемих їм м'язів: стають неможливими пронація (навіть при легкому опорі), згинання кисті, I, II і III пальців. Настає гіпотрофія тенара, I палець лежить поруч зі II, кисть стає плоскою, особливо при комбінації з ураженням ліктьового нерва, спостерігається так звана мавпяча лапа. При неможливості опозиції I пальця (порушення іннервації м'яза, що протиставляє I палець) хворий може зробити його аддукцію, т. Е. Псевдоопозиція (збереження іннервації — за рахунок ліктьового нерва — м'язи, що приводить I палець). Через слабкість згиначів I пальця він не бере участі в стисканні кулака, а також в «пробі млини» -при схрещених пальцях неможливо обертання одного I пальця навколо іншого. При пораненні нерва на передпліччі (нижче місця відходження гілочок до м'язів передпліччя) паралізуються тільки м'язи тенара при схоронності функції довгих згиначів пальців і розбудовується чутливість на кисті. Так, згинання I пальця, завдяки цілості довгогозгиначів, виявляється можливим, порушується тільки опозиція, яка здійснюється лише за допомогою згинання I пальця і зустрічного згинання інших пальців. При цьому пальці торкаються один одного не м'якоттю, як при справжній опозиції, а бічний і (або) дорсальній поверхнею. Гипестезия відзначається переважно на долоннійповерхні пальців і кисті, не захоплюючи V палець, половину IV і тильну частину I пальців. Розвиваються грубі трофічні, секреторні і вазомоторні порушення, гиперпатия і нерідко — каузалгия.
М'язово-шкірний нерв
М'язово-шкірний нерв відходить від зовнішнього пучка плечового сплетення. Його поразка унеможливлює згинання передпліччя в серединне положення або в положенні супінації. У положенні пронації воно можливо за рахунок плечелучевой м'язи. Вузька смужка анестезії відзначається на наружнопередней поверхні передпліччя.
Пахвовий нерв. Його поразка викликає атрофічний параліч м'язів, що відводять і піднімають плече. Невелику ділянку гипестезии знаходять у верхніх відділах зовнішньої поверхні плеча.
З інших нервів, що відходять від плечового сплетення, щодо часто (через поверхневе розташування) уражається довгий нерв грудної клітини, який іннервує передню зубчасту м'яз. Внаслідок дії збережених ромбовидної і трапецієподібної м'язів лопатка наближена до хребта, а внаслідок переважання грудних м'язів нижній кут її відстає від грудної клітини. Особливо виявляється це відставання (крилоподібна лопатка), якщо витягнути руку вперед і спробувати її підняти.
малогомілкової нерв
При повному травматичному перерві нерва настає парез всіх м'язів, що розгинають стопу і пальці, відвідних стопу. Приведення її зберігається за рахунок задньої великогомілкової м'язи. Положення відвисання стопи досить швидко фіксується внаслідок контрактур, що розвиваються в антагоністичних м'язах задньої поверхні гомілки. Отвисание стопи змушує хворого при ходьбі сильно піднімати ногу, надмірно згинати її в колінному і тазостегновому суглобах, що робить ходу дуже характерною, схожою на крок коня або півня — степпаж.
Виявляється гіпалгезія і анестезія по зовнішньому краю гомілки і по тильній стороні поверхні стопи.
Великогомілковий нерв
При його ураженні неможливо згинання стопи і пальців і обмежена її приведення. У результаті переважання Перонеальная м'язів вона відведена назовні і кілька пронирована. Параліч міжкісткових м'язів веде до кігтеподібні положенню пальців. Гіпалгезія або анестезія виявляється в області підошви, зовнішнього краю стопи і в зоні ахіллового сухожилля.
Сідничний нерв
Цей великий нервовий стовбур нерідко пошкоджується при вогнепальних пораненнях, при вивихах тазостегнового суглоба, переломах стегна. Поранення його високих гілок до внутрішньої запирательной, блізнечності і квадратної м'язам клінічно виражається лише легким ослабленням ротації стегна назовні. При ураженні стовбура сідничного нерва настає повний параліч стопи і пальців. Згинання в колінному суглобі стає також майже неможливо. Хворому вдається лише злегка зігнути гомілку за рахунок м'язів, що іннервуються стегнових нервом, причому тільки в тому випадку, якщо гомілка попередньо була злегка зігнута. Хода різко не може, так як відсутній згинання в колінному і гомілковостопному суглобах. В результаті розвитку м'язових атрофії гомілку і стегно на ураженій стороні стають тоншими.
Лікування травматичних ушкоджень периферичних нервів
Якщо немає повного перерви нерва, то проводять консервативне лікування з використанням тих же теплових та інших фізіотерапевтичних засобів, а також масажу і ЛФК, як і при ураженнях нерва інший етіології. При каузалгіі призначають карбамазепін (финлепсин, тегретол), нейролептики, антидепресанти.
При здавленні нерва осколком снаряда, уламком кістки, щільними спайками, які піддаються розсмоктуванню, проводиться невроліз, при перерві нерва — його зшивання.
Після зшивання ушкодженого нерва відновлення функції відбувається поступово, від проксимальних відділів кінцівки до дистальним, у міру того, як проростають до периферії регенерирующие аксони з центрального відрізка. Рухова функція починає відновлюватися в проксимальних ділянках через 6-9 міс після зшивання.
Якщо каузалгіческіх болю не зникають під впливом консервативних впливів, роблять операцію на симпатичному стовбурі — прегангліонарних перерезку або екстирпацію його гангліїв.
Черепно-мозкова травма
Закриті пошкодження черепа і головного мозку
У всіх розвинених країнах світу протягом останніх десятиліть як в мирний, так і у воєнний час неухильно збільшується травматизм і відповідно до цього збільшується кількість черепно- мозкових травм .
Класифікація черепно-мозкової травми
Існуючі численні класифікації черепно-мозкової травми базуються в основному на класифікації Пті, що виділив в 1774 р три основні форми цих пошкоджень — commotio (струс), contusio ( забій) і compressio cerebri (здавлення мозку). Всі черепно-мозкові ушкодження діляться на дві основні групи.
1. Закриті пошкодження черепа і головного мозку, в які включаються всі види травми при схоронності цілості шкіри або при пораненні м'яких тканин черепа, але без пошкодження його кісток. У цих умовах (якщо виключити переломи придаткових пазух носа і вуха) можливості інфікування твердої мозкової оболонки, лікворних просторів і мозку невеликі.
2. Відкриті пошкодження , які слід розглядати як первинно-бактеріально забруднені.
У клінічних умовах з великою часткою умовності можна виділити три основні види закритою черепно-мозкової травми:
1) струс головного мозку в якості найбільш легкого пошкодження мозку,
2) забій головного мозку середньої тяжкості з наявністю загальномозкових і вогнищевих полушарних симптомів, нерідко зі стовбуровими порушеннями невітальной ступеня,
3) важка черепно-мозкова травма, при якій на перший план виступає тривала втрата свідомості , з загрозливими для життя симптомами ураження стовбура і підкіркових утворень, прице приблизно у 60% пошкоджених забій мозку поєднується з його «тиском, обумовленим в першу чергу внутрішньочерепними гематомами. Більш розгорнута класифікація закритої черепно-мозкової травми представлена на схемі № 1.
Струс і забій головного мозку
Патогенез.
Вихідним моментом усіх патофізіологічних процесів при черепно-мозковій травмі є, природно, дія механічного фактора. Особливості пошкодження внутрішньочерепного вмісту визначаються двома основними умовами: характером впливу травматичного агента і складністю внутрішньочерепної топографії. При цьому в першу чергу враховуються величина, напрямок і область застосування механічного фактора.
Струс мозку (commotio cerebri)
Це травматичне пошкодження, що характеризується симптомами дифузного ураження головного мозку з переважанням в гострому періоді стовбурових розладів. Струс мозку спостерігається майже у всіх випадках закритої черепно-мозкової травми, причому на його тлі можуть проявитися симптоми забиття і здавлення мозку. Як первинний пошкодження тканини мозку при струсі розглядаються поширені дистрофічні зміни нервових клітин (у вигляді центрального хроматолізу) і нервових волокон. Дисциркуляторні порушення можуть посилювати первинне ушкодження нейронів.
Внутрішньочерепні геморагії зустрічаються, мабуть, у всіх або в більшості випадків, в яких клінічно чітко проявляється симптоматика закритою черепно-мозкової травми.
Типова локалізація паравентрікулярних точкових крововиливів-на межі переходу широкої частини шлуночків в вузьку — і навпаки, а саме, на рівні отворів Монро, в каудальних відділах III шлуночка при переході його в сіливіев водопровід і в оральних відділах IV шлуночка на кордоні середнього мозку і моста мозку. Ці крововиливи зустрічаються незалежно від точки прикладання удару по черепу і носять назву крововиливів Дюре.
Спостереження останніх років вказують на важливе значення нейрогуморальних зрушень у патогенезі вазомоторних розладів, що виникають в результаті безпосереднього впливу травми або ликворного поштовху на центральні гуморальні механізми порушень медиаторного обміну з виходом вільного ацетилхоліну в спинномозкову рідину. Черепно-мозкова травма викликає складний комплекс морфологічних і функціональних порушень, що впливають один на одного, що особливо чітко проявляється у важких випадках.
Клініка струсів і ударів головного мозку
Легка ступінь струсу мозку, що спостерігається в більшості випадків, характеризується короткочасною втратою свідомості протягом декількох секунд або хвилин, нудотою, блювотою, головним болем, з подальшим задовільним станом хворого, зникненням скарг протягом першого тижня, відсутністю або незначною виразністю об'єктивних симптомів, відсутністю залишкових явищ. При середньому ступені струсу мозку після короткочасної або більш тривалої втрати свідомості з'являються неврогенні і психогенні симптоми, можливо, що при цьому є поєднання струсу мозку із забиттям тих його відділів, пошкодження яких в гострій стадії захворювання може проявитися тільки симптоматикою, що спостерігається і при струсі мозку.
При важких формах черепно-мозкової травми, коли спостерігається оборотне або необоротне поразка життєво важливих функцій, поряд зі струсом мозку виявляються я його удари (зокрема базальних відділів гіпоталамо-гіпофізарної і стовбурової областей), тому в подібних випадках вживають термін «важка черепно-мозкова травма», а не «важка ступінь струсу мозку», тим самим підкреслюючи, що в цих випадках поєднуються струс і забиття мозку. До групи «важка черепно-мозкова травма» включаються і випадки поєднання струсу і забиття мозку з масивними внутрішньочерепними гематомами.
При легкому ступені струсу мозку на тлі відносно нетривалого втрати свідомості відзначаються блідість шкірних покривів, гіпотонія або атонія м'язів кінцівок, зниження реакції зіниць на світло, уповільнення або почастішання пульсу з недостатнім його напругою. Часто буває блювота. При середньому ступені струсу мозку після стадії виключення свідомості спостерігаються різні форми його дезінтеграції, ретроградна амнезія, адинамія, астенія, головний біль, запаморочення, нудота, блювота, спонтанний ністагм, вегетативні розлади, серцево-судинні порушення і т. Д. Клініка важкої черепно мозкової травми освітлена нижче в розділі «Лікування струсу і забиття мозку».
Основним симптомом струсу мозку є втрата свідомості. При поєднанні струсу і забиття мозку можуть спостерігатися всі проміжні фази між короткочасним, повним або частковим виключенням свідомості до коматозного стану. Тривалість і тяжкість несвідомого стану є найважливішими прогностичними ознаками. Якщо достовірно відомо, що тривалість несвідомого стану перевищувала 4-5 хв, то така травма не може бути розцінена як легка. Важливим тестом, що допомагає оцінити глибину порушення свідомості, вважається дослідження глоткового рефлексу. Порушення акту ковтання з попаданням рідини в дихальні шляхи на тлі інших стовбурових симптомів вкрай несприятливо для прогнозу.
Поганим прогностичною ознакою є збільшення частоти дихання до 35-40 в хвилину, особливо якщо порушується правильний ритм дихання і воно стає хриплим. Дихання Чейна-Стокса свідчить про важке ураження стовбура мозку.
Субарахнодіальние крововиливи
Субарахнодіальние крововиливи часто спостерігаються при закритій черепно-мозковій травмі. Навіть коли клінічно процес протікає як легка ступінь струсу мозку, в спинномозковій рідині нерідко вдається виявити невелику домішку авежей крові. При субарахноїдальний крововилив у випадках черепно-мозкової травми середнього ступеня на перший план виступають явища психомоторного збудження різної інтенсивності. Хворі скаржаться на інтенсивну біль, яка іноді має базально-оболонкові риси з локалізацією в надорбітальной і потиличної областях, світлобоязнь, утруднення при рухах очних яблук, різь і неприємні відчуття в них. Вазомоторний лабільність і інші вегетативні порушення виражені в достатній мірі.
Якщо кількість крові в спинномозковій рідині значне, то вона має тенденцію поступово опускатися в нижні відділи спинномозкового каналу, що веде до виникнення попереково-крижового корінцевого больового синдрому. Менінгеальні симптоми виражені різко і звичайно наростають протягом перших днів після травми.
При субарахноїдальних крововиливах спостерігається або субфебрильна температура, або підвищення її до 38-39 ° С протягом першого тижня після травми з наступною поступовою нормалізацією. У крові відзначається лейкоцитоз з невеликим зсувом вліво. Вирішальним для діагнозу субарахноїдального крововиливу є наявність крові в спинномозковій рідині. З наростанням тяжкості травми зазвичай збільшується частота виявлення субарахноїдального крововиливу і до деякої міри кількісна домішки крові до рідини. Слід зазначити, що при підозрі на субарахноїдальний крововилив спинномозкова пункція показана. У випадках же, де клініка дає вказівки на можливість дислокації мозку, пункція протипоказана у зв'язку з можливістю збільшення цієї дислокації.
Забій мозку (contusio cerebri)
Забій мозку (contusio cerebri) являє собою травматичне пошкодження мозкової тканини. Розтрощення мозкової тканини є найбільш сильним ступенем її пошкодження і характеризується грубим руйнуванням тканини з розривом м'яких мозкових оболонок, виходів мозкового детриту на поверхню, розривом судин і виливом крові в субарахноїдальний простір. При цьому утворюються різного об'єму гематоми, що в свою чергу тягне за собою подальше руйнування мозкової тканини, її деформацію, раздвигание і відтискування. Зазвичай розтрощення мозку локалізується в області удару голови, особливо часто при наявності вдавлених переламавши і розриває твердої мозкової оболонки. Характерна локалізація розтрощення за типом противоудара (contre coup) в базальних відділах лобових часток, полюсних і базальних відділах скроневих часток.
Пошкодження мозку за типом нротівоудара можуть бути наслідком удару про кісткові нерівності черепа, розташовані далеко від місця безпосереднього застосування сили , деформації черепа, забиття про відростки твердої мозкової оболонки, утворення вакууму, складних ротаційних рухів мозку.
Особливе значення мають контузіонние осередки в стовбурі мозку, розташовані як на зовнішній його поверхні, так і паравентрикулярного. Контузіонние вогнища на зовнішній поверхні ствола мозку зустрічаються більш ніж в 1/3 випадків черепно-мозкової травми, що закінчується смертю. Вони спостерігаються при додатку травмуючої сили до різних відділів зводу черепа. По відношенню до точки додатку цієї сили контузіонние осередки в стовбурі є протиударними і виникають в результаті удару стовбура про Блюменбаха скат, кістковий край великого потиличного отвори і гострий край мозочкового намету в момент зсуву і деформації мозку.
Клініка забоїв мозку
Симптоми забитого великих півкуль при закритій черепно-мозковій травмі значно менше рельєфні і більш оборотні, ніж при проникаючих травмах. У складній клінічній картині, коли тісно переплітаються симптоми і синдроми струсу, забиття і здавлення мозку ,, необхідно виділити локальні ознаки забиття чи стискання, що має велике практичне значення. Симптоми, що залежать від струсу мозку, протягом найближчих днів після травми мають тенденцію до швидкого зникнення, тоді як симптоми забиття мозку залишаються постійними або прогресують з 2-3-го дня після травми, а регрес їх починається не раніше ніж з 2-го тижня після травми. Симптоматика забиття мозку і її динаміка визначаються характером основного осередку ураження та перифокальних явищ, залежних від порушення крово- і лііворообращенія. При розташуванні вогнища контузії в функціонально значущих відділах мозку зазвичай залишаються стійкі явища випадання. Для перифокальних явищ характерно більш пізній розвиток і наростання симптомів, а також ранній і досконалий їх регрес в стадії одужання. Фокальні епілептичні припадки, особливо джексоновского типу, в гострому періоді забиття мозку при закритій травмі зустрічаються відносно рідко і майже завжди свідчать про наявність локальної гематоми, що підлягає видаленню. У пізньому періоді після травми ці напади зустрічаються часто.
Забій базальних відділів мозку (гіпоталамо-гіпофізарної області і стовбура) клінічно проявляється тривалою втратою свідомості і важким нейровегетативних синдромом, основними компонентами якого є розлади дихання, серцево-судинної діяльності і терморегуляції, обмінні, гуморальні і ендокринні порушення.
Лікування струсу і забиття мозку
При легкої і середньої ступені закритою черепно-мозкової травми в гострому періоді доцільні такі лікувальні заходи. 1. Постільний режим протягом 10-20 днів в залежності від перебігу захворювання.
2. Симптоматичне лікування головного болю (анальгетики всередину або внутрішньом'язово), запаморочення, нудоти (платифілін, белласпон), багаторазової блювоти (аміназин, дипразин — пипольфен, атропін) і безсоння (снодійні засоби).
3. Призначення при руховому або психомоторному збудженні снодійних засобів, транквілізаторів, нейролептиків (фенобарбітал, еуноктін, седуксен, еленіум, левомепромазин, аміназин). У разі вираженого порушення показані препарати барбітурової кислоти короткої дії (гексенал, петотал), при цьому нетривалий наркотичний сон можна подовжити на 6-12 год снодійними засобами (барбаміл, фенобарбітал). Седативні, наркотичні та нейролептичні препарати протипоказані при підозрі на внутричерепную гематому.
4. Дегідратаційних терапія — глюкокортикоїди (преднізолон та ін.), Гліцерин, діуретики — лазикс, урегит, манітол (для зниження внутрішньочерепного і внутрішньомозкового тиску). При цьому треба враховувати відносну короткочасність позитивної дії більшості гіпертонічних розчинів і феномен подальшого підйому внутрішньочерепного тиску вище вихідного.
Тому такі препарати, як гіпертонічні розчини глюкози, натрію хлориду, магнію сульфату застосовувати не слід.
дегідратаційних терапія не показана при зниженні внутрішньочерепного тиску (гіпотензія), яке клінічно виявляється шляхом вимірювання тиску спинномозкової рідини і спостерігається приблизно в 8-10% випадків закритої черепно-мозкової травми.
5. Діагностична спинномозкова пункція протипоказана при синдромі вираженого підвищення внутрішньочерепного тиску, особливо при підозрі на можливість дислокації мозку.
Лікування «розвантажувальними» спинномозковими пункціями показано при субарахноїдальних крововиливах, коли кров і продукти її розпаду накопичуються в нижніх відділах спинномозкового каналу. Після 2-3-кратної розвантажувальної пункції (видаляють 10-20 мл рідини) прискорюється нормалізація складу спинномозкової рідини за рахунок посилення її продукції і розробці, що зменшує явища гострого асептичного менінгіту і небезпека розвитку спаечного1 оболочечного процесу в подальшому.
6. Рідше застосовуються в комплексі лікування струсу мозку шийна вагосимпатическая і поперековий новокаиновая блокади.
7. Оперативне втручання з видаленням уламків кістки, показане при вдавлених переломах черепа. Іноді виникають показання до раннього видалення вогнищ забою мул »розтрощення мозку, сприяють посиленню набряку мозку і розвитку дислокації його, з метою профілактики цих грізних ускладнень.
У більш пізніх стадіях захворювання при парезах мул» паралічі -Звичайно як наслідок удару мозку показана фізіотерапія і лікувальна гімнастика, а при афазії — відновне лікування під наглядом логопеда. При розвитку пізньої травматичної епілепсії (Консервативне лікування складається з протисудомну терапію, призначення дегидратирующих коштів з метою зменшення набряку і набухання мозку, а також загальнозміцнюючий лікування. Іноді ефективна пневмоенцефалографія, яка проводиться для роз'єднання пухких оболочечно-мозкових зрощень. При відсутності ефекту (консервативних методів лікування і тяжкості симптоматичної епілепсії можуть виникнути показання до оперативного втручання. При значно виражених залишкових явищах забиття мозку хворого потрібно навчати новим професіям з урахуванням збереженої працездатності.
Слід докладніше зупинитися на лікуванні важких форм черепно-мозкової травми.
Найбільш характерними ознаками вкрай важкої черепно-мозкової травми є різко виражені і тривалі порушення свідомості від сопорозного до позамежної коми в поєднанні з прогресуючими розладами так званих вітальних функцій організму, які об'єднують терміном «нейровегетативний синдром». Слід підкреслити значення патологічних змін в стовбурі мозку при вкрай важкої черепно-мозкової травми. Можна виділити дві основні причини порушення вітальних функцій при вкрай важкої черепно-мозкової травми, пов'язані з ураженням мозку.
1. Первинне і раннє ураження стовбура, діенцефальних області і інтимно пов'язаних з ними підкіркових утворень, морфологічним проявом якого служать розширення судин, периваскулярні геморагії, набряк, хроматоліз і інші зміни в ядрах клітин і ділянки розм'якшення.
2. Вторинне ураження стовбура при прогресуванні внутрішньочерепної гіпертензії, дислокації, набряку мозку і порушень мозговото кровообігу, що найчастіше зустрічається при збільшенні внутрішньочерепних гематом і контузіонних осередках в мозку.
Основними компонентами нейровегетатівного синдрому при важкій черепно-мозковій травмі є:
а) порушення дихання центрального і периферичного (трахеобронхиальная непрохідність) типів, з розвитком загальної гіпоксії та локальної гіпоксії мозку,
б) серцево-судинні розлади (порушення гемодинаміки),
в) порушення терморегуляції,
г) обмінні, гуморальні і ендокринні розлади (порушення метаболізму).
Реанімаційні заходи при важкої черепно-мозковій травмі повинні починатися в машині швидкої допомоги, тривати при транспортуванні і в стаціонарі. Лікувальний комплекс являє собою послідовне застосування, заходів, спрямованих на нормалізацію численних порушень в цілому організмі, з одного боку, і вплив на процеси, що розгортаються в порожнині черепа — з іншого, і включає в першу чергу такі заходи:
1) забезпечення вільної прохідності дихальних шляхів з використанням при необхідності інтубації і трахеостомії,
2) боротьбу з гіпоксією і гіперкапнією (або гипокапнией), забезпечення адекватного дихання, при необхідності повну заміну дихальної функції -штучне апаратне дихання,
3) боротьбу з супутнім шоком і крововтратою, з обов'язковим заповненням об'єму циркулюючої крові до належною мірою для створення умов нормальної гемодинаміки.
Слід зазначити, що серед померлих від черепно-мозкової травми в 14% випадків безпосередньою причиною смерті є аспірація крові і блювотних мас і ще в 26% ці фактори додатково грають важливу роль в результатах захворювання) [Grote, 1975]. Все це підкреслює значення фактора часу в наданні правильної допомоги при черепно-мозковій травмі.
Порушення гемодинаміки проявляються в різноманітних відхиленнях від норми частоти і ритм, а серцевих скорочень, а також АД і периферичного кровотоку. Крім ураження мозкових центрів, причинами порушення гемодинаміки можуть бути супутній травматичний шок і кровопотаря.
Якщо у хворого, якого доставляють в стаціонар, через 20-30 хв після черепно-мозкової травми клінічно виявляється картина шоку з різким зниженням артеріального тиску, то це зазвичай свідчить про поєднання травми мозку і його оболонки з одним з таких пошкоджень:
1) великим переломом кісток склепіння або основи черепа,
2) важкими травмами тіла,
3) сдавленней грудної клітини з переломом ребер (іноді розривом легені та гематсіракоом),
4) переломом кісток кінцівок або тазу, в рідкісних випадках — хребта,
5) пошкодженням внутрішніх органів з кровотечею в черевну порожнину.
У дітей шок іноді розвивається при ізольованій черепно-мозковій травмі з великої підапоневротичній або епідуральної гематомою.
Ці додаткові пошкодження вимагають невідкладних заходів у вигляді новокаїнової блокади і іммобілізації переломів кінцівок, або операції в черевній або грудній порожнині. В інших випадках слід обмежитися тільки лікуванням черепно-мозкової травми і шоку. Якщо причина триває протягом годин шокового стану неясна, то потрібно особливо ретельний нагляд хірурга з метою своєчасного виявлення пошкодження внутрішніх органів. Незалежно від їх причини шок і колапс різко погіршують перебіг важкої черепно-мозкової травми, тісно вплітаються в симптоматику стволового поразки і вимагають невідкладних лікувальних заходів.
Ліквідація гострих порушень кровообігу і шокових симптомів досягається нормалізацією об'єму циркулюючої крові шляхом внутрішньовенного введення достатньої кількості крові, плазми, високомолекулярних розчинів (поліглюкін, сінкол) та інших кровозамінників. Іноді виникають показання до всередині артеріальної гемотрансфузії.
Поряд з введенням в організм рідини при шоці і колапс повинні застосовуватися також аналептические препарати (кордіамін і ін.), Що стимулюють центральну нервову систему і здатні вивести її зі стану пригнічення, а також адреномиметические препарати (адреналін, мезатон, ефедрин), які збуджують адреноре активні системи і можуть швидко підняти АТ. Слід, однак, застерегти проти застосування цих лікарських препаратів без введення рідини в організм, бо при цьому слідом за швидким підвищенням артеріального тиску зазвичай розвивається катастрофічне його падіння, нерідко необоротне.
Порушення терморегуляції у вигляді центральної гіпертермії спостерігаються при важкій черепно мозковій травмі досить часто. Нерідко причиною гіпертермії бувають запальні ускладнення (пневмонія, менінгіт), а також порушення метаболізму. Важкі порушення метаболізму спостерігаються у всіх хворих з тривалим коматозним станом. Вони проявляються розладами водного, електролітного, білкового, жирового і вуглеводного обміну і є наслідком травматичного ураження вищих вегетативних центрів, розташованих в гіпоталамічеокіх і стовбурових відділах мозку, шоку, порушення фільтраційної здатності нирок в результаті недостатності кровообігу або дуже низького АТ, гіпоксії і т. Д .
Корекція порушень метаболізму і енергетичного балансу досягається:
1) корекцією порушень кислотно-лужної рівноваги (при дихальних формах цього порушення — регуляція зовнішнього дихання із забезпеченням нормальної вентиляції легенів , цри ацидозі — введення бікарбонату натрію, при алкалозі-введення сполук хлору », що не містять натрію),
2) регуляцією порушень іонного: і білкового балансу (введення сухий і нативної плазми, розчинів калію хлориду, кальцію хлориду і ін),
3) гормональної терапією (введенняглюкокортикоїдів при недостатності кори надниркових залоз, підтвердженої лабораторними даними, або при гострій недостатності гіпоталамо-гіпофізарно-надниркової системи),
4) регуляцією енергетичного балансу (парентеральне та зондавое харчування),
5) введенням в організм 2-3 л рідини на добу, бо недолік рідини посилює порушення обміну речовин, і призводить до ще більшої затримки рідини в тканинах організму,
6) боротьбою з набряком мозку і внутрішньочерепної гіпертензією (помірна апаратна гіпервентиляція, введення гіпертонічних розчинів, алесуворими показаннями маннита або сечовини),
7) заходами, спрямованими на підвищення резистентності мозку до гіпоксії (тривала загальна помірна гіпотермія (краніоцеребральная гіпотермія, гіпербарична океігенащія).
Слід звернути увагу на боротьбу з інфекційними і трофічними ускладненнями (пневмонією, пролежнями, тромбофлебітом і ін.).
у ряді випадків вдається виділити переважне ураження певних відділів діенцефалшо-тііофізарной і стовбурових областей мозку і в залежності від цього виробити диференційовану тактику лікування.
При найбільш важких ударах мозку виділяють такі форми:
1) діенцефально-еістрапірамідную, яка розвивається в разі первинних і вторинних уражень діенцефальних відділів мозку при відносному збереженні функції стовбура . Клінічно ця форма проявляється втратою свідомості, зміною дихання по діенцефалиному типу c почастішанням його до 40-60 в хв (часто з наявністю повільних періодичних змін амплітуди дихання), стійким підвищенням судинного тонусу і АТ, підйомом температури (нерідко до гіпертермії), часто до цього приєднується екстрапірамідний аіндром з підвищенням м'язового тонусу по пластичному типу, іноді з появою гіперкінезів,
2) мезенцефальние-бульбарних, яка виникає при первинному пошкодженні середнього мозку, моста мозку і довгастого мозку (або в разі вторинногоураження цих утворень) і клінічно проявляється неврологічними ознаками ураження стовбура, а також порушеннями дихання і кровообігу мезеннефально-бульбарного характеру,
3) цереброспинальную, при якій проявляється поєднана симптоматика ураження стовбура і прилеглих відділів спинного мозку.
залежно від клінічної форми забиття мозку призначається відповідна цілеспрямована терапія. Так, наприклад, діенцефальний синдром, особливо (С наявністю гіпертермії, доцільно своєчасно, при перших же ознаках його розвитку, знімати за допомогою глибокого сну і фізичного охолодження, які зменшують інтенсивність патологічно підвищеного і збоченого обміну в організмі і знижують підвищену температуру тіла до 35-36 ° с. При мезенцефальние-бульбарной формі на перший план виступає задача компенсації дихання за допомогою ШВЛ, підтримки судинного тонусу, фармакологічної стимуляції дихання та серцевої діяльності.
Стиснення мозку. Найбільш частими причинами компресії мозку при закритій черепно-мозковій травмі є внутрішньочерепні гематоми, рідше — субдуральна гігроми, меншу роль відіграють вдавлені переломи черепа та набряк — набухання мозку.
Гострі внутрішньочерепні гематоми виникають приблизно в 2-4% всіх випадків черепно-мозкової травми. Слід підкреслити значення своєчасної діагностики внутрішньочерепних гематом, бо все неоперовані хворі з внутрішньочерепними гематомами значного обсягу вмирають, в той час як після видалення гематоми, багато видужують. Летальні післяопераційні результати залежать в першу чергу від запізнілу діагностику та операції, а також іншої важкої черепно-мозкової травми. Незважаючи на застосування сучасних методів діагностики і лікування, випадки запізнілої або помилкової діагностики гострих внутрішньочерепних гематом травматічеакой етіології нерідкі (за даними деяких авторів, прижиттєва діагностика має місце приблизно у 60% постраждалих, а у інших — гематоми виявляються на аутопсії), а післяопераційна летальність серед постраждалих, оперованих в пізній стадії захворювання або при поєднанні гематоми із забиттям мозку в глибокому коматозному стані, наближається до 70-80% випадків. Прогредиентность симптоматики у потерпілих з черепно-мозковою травмою дає підставу запідозрити в першу чергу формування внутрішньочерепної гематоми.
Епідуральні гематоми складають близько 20% до загальної кількості хворих з внутрішньочерепними гематомами. Розташовуються ці гематоми між твердою мозковою оболонкою і кісткою, і після досягнення значного обсягу викликають клініку здавлення мозку.
Епідуральні гематоми
Епідуральні гематоми при закритих травмах зазвичай локалізуються в області перелому черепа, найчастіше його склепіння. Труднощі діагностики цього ускладнення посилюються іноді і тим, що епідуральні гематоми нерідко спостерігаються і при відсутності переломів кістки або на боці, протилежному перелому.
Розрізняють три види епідуральних крововиливів:
1) з гілок оболонкових артерій, найчастіше з середньої артерії,
2) з вен зовнішньої поверхні твердої мозкової оболонки і вен diploe,
3) з синусів і вен, що йдуть до синусів.
Пошкодження середньої оболонкової артерії зазвичай виникає в галузі застосування травми і значно рідше — в області противоудара. Кровотеча з гілок цієї артерії зазвичай наростає протягом першої доби. У зв'язку з високим тиском в артеріальній системі гематома досягає значного обсягу і, відшаровуючись тверду мозкову оболонку від кістки, обриває вени зпідурального простору. Симптоми здавлення мозку зазвичай з'являються через 12-36 год після розриву оболочечной артерії, коли гематома досягає 4-5 см в діаметрі і 2-4-см товщини, утворюючи на поверхні мозку блюдцеобразную вдавлення. При великих тріщинах або переломах кісток може спостерігатися поранення кількох гілок артерії. Відносно рідко зустрічаються епідуральні крововиливи з передньої і задньої оболонкових артерій.
Локальна симптоматика залежить від розташування найбільш масивних відділів гематоми.
Розрізняють наступну л ока лизання епідуральних гематом:
1) передню (лобновісочную),
2) найбільш часто спостерігається середню (скронево-тім'яну ),
3) задню (тім'яно-скронево-потиличну),
4) базально-скроневу.
Найбільш характерна для епідуральної гематоми, що виникла внаслідок розриву середньої оболонкової артерії на тлі струсу і забиття мозку легкого або середнього ступеня, наступна клінічна картина:
1) світлий проміжок тривалістю зазвичай 3-12 год, після якого в міру збільшення обсягу гематоми і посилення реактивних змін в мозковій тканині поступово наростають общемозтовие ознаки здавлення мозку (загальмованість, сопорозное і, нарешті, коматозний стан),
2) осередкові симптоми у вигляді розширення зіниці на боці гематоми і пирамиднойсимптоматики-на протилежній.
Симптоматика епідуральної гематоми залежить від супутніх струсу і забиття мозку. В одних випадках при дуже важких струси і ударах мозку з початковим коматозним станом симптоми епідуральної гематоми відступають на задній план, в інших — при струси і ударах легкого та середнього ступеня — вони виявляються на першому плані (клініка епідуральної гематоми).
Зазвичай при епідуральних гематомах, що утворюють глибоку вм'ятину в мозковій тканині і викликають компресію мозку, знаходять 70-100 мл рідкої крові і згустків, а кількість 150 мл зазвичай несумісне з життям. Клінічні спостереження з очевидністю вказують, що поряд з кількістю вилилась в порожнину черепа крові головне значення має фактор часу — швидкість розвитку гострих порушень мозкового кровообігу та набряку мозку, а також особливості дислокаційних синдромів, ступінь тяжкості струсу і забиття мозку і вік хворого.
Найважливішим симптомом гематоми є розширення зіниці на стороні поразки. Однак незначна і коливається аяізоксрія не має істотного діагностичного значення.
Діагностичне значення має прогресуюче і щодо стійке розширення зіниці до розміру в 3-4 рази більшого, ніж розмір зіниці на протилежному боці. Типово для наростаючою епідуральної гематоми спочатку відсутність аніеокоріі, потім відносно нетривалий період легкого звуження зіниці на боці ураження, а. в наступних стадіях — характерне наростаюче розширення зіниці на боці ураження майже до зникнення райдужної оболонки. Спочатку зіницю задовільно реагує на Авет, а потім стає нерухомим, що не звужуючись при світловому роздратуванні. У наступній стадії компресії відбувається максимальне розширення обох зіниць, ця стадія вважається вже незворотною.
Більшість авторів вважають, що розширення зіниці настороне поразки пов'язано з грижеподобноє тенториальном вклиненням медіальних відділів скроневої частки, яка має безпосередній тиск на окоруховий нерв. Нерідко анизокория спостерігається при середній тяжкості і важкій формах закритої травми мозку і при відсутності масивної внутрішньочерепної гематоми, проте різко виражений і стійкий мідріаз завжди вказує на можливість масивної гематоми на стороні вогнища. При цьому і цей найважливіший симптом при епідуральщой гематоми з'являється приблизно в половині випадків. Потрібно відзначити, що іноді розширення зіниці спостерігається і на протилежній гематомі стороні.
Пірамідна симптоматика при епідуральних гематомах виявляється часто і, як правило, на протилежному боці, проявляючись або ознаками подразнення у вигляді джексоновских епілептичних припадків, або симптомами випадання в вигляді прогресуючих парезів і паралічів. Виявлення боку парезу або паралічу кінцівок можливо майже у всіх хворих незалежно від ступеня втрати свідомості. Рух кінцівки у відповідь на окрик, уколи, подразнення рогівки ока, слизової оболонки носа, зовнішнього слухового проходу, положення паралізованою нижньої кінцівки зі звичайною ротацією назовні і відвисання стопи, більш швидке падіння і розгинання піднятої паралізованою кінцівки в порівнянні з кінцівкою на протилежному боці поряд з іншими пірамідними знаками дозволяють встановити сторону поразки.
Найбільш характерним є таке перебіг захворювання. Після зникнення гострих явищ струсу мозку з відновленням свідомості стан хворих стає відносно задовільним, але після декількох, годин або 1-І / г на добу відзначається прогресувати загальномозкових і локальних симптомів у вигляді гамолатерального розширення зіниці і контрлатерального гаміпареза. Іноді спостерігаються супутні судоми в уражених кінцівках, порушення чутливості по гемитипу і пірамідні знаки. Так званий світлий проміжок при епідуральних гематомах зазвичай триває від 3 до 12 год, але іноді досягає l.5 добу. Одним з найважливіших симптомів наростаючою компресії мозку є поступове збільшення завантаженості, розвиток сопорозного і, нарешті, коматозного стану, що свідчить про запізненості правильного діагнозу. Дуже важливо стежити за ступенем порушення свідомості і визначити показання до операції ще до того, як розвинеться повна втрата свідомості. У деяких випадках
вдається чітко виявити клініку наростаючою епідуральної гематоми без попередньої симптоматики струсу мозку, і тоді розпізнання гематоми не представляє особливих труднощів. У багатьох випадках світлий проміжок вловити не вдається. Причиною, що утрудняє виявлення аветлого періоду, можуть бути дуже важкі струсу і забиття мозку, на тлі яких прогреасірованія симптомів компресії виявити не вдається, або швидке наростання компреасіі з дуже коротким світлим проміжком. Однак при ретельному неврологічному спостереженні за динамікою захворювання навіть на тлі несвідомого стану вдається виявити симптоматику наростання компреасіі мозку.
Зазвичай при епідуральної гематоми в аветлом проміжку спостерігається наступна динаміка захворювання. При хорошому стані і -Повний свідомості хворого частота пульсу і АТ зазвичай в межах норми. При уаіленіі внутрішньочерепної гіпертензії наростають сонливість і завантаженість, пульс спочатку уповільнюється, іноді виявляється підвищення артеріального тиску. У несвідомому стані спостерігається брадакардія, яка доходила іноді до 40 ударів в хвилину з достатнім наповненням пульсу !. У деяких випадках стадію брадикардії виявити не вдається. Нарешті, настає декомпенсація кровообігу, пульс стає прискореним, аритмічним і ниткоподібним, артеріальний тиск падає. У цей період з'являються порушення дихання спочатку у вигляді почастішання, потім труднощі його, неправильного ритму, хрипить і, нарешті, поверхневого дихання. Дихання типу Чейна-Стокс а є поганим прогностичним ознакою. Підйом температури до 39 ° С і вище при відсутності інфекційних ускладнень є симптомом декомпенсації. Блювота-частий симптом нерізкого здавлення мозку, але в стадії декомпенсації вона відсутня. Відповідно наростання компресії мозку виникають двосторонні патологічні рефлекси, потім арефлексія, атонія, відсутність контролю за природними відправлення. Нерідко в стадії декомпенсації виникає децеребраніонная ригідність, але при своєчасному і успішному видаленні гематоми хворі одужують і після грізних явищ децеребрационной ригідності.
Тільки в 18-20% випадків спостерігається уповільнений розвиток епідуральної гематоми і при цьому симптоматика здавлення мозку проявляється через 5-6 діб і більше після травми. При виразною клініці наростань внутрішньочерепної гематоми спинномозкова пункція протипоказана через опааноеті посилення дислокації мозку.
Значну допомогу в діагностиці гематоми надає ехоанцефалографія, що виявляє при гематомі виражене зміщення серединних структур мозку.
У літературі є вказівки, що епідуральні гематоми у дітей виникають значно рідше, ніж у дорослих, що пов'язують з еластичністю дитячого черепа і інтим, ним зрощенням твердої мозкової оболонки і a. meningea media з внутрішньою поверхнею кістки і передачею дифузних механічних впливів на область особливо еластичних сполучнотканинних джерелець. У дітей, особливо раннього віку, нерідко дуже важко встановити тривалість і втрату свідомості, але що розвиваються після травми млявість, сонливість, а потім рухове занепокоєння з подальшим посиленням сонливості і загальмованості, вказують на можливість внутрішньочерепного крововиливу.
У скрутних для діагностики випадках слід провести ангіографію мозку або ж вдатися до накладання фрезевого отвори для огляду твердої мозкової оболонки. При великих епідуральних гематомах на артеріограмми виявляється зсув судинної системи мозку. Особливо інформативним методом виявлення внутрішньочерепних гематом є комп'ютерна томографія.
Лікування епідуральних гематом
При найменшій підозрі на масивну епідуральну гематому не слід зволікати і вичікувати, так як це може привести до необоротної стадії захворювання. Необхідні термінова консультація нейрохірурга, а при встановленні внутрішньочерепної гематоми-термінове оперативне втручання.
В будь-якому, навіть дуже тяжкому стані хворого операція видалення епідуральної гематоми абсолютно показана і часто веде до одужання, незважаючи на нібито необоротний стан в доопераційному періоді.
Післяопераційна летальність після видалення епідуральних гематом, за даними різних авторів, коливається в межах 15-40%.
у рідкісних випадках, зазвичай при наявності тріщини луски потиличної кістки, утворюються епідуральні гематоми в області півкульмозочка. При цьому виявляється клінічна картина здавлення мозочка і стовбура на рівні задньої черепної ямки і обмеженні мигдалин у великому потиличному отворі. У цих випадках показана арочна операція накладення діагностичного фрезевого отвори над півкулею мозочка, а при виявленні гематоми-розширення цього отвору і видалення гематоми.
Субдуральні гематоми
Гострі субдуральні гематоми становлять близько 40% загального числа гострих внутрішньочерепних гематом. Під цією назвою мається на увазі масивне скупчення крові або кров'яною рідини в субдуральному просторі. Більшість субдуральну гематом травматичної етіології, рідше вони є наслідком ураження мозкової оболонки запального характеру у літніх людей і у хворих на алкоголізм.
Джерелом оубдуралиних гематом при закритій черепно-мозковій травмі зазвичай є шалені вени, що йдуть по конвекситальной поверхні мозку до сагітальній синусу і рвуться в момент травми внаслідок коливальних зсувів мозку. При відриві вени в місці її впадіння в сагиттальний синус отвір в ньому може залишатися зяючим і кров виливається в субдуральна простір. Значно рідше джерелом кровотечі є розірвані потиличні вени, що впадають в поперечний синус. У новонароджених масивна субдуральна гематома, що здавлює мозок, зазвичай є наслідком родової травми, і в першу чергу накладення щипців, але спостерігається і в тих випадках, коли це втручання не застосовувалося.
З клінічної точки зору доцільно наступне підрозділ субдура л ьних гематом:
1) гостра гематома в поєднанні з важким ступенем струсу і забиття мозку, кінця симптоматика гематоми виявляється протягом перших 3 діб після травми,
2) гостра гематома зі струсом та забоєм мозку середнього та легкого ступеня,
3) підгостра гематома, коли симптоми проявляються протягом 4-14 днів пості травми,
4 ) хронічна гематома, коли симптоматика гематоми починає проявлятися з 3-го тижня після травми і особливо чітко-Може виявитися через неаколько місяців після травми.
Субдуральні гематоми зазвичай розташовуються по конвекситальной поверхні півкулі великого мозку на досить великому протязі. Найчастіше вони бувають односторонніми, іноді двосторонніми. Виражена клінічна симптоматика зазвичай спостерігається при розвитку гематоми болишош обсягу.
При гострих субдуральних гематомах в ще більшому ступені, ніж при епідуральних, на тлі дуже важкого стану хворого і забиття мозку симптоматика гематоми відступає на задній план.
При патологоанатомічному дослідженні у 80% хворих з субдуральним гематомами виявляються також і масивні контузіонние вогнища мозку. Клініка гострої і підгострої субдуральної гематоми більш чітко виступає на тлі струсу і забиття мозку легкого і середньої тяжкості.
Клініка гострих і підгострих субдуральних гематом
Клініка гострих і підгострих субдуральних гематом певною мірою схожа з клінікою епідуральних гематом. Відмінності виявляються в зв'язку з наявністю двох моментів:
1) при епідуральних гематомах кровотеча артеріальний, і тому клінічна картина компресії мозку проявляється швидко — протягом 0.5-l.5 діб, при субдуральної гематоми кровотеча венозний, що веде до уповільненого наростання симптомів здавлення мозку протягом декількох днів і навіть тижнів, хоча в ряді випадків різко виражена компресія може проявитися і в першу добу після травми,
2) субдуральна гематоми зазвичай поширюються на великому протязі, в той час як епідуральні утворюють більш огранич-енную глибоку вм'ятину мозку. Так званий світлий проміжок при субдуральних гематомах виражений менш чітко, ніж при епідуральних, хоча і спостерігається нерідко.
Поряд з общемоеповимі явищами в клінічній картині гострих субдуральних гематом виявляються локальні симптоми, зазвичай відповідні області найбільшого скупчення крові. При порівнянні з епідуральними гематомами при рубдуральних гематомах звертає на себе увагу менша чіткість локальних симптомів і синдрому наростаючої здавлення мозку. На перший план виступає картина важкого струсу і забиття мозку. Розширення зіниці на стороні субдуральної гематоми спостерігається рідше, ніж при епідуральної гематоми.
У гострому періоді важкої черепно-мозкової травми навіть виражені пірамідні симптоми не завжди допомагають розпізнаванню боку розташування субдуральної гематоми. Парези кінцівок на протилежному боці виявляються приблизно в 60%, а на стороні гематоми — у 30% випадків. Наявність пирамидной симптоматики на гомолатеральной стороні, мабуть, є наслідком того, що при різко виражених бічних зсувах мозку спостерігається зміщення і контра латеральної ніжки мозку, яка притискають до гострого краю тенториальном вирізки і пошкоджується в цій області. Навпаки, при розвитку хронічної субдуральної гематоми пірамідна симптоматика майже завжди правильно вказує сторону розташування гематоми. Слід підкреслити, що в більшості випадків при неврологічному обстеженні вдається правильно розцінити зв'язок виявляється пирамидной симптоматики або з забоєм мозку, або з прогресуючою субдуральної гематомою. У той час, як пірамідні симптоми, які залежать від удару мозку, відносно постійні, при гематомі ця симптоматика наростає.
Симптоматика хронічних субдуральних гематом нагадує симптоматику доброякісної пухлини мозку і проявляється наростаючим підвищенням внутрішньочерепного тиску і локальних симптомів. Значну допомогу в діагностиці надає ехоенцефалографія, що виявляє при гематомі виражене зміщення серединних структур мозку.
У неясних випадках показана ангіографія, яка виявляє надзвичайно типову для субдуральних гематом картину або ж накладення одного або декількох діагностичних трепан а ційних отворів.
Лікування гострих і підгострих субдуральних гематом
При гострих і підгострих субдуральних гематомах показано термінове оперативне втручання, при хронічних — терміни оперативного втручання варіюють в залежності від стану хворого. У деяких випадках спостерігається самопрозвольное розсмоктування субдуральних гематом і при цьому допустима вичікувальна тактика, але такі хворі повинні обов'язково перебувати в нейрохірургічному стаціонарі під постійним наглядом за їх станом, динамікою ехоенцефалографічеакіх і ангіографічних даних з тим, щоб при показаннях була забезпечена можливість виконання термінової або прискореної операції спорожнення гематоми. Висока післяопераційна летальність при гострих і підгострих субдуральних гематомах пояснюється в основному їх частим поєднанням з забоєм мозку і внутрімозговьгмі геморой агіямі.
У новонароджених, у яких машинні субдуральна гематоми зазвичай є наслідком родової травми або накладення щипців, спорожнення гематоми здійснюється пункцией субдура л вного простору через бічний відділ великого джерельця з аспірацією крові.
Субдуральні гігроми зустрічаються приблизно в 5% випадків до загальної кількості хворих з внутрішньочерепними гематомами. Вони являють собою обмежене субдуральное скупчення прозорою або геморрагически пофарбованої рідини, яке, збільшуючись в обсязі до 100-150 мл на протязі перших днів, а частіше через місяці або роки після травми, викликає здавлення мозку. На думку більшості авторів, в момент травми відбувається невеликий надрив павутинної оболонки і рідина виливається в субдуральна простір, при цьому цей надрив функціонує як вентильний клапан, перешкоджаючи поверненню рідини в подпаутинное простір.
Відрізнити субдуральну Лигр від гематоми в доопераційному періоді майже ніколи не вдається. Лікування — оперативне.
Внутрішньомозкові гематоми складають приблизно 9% випадків до загальної кількості хворих з внутрішньочерепними гематомами. Слід чітко розрізняти внутрішньомозкові крововиливи і внутрішньомозкові гематоми, під останніми розуміють масивне скупчення (від 30 до 150 мл) рідкої крові або згустків в мозковій тканині. Виділення великих вогнищевих гематом в особливу групу диктується практичними завданнями, так як при локалізації цих гематом в мозкових півкулях і мозочку показано оперативне втручання з метою спорожнення гематоми.
Симптоматика внутрішньомозкової гематоми розвивається паралельно наростанню її обсягу і супутнього набряку — набухання мозку . При цьому виявляються явища наростаючого здавлення мозку з чіткими локальними ознаками. Часто не представляється можливим з упевненістю отдифференцировать епідуральну або субдуральну гематому від внутрішньомозкової. Майже всі ознаки наростаючої компресії мозку, про які йшла мова при описі клініки епідуральних гематом, можуть спостерігатися при масивних внутрішньомозкових гематомах великих півкуль. І тому нерідко на підставі неврологічної симптоматики вдається встановити діагноз внутрішньочерепної гематоми без уточнення, чи є епідуральна, субдурашьная або внутрішньомозкова гематома великих півкуль, і лише під час операції виявляється більш точна локалізація гематоми.
Наростання клінічних явищ при внутрішньомозкових гематомах протягом перших днів після травми може бути пов'язано не стільки зі збільшенням кількості крові в порожнині гематоми, скільки з прогресуючим перифокальним або загальним набряком мозку, а також з Діапедез в порожнину гематоми і в перифокальну мозкову тканину в результаті місцевих порушень проникності судинних верстат. Якщо при епідуральних і субдуральних масивних гематомах за допомогою ангіографії можна достовірно встановити діагноз, то три внутрішньомозкової гематоми цей метод іноді дає нечіткі або сумнівні дані.
Слід підкреслити, що в більшості випадків клініка важкої компресії мозку проявляється протягом перших 7 г-IV2 аут після травми. Однак нерідко спостерігаються випадки і більш затяжного перебігу, коли в перші тижні після травми ознаки гематоми щодо нерідко виражені, стан хворих середньої тяжкості, а через 2-4 тижні після травми з'являється чітко виражена клінічна картина внутрішньомозкової гематоми. Своєчасне оперативне втручання з випорожненням гематоми і в цих випадках часто закінчується одужанням.
Гематоми мозочка. При наявності великої гематоми в мозочку з'являються симптоми гострого здавлення утворень задньої черепної ямки, іноді з чітким симптомокомплексом обмеження мигдалин у великому потиличному отворі і здавлення нижніх відділів довгастого мозку. Найчастіше при цьому є тріщина нижніх відділів чашу потиличної кістки, що полегшує локальну діагностику. У цих випадках показано невідкладне оперативне втручання.
Необхідно відзначити, що нерідко: (приблизно в 20% випадків до загальної кількості хворих з гематомами) спостерігаються множинні гематоми, односторонні і двосторонні.
Переломи черепа
Череп має певну еластичність і може перенести значну травму без порушення цілості його кісток. Однак при цьому можуть спостерігатися виражені пошкодження самого мозку. Якщо Аїла впливу механічного фактора на череп перевищує його еластичність, то виникає перелом. Доцільно поділяти переломи черепа на переломи склепіння, і переломи основи черепа.
Переломи основи черепа в свою чергу можна розділити на дві групи:
1) комбіноване ушкодження склепіння та основи черепа, коли лінія перелому лобної, скроневої і потиличної кістки переходить на основу черепа,
2) переломи основи черепа. Більшість переломів основи черепа локалізується в qpeднeй черепної ямки, на другому місці стоять переломи передньої черепної ямки і на третьому — задньої черепної ямки.
Клініка переломів основи черепа залежить від тяжкості черепно-мозкової травми та локалізації перелому та складається із симптомів струсу і забиття мозку середнього або важкого ступеня, виражених стовбурових порушень, ураження нервів підстави мозку, оболонкових симптомів, ликвореи і кровотечі з вух і носа.
Характер впливу травматичного фактора робить природним залучення до процесу базальних відділів мозку, в тому числі його стовбурових відділів. При важких ушіоах базально-діенцефальних відділів мозку або задньої черепної ямки хворі зазвичай вмирають в найближчу добу після травми. В інших випадках перелому основи черепа стан хворих може бути середньої тяжкості або навіть задовільним. Кровотеча із зовнішнього слухового проходу спостерігається при переломі піраміди в поєднанні з розривом барабанної перетинки.
Діагностичне значення при переломах основи черепа кровотеча з вуха набуває лише при поєднанні з відповідними неврологічними симптомами при виключенні його виникнення в результаті безпосередніх ушкоджень вушної раковини, зовнішнього слухового проходу, середнього вуха з розривом барабанної перетинки, але без перелому основи черепа і піраміди. Ще більшою мірою це відноситься до кровотечі з носа, яке часто є наслідком пошкодження м'яких тканин і кісток лицьового скелета, але може бути і результатом перелому основи черепа в області придаткових пазух носа. Це саме можна сказати до дифузним крововиливів в кон'юнктиву і крововиливів в область навколо очей клітковину (так звані окуляри), які можуть бути наслідком як забиття особи, так і перелому передньої черепної ямки.
ліквореей з вух і носа є безумовною ознакою перелому основи черепа з розривом твердої мозкової оболонки. Закінчення ліквору з вух, як правило, припиняється в гострому періоді захворювання і триває зазвичай один або кілька днів, рідше — тижнів. Стійке витікання ліквору з вух в хронічній стадії захворювання спостерігається рідко і вимагає оперативного втручання, так як часто призводить до спалахів рецидивуючого інфекційного менінгіту.
Тріщини основи черепа можуть бути причиною оборотних і необоротних порушень функцій черепних нервів, «особливо лицьового і слухового, які за частотою займають перше місце серед уражень черепних нервів при переломах основи черепа (піраміди). Однак не у всіх випадках, коли після травми виявляється ураження лицьового нерва периферичного типу або слухового нерва (зниження слуху аж до односторонньої глухоти), обов'язково має місце перелом основи черепа. Зниження слуху може бути наслідком крововиливу в барабанну порожнину, розриву барабанної перетинки, порушення ланцюга слухових кісточок, а параліч лицьового нерва — результатом його удару чи стискання в каналі лицевого нерва.
Лікування переломів основи черепа в основному таке ж, як і середніх і важких форм струсу і забиття мозку. Показання до операції виникають при осколкових і втиснули переломах парабазальних відділів черепа, що супроводжуються пошкодженням повітроносних порожнин (в першу чергу лобової пазухи).
Відкриті ушкодження черепа і головного мозку мирного часу
У мирний час зустрічаються:
а) відкриті Неогнестрельние пошкодження,
б) вогнепальні поранення черепа і головного мозку.
Відкриті Неогнестрельние пошкодження зустрічаються в 2-3 рази рідше в порівнянні з закритими — при забитих, рубаних, різаних і колотих ранах голови.
Відкриті пошкодження слід класифікувати на:
а) непроникаючі, при яких немає дефекту твердої мозкової оболонки, це зводить до мінімуму можливість поширення ранової інфекції на лікворних простору і мозкову тканину,
б) проникаючі, при яких наявність дефекту в твердої мозкової оболонки сприяє інфікуванню мозку і опінномозговой рідини.
У мирний час проникаючі і непроникаючі вогнепальні поранення черепа і мозку можуть бути нанесені як вогнепальними снарядами, що вживаються в бойовій обстановці (наприклад, при вибухах протитанкових і протипіхотних мін, запалів від гранат, розрив гвинтівочних патронів і т. Д. ), так і при користуванні мисливськими рушницями (розрив казенної частини рушниці або постріл в голову) або кустарними револьверами ( «самопали»). Вогнепальні поранення мирного часу найчастіше зустрічаються у дітей при необережному поводженні з вибуховими снарядами. При цьому у зв'язку з близьким відстанню від місця вибуху часто спостерігаються множинні важкі проникаючі черепно-мозкові поранення з одночасним ушкодженням обличчя та очей.
При відкритих черепно-мозкових ушкодженнях мирного часу показано проведення наступних лікувальних заходів.
1. При порушеннях кровообігу і дихання — їх нормалізація.
2. Рання поповерхова первинна хірургічна обробка рани, радикальність цієї обробки і одномоментність всіх хірургічних маніпуляцій на черепі і мозку. Найбільш сприятливими термінами первинної хірургічної обробки ран є перші 3 доби з моменту поранення, але якщо з яких-небудь причин ці терміни пропущені, то цілком допустима і доцільна облямована первинна обробка, вироблена 4qpe3 3-6 добу після поранення.
3. Завершення первинної хірургічної обробки рани (при відсутності протипоказань):
а) герметизація субарахноїдального простору пластичним закриттям дефектів у твердій мозковій оболонці,
б) пластичне закриття дефекту черепа (краниопластика),
в) глухий шов покривів черепа.
4. Боротьба з набряком мозку і гнійними ускладненнями (енцефаліти, абсцеси мозку та ін.).
Новини по темі:
 Медичні дослідження показали, що після фактичної смерті тіла людини. його мозок живе і функціонує в звичному режимі ще деякий час. Недавня робота вчених дозволила точно встановити, як довго мозок може працювати після настання летального результату. Раніше вчені встановили, що в момент клінічної смерті чоловік
Медичні дослідження показали, що після фактичної смерті тіла людини. його мозок живе і функціонує в звичному режимі ще деякий час. Недавня робота вчених дозволила точно встановити, як довго мозок може працювати після настання летального результату. Раніше вчені встановили, що в момент клінічної смерті чоловік  Причину сильної фізичної втоми вивчила команда дослідників, і прийшли до досить цікавих висновків. Виявляється, від розумової діяльності людина здатна втомлюватися ніяк не менше (а часом навіть більше), ніж від фізичних навантажень. Ось так: думав тільки головою, а втомився всім тілом. Чому? Проведене вченими дослідження пок
Причину сильної фізичної втоми вивчила команда дослідників, і прийшли до досить цікавих висновків. Виявляється, від розумової діяльності людина здатна втомлюватися ніяк не менше (а часом навіть більше), ніж від фізичних навантажень. Ось так: думав тільки головою, а втомився всім тілом. Чому? Проведене вченими дослідження пок  До такого висновку прийшли вчені з Бостона, США. Проведені на базі університету Північного Сходу дослідження показали, що мозок людини — це результат копіткої роботи процесу еволюції і доказ того, що природа більше ніж подбала про людину, вручивши йому по-справжньому функціональний, потужне знаряддя для ефективної
До такого висновку прийшли вчені з Бостона, США. Проведені на базі університету Північного Сходу дослідження показали, що мозок людини — це результат копіткої роботи процесу еволюції і доказ того, що природа більше ніж подбала про людину, вручивши йому по-справжньому функціональний, потужне знаряддя для ефективної