Гастрин — це
Про значення гастрину, синтезованого в головному мозку (гіпофізі, гіпоталамусі), периферичних нервах, підшлунковій залозі — невідомо.
Функції гастрину
- підсилює секрецію соляної кислоти, пепсиногену, внутрішнього чинника в шлунку, виділення соку підшлункової залози, і , секретину і бікарбонатів в стінці тонкого кишечника
- гастрин активує перистальтику шлунка і кишечника
- підвищує тонус сфінктера між стравоходом і шлунком (ізолює стравохід від кислого середовищашлунка)
- підсилює кровообіг в стінці шлунка і кишечника, таким чином виконує живильну функцію
Стимулятори виділення гастрину
- підвищення кислотності шлункового соку (зниження рН)
- розширення шлунка їжею
- присутність амінокислот і білків в шлунку (тобто з'їдені м'ясо і білкові продукти)
- блукаючий нерв (парасимпатична нервова система — запах і смак їжі, пережовування і ковтання)
- алкоголь
- кофеїн
- іони кальцію в їжі
- зниження рівня в крові (гіпоглікемія)
Знижують виділеннягастрину
- кисле середовище шлунка
- соматостатин підшлункової залози
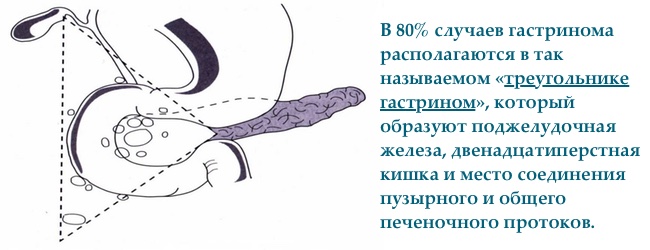
Гастринома або синдром Золінгера-Еллісона
МЕН I ( синдром множинної ендокринної неоплазії) або синдром Вермера — спадкове захворювання, зустрічається у 2-20 чоловік з 100 000. Виникає в результаті мутації гена білка меніна на 11. хромосомі. Складається з трьох захворювань: первинний гіперпаратиреоз, пухлина підшлункової залози (гастринома або инсулинома) і пухлини гіпофіза (аденоми).
Симптоми гастріноми
- в результаті постійної стимуляції гастрином підвищується рівень соляної кислоти в шлунку, що призводить до повторних атак виразкової хвороби шлунка , 12-ти палої кишки
- — обов'язковий симптом гастріноми
- біль в області шлунка і кишечника
- печія, яка важко піддаєтьсялікуванню
- прорив стінки шлунка і кишечника , (ускладнення виразки)
- виразки на стінці тонкого кишечника
- негативні результати дослідження на хелікобатерную інфекцію
- безуспішність лікування — ефект препаратів недостатній, потрібні максимальні дози ліків
Аналіз на гастрин призначається
- стійка до лікування
- не піддається лікуванню пронос і печія
- сумнівні результати гастроскопії з видимими змінами слизової тонкого кишечника
- підозра на МЕН I синдром або наявність гіперпаратиреозу, пухлини гіпофіза, инсулинома
Норма гастрину в крові, пг / мл
- діти від народження до 16 років — 13-125
- дорослі до 60 років — 13-90
- старше 60 років — 13-115
Аналіз на гастрин проводять разом з наступними дослідженнями
- — (, , , , ), (, , )
- інсулін
3 факти про гастрину
- час напіврозпаду від 6 до 36 хвилин
- мінімумсекреції в 3-7 годин ранку з поступовим підвищенням, пік після прийому їжі
- при виразковій хворобі шлунка гастрин підвищений натщесерце і після стимуляції їжею, при виразковій хворобі 12-ти палої кишки — тільки після прийому їжі
Фактори, що впливають на результат аналізу
- знижують — (1-2 триместр), блокатори гістамінових рецепторів H2 (циметидин, ранітидин)
- підвищують — фізичні вправи, гастроскопія,вагітність (3 триместр), холецистокінін
Причини підвищення рівня гастрину в крові
- гастринома (синдром Золлінгера-Еллісона) — читай вище
- гіперплазія або гіперфункція G-клітин антральному частини шлунка
- гелікобактерна інфекція
- пернициозная анемія
- з позитивними антитілами проти парієтальних клітин або внутрішнього фактору
- обструкція пілоричного відділу шлунка
- — чим нижче функція нирок — тим вище рівень гастрину, при хронічній нирковій недостатності розвивається вторинний або третинний гіперпаратиреоз стимулюючий виділення гастрину, одночасно знижується швидкість руйнування гастрину в нирках
- інші захворювання нирок і тонкого кишечника, операції на них -порушений процес обміну гастрину
- після операції ваготомії — хірургічного розтину блукаючого нерва, який в нормі стимулює G-клітини
Аналіз крові на вітамін B12
Вітамін B12 разом з (фолатами) — одні з ключових учасників синтезу ДНК клітини і її правильного дозрівання . Дефіцит вітаміну В12 призводить до мегалобластноїанемії і важкого неврологічного дефіциту.
Вітамін B12 або кобаламін — це
водорозчинний вітамін групи в, в ядрі містить атом кобальту. За структурою схожий на . Повинен постійно надходити з їжею тваринного походження. Частково кобаламин синтезують бактерії кишкової флори, але ця кількість недостатньо для забезпечення добової потреби.
Форми вітаміну В12
- метил — і деоксіаденозіл кобаламин — в тілі людини
- гидрокси — і циано кобаламин — в їжі і лікарських препаратах
вітамін В12 забезпечує роботу тільки двох ферментів, але їх розташування в метаболічних процесах робить сам вітамін незамінним :
- метіонін-синтаза (MTR) — за допомогою фолієвої кислоти і вітаміну В12 гомоцистеїн перетворюється в метіонін, таким способом знешкоджується , високі рівні якого ушкоджують судини і збільшують ризик серцево-судинних ускладнень (, )
- -КоА-мутази — фермент, необхідний для ділення клітин, при блокування ферменту клітина постійно збільшує розмір ядра (нагромаджує ДНК), "зріє, але не дозріває "до повногоподілу на дві незалежні клітини, підвищується концентрація проміжного продукту обміну — метилмалоновой кислоти (ММА) , яка руйнує мієлін (білок обволікає нервові волокна)
Функції вітаміну B12
- проліферація всіх клітин, особливо клітин крові (вони діляться набагато частіше)
- синтез генетичного матеріалу клітини -ДНК і РНК
- ізоляція нервового волокна і проведення імпульсу
- синтез мієліну
- обмін амінокислот
- нейтралізація токсичних речовин
Метаболізм вітаміну B12
Кобаламін повинен щодня надходити з їжею виключно тваринного походження.
Топ-6 джерел вітаміну В12 в їжі
- печінку
- м'ясо
- риба
- яєчний жовток
- морепродукти (молюски, устриці)
- молоко і молокопродукти — сир, сир
Кобаламін в продуктах харчування пов'язаний з білками, руйнування їхнього «союзу» відбувається вкислому середовищі шлунка і до вітаміну приєднується R-білок , одночасно захищаючи його від руйнування ферментами. Тут же, в шлунку, парієтальні клітини виділяють внутрішній фактор Касла (IF) , який вже в лужному середовищі 12-ти палої кишки займає місце R-білка і приєднується до вітаміну В12. Тільки комплекс [вітамін В12 + внутрішній фактор] може бути абсорбований в кишечнику. Специфічний рецептор кубілін поглиблює комплекс всередину клітини, де внутрішній фактор отщепляется, а кобаламин переходить в активну форму і разом з транскобаламіном надходить в .

у печінці частина кобаламина депонується, частина надходить в загальний кровотік, частина — виділяється з жовчю в кишечник і знову повертається в печінку. Рецептори до вітаміну В12 є практично у всіх тканинах.
За добу тіло втрачає з сечею і жовчю 0,1-0,2% запасів вітаміну В12, микроколичества виділяються з потом.
Симптоми дефіциту вітаміну В12
Прояви дефіциту вітаміну В12 стають помітні не відразу, оскільки депо в печінці може заповнювати фізіологічні втрати протягом декількох років. Часто симптоми маскуються під загострення вже існуючих захворювань або їх приписують віком (порушення пам'яті або задишка).
Як же проявляється дефіцит вітаміну В12?
- підвищена втома
- головний біль і запаморочення
- сонливість або безсоння
- неуважність
- задишка і прискорене серцебиття
- сильні болі рук і ніг
Лабораторний ознака нестачі вітаміну В12 — мегалобластная або макроцитарная з типовими змінами в загальному аналізі крові:
- зниження числа
- зниження рівня
- підвищення середнього розміру еритроцита — , ,
- вправо — появабільшого числа старих

Неврологічні розлади бувають тільки при дефіциті вітаміну В12, при нестачі фолієвої кислоти — їх немає. Фунікулярний миелоз — дегенеративне захворювання задніх і бічних канатиків спинного мозку, яке поступово "піднімається" до кори головного мозку, частина нейроанеміческого синдрому.
нагромаджувати метилмалонова кислота (ММА) руйнує мієлін — оболонку-ізолятор нервових волокон.
Симптоми фуникулярного миелоза
- постійне хворобливе відчуття поколювання і "повзання мурашок" в області рук і ніг (піднімається від стоп до колін і стегон, від долонь до плечей)
- порушення глибокої чутливості
- порушення ходи
- спастичность м'язів
- дратівливість, психози,деменція
- зниження гостроти зору
Стадії дефіциту вітаміну В12
- I — в клітинах знижений рівень кобаламина
- II — знижений рівень вітаміну в крові, ранні наслідки негативного балансу — підвищення гомоцистеїну, знижена швидкість синтезу ДНК
- III — видимі метаморфози в крові, в той же час оборотні зміни нервової тканини
Аналіз на вітамін B12 призначається
- особи старше 60 років
- тривалий і веганство
- хронічна інфекція
- хронічний
- зміни в загальному аналізі крові
- перший напад або нейропсихічних
Норма вітаміну B12 в крові
| Діти | нг / л | пмоль / л |
| 0-1 | 293-1207 | 216-891 |
| 2-3 | 264-1215 | 195-897 |
| 4-6 | 245-1077 | 181-795 |
| 7-9 | 200-863 | |
| 10-12 | 183-1080 | 135-803 |
| 13-18 | 214 -864 | 158-638 |
| дорослі ( чоловіки і жінки) | 200-1000 | 148-738 |
нг / л x0,738 = пмоль / л
Пам'ятайте, що у кожної лабораторії, а точніше у лабораторного обладнання та реактивів є «свої» норми. У бланку лабораторного дослідження вони йдуть в графі — референсні значення або норма.
Аналіз на вітамін B12 проводять разом з наступними дослідженнями
- фолієва кислота
- гомоцистеїн
4 факти про вітамін B12
- на відміну від інших вітамінів кобаламин здатний накопичуватися в тілі — переважно в печінці, м'язах, кістках і нирках
- депо-форма в органах — аденозилкобаламін, в крові — метилкобаламін
- нестача вітаміну В12 може бути прихований прийомомпрепаратів фолієвої кислоти (і, навпаки)
- при повному блокуванні надходження вітаміну В12 з їжею запасів у дорослої людини вистачить на 3-6 років, у дитини — на 1 рік
Фактори, що впливають на результат аналізу
- знижують рівень вітаміну В12 в крові — оксид азоту, метформін, антациди, пероральні гормональні контрацептиви, інгібітори протоновой помпи, алкоголь , куріння
- підлогу івік
Причини зниженого рівня вітаміну B12 в крові
1. недостатнє надходження вітаміну В12 з їжею
- вегетаріанство і веганство
- екстремальні
- дефіцит кобаламина в грудному молоці жінок-вегетаріанок
2. Зниження всмоктування вітаміну В12 в кишечнику
- пернициозная анемія — антитіла до парієтальних клітинах шлунка або до внутрішнього фактору призводять до нездатності вітаміну В12 приєднатися до свого рецептора на стінці кишечника, таким чином він транзитом проходить по кишечнику
- аутоімунні реакції проти парієтальних клітин, внутрішнього чинника або комплексу [внутрішній фактор + вітамін В12]
- хронічна недостатність ферментів, наприклад, при
- синдром-Еллісона — підвищення продукції призводить до підвищеної кислотності в шлунку і в кишечнику, внутрішній фактор не може приєднатися до вітаміну В12
- синдром Імерслунд-Гресбека ? — рідкісна рецессивно-успадковується форма анемії, мутація одного з двох генів кубіліна або амніонлес, вітамін не проникає через кишкову стінці і втрачається з калом
- знижена кислотність вшлунку (ахлоргидрия)
- , які "з'їдають" надійшов з їжею кобаламин
- запалення слизової шлунка — атрофічний гастрит при , стареча атрофія слизової шлунка
- і бактеріальні захворюваннякишечника (дифілоботріоз)
- операції на кишечнику з видаленням кінцевого відділу тонкого кишечника
- повна або часткова резекція шлунка, шлунковий байпас
- ілеальний кондуїт — з'єднання кишечника з сечоводами (після видалення сечового міхура)
3. порушення транспорту вітаміну В12
- генетичні дефекти переносників — транскобаламінов
- хронічний гранулоцитарний лейкоз
- пошкодження ендотеліальних клітин, які продукують транспортні білка кобаламина
Підвищення надходження вітаміну В12 в організм не має важких наслідків, адже тіло здатне регулювати як надходження, так і виведення вітаміну. Описані поодинокі випадки передозування препаратів вітаміну В12 у вигляді місцевої склеродермоідной реакції і алергії в місці ін'єкції.
Розшифровка результату аналізу крові на вітамін В12
- вище 300 нг / л — дефіцит кобаламина виключений
- 200-300 нг / л — рекомендовано дослідити рівень метилмалоновой кислоти, якщо і вона буде підвищена — почати лікування кобаламина
- менше 200 нг / л, підвищена метилмалонова кислота і гомоцистеїн — діагноз нестачі вітаміну В12підтверджений
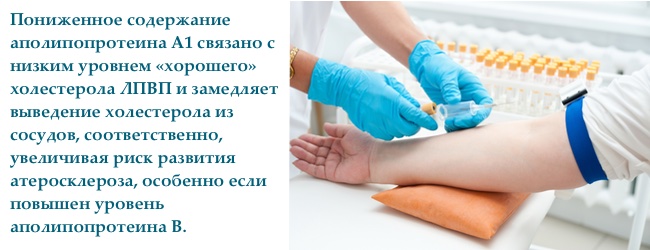
аполіпопротеїн A
Аполіпопротеїн А — основний білок «хорошого холестерину», оберігає судини від .
Синоніми: Apo AI, Apo-AI, ApoA-I
Згідно сучасної біохімічної номенклатурі слід використовувати терміни:
- ««, а не «холестерин»
- «липопротеин» замість «ліпопротеїд»
- «тригліцерола» або «триацилгліцеролів» замість « тригліцеринів »
У даній статті будуть використані як старі, так і нові визначення.
Аполіпопротеїн А — це
білковий компонент ліпопротеїнів — комплексів, що транспортують жири в кров'яному руслі.
покривають нерозчинні в воді холестерин і . Вченим відомі більше 5 видів аполіпропротеінов — А, B, C, D, Е, кожен з яких транспортує свою групу ліпопротеїнів.
Термін " аполіпопротеїн А " — збірна назва групи аполипопротеинов А: АI і AII. Римськими цифрами позначають поліпептидний ланцюг, арабськими — полиморфную форму. Найпоширеніша в спеціалізованій літературі та лабораторних тестах назву "аполіпопротеїн А1" не вірно.
— речовини насичені холестерином або тріацілгріцерідамі, транспортують жири.
Ліпопротєїни високої щільності або ЛПВЩ або «хороший холестерин" збирає зайвий холестерин з тканин і доставляє його в печінку. У печінці холестерин застосовується для синтезу жирних кислот або виділяється з жовчю. Клітини здатні віддати холестерин тільки за допомогою ліпопротеїнів високої щільності. Таким чином, вони (ЛПВЩ) охороняють судини від атеросклерозу, а також здатні зменшити вже існуючі атеросклеротичні (читай жирові) маси в судинній стінці, захищаючи нас від ішемічної хвороби серця, інфаркту та інсульту.
Аполіпопротеїн А необхідний для запуску ферменту ЛХАТ (лецитин холестерол ацілтрансферази, LCAT), що вивільняє холестерол з тканини всередину ліпопротеїнів високої щільності і завершення перенесення вивантаженням холестерину в печінці. Синтезується в печінці і стінці кишечника.
Існують два типи аполипопротеинов А — Апо-АI (Apo-AI) і Апо-II (Apo-II) . Кількість Апо А-I в 3 рази більше ніж Апо А-II. Концентрацію АпоА-I можемо оцінювати прямо окремим лабораторним тестом або опосередковано за рівнем . Деякі дослідники вважають, що Апо-АI кращий показник , ніж холестерол ліпопротеїнів високої щільності.
Співвідношення АпоА до АпоВ має бути менше 1,5, чим нижче показник, тим вище ризик серцево-судинних ускладнень атеросклерозу.
Аналіз на аполіпопротеїн А призначається
- відхилення від норми результатів , особливо ЛПВЩ
- наявність факторів ризику (наприклад, якщо серед прямих родичів були випадки раптової серцевої смерті або у віці до 45 років)
- 1 і 2 типів — регулярно 1 раз в рік, в тому числі і при порушеній толерантності до
- (обвід талії більше 80 см у жінок і 94 см у чоловіків),
- симптоми порушеного обміну жирів
- через 4-6 тижнів після початку лікування препаратами, які знижують рівень холестерину в — зметою контролю успішності лікування
Норма аполипопротеина А в крові, г / л
- чоловіки 1,0-1,5
- жінки 1,1-1,6
Ризик серцево-судинних захворювань значно зростає при показнику нижче 0,9 г / л .
Норма аполипопротеина B в крові не визначена міжнародними стандартами, тому залежить від методики і реактивів, що застосовуються в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
Аналіз на аполіпопротеїн А проводять разом з наступними дослідженнями
- — (, , , , ), (, , )
- ліпіди крові (ліпідограмма) — загальний холестерол, ліпопротеїни високої щільності ЛПВЩ, , , триацилгліцеролів, , ,
- ,
4 факти про аполіпопротеїн А в тілі людини
- дефіцит АпоА-I набагато краще корелює з ризиком ішемічної хвороби серця і атеросклерозу периферичних судин
- у жінок аполіпопротеїн Апропорційний ЛПВЩ, в той же час ЛПВЩ у них вище
- основний девіз щодо аполипопротеина А — "чим вище — тим краще!"
- рівень аполіпопротеїну А на 95% залежить від отриманого генетичного спадщини від батьків, в той же час на неї впливає стать, а дієта і — немає
Фактори, що впливають на результат аналізу
- знижують — куріння, андрогени, сечогінні, бета-блокатори, прогестини (синтетичний )
- підвищують — ,, зниження ваги, карбамазепін, естрогени, етанол, ловастатин, ніацин, гормональні протизаплідні препарати, фенобарбітал, правастатин, симвастатин
Причини підвищеного рівня аполіпопротеїну в крові
Підвищення рівня аполіпопротеїну А окремо від інших показників ліпідограмми не має клінічного значення.
Сімейна гіперальфаліпопротеінемія — рідкісне спадкове стан, підвищені ліпопротеїни високої щільності, а ризик атеросклерозу знижений.
Причини зниження рівня аполіпопротеїну А в крові
Знижений АпоА-I — свідчення недостатнього виведення холестеролу з тканин. Зниження AпoA-I з підвищенням ApoB-100 — лабораторний показник високого ризику .
- вроджене порушення обміну жирів зі зниженням AпoA-I — вроджений дефіцит АпоА,
- сімейна гіпоальфаліпопротеінемія
- декомпенсований цукровий діабет
- ішемічна хвороба серця
Аполіпопротеїн А-I в лікворі
Аполіпопротеїн А-I — найважливіший аполіпопротеїн в . Норма Апо А-I в лікворі 1,5-3 мг / л. При прямому руйнуванні мозкової тканини його концентрація значно підвищується.
імуноглобулін А
Сироватковий імуноглобулін A (IgA) складає 10 15% від загальної кількості імуноглобулінів, синтезується зрілими В-лімфоцитами.
До цього класу імуноглобулінів відносяться антитіла, що забезпечують місцевий імунітет: захист дихальних, сечостатевих шляхів і шлунково-кишкового тракту від інфекцій.
Основне кількість імуноглобуліну а (IgA) знаходиться не в сироватці, а на поверхні слизових оболонок в відесекреторного імуноглобуліну А. Активує комплемент по альтернативному шляху. Час напіввиведення 6-7 доби.
Імуноглобулін А (IgA) є тімуснезавісімих і самостійним, його синтез в самому ранньому віці недостатній. Надходження імуноглобуліну А з молозивом і грудним молоком матері попереджає раннє заселення кишечника немовляти бактеріями.
Дефіцит імуноглобуліну А (IgA) призводить до виникнення повторних інфекцій, аутоімунних порушень , алергії.
Визначення змісту імуноглобуліну А має клінічне і діагностичне значення при:
- синдромі
- рецидивуючих бактеріальних респіраторних інфекціях
- отитах
- анафилактическихпосттрансфузійних реакціях
- дифузних захворюваннях сполучної тканини (, , )
- пухлинних захворюваннях лімфоїдної системи (, , лімфоми, ретікулосаркоми)
Метод визначення імуноглобуліну А (IgA)
Імунохемілюмінесцентні.
Нормальні межі рівня імуноглобуліну А (IgA)
Дорослі 0,7-4, 0
10-16 років 0,53-2,04
5-10 років 0,27-1,95
2-5 років 0,2-1 , 0
Матеріал для аналізу рівня імуноглобуліну А (IgA)
Сироватка крові — 1 мл.
Умови зберігання:
& lt, 5 днів при температурі 2-8 ° С,
& lt, 6 місяців при температурі -20 ° С.
Забір крові здійснюється в вакуумну систему без антикоагулянту або з активатором згортання. Цілісна кров повинна бути доставлена в лабораторію протягом 2 годин при температурі 2-8 ° С.
Підготовка пацієнта до аналізу на імуноглобуліни А (IgA)
Забор здійснюють в ранкові години натщесерце. Напередодні дослідження і в день забору крові виключити жирну їжу.
Фактори, що впливають на рівень імуноглобуліну А (IgA)
Підвищують : .
Знижують : імунодепресанти, цитостатики, препарати золота, декстран, естрогени, карбамазепін, вальпроєва кислота, іонізуюча радіація, спленектомія, втрата білка при ентеро і нефропатиях, опіках.
Розшифровка аналізів
Підвищення рівня імуноглобуліну А:
- множинна мієлома імуноглобулін А (lgA) -типу
- бессимптомная моноклональна імуноглобулін А (IgA) гаммапатія
- синдром Віскотта-Олдріча
- ревматоїдний артрит
- аутоімунний гепатит
- захворювання печінки (цироз, гепатит)
Зниження рівня імуноглобуліну А:
- агаммаглобулинемия (синдром Брутона)
- селективний IgA дефіцит
- атаксія-телеангіектазії ( синдром Луї-Бара)
- атопічний дерматит
- транзиторнадитяча гипогаммаглобулинемия
- новоутворення лімфатичної системи
- лімфопроліферативні захворювання
- злоякісні анемії
- — структура аномальна
Визначення антитіл за системою АВО
І ммунние антитіла за системою АВ0 з'являються внаслідок изоиммунизации при парентеральному — через кров, надходження в організм несумісного в груповому відношенні антигену , при іногрупной вагітності, при переливанні крові, несумісної за системою АВ0, а також при проведенні деяких щеплень та імунізації.
Такі стани можуть супроводжуватися підвищенням рівня природних антитіл в крові пацієнтів.
Метод визначення імунних антитіл
Агглютинация в гелі.
Нормальні межі змісту імунних антитіл
Природні антитіла а 1: 256, р 1: 128
Повні імунні антитіла — не виявлені
Неповні імунні антитіла — не виявлені
Матеріал для дослідження
Сироватка крові -1 мл.
Умови зберігання:
& lt, 12 годин при температурі 2-8 ° С.
Забір крові здійснюється в вакуумну систему без антикоагулянту або з активатором згортання. Цілісна кров повинна бути доставлена в лабораторію протягом 2 годин при температурі 2-8 ° С.
Підготовка пацієнта до аналізу неповних анатітел
Спеціальної підготовки не потрібно.
Фактори, що впливають на рівень неповних антитіл
Чи не виявлені.
Розшифровка аналізів
Виявлено імунні антитіла повної та неповної форми — мало місце надходження в організм людини антигену, несумісного за системою АВ0.
Виявлено високий титр природних антитіл (навіть при відсутності імунних антитіл) — стан підвищеної сенсибілізації організму: можливо, мало місце надходження в організм людини антигену, несумісного за системою АВ0.
Не виявлено імунних антитіл при титрі природних антитіл не вище, ніж? 1: 256,? 1: 128 — відсутність у людини изоиммунизации груповими факторами системи АВ0 до моменту дослідження.
ЛДГ лактатдегидрогеназа, характеристика фракцій
ЛДГ або лактатдегидрогеназа каталізує оборотне перетворення молочної кислоти () в пировиноградную. У цього ферменту виділено 5 фракцій з однаковим коферментом у всіх. А для білкової частини фракцій доведено існування 4 поліпептидних субодиниць однакового розміру, але двох різних типів, які умовно позначені:
- Н тип (від heart — серце)
- М-тип (від muscle — м'язи).
Спосіб поєднання між собою білкових субодиниць в молекулі визначає тип изофермента і його фізико-хімічні властивості:
- ЛДГ 1 — НННН
- ЛДГ 2 — НННМ
- ЛДГ 3 — ННММ
- ЛДГ 4 — НМММ
- ЛДГ 5 — ММММ
У серцевому м'язі переважає ЛДГ 1 та підвищення її активності в крові завжди співвідносять з деструктивними процесами в міокарді — ЛДГ 1 дуже показовий в діагностиціінфаркту міокарда. ЛДГ 2 і, особливо, ЛДГ 3 переважають в нирках, легенях. ЛДГ 4 та ЛДГ 5 — це ізоферменти печінки і скелетної мускулатури.
Визначають ізоферменти ЛДГ методом електрофорезу в поліакриламідному гелі, або пробирочную методом, використовуючи виборче пригнічення окремих фракцій (теплове, хімічне).
Збільшується активність лактатдегідрогенази (ЛДГ) при , некротичних ураженнях нирок, гепатиті, , злоякісних новоутвореннях, лейкозах, гемолітичної та серповидноклітинній , , прогресуючої .
У хворих на інфаркт міокарда підвищення активності ЛДГ відзначається через 12-24 години від початку нападу. Максимальне збільшення активності ферменту настає через 48-72 години. Знижуватися активність починає на 5-6 добу. Нормалізується активність ЛДГ на 7-8 добу.
Ступінь підвищення активності ЛДГ пропорційна тяжкості ураження міокарда:
- при мелкоочаговом інфаркті активність ЛДГ збільшується на третину,
- при крупноочаговом інфаркті — в 1,5-2 рази,
- при трансмуральном інфаркті — в 2,5-3 рази.
Підвищення загальної активності ЛДГ при інфаркті міокарда обумовлено збільшенням активності її ізоферменту ЛДГ 1. Разом з тим, відомі випадки, коли загальна активність ЛДГ при інфаркті міокарда залишається в межах норми або незначно збільшується за рахунок компенсаторного перерозподілу активностей інших її ізоферментів у відповідь на збільшення активності ЛДГ 1. Тому найбільш показовими в діагностиці інфаркту міокарда та іншої патології, є методи , що дозволяють визначати активність окремих ізоферментів ЛДГ, до того ж володіють органоспецефічностью.
Недостатність кровообігу по малому колу, тромбоз легеневої артерії викликає збільшення активності легеневої фракції ЛДГ 3. При патології печінки збільшується активність ЛДГ 4 і ЛДГ 5.

Нормальні межі рівня ЛДГ в крові
0-450 Од / л
Зміни рівня ЛДГ у крові — може відбуватися як у бік підвищення однієї з фракцій так і зниження.
Підвищення ЛДГ
- інфаркт міокарда
- ураження печінки
- лейкози
- інфекційний мононуклеоз
- тромбоцитопенії (зниження числа )
- пухлини
- прогресуюча м'язова дистрофія
Лактатдегидрогеназа фракція 1 — ЛДГ-1
Норма ЛДГ -1: 19-29%
Підвищення ЛДГ-1
- інфаркт міокарда
Лактатдегидрогеназа фракція 2 — ЛДГ-2
Норма ЛДГ-2: 23-37%
Підвищення ЛДГ-2
Лактатдегидрогеназа фракція 3 — ЛДГ-3
Норма ЛДГ-3: 17-25%
Підвищення ЛДГ-3
- гострі лейкози
Лактатдегидрогеназа фракція 4 — ЛДГ-4
Норма ЛДГ-4: 8-17%
Підвищення ЛДГ-4
- ураження м'язів
Лактатдегидрогеназа фракція 5 — ЛДГ-5
Норма ЛДГ-5: 8-18%
Підвищення ЛДГ -5
- гострий гепатит
- цироз печінки
- ураження м'язів
Фактор фон Віллебранда
Фактор фон Віллебранда — великий білок плазми , зниження активності або кількості якого діагностичний маркер хвороби фон Віллебранда.
Синоніми: vWF
Фактор фон Віллебранда — це
глікопротеїн, приймає участь в зупинці кровотечі — активує і стабілізує . Одночасно і , підвищується при будь-якому запальному процесі.
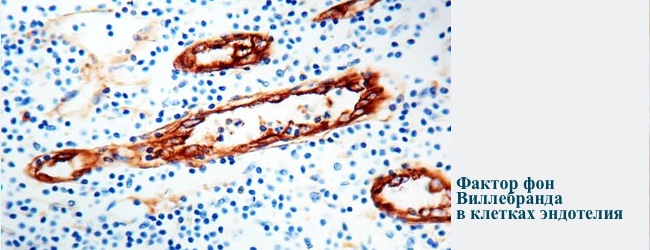
Фактор фон Віллебранда синтезують:
- клітини внутрішньої поверхні всіх судин — ендотелій, в них же фактор депонується у вигляді тілець Вейбеля-Паладі
- мегакаріоцити — гігантські материнські клітини тромбоцитів, знаходяться в червоному кістковому мозку
- альфа-гранули тромбоцитів
- субендотеліальними сполучна тканина
Первинна молекула фактора фон Віллебранда (мономер) складається з 2050 амінокислот, в ній розрізнять кілька специфічних ділянок (доменів), кожен зяких виконує свою специфічну функцію:
- А1 домен — контакт з мембраною тромбоцитів і гепарином
- А3 домен — зв'язок з колагену
- С1 домен — для активації тромбоцитів
- « цістеінового вузол »прискорює утворення димерів
- на D '/ D3 домені розташоване« посадочне місце »для фактора згортаннякрові VIII
Мономери фактора фон Віллебранда складаються в більш складні одиниці — димери , а потім і в мультімери — величезні комплекси з більш ніж 80 субодиниць, молекулярна вага 15 000 кДа.
Фермент крові ADAMTS13 руйнує зв'язку між амінокислотами в структурі фактора фон Віллебранда, що веде до розпаду мультімеров, дрібні залишки видаляються іншими пептадазамі.
Фактор фон Віллебранда один з небагатьох білків крові, який має на своїй поверхні аглютиноген групи крові AB0. Саме група крові відповідальна за рівень фактора фон Віллебранда — мінімум у осіб з першою групою крові, максимум — у четверний групи.
Функція фактора фон Віллебранда
- забезпечує первинний гемостаз — склеювання тромбоцитів між собою (агрегація) і до стінки пошкодженогосудини (адгезія),
- стабілізує фактор VIII (антигемофільних глобулін), охороняючи його від деактивації протеазами (протеїн С або фактор Xa)
- локалізує фактор VIII в місці кровотечі і формування тромбу
При дослідженні фактора фон Віллебранда необхідно оцінити його кількість (антиген) і функціональну активність (рістоцетін кофактор).
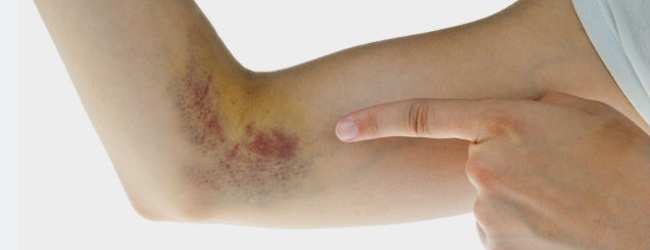
Хвороба фон Віллебранда
проявляється частими кровотечами в результаті недостатності фактора фон Віллебранда. Найбільш часте вроджене захворювання з геморагічним синдромом, хворіють близько 1% населення, як чоловіки, так і жінки, але переважно в легкій формі. Тільки у 125/1 000 000 з'являться симптоми, а лише 1 з 10 хворих будуть мати потребу в лікуванні.
Виділяють дві форми хвороби — вроджену та придбану .
Відомо більше 300 мутацій на 12-й хромосомі (де закодована моллекула фактора фон Віллебранда), які призводять до розвитку вродженої хвороби фон Віллебранда . Залежно від характеру генетичних змін виділені кілька типів:
- тип 1 — кількість vWF знижено, функція збережена, 75% випадків, симптоми: швидка поява синців, легкі або середньотяжкі кровотечі з носа, сильні , після , стоматологічних маніпуляцій і хірургічних операцій, вид і тяжкість кровотечі значно варіюють
- тип 2 — нормальна кількість vWF , але функція знижена, підтипи: 2A, 2B, 2M a 2N
- тип 3 — зустрічається рідко, vWF в дуже малих кількостях або не визначається лабораторними методами, екстремально низький рівень фактора VIII, кровотечі середньотяжкі і важкі, часто діагностують у дітей з -за вираженої симптоматики та ускладнень
Придбана форма хвороби фон Віллебранда може бути при таких захворюваннях:
- синдром Гейден — руйнування vWF при аортальному стенозі, що призводить до , число великихмономерів знижується, що призводить до зниження загальної ефективності фактора
- — споживання фактора
- легенева гіпертензія або пороки серця — vWF швидко розпадається
- , , , , — абсорбується на поверхні пухлинних клітин
- (наприклад, ) і — утворюються антитіла до vWF
- -знижена функція веде до недостатнього синтезу фактора в ендотелії
- — рідкісна форма пухлин нирок у дітей, яка поглинає фактор з крові
- лікарські препарати — вальпроєва кислота, ципрофлоксацин, Гекодез

Діагноз хвороби фон Віллебранда вважається підтвердженим на підставі наступних критеріїв: позитивний сімейний анамнез (серед родичів були випадки хвороби), схильність до більш частих кровотеч протягом усього життя, лабораторно доведенийдефект активності або кількості фактора фон Віллебранда в 2-х дослідженнях з інтервалом 2-3 місяці.
Дослідження фактора фон Віллебранда проводиться
- після оцінки первинних параметрів згортання крові (АЧТЧ) і тромбоцитів
- часті і / або тривалі кровотечі, особливо у дітей
- зниження фактора VIII
- виявлення хвороби фон Віллебранда у кровного родича
Норми фактора фон Віллебранда в крові
3 факти про фактор фон Віллебранда
- хвороба фон Віллебранда — це не «a20> коагулопатия , оскільки фактор фон Віллербанда безпосередньо не бере участь в процесі згортаннякрові
- у осіб з I групою крові на 25% менше фактора ніж у представників з іншими групами
- дослідження vWF лежить в основі діагностики типу і підтипу вродженої хвороби фон Віллебранда
Дослідження фактора фон Віллебранда проводиться разом з наступними аналізами
- ,
- — (, , , ,), (, , )
- в
- — , , , , , , , , , , активований час рекальцифікації плазми, час кровотечі, час згортання, розчинні фібрин-мономерні комплекси
- фактор згортання крові VIII
- зв'язує здатність vWF з фактором VIII
- зв'язує здатність vWF з колегеном
- молекулярно-генетичне дослідження — виявленням мутації (типи 2N і 3) — в пренатальної діагностики
дослідження мультімеров фактора фон Віллебранда — оцінка різних категорій мультімеров фактора щоб відрізнити підтипи типу 2
Фактори, що впливають на результат дослідження
- підвищують — фізичне навантаження, емоційний стрес, , пологи, гормональні контрацептиви, адреналін,
Патологія фактора фон Віллебранда
- хвороба фон Віллебранда — читай вище
- тромботическая пурпура — знижена активність ферменту ADAMTS (в нормі розщеплює мультімери фактора фон Віллебранда) або він заблокований антитілами, що призводить до і некрозу капілярів головного мозку
- уремічний-гемолітичний синдром — потрійна комбінація мікроангіопатичною (неиммунной) гемолітичної , зниження числа тромбоцитів і на тлі інфекції (або без неї), аномальне збільшення молекули фактора фон Віллебранда
Причини підвищення фактора фон-Віллебранда в крові
- гостре або загострення хронічного запалення
- пошкодження судин — , цукровий діабет
- злоякісні пухлини
Розшифровка результатів аналізів на фактор фон Віллебранда
Розшифровка результатів аналізу факторафон Віллебранда не однозначна. Простого порівняння отриманого результату з нормою мало, необхідна консультація фахівця-гематолога (особливо у випадках визначення типу і підтипу хвороби).
- якщо результат одного з аналізів виходить за межі норми або залишається нормальним, але не відповідає симптоматиці — є підозра на хворобу фон Віллебранда , то дослідження проводяться двічі (іноді і тричі)
- легка форма хвороби супроводжується нормальними показниками активності і кількості фактора і, навпаки, у здорової людини показники можуть бути помірно змінені
- нормальні або гранично підвищені результати коагуляційних тестів із значно зниженою антигеном і активністю фактора вказують накількісний дефіцит фактора фон Віллебранда при 1 типі , рідше при придбаної формі
- кількість антигену фактора фон Віллебранда нормально або злегка знижений, активність (ристоцетин кофактор) знижена — тип 2 хвороби фон Віллебранда , для визначення підтипу потрібні подальші тести
- якщо кількість фактора фон Віллебранда і антигемофильного глобуліну знижено або ж вони не визначаються в крові — 3 тип хвороби фон Віллебранда (проявляється кровотечами в дитячомувіці і «схожий» на гемофілію А).
- при сумнівних результатах дослідження vWF можна порівняти з іншими білками гострої фази — С-реактивний білок, фібриноген, ШОЕ
Залишковий азот крові
Залишковий азот крові — це сума всіх азотовмісних речовин в крові, після видалення з неї білків. Білки крові є найбільшими азотовмісними речовинами. До речовин входять до складу залишкового азоту входять , амінокислоти, , креатин, , , индикан, а також деякі інші.
Норма залишкового азоту в крові:
14,3-28,6 ммоль / л
Причини підвищення залишкового азоту в крові
- порушення функції нирок — при , , стресі, опіках
- хронічні захворювання нирок(, )
- обтурація сечових шляхів
- кровотеча з верхніх відділів травного тракту
- важкі бактеріальні інфекції
- знижена функція надниркових залоз (хвороба Аддісона)
Причини зниження залишкового азоту в крові
- важкі хвороби печінки (вірусні, токсичні та аутоімунні гепатити) з нирковою недостатністю
- дієта з низьким вмістом білка і високим — вуглеводів
- після регідратації безазотними інфузійнимирозчинами
Фактор згортання крові VIII
Фактор VIII або антигемофільних глобулін — лабораторний діагностичний маркер гемофілії А і ризику тромбозів.
Синоніми: FVIII, F8, антигемофільних й фактор A, антигемофільний глобулін, тромбоцитарний кофактор I, FVIII: C (коагуляционная активність фактора VIII)
Антигемофільний фактор згортання крові — це
— плазмовий глікопротеїн і фактор згортання крові з молекуллярной масою 330 кДа.
Синтезується переважно в печінці, менше в селезінці, підшлунковій залозі, нирках і м'язової тканини. Складається з 2-х ланцюгів (легкої та важкої), іони і міді стабілізують його структуру.
відносить до ферментативним коагуляційний факторів (як і фактор ). Одночасно , тобто його концентрація зростає при будь-якому запальному процесі (разом з , ).
Антигемофільний глобулін легко руйнується під впливом ферментів плазми, тому в кров'яному руслі циркулює в зв'язаній формі з в співвідношенні 1 : 1. При контакті з негативно зарядженою поверхнею фосфоліпідів (у разі порушення цілісності ендотелію) фактор VIII вивільняється від переносника. Під впливом тромбіну (фактор IIa) або фактора Xa вільний фактор VIII переходить в активну форму — VIIIа і формує комплекс (внутрішня теназа) з фактором IXa, мембранними фосфоліпідами і іонами кальцію Ca 2 + . Фактор VIII в даній коаліції виконує функції кофактора і в 10 000 разів прискорює активацію фактора X (X> Xa).
Группа крови на 30% визначає активність фактора VIII: у I (??) групи — найменший, поступово підвищується у II (А?) і III (В?), досягаючи максимуму у IV (АВ) групи.

Ген антигемофильного фактора розташований на статевий X-хромосомі (Xq28). У жінок дві статеві X-хромосоми і якщо ген фактора VIII на одній з них не «працює», то інша повністю компенсує розвинувся дефіцит. В такому випадку сама жінка буде без будь-яких симптомів або підвищеної кровоточивості, але може передати «хвору» хромосому своїм дітям.
У чоловіків статевих хромосом також дві, одна Y і одна X. Якщо Х-хромосома буде нести пошкоджений ген антигемофильного глобуліну, то в такому випадку говорять про захворювання на гемофілію.
Гемофілія А
А — спадкове захворювання системи згортання крові, в результаті вродженого нестачі фактора VIII. Ген гемофілії А розташований на Х-хромосомі. Хворіють на гемофілію А чоловіки, захворювання у жінок зустрічається вкрай рідко (фатально при настанні статевої зрілості).
У 75% хворих на гемофілію є родичі з гемофілією, але у 25% — ні, що може бути пов'язано виникненням нової мутації або з «перескакиванием» захворювання через покоління, оскільки передають захворювання жінки, які самі залишаються здоровими.
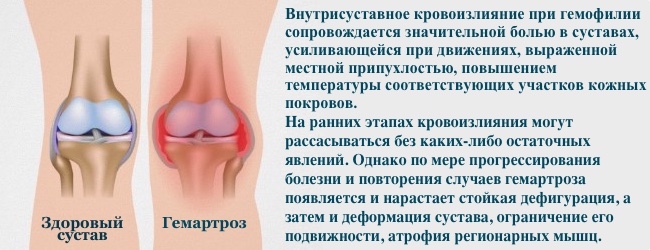
Симптоми гемофілії А
- гемартрози — спонтанні крововиливи в суглоби — колінні, ліктьові, гомілковостопні, що веде до реактивного запалення їх внутрішньої вистелкі, руйнування хряща, а потім і кістки, хрящ «заростає» сполучною тканиною і стає нерухомим (анкілоз)
- суглоби постійно болючі, набряклі
- атрофія м'язів, м'язові контрактури, відхилення суглобової осі
- кровотеча може бути мимовільним , без будь-якогопровокуючого фактора в будь-який орган — шлунково-кишковий тракт, нирки, кровотечі з носа
- найбільш небезпечні крововиливи в головний і спинний мозок, в забрюшинное і заглотковий простір
- в результаті постійних кровепотерь
- при легкій формі гемофілії А кровотечі з'являються тільки після травм або операцій
Жінки-носії гена гемофілії також можуть мати підвищену кровоточивість, якщо активність фактора VIII менш 40-50%. При гемофілії категорично заборонені внутрішньом'язовіін'єкції.
Рівень фактора VIII в крові — прямий діагностичний показник гемофілії. Інші параметри згортання крові можуть залишатися в межах норми. Симптоми гемофілії А і В повністю ідентичні, тому для постановки діагнозу одночасно проводять аналіз фактора VIII і IX.
Ступінь тяжкості гемофілії в залежності від активності фактора VIII
- важка — менше 1%
- середньо важка — 1-5%
- легка 5-40%
Для гемофілії проводиться у жінки носії (11-14 тиждень вагітності) або (15-18 тиждень ).
Аналіз на фактор згортання крові VIII проводиться
- крововилив в суглоб або будь-який інший орган без явної причини (наприклад, травми)
- швидке утворення великих синців у дитини
- виявлення гемофілії у кровного родича
- сильне післяопераційний кровотеча, яке не піддається стандартному лікуванню
- через 6місяців після епізоду тромбозу глибоких вен нижніх кінцівок або тромбоемболії легеневої артерії
- діагностоване ретроперитонеальний або ретрофарингеальний кровотеча
Норма антигемофильного глобуліну в крові
Існує два способи оцінки антигемофильного фактора в крові.
- фактор VIII в МО / л , норма 0,6-1,5 МО / л — оцінює кількість глобуліну
- фактор VIII в% — покаже саме активність білка, що більш важливо в діагностиці
— діти :
- 0-1 день — 60-140
- 1-28 день — 60-125
- 2-12 місяців — 55-100
- 1-6 років -75-150
— діти старше 6 років і дорослі — 50-150
аналіз на антигемофільний глобулін проводиться разом з наступними дослідженнями
- — , , , ,
- — , ,
- — підвищена ймовірність (крові в сечі)
- — , , , , , , , ,
- фактор фон Віллебранда
- антифосфоліпідні антитіла
- час напіврозпаду антигемофильного глобуліну — 8- 12 годин, активної форми — 1-2 години
- інгібітор антигемофильного глобуліну — антитіла, вироблені організмом у відповідь на лікування гемофілії преперата антигемофильного глобуліну, виявляються у 20-30% хворих на гемофілію через 20-40 днів після введення, виявляється безуспешностью лікування антигемофільних глобулін (його активність блокують антитіла)
- абсолютна більшість фактора VIIIвиробляє печінка, після у хворих на гемофілію розвивається ремісія
- для повноцінної коагуляционной активності досить 25% активності фактора VIII
- для зниження ризику крововтрати при операції активність антигемофильного глобуліну повинна бути не менше 80-100%
Фактори, що впливають на результат аналізу
- знижує активність фактора VIII — взяття меншого об'єму крові абонеправильний збір крові (активується процес коагуляції і фактор VIII споживається), підвищений , пізніше перемішування зразка, вилучання з канюлі, I група крові, дабігатран, ривароксабан
- підвищує рівень антигемофильного фактора — недотримання співвідношень між кров'ю а антикоагулянтом в пробірці, гемолізовані плазма, знижений гематокрит, вагітність, , фізичне навантаження перед взяттям проби, алкоголь, стрес, гормональні протизаплідні препарати, кортикостероїди, Десмопресин
Причини підвищення фактора VIII в крові
- гостре запалення — , , ,
- хронічні захворювання — , , ,
- — підвищення функції
- внутрішньосудинний гемоліз —
- захворювання нирок — , , ,
- дисфункція ендотелію і її причини / наслідки — , , інсульт, , цукровий діабет, дисліпідемія
- захворювання печінки — , аутоімунний гепатит,
- хірургічні втручання
- злоякісні новоутворення
При підвищенні активності фактора VIII більш ніж 150% — зростає ризик тромбозу . У такій ситуації необхідно зважити всі за і проти застосування антикоагулянтів, адже кожен шостий пацієнт з тромбозом вже мав підвищений антигемофільний глобулін.
Причини зниження фактора VIII в крові
- гемофілія А
- придбані коагулопатии
- дисемінованої внутрішньосудинне згортання — фактор VIII споживається з крові
- інгібітори фактора VIII
Глікірованний гемоглобін в крові
Глікозильований гемоглобін або «довгий цукор» — показник середнього рівня глюкози в за останні 3 місяці, найважливіший маркер тривалої компенсації цукрового діабету.
Синоніми : HbA1c, гемоглобін A1c, глікогемоглобін,? -1-N-деоксіфруктозіл гемоглобін, DOF
Глікозильований гемоглобін — це
продукт прямого приєднання глюкози до червоного пігменту — .
Якщо підвищення концентрації незначно і короткочасно, то реакція між цукром і оборотна і освічений, таким чином, глікірованний гемоглобін через деякий час розпадеться і повертається до нормі. Але, в разі тривало високого рівня цукру в крові (не тільки глюкози) зв'язок стає дуже міцною. Такий глікірованний гемоглобін буде видалений з кров'яного русла тільки при фізіологічній загибелі еритроцита — через 120 днів або 3 місяці.
Глікозильований гемоглобін з хімічної точки зору — сума Сахарідний з'єднань на N -кінців валина в гемоглобіні. HbA1c — сума всіх реакцій глікірованія гемоглобіну А, в тому числі і HbA 1 c , HbA 1 a 1 / a 2 , HbA 1 b 1 / b 2 / b 3 , HbA 1 d 1 / d 2 / d 3 a HbA 1 e . З Відповідність стабільному кетоаміну N -1-деоксіфруктозіл гемоглобін.
Швидкість освіти HbA1c залежить від концентрації глюкози в крові — чим вона вища, тим більше згенерує гликированного гемоглобіну.
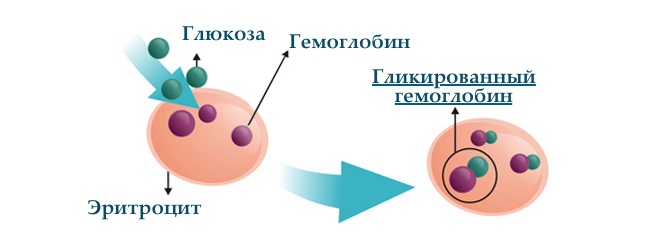
Глікозильований гемоглобіну не може точно «відповісти» які були рівні глюкози в минулий понеділок і п'ятницю. Він отображаент середній показник за останні 3 місяці . Така ось середня температура по лікарні, і має свої недоліки оскільки не покаже час гіпер- або гіпоглікемії (для цього необхідний глікемічний профіль).
трапляється (в меншій мірі) з і , що веде до запуску тромбозів при цукровому діабеті,
Середня концентрація глюкози в крові в залежності від рівня глікозильованого гемоглобіну
| HbA1c по IFCC,% | HbA1c, ммоль / моль | Середня гликемия, ммоль / л |
| 3, 1 | 31 | 4,2- 6,7 |
| 4,2 | 42 | 5,5-8,5 |
| 5,3 | 53 | 6,8-10,3 |
| 64 | 8,1-12,1 | |
| 7,5 | 75 | 9, 4-13,9 |
| 8,6 | 86 | 10,7-15,7 |
| 9,7 | 97 | 12,0-17,5 |
| 10,8 | 108 | 13,3-19,3 |
Глікозильований гемоглобін для діабетології і , як скляна куля для мага — в ньому видно минуле і майбутнє пацієнта з цукровим діабетом.
Аналіз на глікірованний гемоглобін HbA1c проводиться
- вперше діагностований цукровий діабет
- цукровий діабет 1-го типу
- цукровий діабет 2-го типу
- цукровий діабет у вагітних
- розвиток гострих ускладнень діабету — , гіперосмоляная кома
- погіршення симптоматики хронічних ускладнень діабету
- важкі і жізнеугрожающіе стану при супутньому цукровому діабеті — , інсульт
- метаболічний синдром, порушена глюкоза натще, порушена толерантність до глюкози
- вторинні форми цукрового діабету — хвороба Іценко-Кушинга, акромегалія, , альдостерома
Норми гликированного гемоглобіну в крові
Існує два міжнародні стандарти вимірювання рівнів гликированного гемоглобіну:
- IFCC (International Federation of Clinical Chemists, Міжнародна федерація клінічної хімії та лабораторної медицини) в ммоль / моль(Сучасний) і застарілий в%
28-40 ммоль / моль або 2,8-4,0%
- DCCT (Diabetes Control and Complications Trial, Клінічне дослідження контролю і ускладнень цукрового діабету) в%
4, 8-5,9%
у США застосовується система вимірювання DCCT а в Європі — IFCC. Перевести результати з однієї системи в іншу можна за формулами нижче або в онлайн калькуляторі.
HbA 1 з в ммоль / моль = (HbA 1 з в% DCCT — 2,152) / 0,09148
DCCT в % — HbA 1 з = (0.915 * IFCC) + 2.15

Норми гликированного гемоглобіну в крові визначено міжнародними стандартами, тому єдині для всіх лабораторій . У бланку лабораторного дослідження вони йдуть в графі — референсні значення або норма.
Аналіз крові на глікірованний гемоглобін проводять разом з наступними дослідженнями
- рівень глюкози в крові
- ,
- фруктозамін
- — (, , , , ), (, , ),
5 фактів про гемоглобіну глікірованного
- дослідження гликированного гемоглобіну не замінює домашній контроль глюкози в крові глюкометром
- в США доступні експрес-тести дослідження гликированного гемоглобіну в домашніх умовах, особливого сенсу їх використання пацієнтом немає (складно самостійно оцінити результат), але використання в амбулаторіях — раціонально
- для пацієнта з цукровим діабетом будь-якого типу (1-го, 2-го, цукрового діабету вагітних або при хворобі Іценко-Кушинга) за рівнем глікозильованого гемоглобіну визначають ступінь компенсації, тобто успішність лікування і ризик розвитку ускладнень
- не завжди варто домагатися ідеальної компенсації цукрового діабету , у старших пацієнтів нормальний HbA1c підвищує ризик розвитку гіпоглікемії і гипогликемической коми
- після тривало високих показників гликированного гемоглобіну не можна різко його знижувати — підвищений ризик ретинопатії і сліпоти

Фактори, що впливають на результат аналізу
- підвищують — різкі періодичні зміни рівня глюкози в крові, , підвищений рівень білірубіну, .
Причини підвищення рівня глікозильованого гемоглобіну
Підозра на діагноз цукрового діабету при гемоглобіну глікірованного 39-46 ммоль / моль має бути підтверджено або спростовано оральним глюкозотолерантних тестом.
Про цукровому діабеті свідчить показник гликированного гемоглобіну більше 47%.
У пацієнта з цукровим діабетом розрізняють три стадії компенсації (крім цукрового діабету вагітних)
| Стадія компенсації цукрового діабету | Рівень глікозильованого гемоглобіну, ммоль / моль |
| Ідеальна компенсація | v 43 |
| субкомпенсація(Мало) | 43-53 |
| Декомпенсація (незадовільний) | ^ 53 |
Частота контролю гликированного гемоглобіну
- при вперше діагностоване цукровому діабеті будь-якого типу — 1 раз
- у пацієнтів на НЕ фармакологічесом лікуванні (дієта і фіз.навантаження) або з преддиабетом — 1 раз на рік
- якщо пацієнт отримує таблетовані цукрознижуючі препарати
— при хорошій компенсації — 1 раз на рік
— при поганій компенсації — 2 рази на рік
- якщо пацієнт отримує інсуліну
— хороша компенсація — 2-4 рази на рік
— недостатня компенсація — 4 рази на рік
- у вагітних жінок з діабетом — 1 раз на місяць
Більше 4-х разів на рік аналіз проводитибезглуздо (економічно і клінічно). Завжди частота дослідження гликированного гемоглобіну визначається лікуючим лікарем, індивідуально з оцінкою всіх чинників.
Причини зниження рівня глікозильованого гемоглобіну
- захворювання, при яких порушений синтез гемоглобіну — або
- — вроджена чи набута
- важка — зниження загального рівня гемоглобіну в крові
- гостра крововтрата