У чоловіків і жінок роботу статевої системи регулює гіпоталамо-гіпофізарна область головного мозку. Саме в центральних ендокринних залозах виробляються гонадотропні гормони, що стимулюють яєчники або яєчка.
Послуги репродуктивної система
Послуги репродуктивної система людини функціонує за принципом зворотного зв'язку (позитивної та негативної). Три її рівня (гіпоталамус, гіпофіз, статеві залози) надають один на одного постійний вплив.
Тропні виробляються під контролем:
- ингибина,
- гонадолиберина,
- андрогенів і естрогенів.
Статеві стероїди виділяються яєчниками або яєчками. Якщо концентрація цих речовин в крові падає, то в головному мозку збільшується синтез гормонів тропів. І навпаки, коли естрогенів або андрогенів дуже багато, освіту гонадотропінів в гіпофізі пригнічується. Гіпоталамус стимулює передню частку гіпофіза для вироблення ФСГ і ЛГ за допомогою гонадолиберина. Пригнічує синтез фолікулостимулюючого гормону і ингибин (продукт насіннєвихканальців яєчка або клітин яєчника).
Тропні гормони репродуктивної системи
Тропні гормони гіпофіза для репродуктивної системи:
- фолликулостимулирующий (ФСГ),
- лютеинизирующий (ЛГ).
у кожного з цих гормонів своя задача в організмі чоловіків і жінок.
Біологічна дія ФСГ:
- підтримує зростання фолікулів в яєчниках,
- запускає в фолікулах проліферацію клітин гранульози,
- підвищує синтез ферменту ароматази , що перетворює тестостерон в естроген,
- збільшує вироблення естрадіолу,
- сприяє поліпшенню чутливості зреющей яйцеклітини до ЛГ,
- впливає на клітини Сертолі в яєчках,
- запускає процес сперматогенезу у чоловіків.
Функція ЛГ полягає в підвищенні концентрації тестостерону в крові у чоловіків. У жінок цей гормон відповідає за овуляцію і підвищення рівня прогестерону в 2 фазі менструального циклу.
Гонадотропіни виробляються в передній долі гіпофіза. ФСГ виділяється в кров в імпульсному режимі. Пауза між піками концентрації досягає 2-4 годин. Рівень ФСГ під час імпульсного викиду в 1,5-2 рази вище середнього. Пік триває близько 15-20 хвилин.
Гонадотропіни у дорослих чоловіків синтезуються в стабільному ритмі. У них концентрація в крові ФСГ і ЛГ завжди приблизно рівна. Спостерігаються невеликі сезонні коливання концентрації. У літні місяці рівень ФСГ у чоловіків вище, ніж навесні, восени і взимку.
У жінок репродуктивного віку гормони ЛГ і ФСГ виділяються в кров циклічно. Саме їх нерівномірна секреція дозволяє підтримувати фертильність. За рахунок зниження і підвищення концентрацій ЛГ і ФСГ відбувається дозрівання яйцеклітини і зміна фаз менструального циклу.
Коли треба здавати кров на ФСГ

Аналіз крові на ФСГ може рекомендувати ендокринолог, гінеколог, андролог, репродуктолог і лікарі іншого профілю.
Дослідження гонадотропнихгормонів показано жінкам:
- при первинному і вторинному безплідді,
- при відсутності овуляції по тестах і УЗД,
- при підборі оральних контрацептивів,
- для контролю гормонального лікування гінекологічних проблем,
- для визначення оваріального резерву,
- для діагностики менопаузи,
- коли потрібна діагностика фази циклу,
- при порушеннях менструального циклу по типу аменореї або олігоменореї,
- при звичному невиношуванні,
- у дівчаток з передчасним статевимрозвитком,
- у дівчаток з затримкою статевого розвитку,
- при затримці фізичного розвитку,
- пацієнткам з полікістозом і / або ендометріозом,
- при дисфункціональних маткових кровотечах,
- пацієнткам з хронічними запальними захворюваннями матки і придатків.
Чоловікам також може бути призначений цей аналіз.
Основні показання для такої рекомендації:
- зниження сексуального потягу,
- еректильна дисфункція,
- чоловічий фактор безпліддя,
- затримка росту і порушення статевого розвитку.
Кров на ФСГ зазвичай здають в комплексному аналізі на статеві стероїди і гонадотропіни. Щоб побачити цілісну картину, лікареві потрібно знати рівень ФСГ, ЛГ, пролактину, тестостерону, естрадіолу, прогестерону і т. Д. Якщо це необхідно, то обстеження доповнюють інструментальними методиками: УЗД, томографією і т. Д.
Підготовка до аналізу
У жінок для рівня ФСГ велике значення має день менструального циклу. Якщо лікар не рекомендував інше, то кров варто здати на самому початку першої фази. Припустимо проводити аналіз з 2 по 7 день циклу, але краще — з 2 по 4.
Якщо у жінки менопауза, аменорея в репродуктивному віці або нерегулярний цикл, то дослідження можна провести в будь-який день.
у чоловіків ФСГ визначають в будь-який день.
Для підготовки необхідно:
- виключити важкі фізичні навантаження на 3 дні,
- відмовитися від куріння за 1 годину до забору крові.
Аналіз треба здавати натще (через 8-14 годин після вечері). Бажаний час для забору крові — з 8 до 11 ранку.
Лікар може рекомендувати повторні визначення ФСГ. Зазвичай це потрібно при низьких значеннях показника. Коли потрібно оцінити піки секреції, кров здають 3 рази через проміжок в 30 хвилин.
Норма по ФСГ
Аналіз інтерпретує лікар. ФСГ вимірюють в міжнародних одиницях (мед / мл).
Нормою по ФСГ у хлопчиків першого року життя вважають значення до 3,5. Від 1 року до 5 років цей показник повинен бути менше 1,5. У віці хлопчика від 6 до 10 років при фізіологічному розвитку ФСГ менше 3. У підлітків 11-14 років гормон повинен входити в межі від 0,4 до 6,3. У юнаків 15-20 років нормальним вважають ФСГ від 0,5 до 10. Дорослі чоловіки мають рівень гормону від 1 до 12.
У дівчаток ФСГ в середньому вище. На першому році життя він може бути до 20,3, далі до 5 років — до 6,1 і далі до 10 років — не більше 4,6. У дівчаток до менархе в більш старшому віці ФСГ може бути в діапазоні від 0,2 до 8,8.
У дівчат з початком менструацій і у дорослих жінок гормон найбільше залежить від фази циклу.
Норма по ФСГ:
- перша фаза 1,37-9,9,
- овуляція 6,17-17,2,
- друга фаза 1 , 1-9,2.
у жінок після припинення менструального циклу відзначається різке наростання рівня ФСГ в крові. Гормон в цей період життя знаходиться в діапазоні від 19 до 101.
Для жінок велике значення має не тільки сам рівень ФСГ, а й його співвідношення з ЛГ.
Так, коефіцієнт ЛГ / ФСГ:
- дорівнює 1 до менархе,
- дорівнює 1-1,5 через 12 місяців від початку менструального циклу,
- дорівнює 1,5-2 у жінки дітородного віку.
Співвідношення порушується, коли .
Розшифровка результатів по аналізу
Підвищений і недостатній рівень ФСГ буває в різних клінічних ситуаціях.
Високий показник говорить про:
- первинному гіпогонадизмі,
- істинному виснаженні резервів яєчників,
- генетичних синдромах (Сваера, Шерешевського-Тернера ),
- тестикулярной фемінізації,
- персистенції фолікула,
- ендометіріоідной кісті яєчника,
- залозистої пухлини гіпофіза і т. д.
Низький ФСГ буває при:
- центральної формі гіпогонадизму,
- ,
- вроджених і набутих синдромах (наприклад, Шихана),
- високій концентрації пролактину,
- ожирінні і т. д.
Розшифрувати аналізи і призначити лікування може тільки лікар. По медичну допомогу можна звернутися до співробітників жіночих консультацій, перинатальних центрів, клінік репродукції і т. Д.
Аналіз крові на гормони ТТГ
Тиреоїдні гормони регулюють обмін речовин, активність нервової системи, роботу серця і т. Д. При багатьох скаргах лікарі рекомендують почати обстеження саме з гормонів щитовидної залози. Найчастіше призначається аналіз на тиреотропин (ТТГ ). Цей показник відрізняється великою стабільністю і точністю. ТТГ можна використовувати як скринінг, тобто визначати його в групах практично здорових людей для виявлення прихованих проблем по щитовидній залозі.
Гормон ТТГ
Цікавий той факт, що ТТГ взагалі не є гормоном щитовидної залози. За його рівню можна діагностувати гіпотиреоз і тиреотоксикоз, можна відстежувати ефективність лікування тиреостатиками і синтетичними тиреоїдними гормонами. Але сам ТТГ виділяється в кров з ендокринних клітин передньої долі гіпофіза. Ця центральна залоза внутрішньої секреції задає ритм роботи периферичних залоз. У тому числі гіпофіз стимулює і функціональну активність щитовидки. Саме для цього в його клітинах виробляється тропний гормон-стимулятор тиреоїдної тканини — ТТГ.
На рівень ТТГ впливають:
- рилізинг-фактор гіпоталамуса (тиреоліберином),
- соматостатин,
- тироксин і трийодтиронін.
тиреоліберином збільшує вироблення ТТГ. Тиреоїдні гормони (Т4, Т3) діють на тиреотропин за принципом зворотного негативного зв'язку. Якщо Т4 і Т3 занадто багато, то ТТГ знижується. У тому випадку, коли периферичних гормонів недостатньо, тиреотропин, навпаки, починає підвищуватися.
ТТГ синтезується і потрапляє в кров в особливому добовому ритмі. У нічні години спостерігаються пікові викиди тиреотропина в кров. Максимальні значення концентрація ТТГ досягає в 2-4 години після півночі. У ранні ранкові години ТТГ також стабільно високий. Потім його концентрація починає повільно знижуватися і досягає мінімуму до 18-ї години.
Якщо людина змушена спати вночі (наприклад, при змінному графіку роботи), то фізіологічного не спостерігається. Це в кінцевому рахунку відбивається на роботі щитовидної залози і організму в цілому.
Дія тиреотропина:
- посилює ріст кровоносних судин в щитовидній залозі,
- збільшує захоплення йоду з плазми,
- стимулює утворення молекул тиреоглобуліну ,
- підвищує швидкість трансформації тиреоглобуліну і відділення від нього Т4 і Т3,
- збільшує синтез Т4 і Т3,
- впливає на розпад жирової тканини (ліполіз).
Коли треба здати ТТГ
Тиреотропін досліджують при підозрі на порушення роботи щитовидної залози. Також цей гормон являє інтерес при обстеженні з приводу аденоми гіпофіза. Є й інші клінічні ситуації, коли визначення ТТГ необхідно.
Показання для проведення аналізу:
- пошук латентного гіпотиреозу,
- контроль лікування гормонами при гіпотиреозі (щорічно 1-2 рази),
- контроль лікування тиреотоксикозу (за показаннями , до 1 разу на 3 тижні),
- затримка інтелектуального розвитку дитини,
- затримка фізичного розвитку дитини,
- затримка статевого розвитку дитини,
- наявність дифузного, вузлового або змішаного зоба,
- перебої в роботі серця (різні порушення ритму),
- міопатія,
- стійке зниження температури тіла,
- випадання волосся,
- емоційнапригніченість і депресія,
- чоловіче і жіноче безпліддя,
- порушення менструального циклу,
- зниження статевого потягу,
- імпотенція,
- високий рівень пролактину крові,
- галакторея.
Як правильно підготуватися до дослідження
ТТГ — досить стабільний показник. Проте, щоб отримати точний результат, потрібно правильно підготуватися до аналізу.
Важливо:
- здавати контрольні аналізи на ТТГ в один і той же час доби,
- приходити на дослідження натщесерце (мінімум 4 години без їжі).
Бажано:
- здати кров з 8 до 11 години ранку,
- останній раз прийняти їжу за 8-14 годин до забору крові ,
- не курити в день дослідження до аналізу,
- відмовитися від алкоголю за 3 дні до дослідження,
- уникати важких фізичних навантажень і емоційних стресів протягом декількох днів ,
- не проходити томографію, рентген, УЗД в день дослідження до забору крові.
Жінкам немає необхідності підгадується обстеження на якийсь конкретний день циклу. Рівень ТТГ мало змінюється в різні фази.
На концентрацію гормону впливає надходження йоду з їжею і біологічними добавками. Також велике значення має лікування тиреостатиками і тиреоїдними гормонами.
Потрібно пам'ятати, що:
- ТТГ здають не раніше, ніж через 6-8 тижнів після корекції дози левотироксину,
- ТТГ здають не раніше, ніж через 21 день після корекції дози тиреостатиков,
- дозу йодид калію не змінюють 3-4 тижні до здачі аналізу.
У деяких випадках лікарі дають інші рекомендації. Наприклад, можливо, доведеться скасувати йодид калію напередодні дослідження або почекати більше 8 тижнів після корекції дози левотироксину. Ці рекомендації дає лікуючий лікар. Саме з ним треба проконсультуватися до дослідження.
Норми по гормону
Рівень ТТГ змінюється протягом життя. У дітей першого року життя він відносно високий, потім концентрація тиреотропіну знижується. ТТГ трохи наростає після 45-50 років. В вагітність його рівень коливається. У багатьох пацієнток спостерігають фізіологічне зниження ТТГ.
У дорослих норма по ТТГ в середньому від 0,4 до 4,0 мед / мл.
Нижчі показники:
- у жінок, які планують зачаття,
- у вагітних,
- у людей після видалення онкологічної пухлини щитовидної залози.
ТТГ більше 4,0 мед / мл допустимо мати пацієнтам похилого та старечого віку, а також всім людям з патологією серцево-судинної системи.
Результати аналізу ТТГ інтерпретує лікуючий лікар. Якщо це необхідно, фахівець призначає лікування, дообстеження або спостереження.
Як проводять пальпацію щитовидної залози
 Обидві частки і перешийок щитовидної залози розташовані поверхнево. Це робить їх доступними для огляду і пальпації в повсякденній медичній практиці. Дані такої физикальной діагностики можуть допомогти у виявленні вузлового та змішаного зоба, доброякісних і злоякісних пухлин тиреоїдної тканини.
Обидві частки і перешийок щитовидної залози розташовані поверхнево. Це робить їх доступними для огляду і пальпації в повсякденній медичній практиці. Дані такої физикальной діагностики можуть допомогти у виявленні вузлового та змішаного зоба, доброякісних і злоякісних пухлин тиреоїдної тканини.
Що таке пальпація
Пальпація займає одне з провідних місць в арсеналі будь-якого клініциста. Цей метод використовується протягом багатьох століть і не втратив своєї актуальності.
Переваги пальпації:
- велика інформативність,
- простота,
- доступність.
Під час пальпації лікар промацує пальцями органи і тканини. Розроблено методики такого дослідження шкіри, підшкірно-жирової клітковини, опорно-рухового апарату, черевної порожнини і т. Д. Пальпація може дати інформацію про будову і структуру органу. Лікар оцінює щільність, болючість, рухливість, однорідність тканин.
Пальпація в ряді випадків дає хибнопозитивні або помилково негативні результати. Її не можна віднести до точних методикам, так як інформацію часто спотворюють анатомічні особливості будови тіла пацієнтів . Крім того, на результати впливає і кваліфікація лікаря.
Будова і розташування щитовидної залози
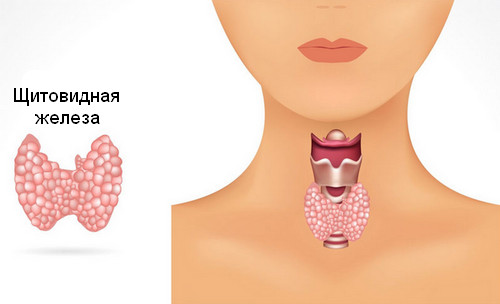 З усіх залоз внутрішньої секреції найбільш зручна для пальпації щитовидна. Вона має невеликі розміри (11-35 грам), але добре прощупується через поверхневе розташування. Зазвичай заліза складається з перешийка і двох часток (лівої і правої). Рідше спостерігається наявність додаткових часток (наприклад, пірамідальної) або аплазія частини залози. Крім того, у деяких пацієнтів виявляється тиреоидная тканину по ходу ембріонального щіто-під'язикової протоки (від кореня язика до загрудинной області).
З усіх залоз внутрішньої секреції найбільш зручна для пальпації щитовидна. Вона має невеликі розміри (11-35 грам), але добре прощупується через поверхневе розташування. Зазвичай заліза складається з перешийка і двох часток (лівої і правої). Рідше спостерігається наявність додаткових часток (наприклад, пірамідальної) або аплазія частини залози. Крім того, у деяких пацієнтів виявляється тиреоидная тканину по ходу ембріонального щіто-під'язикової протоки (від кореня язика до загрудинной області).
У нормі перешийок щитовидної залози розташовується трохи нижче перстневидного хряща гортані. У літніх пацієнтів тиреоидная тканину часто зміщується вниз. Тому перешийок у них може бути знайдений навіть на рівні 3-4 кільця трахеї.
Права і ліва частки щитовидної залози розташовуються симетрично по обидві сторони перстневидного хряща. Вони прилягають до трахеї і стравоходу. Нижній край часткою зазвичай проходить на 2 см вище ключиць.
Зверху вся тиреоидная тканину (крім перешийка) прикрита тонким шаром м'язових волокон. Найбільш помітні при огляді грудинно-ключично-соскоподібного м'яза.
Железистая тканину оточена футляром з фасції. Ця щільна тонка оболонка фіксує щитовидку до структур гортані.
Положення для пальпації
Під час огляду пацієнта треба сидіти або стояти. М'язи шиї в цей момент повинні бути розслаблені, а підборіддя злегка опущений вниз.
Пальпація щитовидної залози може проводитися в одному з трьох положень:
- лікар стоїть за пацієнтом,
- лікар стоїть обличчям до обличчя з пацієнтом,
- лікар знаходиться праворуч від пацієнта.
Все способи вважаються рівнозначно інформативними. У положенні, коли лікар стоїть за спиною пацієнта, обмацування відбувається подушечками 2, 3 і 4 пальців. У положенні обличчям до обличчя пальпація здійснюється практично тільки великими пальцями. Що стосується положення збоку, то в цьому випадку одна частка обмацують 2, 3, 4 пальцем, а друга — тільки 1.
Методика
В обраному положенні для пальпації лікар поміщає пальці обох рук на передню поверхню шиї пацієнта. Кінчики пальців повинні лягти по середній лінії вище вирізки грудини на 1,5-2 см.
Далі лікар:
- знаходить перешийок,
- визначає на дотик товщину і щільність перешийка,
- знаходить праву частку,
- фіксує лівою рукою трахею і уважно пальпирует праву частку,
- оцінює будову і розміри правої частки,
- знаходить ліву частку,
- фіксує правою рукою трахею і уважно пальпирует ліву частку,
- оцінює будову і розміри лівої частки,
- просить зробити пацієнта ковтальні руху,
- оцінює рухому залозу,
- обмацує шийні лімфатичні вузли (надключичні, підщелепні,передні і латеральні глибокі).
За результатами пальпації робиться висновок про те, чи є порушення в формі, структурі, симетричності, обсязі, стан поверхні органу.
В нормі:
- пальпація безболісна,
- товщина перешийка не перевищує 4-6 мм,
- кожна частка в розмірі не більші за дистальної фаланги великого пальця,
- щільність залози середня (кам'янистої щільності і ділянок розм'якшення немає),
- поверхню часток однорідна,
- вузлових утворень не пальпується,
- щитовидка зміщується відносно м'яких тканин шиї, але фіксована до гортані,
- лімфатичні вузли в області шиї безболісні, не збільшені, мають гладку поверхню, не спаяні з навколишніми тканинами.
Помилкові результати
Пальпація щитовидної залози — досить точна методика для виявлення дифузного і вузлового зоба, хронічного, підгострого і гострого тиреоїдитів. У деяких випадках результати дослідження виявляються недостовірними. Крім практичних навичок лікаря, вирішальне значення в таких випадках може надати ряд особливостей статури пацієнта .
Наприклад, знижують достовірність пальпації:
- індекс маси тіла до 18,5 кг / м²,
- індекс маси тіла вище 25 кг / м ?,
- довга шия з вираженим фізіологічним лордозом,
- коротка і товста шия,
- високе розташування перешийка і / або часткою,
- надмірне відкладення жирової клітковини на передній поверхні шиї,
- наявність хронічної обструктивної хвороби легень,
- похилий вік,
- загрудинное розташування залози,
- атиповий або ектопічне розташування тиреоїдної тканини.
Підтвердження результатів
Якщо під час огляду і обмацування щитовидки лікар запідозрив якусь аномалію, то для уточнення стану органу призначають дообстеження. Найпоширенішим інструментальним способом візуалізації залози є УЗД. За допомогою ультразвукових хвиль оцінюють розміри часток і перешийка, їх структуру та наявність вогнищевих утворень.
Крім того, в деяких випадках може знадобитися:
- комп'ютерна (магнітно-резонансна) томографія,
- сцинтиграфія,
- рентген стравоходу з барієм.
При виявленні зобу або тиреоїдиту під час пальпації пацієнту рекомендують відвідати ендокринолога. Крім того, призначається аналіз крові на гормони і антитіла.
Підготовка до аналізів на гормони
Роботу залоз внутрішньої секреції можна проконтролювати за допомогою аналізів крові на гормони. Такі тести зазвичай призначають ендокринологи, гінекологи, кардіологи, терапевти. Щоб результати були точними, важливо дотримуватися правила по підготовці до дослідження.

Загальні рекомендації
Все гормональні дослідження бажано виконувати на тлі звичайного режиму дня та харчування. Результати можуть виявитися неточними:
- під час психологічних і фізичних стресів,
- при гострих захворюваннях (наприклад, ОРЗ),
- в період загострення хронічних хвороб (наприклад , бронхіту, пієлонефриту і т.д.),
- при курсовому лікуванні деякими препаратами.
Напередодні забору крові необхідно виключити харчові перевантаження. Велика кількість важкої їжі впливає на склад плазми крові і ускладнює діагностику. Особливо важливо відмовитися від надмірної кількості білків і жирів. Надлишок вуглеводів також може знизити точність деяких аналізів. Тому за день до відвідування лабораторії дотримуйтеся помірного харчування. Запланувати урочисті заходи з застіллями і виїзди за місто на шашлики краще в інший час.
У день, коли здається кров, найчастіше радять не снідати. Аналіз буде більш точним строго натщесерце (тобто через 8-14 годин після останнього прийому їжі). Вночі та вранці можна випити невелику кількість води. Чай і кава (навіть без цукру) впливають на багато показників крові. Також знижує точність використання жувальної гумки і куріння.
Алкоголь — ще один фактор впливає на результати гормональних тестів. Якщо здавати кров на наступний день після вживання спиртного, то рівень показників може виявитися завищеними або заниженими. Тому рекомендується повністю виключити алкогольні напої напередодні відвідин лабораторії.
Ще один момент, який треба врахувати — фізичні навантаження. Спортивні тренування на 12-24 години змінюють концентрацію деяких гормонів тропів, інсуліну, кортизолу. Щоб підвищити точність діагностики, за день до здачі крові треба відмовитися від тривалих і інтенсивних навантажень. Відвідування спортзалу краще перенести на інший час. А ось ранкова зарядка, піші прогулянки і звичайна робота по дому не завадять дослідженню.
Практично всі ендокринні залози мають добовий ритм роботи. Тому найчастіше кров радять здавати в ранкові години (до 11:00). Саме для цього часу стандартизовані всі нормативи. Крім того, будь-який гормональний аналіз в динаміці треба здавати в одні і ті ж періоди часу. Тоді результати контрольного дослідження можна буде з високою точністю порівнювати з вихідними даними.
Аналізи на статеві гормони
Чоловічі та жіночі статеві стероїди — це андрогени, естрогени, гестагени. Ці гормони визначають будову внутрішніх і зовнішніх репродуктивних органів, фертильність, лібідо, статура, ріст волосся на обличчі і тілі, метаболізм і т.д. Статеві гормони виробляються під контролем гіпоталамо-гіпофізарної області. Вплив на яєчники і яєчка надають гонадотропіни ЛГ і ФСГ (лютеотропін, фоллітропін).
У дітей, жінок в менопаузі і чоловіків рівні ЛГ і ФСГ відносно стабільні. Також і статеві стероїди у них виділяються приблизно в одних і тих же обсягах. Тому аналіз крові на статеві гормони їм можна робити в будь-який день.
У жінок репродуктивного віку ЛГ і ФСГ синтезуються з певним ритмом. Показники сильно змінюються протягом місяця. Саме ці коливання задають циклічну роботу всієї статевої системи. Завдяки впливу різних доз ФСГ і ЛГ за місяць у жінки відбувається дозрівання фолікулів, овуляція, проліферація і секреція ендометрія, менструація. Всі ці процеси підтримують фертильність і супроводжуються і зміною концентрації в крові андрогенів, естрогенів, гестагенів. Тому всім жінкам зі збереженим менструальним циклом статеві гормони треба здавати в певні дні. Конкретні терміни рекомендує гінеколог.
Якщо не призначено інше, то:
- тестостерон здають в фолікулярну фазу (на 2-5 або 2-7 день циклу),
- 17-ОН прогестерон — з 3 по 5 день,
- ФСГ і ЛГ — на 2-7 день,
- ЛГ для виявлення овуляції — кожен день за 18-8 діб до передбачуваної дати наступної менструації,
- естрадіол — на 2-7 день,
- прогестерон — в лютеїнізуючого фазу (на 22-23 день).
Якщо у жінки порушення менструального циклу (аменорея), то аналізи можна здати в будь-який день.
Дослідження рівня пролактину
Пролактин — один з гормонів тропів гіпофіза. Він визначає роботу репродуктивної системи, впливає на лактацію, підвищує масу тіла, надає дію на стан центральної нервової системи. Аналіз на гормон призначають гінекологи, урологи, ендокринологи. Рівень пролактину дуже сильно змінюється в залежності від психологічного стану. Також на концентрацію гормону впливають і фізичні фактори.
Щоб правильно підготуватися до дослідження:
- відмовтеся від теплових процедур за добу до аналізу,
- уникайте тісної білизни, впливає на область молочних залоз,
- утримайтеся напередодні від статевого життя,
- постарайтеся добре виспатися.
в день діагностики, Перейдемо до лабораторії трохи раніше призначеного часу. Відпочиньте перед кабінетом 15-20 хвилин. І тільки після цього — йдіть здавати аналіз. У момент забору крові бажано не хвилюватися (якщо реагуєте емоційно — постарайтеся відволіктися якимись приємними думками).
Перевірка функції щитовидної залози

найстабільніший і інформативний показник з усієї лінійки тестів по щитовидній залозі — тіреоторопін (ТТГ). Цей гормональний аналізхарактеризує роботу тиреоцитов. За рівнем ТТГ визначають наявність гіпотиреозу і тиреотоксикозу навіть в доклінічній стадії.
Щоб результат був точний, здайте кров не раніше 6-8 тижнів після початку (закінчення) курсу або зміни дози:
- тиреостатиков,
- левотироксина натрію,
- ліотіроніна,
- йодиду калію.
Також дуже важливо враховувати циркадний ритм секреції і прийти на аналіз до 11 ранку.
Тиреоїдні гормони (тироксин / Т4 і трийодтиронін / Т3) більш схильні до впливу зовнішніх і внутрішніх факторів, ніж ТТГ.
На результати аналізів впливає:
- прийом синтетичних тиреоїдних гормонів в цей ранок,
- фізіотерапевтичні впливу на організм перед забором крові,
- обстеження на апаратах УЗД, КТ, МРТ в цей день.
Зазвичай ендокринологи рекомендують здавати кров перед усіма іншими медичними процедурами. Деталі необхідно обов'язково узгодити з лікуючим лікарем.
Вуглеводний обмін
Аналіз на гормон інсулін призначають для діагностики і перевірити, чи тип цукрового діабету. Також по концентрації цієї речовини судять про резервах бета-клітин підшлункової залози.
Щоб дослідження було точним:
- за 3-4 дня до діагностики відмовтеся від харчових перевантажень,
- протягом цього часу вживайте в їжу не менше 400 грам вуглеводів щодня,
- уникайте фізичних навантажень і емоційних переживань,
- прийдіть на дослідження строго натщесерце,
- перед забором крові не використовуйте жуйку і навіть не чистите зуби.
Інсулін не варто здавати на тлі курсового прийому стероїдних препаратів.
Гормони наднирників
У корі надниркових залоз синтезуються андрогени, мінералкортікоіди і глюкокортикоїди. У мозковому шарі цих ендокринних залоз виробляються катехоламіни (норадреналін, дофамін, адреналін).
На практиці лікарі найчастіше рекомендують здавати
- кортизол,
- альдостерон (в поєднанні з ренином),
- андрогени,
- катехоламіни.
Кортизол має виражений добовий ритм секреції. У ранкові години його бажано здавати до 10:00. Якщо призначено дослідження і ввечері, то концентрацію гормону визначають після 17 годин (зазвичай — в 20-21 годині).
Концентрація кортизолу в крові знижується при прийомі синтетичних глюкокортикоїдів. Цей ефект використовується для діагностики хвороби та синдрому Іценко-Кушинга (велика і мала проби з дексаметазоном). В інших випадках лікарі рекомендують не робити аналіз на гормон під час курсу преднізолону, гідрокортизону і т.п.
Альдостерон відповідає за концентрацію натрію і калію, об'єм циркулюючої крові, артеріальний тиск.
Щоб здати цей тест правильно:
- протягом 2 годин не міняйте положення тіла ( лежачи або стоячи-сидячи) перед забором крові.
перед дослідженням також треба узгодити з лікарем список препаратів, які ви приймаєте. Наприклад, на альдостерон впливають багато гіпотензивні та сечогінні засоби.
Для виявлення захворювань мозкового шару надниркових залоз використовують аналізи на катехоламіни в крові і сечі.
Перед визначення рівня гормонів 3 дні:
- виключають з раціону ванілін, банани, ананаси, сир,
- відмовляються від кави і міцного чаю,
- припиняють лікування адреноблокаторами, транквілізаторами, тетрацикліном, інгібіторами МАО і деякими іншими засобами (за погодженням з лікарем).
Аналіз може бути проведений в будь-який день. Але найбільш показові для діагностики феохромоцитоми — першу добу після кризів з підйомом артеріального тиску (якщо такі спостерігаються у пацієнта).
Глюкозо толерантний тест на глюкозу в венозної крові
Цукровий діабет — це виражене порушення метаболізму. При будь-якому типі захворювання змінюються показники глюкози, ліпідів і електролітів в крові. Діагностика діабету є досить простим завданням, якщо є типова клінічна картина. У таких випадках хворі скаржаться на загальну слабкість і стомлюваність, сильну спрагу, сухість у роті, свербіж шкіри і т. Д. Найважче провести діагностику у пацієнтів з безсимптомною формою діабету та на початкових стадіях патології.
Приховане (латентне) протягом характерно для порушеною , гіперглікемії натще і для діабету 2 типу. За статистикою велика частина пацієнтів з перерахованими порушеннями навіть не здогадуються про наявні проблеми.
Для виявлення безсимптомних форм порушень метаболізму розроблені спеціальні алгоритми (анкетування, скринінг, лабораторні аналізи). Центральне місце в такому обстеженні займає тест з навантаженням глюкозою. Це безпечна і проста методика вперше почала застосовуватися кілька десятиліть тому. Але і сьогодні її можна назвати однією з найбільш чутливих і специфічних в діагностиці порушень вуглеводного обміну.
Види тестування з навантаженням глюкозою

Існує кілька модифікацій глюкозо-толерантного тесту. Вони відрізняються за способом введення, обсягом навантаження, частоті вимірювань цукру крові.
Можливо:
- проведення орального або внутрішньовенного тесту,
- введення глюкози в обсязі 50 г, 75 г або в розрахунку на кожен кг маси тіла,
- контроль показників крові 2, 3 або більше число разів.
Найдоступнішою методикою є оральний глюкозо-толерантний тест з навантаженням 75 г безводної глюкози. Це дослідження може проводитися в умовах поліклініки. Навантаження простими вуглеводами надходить в організм per os, тобто через шлунково-кишковий тракт.
Внутрішньовенний тест використовується тільки у великих лікувальних установах. У більшості випадків його не можна вважати більш точним. Навпаки, введення глюкози відразу в кровоносне русло є нефізіологічним і порушує деякі нормальні механізми реагування організму на надходження вуглеводів.
Рекомендована маса глюкози для тесту у дорослих в даний час — 75 м Таке навантаження вважається адекватною і для літніх, і для вагітних і для інших груп пацієнтів. У дітей масу глюкози розраховують залежно від ваги тіла. На кожен кг дають 1,75 г безводного речовини. Звичайно, маса глюкози не повинна бути більше дорослої порції в 75 р
Число контрольних точок — це число вимірювань крові на цукор. Мінімум потрібно 2 аналізу: перед навантаженням і через 2 години після неї. Такої кількості може бути недостатньо в деяких випадках. Так, наприклад, у вагітних рекомендується проводити ще одне додаткове вимірювання через годину після прийому глюкози. В інших випадках визначення показника глюкози плазми роблять ще частіше — кожні 30 хвилин.
Класичним тестом, який проводить майже кожна лікарня, є оральний тест з навантаженням 75 г глюкози з контролем цукру натщесерце і через 2 години. Зазвичай цього дослідження буває досить, щоб точно оцінити стан метаболізму.
Техніка проведення орального тесту
Дослідження проводять після підготовки протягом 3 днів. У цей період часу пацієнту рекомендують фізіологічне харчування. Раціон не повинен бути дієтичним. Можна і потрібно є достатня кількість вуглеводів (картопля, крупи, хліб, фрукти і навіть кондитерські вироби). У день в організм має надходити не менше 120-150 г простих і складних вуглеводів . Тест не проводять на тлі лікувального харчування по столу 9 (за Певзнером). Напередодні тесту необхідний звичайна вечеря, що містить в тому числі і вуглеводи. У нічні години і вранці перед аналізом їсти не можна. Голод повинен тривати мінімум 8 годин. Якщо це необхідно, то пацієнт може пити воду.
Фізичні навантаження протягом всієї підготовки до дослідження повинні бути стандартними. Варто уникати як важких спортивних тренувань, так і малорухливого способу життя.
Перед початком тестування оцінюють наявність протипоказань на момент діагностики. Якщо вони будуть виявлені, то дослідження не проводиться.
Основні протипоказання:
- цукровий діабет,
- гострі інфекції,
- загострення хронічних хвороб,
- курсової прийом гормонів і деяких інших препаратів,
- післяопераційний стан,
- ряд захворювань травної системи,
- необхідність постільного режиму,
- виражений токсикоз ( у вагітних),
- термін вагітності більше 32 тижнів.
Також тест припиняється, якщо в першій контрольній точці визначають рівень глікемії, відповідний діабету.
Сам тест починають з вимірювання рівня цукру крові. Потім пацієнтові дають випити склянку солодкої води. Рідини повинно бути 250-300 мл, а глюкози — до 75 м Випити всю воду треба за короткий проміжок часу (до 5-10 хвилин).
Далі пацієнт повинен весь час тесту:
- уникати фізичних і емоційних навантажень,
- не курити,
- не брати їжу,
- відкласти прийом таблеток і проходження процедур.
Тест безпечний, тому що під час нього застосовується тільки глюкоза. Але в той же час навіть і на неї може бути різна реакція. Частина пацієнтів відчувають нудоту, запаморочення, слабкість. Щоб уникнути негативних наслідків, весь час дослідження треба перебувати в лікувальному закладі і під наглядом медичного персоналу.
Контрольні виміри проводяться згідно з планом. Після вимірювання через 120 хвилин тест вважають завершеним.
Інтерпретація показників
Оцінювати результати орального тесту з навантаженням глюкозою повинен лікар. Спеціаліст враховує дані всіх контрольних точок вимірювання. По аналізах може бути виявлений діабет і преддиабет. Також результати можуть відповідати нормі. У таблиці представлені показники, що відповідають різним порушень вуглеводного обміну.
Результати ОГТТ при патологіях вуглеводного метаболізму:
| Діагноз | Гликемия натщесерце | Гликемия через 120 хвилин | Гликемия через 60 хвилин |
| Цукровий діабет | більше 6,1 | більше 11,1 | |
| Гликемия натщесерце | 5,6-6,1 | менше 7, 8 | |
| Порушена толерантність | менше6,1 | 7,8-11,1 | |
| Діабет вагітних (гестаційний) | 5,1-7,0 | більше 8,5 | більше 10,0 |
| Діабет вагітних (маніфестний) | більше 7,0 |
Тест з навантаженням глюкозою є досить точним. Його результати іноді вимагають додаткового підтвердження. У таких випадках лікар може рекомендувати аналізи крові на глікозильований гемоглобін, інсулін, С-пептид і т. Д. За результатами оцінюють тільки стан метаболізму. Судити про тип захворювання за цими даними можна.
Повторювати глюкозо-толерантний тест зазвичай не варто раніше, ніж через 6 місяців. У вагітних і в деяких інших випадках призначають більш короткий проміжок між дослідженнями.
Карта сайту
Публікації
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
- Категорія:
АФП — альфа-фетопротеїн
Альфа-фетопротеїн , АФП,? -фетопротеїн (Fetal alpha globulin, AFP) — один з перших досліджених і доведених . Також застосовується в .
У нормі синтезується тканинами плода, будучи попередником крові. Також АФП захищає ембріон від впливу імунної системи матері, адже плід є чужорідним організмом, що підлягають знищенню. Значення АФП в пренатальної діагностики відрізняється від його ролі як онкологічного маркера у дорослої людини.
Альфа-фетопротеїн АФП присуствует в новонародженої дитини, але його рівень прогресивно знижується і до 2-х річного віку до 10 мкг / л, що не має діагностичного значення. Оскільки альфа-фетопротеїн є у плода, то його кількість підвищується і в крові у матері. Протягом вагітності АФП досягає максимуму за 1-2 місяці до пологів (400 мкг / л), а потім зменшується і повністю зникає.
Поряд з і трофобластичний бета- , АФП входить в групу кардіофетальних антигенів.
Якщо у плода альфа-фетопротеїн виконує функцію транспорту кисню , то у дорослої людини виявити причину його підвищення в крові неможливо. За даним у дорослого АФП не має жодної фізіологічної функції (аналогічно ).
Норма АФП в крові
В нормі рівень АФП в крові дорослої людини — до 10 нг / мл або до 8 МО / мл.
Якщо результат аналізу на АФП дан в МО / мл, то варто скористатися такою формулою:
МО / мл * 1,21 = нг / мл,
і навпаки
нг / мл * 0,83 = МО / мл
Норма АФП залежить також від способу виконання аналізу — імунохімічний або імуноферментний (ця інформація важлива лікаря для розшифровки дослідження).
Матеріали для дослідження: сироватка (плазма) крові, плевральна, асцитическая, кістозна і амніотична рідини, жовч. Незважаючи на таке розмаїття досліджуваних рідин, норми АФП стандартизовані тільки для крові.
Підвищення рівня АФП в крові при пухлинних захворюваннях:
- первинний рак печінки — гепатобластома або гепатоцелюллярний рак
- пухлини з зародкових клітин яєчників і яєчок — потрібно контролювати одночасно з
— підвищення рівня АФП при даних пухлинах має високу чутливість і специфічність, що робить аналіз на АФП при підозрі на дані захворювання ОБОВ'ЯЗКОВИМ!
У комплексі з іншими онкомаркерів АФП може (!) Підвищуватися при:
- бронхогенная карцинома
- рак молочної залози
- рак шлунка (аналіз на АФП проводиться одночасно з )
- рак товстого кишечника
- рак
АФП підвищується також при інших хворобах, неракові етіології:
- цироз печінки
- гострий вірусний гепатит
- хронічний гепатит
- хронічна ниркованедостатність
Транзиторное (тимчасове) підвищення показника АФП в крові при доброякісних захворюваннях:
- жировий гепатоз
- кісти печінки
- аденома печінки
- вузлова гіперплазія печінки
- — запалення жовчного міхура
- жовчнокам'яна хвороба
- активна регенерація печінки (наприклад, після прийому антибіотиків та противіруснихпрепаратів)
Показання до аналізу крові на альфа-фетопротеїн
- діагностика і контроль ефективності лікування первинного раку печінки (гепатобластома і )
- діагностика і контроль за ефективністю лікування хворих з пухлинами герміногенного походження (разом з ХГЧ)
- аналіз на АФП проводиться в ході обстеження хворих згрупи підвищеного ризику захворювання на рак печінки — у осіб з позитивним тестом на і для раннього виявлення недоброякісного
- виявлення вад розвитку плоду — дефекти нервової трубки і черевної стінки,
- моніторинг стану плода протягом вагітності.
Особливості аналізу крові на АФП
- рекомендація лікаря здати аналіз на АФП — необхідний захід обережності
- дослідження має проводитися в динаміці — в процесі діагностики, до і після лікування
- обов'язковий одночасний аналіз з іншими онкомаркерів
- аналіз повинен проводиться в одній і тій же лабораторії, одним і тим же методом
- для правильної розшифровки результату аналізу на АФП необхідно враховувати дані інших методів досліджень(КТ, УЗД, біопсія)
- підвищення рівня АФП в крові — НЕ Є ДІАГНОЗОМ РАКУ!
Трофобластичний бета-глобулін ТБГ
трофобластичний бета-глобулін було виділено поряд з іншими білками вагітності понад 40 років тому. Найбільше значення в якості онкомаркера ТБГ має в діагностиці трофобластичної хвороби (міхура занесення), в акушерській практиці — як раннього маркера вагітності.
У вітчизняній і зарубіжній літературі даний білок фігурує під кількома назвами:
- трофобластичний бета-глобулін,
- трофобласт -специфічні бета-глобулін,
- трофобластичний бета-глікопротеїн,
- трофобласт-специфічний бета-гликопротеид
- beta-Globulin, Trophoblastic,
- pregnancy Protein, SP1,
- pregnancy Associated Plasma Protein C,
- pregnancy Associated Plasma Protein B,
- CD66f (Cluster of Differentiation 66f)
- PSBG 1,
- PAPPB,
Найбільшпоширеною назвою трофобластического бета- є ТБГ і TBG .
Роль ТБГ організмі
Як видно з англомовних назв ТБГ є одним зі специфічних білків вагітності — PSBG 1 — pregnancy specific beta 1 glycoprotein і його можна застосовувати як найраніший показник вагітності (ще до появи в матері ). ТБГ з'являється в крові на 7-10 день від можливого зачаття. Також аналіз даного показника допомагає контролювати стан плода (поряд з ).
Під час вагітності основне завдання ТБГ — захист плода від імунної системи матері, шляхом пригнічення функції лифоцитов.
У 1971 році TBG був виділений з плаценти німецьким дослідником Г. Боном, охарактеризував ряд його физикохимических властивостей і назвав його sP-1 — специфічним плацентарних протеїном. У міжнародній класифікації і міжнародних базах даних це підродина білків називається PSG (pregnancy-specific glycoprotein), як продукт експресії генів PSG воно входить в білкове сімейство СЕА (carcinoembryonic antigen), що включає також білки СЕАСАМ (CEA-related cell adhesion molecules) і входить в суперсімейство імуноглобулінів.
Білок «зони вагітності» — ТБГ — відноситься до класу складних , представлений цілим білковим підродиною, що складається з понад 30 білків ( без урахування ізоформи), кодованих різними генами в 19-й хромосомі.
трофобластичний бета-глікопротеїн синтезують клітини синцитіотрофобласту — попередника плаценти і самої плацентою з 12-го тижня вагітності. Його концентрація постійно зростає від 100 до 290 мг / мл
В сироватці крові вагітних ТБГ, як і ХГЧ, визначається імуноферментним методом на 7-й день після імплантації зародка. Протягом нормальної вагітності рівень ТБГ в сироватці крові в середньому підвищується з 5-го тижня від 3 мг / л до 80 мг / л до 36-му тижні, в деяких випадках може досягати 200-400 мг / л, знижуючись до 40-ї тижні в середньому до 40 мг / л.
Нормальний рівень ТБГ в крові
В сироватці крові плода рівень ТБГ не перевищує 1 -2 мг / л, що свідчить про вибірковість секреції ТБГ плацентою убік саме материнського кровотоку.
в нормі у невагітних рівень даного в сироватці крові становить не більше 5-6 МЕ / л .
При розшифровці аналізу необхідно враховувати референсні значення лабораторії, що виконувала дослідження.
Фізіологічний підвищення рівня трофобластического бета-глобуліну
- нормальна вагітність
Підвищення рівня ТБГ при ракових захворюваннях
- трофобластичних пухлини — хоріонкарцінома , міхурово занесення одночасно з контролем рівнів ХГЛ, ,
- герміногенні пухлини яєчка і яєчника (тератоми, дісгерміноми, семіоми)
трофобластичний бета-глобулін — найраніший маркер вагітності
Підвищення рівня ТБГ при загальних захворюваннях
- доброякісні пухлини — міома матки або кіста яєчника,особливо у жінок в період менопаузи
Низький уровеньТБГ у вагітних
- високий ризик абортації,
- затримка внутрішньоутробного розвитку плода
- ризик низької маси тіла при народженні
- гіпоксія плода
- у плода
- цукровий діабет у матері
- важкий токсикоз (джерело )
При цьому рівень ТБГ не корелює з результатами інших пренатальних лабораторних показників, що знижує його цінність в діагностиці захворювань.
Підвищений рівень ТБГ при вагітності
- багатоплідна вагітність
Показання до аналізу ТБГ в крові
- діагностика і контроль за ефективністю лікування хворих з хоріонкарцінома і міхурово занесенням, а також моніторинг перебігу цих захворювань,
- діагностика і контроль за ефективністю лікування хворих з пухлинами герміногенного походження, а також моніторинг перебігу даної патології,
- моніторинг перебігу вагітності.
Матеріали для дослідження рівня ТБГ:
- сироватка крові,
- амніотична рідина
- спинномозкова рідина,
- сеча.
РЕА — раковий ембріональний антиген
РЕА — раковий ембріональний антиген — один з найбільш використовуваних . Освіта РЕА в нормі відбувається тільки в періоді ембріонального розвитку і у плода. Після народження дитини, гени, відповідальний за синтез РЕА, блокуються. У малій кількості РЕА може бути присутнім в клітинах шлунково-кишкового тракту, печінки і .
РЕА разом з і є нормою для даного періоду життя. РЕА є кардіофетальним антигеном.
Норми РЕА в крові
У фізіологічних умовах рівень РЕА — раково-ембріонального антигену в крові складає менше 2,5 нг / мл (за старими даними — нижче 5 нг / мл). Для курців норма підвищена до 5 нг / мл (до 10 нг / мл), можливо, це відображає роль куріння у формуванні ракових захворювань як легких, так і інших органів.
РЕА можна визначати як в крові, так і в плевральній рідині для діагностики паранеопластического і карциноми легені, спинно-мозкової рідини — при первинних і вторинних пухлинах нервової системи.
РЕА виділяється в кров з пухлинної тканини
Причини підвищення РЕА при доброякісних захворюваннях:
- кишечника — , фіброма, ліпома, невринома кишечника, виразковий коліт, хвороба Крона,
- печінки — гепатоцелюллярная аденома, гемангіома печінки, вузликова гіперплазія печінки, цироз печінки, гепатит ,
- підшлункової залози — ,цистаденома, муковісцидоз,
- легких — , , , муковісцидоз,
- нирок — ниркова недостатність.
Підвищення рівня РЕА при даних захворюваннях не перевищує 10 нг / мл і спостерігається у половини хворих. Підвищення РЕА в крові не є діагнозом ракового захворювання!
Відмічено зростання даного онкомаркера у осіб старшого віку і при важкому атеросклерозі.
Підвищення рівня РЕА при злоякісних пухлинах:
- рак прямої кишки,
- рак товстого кишечника — відзначено підвищення РЕА більш при правобічних пухлинах кишечнику, ніж лівосторонніх,
- і бронхів,
- — рак плеври,
- рак підшлункової залози і шлунка (одночасно проводиться аналіз на і ),
- метастази пухлин в кістки.
РЕА менш показовий в діагностиці пухлин шийки матки, яєчників, молочної залози, сечового міхура, стравоходу, щитовидної залози.
При ракових захворюваннях рівень РЕА в зростає дуже різко і стрибок зростання настільки показовий, що даний онкомаркер застосовується для контролю за розміром пухлини, наявності метастазів. Варто зазначити, що аналіз на РЕА потрібно проводити кілька разів, краще в одній лабораторії, одним методом і реактивами.
Застосування аналізу на РЕА:
- рання діагностика пухлинних захворювань шлунка, кишечника, прямої кишки і підшлункової залози,
- оцінка ефективності лікування — падіння рівня РЕА в крові після операції — показник її успішності,
- контроль наявності метастазів і рецидиву — якщо після операції онкомаркер РЕА не знизився, то можна звеликою часткою ймовірності припускати віддалені метастази.
РЕА не використовується як скринінговий аналіз для виявлення ранніх стадій раку, оскільки може підвищуватися (хоч і не значно) при великій кількості доброякісних захворювань.
Онкомаркер CA 19-9
Онкомаркер CA 19-9 — асоційований з пухлиною антиген, рівень якого найбільш сильно підвищується у хворих з раком підшлункової залози і деяких пухлинах шлунково-кишкового тракту і яєчника. Концентрація CA 19-9 при новоутворенні перевищує норму більш ніж у 100 разів, що робить його надійним маркером не тільки хвороби, але і метастазів. Аналіз на CA 19-9 застосовується в першу чергу для динамічного спостереження успішності лікування. Вперше описаний в 1980 році.
CA 19-9 пов'язаний з групою крові і у 3-7% населення він не присутній, навіть при наявності захворювання.
Про підготовку до аналізу крові на онкомаркери —
На етапі внутрішньоутробного розвитку CA 19-9 утворюється клітинами травної трубки, і печінки. У невеликій кількості синтезується в організмі дорослої — в підшлунковій залозі, печінці, шлунку і товстому кишечнику. CA 19-9 присутня в нормальних умовах в бронхах і легенях, тому його можна знайти в плевральному ексудаті. CA 19-9 виводиться з організму з калом, час напіввиведення — 5 днів.
Норми онкомаркера CA 19-9 — до 37 МО / л.
Показання для проведення аналізу на CA 19-9
- діагностика захворювання — в зв'язку з високою чутливістю застосовується в першу чергу для ранньої діагностики пухлин підшлункової залози
- оцінка тяжкості захворювання — обсяг пухлини не корелює з концентрацією CA 19-9, але стрімке зростання онкомаркера вище 10 000 МЕ / л вказує на метастазування
- контроль успішності лікування
Підвищення рівня CA 19-9 при пухлиннихзахворюваннях
- аденокарцинома підшлункової залози
- пухлини шлунка
- новоутворення жовчних шляхів
- пухлина печінки — холангіоцелюллярная карцинома
- деякі пухлини жіночої статевої системи, частіше при слизових пухлинах яєчника
Особливості дослідження CA 19-9
- CA 19-9 досліджується часто одночасно з при підозрі на пухлину кишечника, з при карциномі шлунка.
- Онкомаркер CA 19-9 залишається в нормі при наявності у хворого A / B групи по Lewis навіть при наявності пухлини.
- Не використовується для скринінгу.
Підвищення рівня CA 19-9 при непухлинних захворюваннях
- помірний і сильний застій жовчі призводять до зростання показника CA 19-9 в крові
- запальні захворювання шлунка, кишечника, підшлункової залози і печінки — виразка шлунка і 12-ти палої кишки, і , цироз печінки, ,
- при первинних кістах підшлункової залози онкомаркер CA 19-9 підвищується до 100 МО / л в окремих випадках до 2000 МО / л.
