Трепанобиопсия — методика отримання зразка червоного кісткового мозку з клубової кістки тазу з метою діагностики захворювань .
Синоніми: взяття кісткового мозку клубової кістки, трепан-біопсія, біопсія червоного кісткового мозку.
Трепанобиопсия — це
процедура взяття незначної кількості червоного кісткового мозку з заднього верхнього гребеня клубової кістки, в першу чергу, для гістологічного дослідження. Дає інформацію про здатність кісткового мозку виробляти клітини крові.
Трепанобіосія схожа на , але дає більш розширену інформацію про кістковому мозку, оскільки зразок цілісний — містить як кровотворні клітини, так і строму.
Назва походить від грецького трепан — інструмент для свердління кістки, біопсія — довічне взяття зразка тканини з діагностичною метою.
Що таке червоний кістковий мозок?
Кістковий мозок — це м'яка тканина в якій відбувається утворення клітин крові — , і . Знаходиться в порожнині кісток.
Кістковий мозок складається з строми — мережі підтримують клітин і стовбурових клітин , які або перебувають в стані спокою або діляться, даючи життя новим клітинам крові.
У дітей до 5-ти років червоний кістковий мозок знаходиться в костях тіла, але з віком він переміщається в великі трубчасті кістки (стегнова, гомілкові), в плоскі (череп, грудина, ребра, кістки тазу) і деякі малі кістки (хребці). В процесі старіння кістковий мозок все активніше замінюється жовтим кістковим мозком — жировою тканиною, в якій кровотворення не відбувається.
Показання до трепанобиопсии
- зміни в загальному аналізі крові або
- важка — низький і / або еритроцити, що не піддаються на стандартне лікування
- підвищений число еритроцитів і гемоглобіну в крові
- підвищений абознижений число лейкоцитів
- підвищений або знижений число тромбоцитів
- діагностика захворювань системи кровотворення при наявності симптомів — пітливість, підвищена температура, зниження ваги, часті інфекційні захворювання, висип в ротовій порожнині, і інші
- перед початком хіміотерапії (при лейкозі, лімфомі, нейробластомі), після закінченняі для оцінки успішності лікування
- діагностика тезаурісмози — хвороб накопичення, коли дефіцит ферменту, призводить до накопичення того чи іншого речовини в організмі
- захворювання макрофагальної системи — гістіоцитоз
- збільшення лімфатичного вузла при неможливості його дослідження і підозрі на лімфому
- тривало підвищена температура тіла при зниженому імунітеті
- виявлення метастазів інших пухлин вкістковий мозок
Переваги трепанобиопсии
- інформативна
- доступна
- щодо проста у виконанні
- не вимагає спеціальної підготовки
Недоліки трепанобиопсии
Недоліки трепанобиопсии пов'язані збільшої (в порівнянні з стернальной пункцией) навантаженням на пацієнта. Але, в той же час жодне інше дослідження не здатне замінити трепанобіопсію.
Протипоказання до трепанобиопсии
Абсолютних протипоказань (повністю забороняють показань) до проведення трепанобиопсии немає .
Відносні протипоказання
- старший вік — процедура принесе моральні страждання, а користь від діагнозу мінімальна (наприклад мієлопроліферативному захворювання у пацієнта старше 80 років)
- результат трепанобиопсии не вплине на лікування і не поліпшить якість життя
- запальні захворювання шкіри в місці потенційного проколу
- тромбоцитопенія — зниження числа тромбоцитів в крові
- важкі супутні захворювання (важка серцева недостатність, некомпенсованийцукровий діабет та інші)
- неможливість лежати не животі (виражене ожиріння і захворювання хребта) — трепанобіопсію можна провести і в положенні сидячи, що залежить від навичок лікаря
- запалення шкіри або підшкірної-жирової клітковини в місці проколу — змінити місце біопсії
- відмова пацієнта (або уповноваженої особи)
підготовка до трепанобиопсии
- за кілька днів до планованого терміну проводять загальний аналіз крові з лейкоцитарною формулою і аналіз на
- необхідно повідомити лікаря про наявність алергії на лікарські препарати (особливо на місцеві знеболюючі), про прийнятих ліках (варфарин, ацетилсаліцилова кислота та інші) і про наявність порушень в системі згортання крові
- вкажіть також про наявність і проведених хірургічних втручаннях або переломах в області тазу і хребта
Вранці в день процедури можна з'їсти легкий сніданок.
Голка для трепанобиопсии
Голка для трепанобиопсии складається з широкої ручки (корпусу) з голкою і вставленим в неї стилетом, градуйованого стилета, канюлі, кришки для ручки. Лікар вибирає розмір голки згідно товщині підшкірно-жирової клітковини у пацієнта.
Принцип трепанобиопсии
Під час трепанобиопсии трепанаційної голкою проникають в порожнину гребеня клубової кістки, де знаходиться кістковий мозок. Отримують цілісний зразок кісткового мозку (стовпчик), після чого аспирируют кістковий мозок для приготування мазків на предметних стеклах для дослідження під мікроскопом.
Ускладнення трепанобиопсии
зустрічаються вкрай рідко, залежать від дотримання правил підготовки і догляду за місцем проколу.
- місцеве кровотеча
- інфікування рани
- біль в місці проколу
- алергічна реакція на дезінфікуючий розчин або місцеву знеболювальну
- загальна реакція вегетативної нервової системи — прискорене серцебиття, зниження артеріального тиску, запаморочення, втрата свідомості
- поранення нерва або м'язи
Виконання трепанобиопсии
Процедура триває 15-30 хвилин. У чоловіків місце проколу, при необхідності, голять. Попередньо пацієнт приймає препарат для знеболення і седативну. Трепанобіопсію також можна провести під загальним наркозом.
Пацієнт роздягається, лягає на живіт або на бік . У деяких випадках трепанобіопсію виконують в положенні сидячи, що залежить від уподобань лікаря і фізичної здатності пацієнта.
Визначають місце проколу, дезінфікують шкіру, в підшкірну клітковину вводять знеболюючий препарат. Через 3-4 хвилини перевіряють чутливість шкіри. Голкою для для трепанобиопсии обертальними, м'якими рухами при помірному проникають в порожнину клубової кістки.
Береться цілісний зразок кісткового мозку, який поміщають в ємність з формаліном. При необхідності аспирируют в шприц близько 1-2 мл кісткового мозку.
Голку виймають, місце проколу знову дезінфікують і закривають стерильною пов'язкою.
Безпосередньо після біопсії лікар завдає отриманий кістковий мозок на підготовлене знежирене предметне скло і робить мазки на 5-10 стеклах (до 30-ти). Для імунологічного і цитогенетичного дослідження матеріал поміщають в пробірки з противосвертиваючих речовинами.
Трепанобиопсия проводиться як в амбулаторному режимі, так і при госпіталізації. Через 1 годину після процедури пацієнт може йти додому. Не можна сідати за кермо автомобіля, тому краще приїхати в лікарню в супроводі родича або друга. Заборонено 3 діб приймати ванну і мочити місце трепанобиопсии.
Результат можна отримати через 2 години при Екстремальні потреби, до 1 місяця, якщо пробірки або мазки досліджують в іншому лікувальному закладі.
Аналіз матеріалу отриманого при трепанобиопсии
Отриманий стовпчик кісткового мозку досліджують під мікроскопом ( гістологічне дослідження, гістологія) для оцінки ступеня розвитку різних ліній клітинних елементів крові і для диференціального підрахунку клітин після спеціального фарбування (мієлограма). Аспірат також оцінюють під мікроскопом, але це вже цитологічне дослідження, так як структура тканини порушена.
Частина матеріалу поміщають в пробірки для спеціального дослідження — гистохимического аналізу для визначення активності ферментів або PAS-на вміст глікогену, іммунофенотіпізаціі (наявність СD-антигенів на поверхні білих клітин крові), цитогенетичного дослідження, культивування .
Трепнобіопсія у дітей
Трепанобиопсия у дітей обов'язкова в діагностиці та лікуванні таких захворювань:
- хвороба Ходжкіна
- неходжкінських лімфом
- нейробластома
- саркома Юінга
- рабдоміосаркома
- ретинобластома в пізніх стадіях
Іноді трепанобіопсію виконують з переднього верхнього гребеня клубової кістки або великогомілкової кістки переважно під загальним наркозом і контролем життєвих параметрів.
Розміри голок для трепанобиопсии у дітей — 8GA — 10 см у підлітків, 11GA — 10 см у дітей дошкільного та шкільного віку, 13GA — 6 см у немовлят.
Стернального пункція
Стернального пункція — методика отримання кісткового мозку з грудної кістки для діагностики захворювань крові.
Синоніми: пункція кісткового мозку, аспірація кісткового мозку, взяття кісткового мозку з грудної кістки
Стернального пункція — це
процедура взяття незначної кількості зразка червоного кісткового мозку для дослідження. Назва походить від латинської назви грудини — sternum (стернум), пункція значить прокол.
Що таке червоний кістковий мозок?
Кістковий мозок — це м'яка тканина в якій відбувається утворення клітин крові — , і . Знаходиться в порожнині кісток.
Кістковий мозок складається з строми — мережі підтримують клітин і стовбурових клітин , які або перебувають в стані спокою або діляться, даючи життя новим клітинам .
У дітей до 5-ти років червоний кістковий мозок знаходиться в костях тіла, але з віком він переміщається в великі трубчасті кістки (стегнова, гомілкові), в плоскі (череп, грудина, ребра, кістки тазу) і деякі малі кістки (хребці). В процесі старіння кістковий мозок все активніше замінюється жовтим кістковим мозком — жировою тканиною, в якій кровотворення не відбувається.
Показання до стернальной пункції
- зміни в загальному аналізі крові або
- важка анемія — низький і / або еритроцити, що не піддаються на стандартне лікування
- підвищений число еритроцитів і гемоглобіну в крові
- підвищений або знижений число лейкоцитів
- підвищений або знижений число тромбоцитів
- діагностика захворювань системи кровотворення при наявності симптомів — пітливість, підвищена температура, зниження ваги, часті інфекційні захворювання , висип в ротовій порожнині, і інші
- перед початком хіміотерапії (при лейкозі, лімфомі, нейробластомі), після закінчення і для оцінки успішності лікування
- діагностика тезаурісмози — хвороб накопичення, коли дефіцит ферменту, призводить до накопичення того чи іншого речовини в організмі
- захворювання макрофагальнойсистеми — Гістіоцитоз
- збільшення лімфатичного вузла при неможливості його дослідження і підозрі на лімфому
- тривало підвищена температура тіла при зниженому імунітеті
Переваги стернальной пункції
- проста
- доступна
- інформативна
- не вимагає спеціальної підготовки
- не несе великого навантаження для пацієнта
Недоліки стернальной пункції
Досліджуються клітини кісткового мозку, оскільки при аспірації структура тканини руйнується і неможливо оцінити співвідношення між Стромальні і стовбуровими клітинами. Для цієї мети проводиться з заднього гребеня клубової кістки.
Протипоказання до стернальной пункції
Абсолютних протипоказань (повністю забороняють показань) до проведення стернальной пункції немає.
Відносні протипоказання
- старший вік — процедура принесе моральні страждання, а користь від діагнозу мінімальна (наприклад мієлопроліферативному захворювання у пацієнта старше 80 років)
- результат пункції не вплине на лікування і не поліпшить якість життя
- запальні захворювання шкіри в місці потенційного проколу
- важкі супутні захворювання (важка серцева недостатність, некомпенсований цукровий діабет і інші)
- відмова пацієнта (абоуповноваженої особи)
Підготовка до стернальной пункції
- за кілька днів до планованого терміну проводять загальний аналіз крові з лейкоцитарною формулою і аналіз на
- необхідно повідомити лікаря про наявність алергії на лікарські препарати (особливо на місцеві знеболюючі), про прийнятих ліках (варфарин, ацетилсаліцилова кислота та інші) і про наявність порушень в системі згортання крові
- вкажіть також про наявність і проведениххірургічних втручаннях в області грудної кістки
Вранці в день процедури можна з'їсти легкий сніданок.
Голка для стернальной пункції
Голка для стернальной пункції має стрижень для закриття просвіту голки, прокручувати елемент і обмежувач. Попередньо лікар налаштовує голку на приблизну довжину близько 3 -4 см у дорослих, 2 см у більш старших і 1 см у молодших дітей. Блокатор служить для запобігання небажаного сильно глибокого проникнення. Існують різні «розміри» голок для проведення стернальной пункції.
Принцип стернальной пункції
Під час стернальной пункції спеціальною голкою проникають в порожнину грудини, де знаходиться кістковий мозок. Шприцом аспирируют (відсмоктують) незначний обсяг кісткового мозку, з якого готують препарати — мазки на предметних стеклах для дослідження під мікроскопом.
Ускладнення пункції грудини
Зустрічаються рідко, залежать від дотримання правил підготовки та догляду за місцем проколу.
- місцеве кровотеча
- інфікування рани
- біль в місці пункції
Виконання стернальной пункції
пунктируванні грудини триває 15-20 хвилин. За 30 хвилин для початку пунктирування пацієнт приймає знеболюючий препарат і седативну.
Пацієнт роздягається до половини тіла, лягає спиною на кушетку. У чоловіків попередньо необхідно голити область пункції.
Лікар проводить дезінфекцію місця пункції в області верхньої третини грудини на рівні 2-3 міжреберних простору, в підшкірну клітковину вводить знеболюючий препарат. Через 3-4 хвилини перевіряє чутливість шкіри. Голкою для стернальной пункції обертальними, м'якими рухами при помірному тиску голка проникає в порожнину грудини. Опір кістки після попадання в порожнину знижується. Голка сама тримається в кістки. Пацієнт повинен відчувати тиск, але не біль.
Дістає стрижень і аспірірует кістковий мозок (2 мл) у шприц (об'ємом 20 мл), що може супроводжуватися неприємною слабкою болем. Кістковий мозок зовні не відрізняється від крові. Виймає голку, місце проколу дезінфікує і покриває стерильною пов'язкою.
Безпосередньо після аспірації лікар завдає отриманий кістковий мозок на підготовлене знежирене предметне скло і робить мазки на 5-10 стеклах (до 30-ти). Для імунологічного і цитогенетичного дослідження потрібно аспіровать більше кісткового мозку і помістити його в пробірки з противосвертиваючих речовинами.
Процедура проводиться як в амбулаторному режимі, так і при госпіталізації. Через 30 хвилин після процедури пацієнт може йти додому. Не можна сідати за кермо автомобіля, тому краще приїхати в лікарню в супроводі родича або друга. Заборонено 3 діб приймати ванну і мочити місце пункції.
Результат можна отримати через 2 години при Екстремальні потреби, до 1 місяця, якщо пробірки або мазки досліджують в іншому лікувальному закладі.
Аналіз матеріалу з стернальной пункції
Отриманий аспірат кісткового мозку досліджують під мікроскопом (морфологічне дослідження, цитологія) для оцінки ступеня розвитку різних ліній клітинних елементів крові і для диференціального підрахунку клітин після спеціального фарбування.
Частина матеріалу поміщають в пробірки для спеціального дослідження — гистохимического аналізу для визначення активності ферментів або PAS-на вміст глікогену, іммунофенотіпізаціі (наявність СD-антигенів на поверхні білих клітин крові), цитогенетичного дослідження .
Стернального пункція у дітей
- кістковий мозок у дітей до 2 років беруть з великогомілкової кістки, у дітей старше 2-х років з грудини, можна його отримати і з інших місць, наприклад з передніх і задніх гребенів клубових кісток, з відростків хребців або з стегнової кістки
- в загальній анестезії (під наркозом) у менших дітей
- методика стернальной пункції аналогічна такій у дорослих
- голки для стернальной пункції18-19G для старших і 21-22 G для менших дітей
- аспірацію закінчують після отримання 0,5-1 мл кісткового мозку
Гемоглобін крові
Гемоглобін компонент , переносник кисню і показник .
Гемоглобін — це
червоний пігмент клітин — еритроцитів.
Гемоглобін — це одна з фундаментальних молекул людського тіла, відноситься до групи хромопротеїни тобто білків з певним кольором ( хромо — колір, протеїн — білок). За структурою — складний білок, що складається з чотирьох субодиниць. Кожна з них побудована з гема з одним атомом заліза (Fe 2 + ) зв'язує кисень (О 2 ) і білка глобина . Глобине — це ланцюг з 140 амінокислот. Існують кілька видів глобина — альфа, бета, гамма і т.д., вони і визначають (читайте далі).
Синтез гемоглобіну починається на ранніх стадіях розвитку еритроцита в червоному кістковому мозку. Заповнений на 95% гемоглобіном еритроцит виходить в кров. Там він працює 110-120 днів, а потім розщеплюється в клітинах селезінки і печінки. і глобин і повертаються назад в кістковий мозок, де цикл синтезу повторюється, а залишки гема перетворюються в непрямий , а потім в прямий білірубін і виводяться з організму.
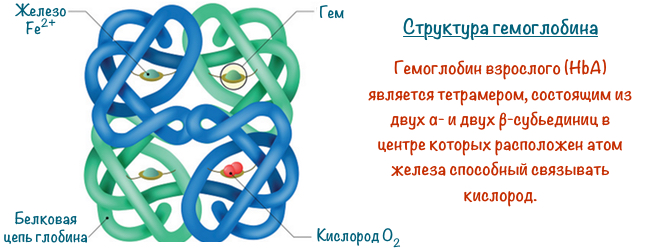
Види гемоглобіну
у ембріона (до 10-12 тижнів), плода (до народження), новонародженого (0-28 днів життя) поступово змінюються кілька видів гемоглобіну в зв'язку з різними умовами насичення киснем (його парціальним тиском). Основна відмінність полягає в будові глобінової ланцюга:
- ембріон — Portland 1 (? 2? 2), Portland 2 (? 2? 2), Gower 1 (? 2? 2), Gower 2 (? 2? 2)
- плід — (? 2? 2)
- новонароджений — vHbF (? 2? 2), ^ HbA (? 2? 2)
- дитина і дорослий — HbA (? 2? 2), HbA2 (? 2? 2)
Оскільки гемоглобін повинен носити як кисень,так і вуглекислий газ, його структура зазнає відповідні зміни.
В нормі в крові присутні тільки оксигемоглобін і карбгемоглобін:
- оксигемоглобін (Н b O 2 ) — утворюється в легенях, де до однієї молекулі гемоглобіну приєднуються чотири молекули кисню , відповідно числу атомів заліза в гемоглобіні
- карбгемоглобін (Н b з O 2) — з'єднання гемоглобіну з Оксісвуглецю (СО2), з'являється після «віддачі» кисню, направляється в легені, де цикл повторюється
При захворюваннях утворюються інші похідні гемоглобіну
- карбоксигемоглобин ( Н b СО ) — з'єднання гемоглобіну з оксью вуглецю (СО), дуже міцне з'єднання, спорідненість чадного газу до гемоглобіну в 200 разів вище, ніж у кисню, при отруєнні чадним газом гемоглобін перестаєтранспортувати кисень
- метгемоглобін ( Метн b) — залізо в гемоглобіні стає тривалентним (Fe 3 + ) і втрачає здатність зв'язувати кисень, зустрічається при спадкових захворюваннях, отруєннях оксидами азоту, ціанідом
Особливості аналізу крові на гемоглобін
Аналіз крові на гемоглобін тільки у виняткових випадках проводиться окремо від . Разом з числом еритроцитів, і дозволяє оцінити стан тканинного дихання.
Кров для аналізу у дітей беруть з п'яти або мочки вуха, а у дорослого з ліктьової вени або, рідше, з пальця.
Особливою підготовки не потрібно, бажано бути натщесерце (8-12 годин без їжі).
Показання до дослідження гемоглобіну в крові
- профілактичне дослідженні загального аналізу крові
- кожне захворювання — від нежиті до лікування в палаті інтенсивної терапії
- підозра на анемію при наявності її симптомів
- синюшність або жовтушність шкіри і слизових оболонок
- перед планованої госпіталізацією
- знижена функція
Норма гемоглобіну в крові у дорослих
- чоловік — 130-170 г / л або 13,0-17,0 мг / дл
Норма гемоглобіну в крові у дітей
Норми і дорослих можуть незначно відрізняться в різних лабораторіях і посібниках. Перевищення або зниження завжди розшифровують в комплексі з іншими показниками крові, особливо еритроцитарними індексами і еритроцитами.
Захворювання пов'язані з гемоглобіном ділять на кілька груп
1. Анемія — зниження рівня гемоглобіну в крові.
- дефіцит заліза при недостатньому його надходженні в тіло з їжею, порушеному всмоктуванні, розподілі або підвищених втратах
- дефіцит і
- розпад еритроцитів і втрата гемоглобіну при гемолітична анемія
- хронічнезапалення призводить до затримки заліза в тканинах і зниженим його вступу в дозрівають еритроцити — це анемія хронічних захворювань
- недолік гормонів щитовидної залози —
2. Підвищена кількість гемоглобіну в крові — поліглобулія.
- — специфічне пухлинне захворювання, коли патологічна клітина в червоному кістковому мозку, виробляє велику кількість еритроцитів
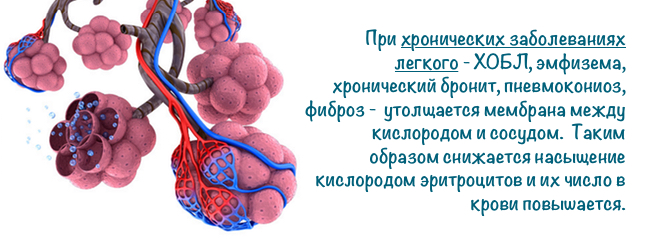
- на тлі основного захворювання — , емфізема, , кавернозні гемангіоми, артеріовенозні свищі, пороки серця — стеноз легеневої артерії, незарощення овальногоотвори, незарощення боталлова протоки, тетрада Фалло, важка
- синдром Кушинга, , деякі
- хвороби нирок з підвищенням виділення еритропоетину — , гипернефрома,
- — відсутній орган-кладовище еритроцитів, тому вони іживуть довше і гемоглобіну циркулює більше
3. Неправильне будову гема в гемоглобіні призводить до розвитку порфірії .
— це захворювання викликане вродженим або придбаним зниженням (до нуля) деяких ферментів, необхідних для синтезу гема. В результаті підвищується вміст порфіринів і їх попередників, а гема, що несе залізо в гемоглобіні, мало.
- ерітропоетіческая порфірія — порфірини нагромаджуються в клітинах-попередниках еритроцитів
- печінкова порфірія — акумулюються порфірини в клітинах печінки
4. Аномальне будова ланцюгів в гемоглобіні називають гемоглобінопатія .
- — велика, проміжна, мала
- персистенция фетального гемоглобіну
симптоми зниженого рівня гемоглобіну в крові
- сильна втома і слабкість , повне безсилля після найменшої фізичного навантаження
- задишка, відчуття нестачі повітря, особливо після мінімальної активності (пройти 100 метрів)
- головний біль, запаморочення
- шум у вухах
- безсоння і порушення концентрації уваги
- блідість шкіри ісклер, білі нігтьові пластини
- заїди в куточках рота, некрасиві нігті, шкіра, волосся
- болючість язика
- відчуття повзання мурашок по ногах і руках, постійно холодні руки і ноги
- зниження ваги
Симптомів зниженого гемоглобіну відомо понад 100 і всі вони дуже не специфічні, оскільки можуть бути і при десятці іншихзахворювань (щитовидної залози, нервової системи, органів дихання). Для діагностики анемії потрібно провести загальний аналіз крові!
Симптоми підвищеного рівня гемоглобіну в крові
- плетора — червоно-фіолетовий колір шкіри, особливо на обличчі
- ціаноз — синюшність шкіри на кінчику носа, вухах, пальцях рук і ніг
- головний біль і запаморочення
- порушення зору — від двоїння в очах до сліпоти (в результаті ускладнення — тромбозу артерій сітківки)
- тяжкість в правому або лівому підребер'ї при збільшенні печінки абоселезінки
- задишка
- свербіж шкіри, особливо після теплого душу
На відміну від анемії, поліглобулія зустрічається набагато рідше і, в своїй більшості, є симптомом.
Аналіз на гемоглобін проводять разом з наступними дослідженнями
- загальний аналіз крові — еритроцитарні індекси — , , число еритроцитів, , ретикулоцити, , і ,
- залізо сироватки крові
5 фактів про гемоглобін
- описувані в класичних підручниках симптоми анемії сьогодні легко маскуються макіяжем
- раніше анемію називали «бліда неміч» , що дуже чітко відображало картину захворювання
- дуже схожий на хлорофіл (зелений пігмент рослин), але замість заліза в ньому
- самий вивчений білок людського організму
- гемоглобін для малярійного плазмодія «їжа»
- — з'єднання гемоглобіну з глюкозою показує ступінь компенсації цукрового діабету
- — поява вільного гемоглобіну в сечі
- вже не застосовується
Встановити причину зниженого гемоглобіну допоможуть наступні лікарі:
- терапевт
- гінеколог — обстеження необхідно кожній жінці при недокрів'ї
- стоматолог
- ендокринолог — виключити захворювання щитовидної залози в першу чергу
- гастроентеролог — перевірити стан шлунково-кишкового тракту
Важкі випадки анемії і поліглобуліі діагностує лікує гематолог — фахівець із захворювань крові.
10 міфів про гемоглобін
1. Гемоглобін є тільки у людини.
Ні, гемоглобін знаходиться всередині еритроцитів у всіх хребетних.
2. Існують окремі норми гемоглобіну для кожного віку.
Норми гемоглобіну описані вище і діляться на дві групи — у дітей і дорослих. Норма гемоглобіну для жінки 25 років і 78 років одна і та ж — 120-160 г / л.
3. Підвищити гемоглобін можна народними засобами.
Можна, але не значно (до 5 г / л) і з великими зусиллями (за 3-5 місяців). Пропоновані «народні рецепти» з кульбаб, меленої гречки, залозистого вина, буряка та інших дарів природи нібито підвищують гемоглобін. А насправді поглиблюють анемію і погіршують стан. Чи потрібні Україні здатні випити відвару з кульбаби в добу? Може краще його замінити на 20 крапель якій міститься залізо препарату?
4. Ягоди і овочі червоного кольору (перець, томати, яблука, гранат, журавлина, вишня) підвищують гемоглобін.
Ні! Подібний «харчової фольклор» поширюють невігласи. Зв'язок між кольором продукту і вмістом у ньому заліза відсутня.
5. Підняти гемоглобін можна добавками з спіруліна.
Спирулина не містить ні заліза, ні вітаміну В12, ні фолієвої кислоти.
6. Норма гемоглобіну при вагітності більше 105 г / л.
Ні, нормальний гемоглобін при вагітності повинен перевищувати 110 г / л .
7 . Препарати заліза — це «хімія», вона погано впливає на організм.
Цукровий пісок і бульйон кубики теж «хімія». А кава? Препарати заліза роблять в фармацевтичних лабораторіях і ця «хімія» рятує життя, дає організму саме те, що йому необхідно.

8. Вегетаріанці страждають на анемію.
Вегетаріанство буває різним — від широкого (з яйцями, молоком і медом) до вузького (веганство, сироїдіння). Якщо харчування різноманітно, а фізична активність помірна або мала, то анемії не буде. Але, при тривалому, особливо строгому веганство вичерпаються запаси заліза, вітаміну В12 і з'явиться недокрів'я.
9. Сидячий спосіб життя є причиною анемії. Ось почну рухатися-бігати-плавати і гемоглобін нормалізується.
При анемії сам пацієнт уникає фізичної активності, оскільки вона йому не приємна — двоїться в очах, паморочиться голова, з'являється тяжкість в боці.
Заняття спортом при зниженому гемоглобіні небезпечно з- за ризику кисневого голодування серця і головного мозку. На початку нормалізувати гемоглобін і поступово розширювати фізичну активність, а не різко записуватися на курси тайського боксу.
10. Анемія може пройти сама по собі, без лікування.
Необхідною умовою нормалізації гемоглобіну і лікування від анемії є усунення причини, що викликала дану анемію.
Питання лікарю:
1. Як підвищити гемоглобін швидко?
Швидкий спосіб підвищення гемоглобіну в крові — переливання крові або внутрішньовенне введення препаратів заліза. Через 3-5-7 днів він підвищиться на 10-30 г / л.
2. Низький гемоглобін мене дістав! Допоможіть!
Перша допомога при зниженому гемоглобіні — визначити причину зниження . Якщо це банальна дієта (а точніше голодування), то лікуванням буде нормалізація харчування. При рясних менструаціях або маткових кровотечах можливе призначення протизаплідних препаратів (+ десяток варіантів в залежності від конкретної ситуації). Якщо причина зниженого гемоглобіну в патології шлунка або кишечника слід приймати залізо і фолієву кислоту у вигляді таблеток, колоти вітамін В12. Коли причиною низького гемоглобіну є захворювання кісткового мозку, наприклад, , то допоможе тільки переливання крові.
3. Яка дієта при анемії?
Особливою дієти при анемії немає. Звучить на перший погляд дивно. Але це так. Слід додати в раціон більше залізовмісних продуктів (червоне м'ясо) і збалансувати його за різноманітністю (на добу не менше 400 грам овочів і фруктів за винятком картоплі).
4. У мене гемоглобін 40 … 50 … 60 … 70 г / л і я відчуваю себе прекрасно. Може це не анемія?
На жаль, це анемія, але організм до неї добре адаптувався. Таку анемію теж потрібно лікувати. Будь-яке захворювання або фізичне навантаження можуть бути фатальними.
5. Якими імуномодуляторами можна підвищити гемоглобін?
Ніякими. Використання імуномодуляторів обмежена вузькими рамками імунодефіциту, але не патологією крові.
Еритроцити крові
Еритроцити або червоні клітини крові транспортують кисень від легенів до всіх органів і повертають назад (від тканин) вуглекислий газ.
Еритроцити — це
самі спеціалізовані клітини, єдина функція — дати тканинам кисень і забрати вуглекислий газ . Все в еритроциті пристосоване на забезпечення дихання кожної клітини.
«Зовнішній вигляд» еритроцита
В «анфас» еритроцит виглядає як гурток, а ось в профіль — вісімка. Така будова у вигляді двояковогнутого диска оптимально для руху в судинах і обміну кисню.
Товщина в самому товстому місці (по краях) 1,8-2,5 мкм, а "талія" — 0,8 мкм. При цьому площа 130 — 140 мікрон 2 , для збільшення контакту з клітинами і прискорення віддачі-взяття газів.
Будова еритроцита
- — основна «начинка» еритроцита, займають 95% (!) всього обсягу, гемоглобін здатний зв'язувати і віддавати кисень і окис вуглецю
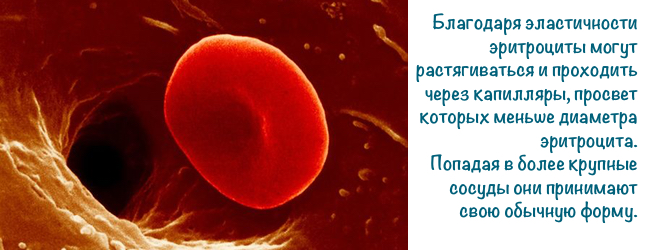
- оболонка — гнучка й еластична, дозволяє проходити через капіляри в 3 (!) Рази менші еритроцита
- особливі білки аглютиноген занурені у зовнішню оболонку, визначають групу крові (у I, II, III — є, а у IV — немає)
- ядро відсутнє — клітина ділиться вже не буде, ядро, як носій генетичної інформації не потрібно і буде тільки займати місце
Для повноцінного розвитку еритроцита необхідні:
- — для гемоглобіну
- і — для синтезу ДНК і ділення клітин в кістковому мозку
- набір ферментів
Дефіцит одного з перерахованих компонентів призведе до захворювання. Чи не буде заліза — , ферментів — і т.д.
Звідки з'являються еритроцити?
Еритроцити народжуються в червоному кістковому мозку із загальної для і стовбурової клітини крові . При дозріванні зменшуються в розмірах, втрачають ядро і органели, нагромаджує достатню кількість гемоглобіну .
Незрілий еритроцит називається , в ньому ще є залишки ядра, які згодом виштовхуються. У крові присутній незначне число ретикулоцитів (0,5-1%), але більш молодих попередників еритроцитів бути не повинно.
Від зародка до новонародженого
у ембріона перші еритроцити з'являються на 2-3 тижнях розвитку в ембріональному мішку в перших острівцях судин. А перше кровотворення починається з 6-го тижня в печінці . З 12-тижні починає функціонувати селезінка. Але, з настанням 20-го тижня вагітності функцію синтезу всіх клітин крові, в тому числі і еритроцитів, в тілі плода бере на себе червоний кістковий мозок.
У новонародженого кровотворення відбувається в усіх кістках тіла до 4-5 років, а потім поступово «переміщається» в великі трубчасті і плоскі кістки (стегнова, великогомілкова, плечова кістки, кістки таза, грудина і т.д.).
Регулятори синтезу еритроцитів
в нирках знаходяться специфічні клітини, що реагують на парціальний тиск кисню в крові. Вони і виробляють гормон — стимулятор ділення і дозрівання виключно еритроцитів. Він же прискорює вихід незрілих ретикулоцитів в кров'яне русло.
Чоловічий статевий гормон стимулює утворення еритропоетину, а естрогени () — знижують. Тому у чоловіків еритроцитів більше, а у жінок менше, навіть при однаковій масі тіла та обсязі крові.
Як помирають еритроцити?
Вийшовши з кісткового мозку зрілий еритроцит безперервно працює 110-120 днів і поступово витрачає заданий (у вигляді ферментів) потенціал . Їх стає все менше. Нагромаджуються вільні радикали, знижується здатність деформуватися — розтягуватися і стискатися.
Ось такий пошарпаний еритроцит захоплюють спеціальні клітини — макрофаги ( «клітини-пожирачі») в селезінці, менше в печінці і червоному кістковому мозку.
Руйнування еритроцитів відбувається постійно і називається — гемоліз . Вивільнилися гемоглобін розпадається на гем і Глобино. Глобине — білок, повертається в червоний кістковий мозок і служить матеріалом для побудови нових еритроцитів, а з гема відділяється залізо (також повторно використовується) і непрямий .
Кількість еритроцитів в крові
Число еритроцитів у крові у дорослого, здорової людини щодо постійно і змінюється значно. Підвищення називається еритроцитоз або , а зниження — еритроцитопенія або анемія .
Якщо знижено кількість еритроцитів, але гемоглобін в нормі — тоді це еритроцитопенія , а якщо мало і гемоглобіну та еритроцитів — це анемія . Про читайте за посиланням.
Кількість еритроцитів може незначно коливатися протягом дня і залежить від віку, статі, умов роботи, наявності шкідливих звичок, хронічних захворювань .
Якщо число еритроцитів знизиться нижче 4,2 мільйона в мм 3 у чоловіки або нижче 3,5 млн. у жінки — слід шукати причину і здавати аналізи. Так, саме аналізи, адже інструментальні методи діагностики, такі як УЗД, рентген і фіброскопія не грають великої ролі в діагностиці причин анемії.
У новонароджених еритроцитів багато, аж 6-7 мільйонів в мм 3 , але в перші 14 днів життя швидко знижуються. відрізняється від дорослого.
Норма еритроцитів в крові у дорослих
- чоловік — 4,3 — 5,3 x 10 12 / л, в середньому 5,5 мільйона в мм 3
- жінка — 3,8 — 4,8 x 10 12 / л, в середньому 4,8 мільйона в мм 3
- новонароджені 1-7 днів — 3,9-5,9
- 1-2 тижні — 3,6-6,2
- 2-4 тижні — 3,2-5, 8
- 1-6 місяців — 2,9-4,9
- 6 місяців — 2 роки — 3,7-5,3
- 2-6 років — 3,9-5,3
- 6-12 років — 4,0-5,2
- 12-15 років — 4,1-5,3
Норми і дорослих можуть незначно відрізняться в різних лабораторіях і посібниках. Так, деякі автори вказують норму еритроцитів у чоловіків на верхній межі до 5,5, а у жінок на нижній — від 3,5 тис. Але, перевищення або зниження завжди розшифровують в комплексі з іншими показниками крові, особливо еритроцитарними індексами.
Про читайте за посиланням.
Особливості аналізу крові на еритроцити
Сучасні лабораторії оцінюють число еритроцитів в одночасно з іншими показниками загального аналізу крові, а виконує його . Він являє собою автомат в який подаються пробірки з , в тоненький капіляр береться зразок і просвічується лазером. Програма обробляє дані і видає результат на комп'ютері. Основна перевага такого способу — швидкість (сотні результатів на годину) і надійність (немає людського фактора).
Другий метод передбачає підрахунок еритроцитів під мікроскопом . Його проводять тільки при незадовільних результатах дослідження на геманалізатор або за запитом лікуючого лікаря.

Якщо перші дві методики визначали кількість еритроцитів, то дослідження мазка крові "розповість", а точніше "покаже" форму і навіть функцію. Тут автоматизації немає, все робить лаборант — від фарбування до запису результатів.
Еритроцитарні індекси
Еритроцитарні індекси — розрахункові показники, вказують розміри і кількість гемоглобіну. До них відносяться:
- — розмір клітини, найважливіший еритроцитарний параметр, природою задумано так, що діаметр еритроцита становить 80-97 фл (фемтолітров), більше або менше — вже патологія,
- разом
— застаріле дослідження. Не використовується.
Форма еритроцитів
Здоровий еритроцит — це цілий диск. Якщо його оболонка має неправильну форму — вигнутості-опуклості — то говорять про Пойкилоцитоз , що дослівно перекладається з грецької як «строкаті клітини». Пойкилоцитоз характерний для цілого ряду хвороб — В12 і фолиеводефицитная анемія, , залізодефіцитна анемія та інші вроджені анемії.
Розмір еритроцитів
Нормальний еритроцит має досить стабільний розмір — від 6,8 до 7,8 мікрон, в такому випадку їх називають нормоцити (норма + цітос — клітина). Маленький еритроцит іменується мікроцітов , а великий — макроцітамі . Коли мікро- або макроцитів багато, то в ув'язненні буде написано "мікроцитоз" або "макроцитоз".
микроцитоза буває при залізодефіцитної анемії і . Макроцитоз — при В 12-і фолієводефіцитної анемії, .
Причини підвищення еритроцитів в крові
Стан, коли в крові підвищений число еритроцитів називається еритроцитозом або полицитемией .
Еритроцити підвищуються при фізіологічних станах :
- андрогени і переливання крові в якості допінгу
- прийом препаратів еритропоетину
- перебування в гірській місцевості
Підвищення еритроцитів при захворюваннях
- — специфічна пухлина, «сидить» в червоному кістковому мозку, виробляє велику кількість еритроцитів
- , емфізема, , кавернозні гемангіоми, артеріовенозні свищі
- пороки серця — стеноз легеневої артерії, незарощення овального отвору, незарощення боталлова протоки, тетрада Фалло, важка хронічна серцева недостатність
- синдром Кушинга, , деякі
- хвороби нирок з підвищенням виділення еритропоетину — , гипернефрома,
- — відсутній орган-кладовище еритроцитів, тому вони і живуть довше
Причини зниження еритроцитів в крові
зниження еритроцитів в крові називається еритроцитопенія , одночасне зниження рівня гемоглобіну — це анемія .
Чи не кожна анемія супроводжується зниженням числа еритроцитів в одиниці об'єму крові!
- через 24 години після гострої кровепотері — при травмах, операціях
- хронічні кровотечі — , з шлунково-кишкового тракту (від порожнини рота до прямої кишки — або шлунка, , пухлина товстого кишечника, , поліпоз кишечника), сечового міхура (при або метастазах), кровотечі з носа і інші, постійно втрачається незначна частина крові і незаповнюється в достатній мірі
- знижене , вітаміну У 12 та фолієвої кислоти — фундаментальних складових еритроцитів, не завжди дефіцит викликаний розладами харчування, але може бути і наслідком наявності хронічних захворювань кишечника, коли речовина надходить, але не всмоктується
- хронічні захворювання,
- деякі види гемолітичних анемій , наприклад,аутоімунна гемолітична анемія
- після опромінення, наприклад, при радіотерапії пухлин
- пошкодження кісткового мозку при отруєннях, після хіміотерапії, важких інфекцій, прийому лікарських препаратів
- — пухлина з лейкоцитів кісткового мозку
- — пухлина з лімфоцитів
- мієлодиспластичний синдром
- пухлини, метастази в кістковий мозок і
Де досліджують еритроцити?
- кров
- сеча — в нормі у чоловіків в ранковій порції сечі до 3 еритроцитів в полі зору, у жінок — до 5
- кал () — в нормі відсутні, їх наявність вказує на кровотечу в товстій або прямій кишці
- спинно-мозкова рідина — з'являються при , травмі і субарахноїдальний крововилив
- — поодинокі, велика кількість еритроцитів в мокроті буває при кровотечі при ,
Основний стимул до виділення еритропоетину і підвищенню числа еритроцитів — зниження парціального тиску кисню в артеріальній крові.
10 фактів про еритроцити
- в 1 літрі крові знаходиться 120-180 грам гемоглобіну, а 1 грам гемоглобіну пов'язує 1,34 мл кисню
- при середньому обсязі крові в тілі 5 л, кількість еритроцитів близько 25 x 10 12 / л
- зрілий еритроцит не може поповнити в самому собі запаси гемоглобіну
- за секунду в червоному кістковому мозку утворюється 2,4 млн клітин і стільки ж гине в селезінці
- кровотворення в кістковому мозку може прискориться в 5-7 разів
- кожна четверта клітинка тіла — еритроцит
- в еритроциті в 2-3 рази більше
- під час число еритроцитів підвищується на 20%, а плазми на 40%
- єдине джерело енергії для еритроцита —

Аналізи еритроцитів
Крім кількості існую ще такі анал Ізи, що оцінюють еритроцити:
- гемоглобін
ретикулоцити - вітамін В12
- фолієва кислота
- залізо сироватки крові
- еритропоетин
- (читайте нижче)
- групи крові і резус фактор (читайте нижче)
- піруваткіназа еритроцитів
- глюкозо-6-фосфатдегідрогенази еритроцитів
Ск Орост осідання еритроцитів
Швидкість осідання еритроцитів або скорочено ШОЕ — показник швидкості розділення крові в тоненькому капілярі на 2 шари: плазму і еритроцити. Не дивлячись не своє назва має відношення не до еритроцитів як таким, а до запалення. ШОЕ — неспецифічний показник інфекції і пошкодження тканини.
Групи крові
на оболонці еритроцита перебуває кілька десятків специфічних білкових антен, на медичному мовою вони називаються антигени . Найсильніші серед них — А та В .
У плазмі (рідкої частини крові) вільно плавати не прикріплені до клітин аналогічні білки — аглютинінів — альфа та бета .
При зустрічі А + альфа або В + бета еритроцити зруйнуються (відбудеться гемоліз).
Природою налаштоване так, що можна успадкувати аглютинінів або аглютиноген тільки одного виду і так, щоб вони не були однаковими. Так всіх людей розділили на 4 групи :
- Про — в плазмі є тільки альфа і бета аглютинінів, аглютиноген відсутні ( I група крові )
- А — на еритроциті сидить білок а, а в плазмі бета ( II група )
- в — присутній на еритроциті аглютиноген в, в плазмі альфа ( III група )
- АВ — до еритроцитів прикріплені білки Аі В, аглютинінів немає ( IV група )
Перед переливанням крові, плазми, пересадкою органів необхідно переконатися в збігу груп крові, якщо ж перелити неправильну групу — розвинеться гемолітична анемія з букетом симптомів, аж до летального результату.
Існують і інші системи груп крові. Не менш відома резус, вперше виявлена у макакк групи резус. У Європі 85% населення резус-позитивні, а 15% — негативні.
Лейкоцити в крові
Лейкоцити — це клітини крові, діляться на 5 підвидів, кожен з яких виконує свою специфічну функцію.
Синоніми: білі клітини крові, біла кров, leukocytes, white blood cells, WBC.
Лейкоцити — це
група клітин , відповідає за стійкість організму до бактерій, вірусів і паразитів. Народжуються в червоному кістковому мозку із загальної для всіх клітин крові стовбурової клітини . Для того щоб повною мірою виконати свою місію проходять серію перетворень, змінюються як будова так і функція.
Білі клітини крові здатні боротися не тільки з інфекціями, але і кожної чужої для тіла частинкою — пухлинної кліткою, пересадженим органом.
при нанесенні крапельки фарби всередині шкіри окружаются моноцитами, а при лейкоцити виділяють особливі речовини, які і призводять до симптомів — набряку, свербіння, почервоніння.
Крім крові, лейкоцити можна знайти у всіх рідинах тіла — в сечі, спинно-мозкової і плевральної рідини, в калі і шлунковому соку. У нормі вони там присутні в мінімальних кількостях, наприклад, нормальним для аналізу сечі вважається до 4-6 лейкоцитів у полі зору, в лікворі — до 8 лімфоцитів. Підвищення лейкоцитів в будь-якої рідини тіла — завжди підозрюється запалення!
Види лейкоцитів
Як було вище сказано, лейкоцит — це збірна назва для декількох клітин, які, на відміну від , безбарвні (тому й називають «білими клітинами крові»).
Принципова відмінність лейкоцита — присутній ядро і великі розміри.
Види лейкоцитів відрізняються між собою розмірами, формою ядра, розвитком, специфічністю функцію. Але, у всіх є спільна риса — наявність ядра.Не дивлячись на те, що прародителька у лейкоцитів загальна, розміри клітин відрізняються, так моноцит в 5 разів більше лимфоцита.
Лейкоцити ділять на дві групи :
- гранулоцити
- агранулоціти
У гранулоцитів — нейтрофілів, і — ядро неправильної форми, розділене на сегменти (від 2 до 7). Чим старше гранулоціт, тим більше в сегментів.
Агранулоціти — лімфоцити і — мають одне, округло-овальне ядро.
Функції лейкоцитів
Клітини білої крові покликані захищати нас від інфекцій , грають одну з головних ролей в імунній відповіді — здатності боротися (і перемагати) хвороботворні мікроорганізми, ракові клітини, чужорідні частинки . Проникаючи всередину всіх (!) Тканин, вони не залишають без нагляду ні один орган.
Наприклад, базофил всі свої «обов'язки» виконує тільки поза кровоносноїрусла, тільки в органах.
Запалення завжди відбувається за участю лейкоцита . Якщо лейкоцитам вдається швидко видалити запальний осередок — настає одужання, якщо тільки відмежувати — розвивається абсцес (, , , , ). Розлите гнійне запалення вказує на нездатність лейкоцитів побороти інфекцію, вона поширюється на сусідні тканини (флегмона середостіння, заочеревинного простору).
Які ще є функції у лейкоцитів?
- поглинають і перетравлюють «ворога»
- виділяють токсичні речовини, що знищують «іншу» клітку (свою або чужу)
- блокують хвороботворного збудника всередині лейкоцита ( поглинаються нейтрофілами, але не перетравлюються — це типовий мікроскопічний симптом )
- беруть участь в зупинцікровотечі () — в базофилах містяться чинники агрегації
- прискорюють загоєння ран і відновлюють їх цілісність
кількість лейкоцитів в крові
Лейкоцити постійно присутні в крові, але їх кількістьпіддається коливанням. 1 мм 3 (1 мікролітр) крові здорової людини містить від 4 до 10 тисяч лейкоцитів.
Норма лейкоцитів в крові (WBC) — 4-10 * 10 9 / л.
Все разом узяті лейкоцити займають 1% загального обсягу крові, в той час як еритроцити — близько 45%.
Фактори, що впливають на кількість лейкоцитів в крові:
- вік — у новонароджених в 2 рази більше, ніж у дорослих
- час доби — вранці менше
- фізична активність — лейкоцити підвищуються після будь-яких вправ (йога, бокс, фітнес, біг)
- після прийому їжі уровет зростає
- під час спеки число лейкоцитів підвищено, як за рахунок концентруваннякрові (втрата води з потом) і як реакція на стрес (для організму будь-який стрес асоціюватися з напругою імунітету)
- при менструальних кровотечах спостерігається незначне підвищення
- при кисневому голодуванні лейкоцити в крові підвищуються
Пол — НЕ впливає на кількість лейкоцитів, норми для чоловіків і жінок — однакові.
Лейкоцитарна формула
Оскільки лейкоцити різноманітні, то і визначають кількість кожного виду окремо. Вважають під мікроскопом 100 клітин, а отриманий результат виражають у відсотках (%). Отже, процентне співвідношення окремих видів лейкоцитів в крові називається лейкоцитарною формулою .
Кількісні взаємини між видами лейкоцитів відносно стабільні, тому зрушення в ту чи іншу сторону в свідчить про хвороби, навіть якщо загальна кількість лейкоцитів в нормі.
Класична ситуація: підвищення температури тіла, озноб і пітливість.
Питання: чим лікувати? Чи потрібно залишитися вдома, щоб не заразити колег і людей поруч?
Відповідь: провести з лейкоцитарною формулою. Якщо в лейкоцитарній формулі більше нейтрофілів — це бактеріальна інфекція, лікуємо антибіотиками, небезпека для оточуючих не висока. Якщо переважають лімфоцити — призначаються противірусні препарати і домашній карантин.
Поява лейкоцитів
Постійне освіту лейкоцитів або лейкопоез — обов'язкова умова життєдіяльності.
Матір всіх видів лейкоцитів — стовбурова клітина крові червоного кісткового мозку. Здатна перетворитися в загальну клітку-попередницю лімфопоезу даючи початок Т- і В-лімфоцитів або в загальну клітку попередницю міелопоза — « прабабусю »для лейкоцитів, еритроцитів і тромбоцитів.
При впливі на загальну клітку попередницю міелопоза стимуляторів вона перетворюється в мієлобласти , з якого формуються нейтрофіли, еозинофіли, базофіли і моноцити.
При дозріванні, попередники лейкоцитів проходять цілий ряд змін, заточуючи себе під головну функцію — боротьбу з вірусом або бактерією, роботу в судинах або тканинах і т.д.
Для нейтрофілів , еозинофілів та базофілів процес дорослішання починається і закінчується в кістковому мозку, тому їх незрілі форми в крові відсутні. Моноцити направляються інші органи — селезінку, печінку, кістки та ін., Де трансформуються в макрофаги і дендроціти — ще більш типізовані клітини. А ось лімфоцити дозрівають в селезінці, лімфатичних вузлах і тимусі.
Аналіз на лейкоцити призначається:
- при кожному профілактичному обстеженні (при плануванні вагітності, перед вакцинацією, дітям у віці 1 року, перед операцією і т.д.)
- при всіх захворюваннях, входить в
- в разі загострення будь-якого хронічного захворювання — при , , ,
- при гострого болю в животі, нічної пітливості, зниження маси тіла, ускладнене дихання, ,
з лейкоцитарною формулою виконувати обов'язково при наступних симптомах:
- підвищення температури тіла — особливо тривале і незначне до 38С
- озноб
- збільшення лімфатичних вузлів, тяжкість в правому або лівому підребер'ї
- пітливість вночі з необхідністю переодягання
- зниження ваги
Норма кількості лейкоцитів в крові у дітей,* 10 9 / л
- новонароджені в першу добу — 9-34
- діти до 1 року — 6-14
- діти від 2 до 12 років — 4-12
- діти від 13 до 18 років — 4-10,5
Детальніше про нормах числа лейкоцитів в крові у дітей читайте .
Що впливає на кількість лейкоцитів в крові?
- підвищують кількість лейкоцитів: стероїдні препарати
- знижують: деякі антибіотики, сульфоніламіди, барбітурати, діуретики, хіміотерапевтичні засоби, цитостатики
Причини підвищення лейкоцитів у крові — лейкоцитоз
1. інфекційні захворювання — ступінь підвищення залежить від тяжкості хвороби (чим важче, тим вище), загального стану організму (хороша реакція імунітету — підвищення значне, погана — мале), наявності ускладнень
- бактеріальні інфекції — практично кожна бактеріальна інфекція супроводжується лейкоцитозом — ангіна, , , , , , (всі захворювання закінчуються на ит )
- вірусні — , , ,
- грибкові — пневмоцистна пневмонія, , актиномікоз
- паразитарні — , цистицеркоз,
2. хвороби крові — лейкози, , гемолітична анемія, гостра постгеморагічна анемія, .
Для деяких видів лейкозів підвищені лейкоцити в крові — перший і єдиний симптом.
Читайте про діагностику анемії в статті « ».
3. пухлинні захворювання — некроз тканин пухлини, , в пізніх стадіях
4. алергічні захворювання — сінна лихоманка, набряк Квінке
5. ревматичні захворювання — ,
також буває при травмах, опіках, , отруєнні чадним газом, епілепсії.
Як варіант норми підвищені лейкоцити в крові наступає через і після , в час . Про розшифровку загального аналізу крові при вагітності читайте .
Причини зниження лейкоцитів у крові — лейкопенія
1. інфекційні захворювання при яких імунітет знижений
- вірусні інфекції — , , пситтакоз (орнітоз), , японська річкова лихоманка (цуцугамуши),
- бактеріальні інфекції, що пригнічують захисні реакції — черевний тиф і паратифи, туляремія, поворотний тиф, міліарний , септицемія в пізніх стадіях
- гистоплазмоз
- малярія
2. хвороби крові — лейкози, агранулоцитоз, В12 і фолієвої-дефіцитна анемія, апластична анемія
Розшифровувати результат аналізу крові та оцінювати кількість лейкоцитів в крові потрібно з урахуванням симптомів захворювання, результатів попередніх і поточних досліджень, оскільки підвищення і зниження рівня лейкоцитів може бути при величезному спектрі захворювань.
Глюкоза в крові
Глюкоза — простий цукор, при підвищенні або зниженні його рівня в крові виникають серйозні порушення, від втрати свідомості до коми і смерті.
Синоніми: D-глюкоза, D-glukosa, Glc.
Глюкоза — це
вуглевод, основне джерело енергії для всіх клітин в тілі, а для головного мозку і — єдиний.
Термінологія стосується глюкози:
Гликемия — рівень глюкози в крові.
Гіпер гликемия (гіпер- багато) — підвищений рівень глюкози у крові, потенційно небезпечний для життя, розвивається при цукровому діабеті і діабетичних комах.
Гипо гликемия (гіпо — мало) — знижений рівень глюкози в крові — гострий стан, може привести до смерті протягом 15-20 хвилин.
Глюкозурія — наявність глюкози в сечі, в нормі її в сечі немає.

У крові знаходиться плюс-мінус постійне кількість глюкози, достатню для забезпечення базової потреби організму. Але, після солодкої їжі, стресу — її рівень тимчасово підвищується.
Гормон підшлункової залози — інсулін — єдиний в тілі гормон здатний доставити глюкозу всередину клітини і знизити її рівень в крові.
Якщо глюкоза не споживається, то вона складується про запас у формі глікогену (в печінці і м'язової тканини) і через тригліцериди — в жировій тканині. При необхідності — вивільняється з даних депо.
Гормони, що підвищують рівень глюкози в крові:
- глюкагон
- кортизол
- АКТГ
- СТГ
- інсуліноподібний фактор росту
Аналіз на глюкозу в крові призначається
- при будь-якому профілактичномуогляді
- в комплексі з біохімічним аналізом крові
- при симптомах підвищеного рівня глюкози в крові (читайте нижче)
- всім старше 40 років 1 раз за 2 роки
- при підвищеному ризик захворювання на цукровий діабет — наявність цукрового діабету у одного з прямих родичів, народження плода з високою масою тіла (понад 4, 5 кг), цукровий діабет під час вагітності, ожиріння (особливо з відкладеннямжиру в області живота)
- контроль успішності лікування цукрового діабету
- захворювання судин і серця — інфаркт міокарда або інсульт
- оцінка обміну глюкози під час вагітності, при захворюваннях печінки, підшлункової залози
- підвищення рівня жирів в ліпідограму
- синдром полікістозних яєчників
- після епізоду втрати свідомості
- госпіталізація до лікарні (в приймальномувідділенні)
- у новонароджених
Способи дослідження глюкози в крові
- натще — не менше 8 годин без їжі, тільки на воді
- випадкове дослідження крові на глюкозу — в будь-який час доби, без урахування прийому їжі
- рівень глюкози на 120 хвилині глюкозо-толерантного тесту з 75 грамами глюкози
Дослідження глікемії за допомогою експрес-тестівзастосовується тільки для самоконтролю лікування цукрового діабету.
Норма глюкози в крові
- 3,9-5,5 ммоль / л
- на 120-й хвилині ОГТТ — менше 7,8 ммоль / л при нормальній глікемії натще
Норма глюкози у венозній крові визначена міжнародними стандартами, тому єдина для всіх лабораторій. У бланку лабораторного дослідження вона написана в графі — референсні значення або норма.
Розшифровка результату аналізу крові на глюкозу
Одноразове дослідження глікемії натще з результатом нижче 5,6 ммоль / л при супутніх факторах ризику цукрового діабету (ожиріння, подагра, обвід талії більше 88 см, захворювання серця) не дозволяє повністю виключити наявність цукрового діабету і вимагає проведення ОГТТ — орального глюкозо-толерантного тесту.
Якщо ж глюкоза в крові натщесерце більше 7 ммоль / л — діагноз цукрового діабету підтверджений.
При глікемії в межах 5,6-6,9 ммоль / л ставлять діагноз преддиабета (читайте нижче) і проводять ОГТТ.
Для діагностики СД необхідні як мінімум два дослідження рівня глюкози натще .
Симптоми зниженого рівня глюкози в крові
Всі описані нижче симптоми розвиваються досить швидко — від декількох хвилин до півгодини.
- головний біль
- різка пітливість
- тремор
- відчуття повзання мурашок по всьому тілу
- нудота і блювота
- раптова втома без очевидних причин
- дратівливість і збудженість
- запаморочення
- втрата свідомості
- у дітей — плаксивість, зміна настрою
Причини зниження глюкози в крові
- пухлина з клітин, що виробляють інсулін — инсулинома
- великіпухлини поза підшлункової залози, які споживають багато глюкози — пухлинна тканина енергетично затратна і забирає з крові практично всю глюкозу
- захворювання ендокринних залоз зі зниженням контраінсулярних гормонів — СТГ, АКТГ, ТТГ, кортизолу, Т4 і Т3
- патологія печінки — печінку втрачає здатність синтезувати запаси глюкози у вигляді глікогену — важкі вірусні гепатити, серцева недостатність із застоєм крові в печінці, цироз
- хронічнаниркова недостатність — знижується синтез глюкози в нирках і одночасно падає здатність нирок виводити інсулін з кровообігу
- аутоімунні хвороби — синтез антитіл проти інсуліну або інсулінового рецептора, а гіпоглікемія з'являється в результаті періодичного вивільнення їх із зайнятих місць — різко підвищується доступність інсуліну клітці і падає рівень глюкози в крові, часто разом з іншими аутоімунними захворюваннями — хвороба Базедова-Грейвса, системний червоний вовчак, ревматоїдний артрит
- порушення функції ферментів, які беруть участь в обміні глюкози
- дефіцит поживних речовин — мальнутріція, анорексія, голод, кахексія, голодування
- важкі фізичні навантаження
- важкі інфекційні захворювання
- шок
- гіпоглікемія після їжі — після хірургічних операцій на шлунку, ранні стадії цукрового діабету (пізніше підвищення інсуліну в крові після їжі), функціональна постпрандіальна гіпоглікемія
- индуцированная лейцином гіпоглікемія — лейцин (амінокислота) стимулює секрецію інсуліну
- препарати, що знижують рівень глюкози в крові, саліцилати, пропранолол, алкоголь (переважно натщесерце, блокується синтез глюкози в тілі)
Причини зниження глюкози у дітей
- гіпоглікемія у новонароджених — тимчасове зниження рівня глюкози у новонароджених при передчасних пологах, при цукровому діабеті у матері, після переохолодження
- у немовлят — вроджені порушення обміну глюкози — глікогенози, вроджена непереностімость фруктози, дефіцит ферментів
- непереносимість лактози (молочногоцукру), сахарози, крохмалю
- вроджені метаболічні захворювання
- підвищене споживання глюкози — лихоманка, великі пухлини
Симптоми підвищеного рівня глюкози (перші симптоми цукрового діабету)
- спрага
- рясне пиття
- часте сечовипускання, в тому числі і вночі
- схуднення принормальному апетиті
- втома і слабкість, знижена працездатність
- зниження гостроти зору
- відчуття повзання мурашок в ногах, періодичне оніміння рук і ніг
- або
- часті інфекції сечівника
- кандидоз статевих органів
- запальні захворювання шкіри і слизових оболонок(Парадонтоз)
- порушення потенції і ерекції
- загострення захворювань серця і судин — стенокардії , атеросклерозу
Першим симптомом цукрового діабету може бути і кома — гіпоглікемічна, кетоацидотическая і гіперосмолярна.
Причини підвищення рівня глюкози в крові
- цукровий діабет 1-го типу — інсулінозалежний, підшлункова залоза перестає виробляти інсулін при аутоімунному запальному процесі, руйнуються бета-клітини
- цукровий діабет 2-го типу — інсулінонезалежний, інсуліну в крові більше ніж в нормі, але порушено споживання глюкози вВнаслідок нечутливості тканин до інсуліну, поступово вичерпуються сили у клітин підшлункової залози і цукровий діабет 2-го типу стає інсулінозалежний
- MODY- і LADA -діабет
- цукровий діабет при вагітності — знижена толерантність глюкозі, винен плацентарний лактоген (гормон плаценти), під час вагітності може проявиться цукровий діабет як 1-го так і 2-го типів
- захворювання залоз внутрішньої секреції — гіпофіза, щитовидної залози,наднирників, яєчників
Глюкоза і цукровий діабет
Цукровий діабет — захворювання обміну речовин, основний симптом якого — підвищений рівень глюкози в крові при абсолютному або відносному дефіциті інсуліну .
Класифікація цукрового діабету
- цукровий діабет 1-го типу (ЦД-1) — обумовлений наявністю антитіл до клітинам, який виробляє інсуліну в підшлунковій залозі, іноді причину встановити неможливо
- цукровий діабет 2-го типу (ЦД-2) — при достатній виробленні інсуліну, тканини на нього реагують гірше і длязниження рівня глюкози необхідно все більше інсуліну, що призводить до вичерпання резервів бета-клітин Лангерганса
- цукровий діабет LADA — латентний аутоімунний діабет у дорослих, аналогічний СД-1, але протягом легке і доброякісне
- моногенний діабет MODY — схожий на СД-2, але з'являється в дитячому і підлітковому віці, обумовлений наявністю специфічних мутацій
при хронічних захворюваннях підшлункової залози — хронічний панкреатит, кіста і рак підшлункової залози - після трансплантації кісткового мозку, печінки або нирок
- цукровий діабет вагітних
Преддіабет — стан, коли рівні глюкози в крові нижче, ніж критерії цукровогодіабету, але вище норми.
Види преддиабета
- підвищена глікемія натще
- порушена толерантність до глюкози

Діагноз діабету заснований саме на рівні глюкози в крові . Наявність будь-яких симптомів не обов'язково, з цього їх відсутність не виключає діагноз діабету.
Діагностика цукрового діабету
- симптоми цукрового діабету + глікемія на голодний шлунок більше 11 ммоль / л
- гликемия натще більше 7,0 ммоль / л
- глюкоза в крові на 120-й хвилині тесту з навантаженням глюкозою — більш 11,1 ммоль / л
Для розрізнення цукрового діабету 1-го і 2-го типів застосовують такі аналізи
- антитіла до декарбоксилази глутамовой кислоти anti-GAD
- антитіла до тірозінфосфатазе IA-2 anti-IA2
- антитіла до інсуліну IAA
- С-пептид
- інсулін
При лікуванні цукрового діабету основна мета- Нормалізація або максимальне наближення до норми рівня глюкози в крові. Додатково проводиться профілактика гострих і хронічних ускладнень діабету і лікування супутніх захворювань.
Успішність лікування цукрового діабету за рівнем глюкози в крові
| ідеально | допустимо | погано | |
гликемия на голодний шлунок, ммоль / л
|
4-6,0 |
6,0 -7,0 |
більше 7 |
гликемия через 1-2 години після їжі, ммоль / л
|
5-7,5 |
7,5-9,0 |
більше 9,0 |
глікірованний ,ммоль / моль
|
до 45 |
45-53 |
більше 53 |
Аналіз крові на глюкозу під час вагітності
Під час вагітності рівень глюкози контролюють всім жінкам незалежно від віку, перенесених захворювань і супутньої патології.
У першому триместрі вагітності проводять аналіз глюкози в крові натщесерце, в нормі результат не повинен перевищувати 5,1 ммоль / л . Якщо при повторних дослідженнях (2 дні поспіль) глікемія натщесерце перевищує 5,1 ммоль / л — діагноз гестаційного цукрового діабету (цукрового діабету вагітних) — підтверджено.
У другому триместрі вагітності (23-27 тижні) проводять ОГТТ з трьома крапками контролю глікемії:
- натще — якщо до 5,1 ммоль / л подають расствор глюкози з лимонним соком
- на 60-й хвилині — в нормі до 10 ммоль / л
- на 120-й хвилині — в нормі до 8,5 ммоль / л
Якщо на 2-й або 3-ї точках контролю гликемия буде вище — діагноз цукрового діабету вагітних підтверджено.
Аналіз глюкози в крові проводять разом з наступними дослідженнями
- загальний аналіз крові та лейкоцитарна формула
- загальний аналіз сечі
- біохімічний аналіз крові — печінкові проби (загальний білірубін, АСТ, АЛТ, ГГТ, лужна фосфатаза), ниркові проби (креатинін,сечовина, сечова кислота)
- мікроальбумін в сечі
- глікірованний гемоглобін
- ліпідограмма — загальний холестерин, тригліцериди , ліпопротеїни низької щільності, ліпопротеїни високої щільності, коефіцієнт атерогенності
- мікроеллементи — натрій, калій, кальцій, фосфор, магній
- С-пептид
- кетонові тіла в крові і в сечі
- інсулін
- лактат
- АКТГ, кортизол
- амілаза в крові і в сечі
Білки плазми крові
До білкам плазми крові в нормі відносяться:
— альбумін,
— глобуліни,
— фібриноген.
Це прості білки — протеїни, які розрізняються між собою за молекулярною масою, фізико-хімічними властивостями і біологічною ролі. Сумарна кількість білків плазми становить таке поняття як загальний білок крові .
У дорослого здорової людини ця величина коливається в межах 67-87 г / л, причому на частку альбумінів доводиться 45-55 г / л, глобулінів 20-30 г / л, фібриногену 2-4 г / л. У лабораторній практиці частіше доводиться оперувати таким поняттям як загальний білок сироватки крові. Так як сироватка крові — це плазма крові, позбавлена фібриногену, то загальний білок сироватки буде містити на 2-4 г / л білка нижче, ніж загальний білок крові (плазми).
Концентрація загального білка може швидко змінюватися. Вже через 30 хвилин в положенні стоячи після тривалого лежання вона може збільшитися на 10-20%, після венепункції може змінитися протягом декількох хвилин. Це пов'язано з перерозподілом рідини між внутрішньосудинним і міжклітинних просторами. На концентрацію білків в плазмі впливають також цілий ряд факторів — вік, стать, фізичне навантаження, харчування, ліки, патологічні фактори, методичні чинники отримання крові і лабораторного дослідження.
Залежно від методу дослідження білків крові можна отримати від 5 до 100 білкових фракцій. Традиційним, уніфікованим методом поділу білків сироватки крові є метод електрофорезу на папері, ацетатцеллюлозе. Цим методом отримують 5 білкових фракцій: альбуміни — гомогенна фракція, і глобуліни — гетерогенна фракція, що складається з альфа-1-, альфа-2-, бета- і гамма-глобулінів. Інші методи, що дозволяють отримати більшу кількість білкових фракцій, в клінічній практиці не застосовуються через відсутність клінічних даних для достовірної інтерпретації отриманих результатів.
Взагалі, в плазмі крові людини ідентифіковано більш 200 білків . Концентрації окремих білків в плазмі різні. З хімічної точки зору більшість білків плазми є гликопротеидами — пов'язані з вуглеводами. Виняток становить альбумін, він не глікозильований. Ізоелектрична точка більшості білків плазми знаходиться в діапазоні кислих значень рН.
У клінічній біохімії практикується класифікація білків плазми в залежності від їх функціонального призначення. Наприклад:
— транспортні білки (альбумін, трансферин, тироксинзв'язуючого білок),
— білки гострої фази (С-реактивний білок, білок S-100, фібриноген) ,
— комплемент (С3, С4),
— фактори згортання (протромбін, фактор VIII , фібриноген і т. д),
— ферменти (амілаза, ренін тощо.),
— інгібітори протеїназ (?1-антитрипсин, антитромбін III),
— білкові гормони (інсулін, глюкагон, вазопресин),
— імуноглобуліни (IgG, IgM, IgA, IgD, IgE),
— білки, що підтримують онкотичноготиск (всі білки, особливо альбумін),
— білки, що підтримують буферну ємність крові (всі білки).
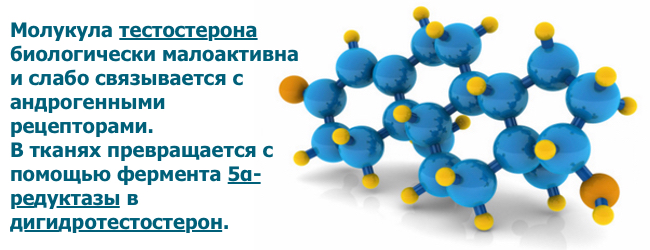
Тестостерон
Тестостерон — основний чоловічий статевий гормон.
Синоніми: TSTR, testosteron.
Тестостерон — це
найбільш сильний андроген і найважливіший натуральний анаболічний гормон у чоловіків і жінок. Походить від дельта-5-прегненолона і прогестерону, не менш важливі проміжні продукти синтезу тестостерону — дегідроепіндростерон і андростендіон. У чоловіків тестостерон синтезується в клітинах Лейдіга в яєчках і корі надниркових залоз, у жінок — в надниркових і яєчниках.
Синтез тестостерону регулює лютеїнізуючого гормону гіпофіза в головному мозку.
У крові циркулює в зв'язаній з білками формі — з глобуліном, що зв'язує статеві гормони і тестостерон, глобуліном (SHBG, TeBG — 44%), альбуміном (54%). Але, біологічну активність проявляє тільки вільний тестостерон , якого у чоловіків 2%, а у жінок — 1%.
Тестостерон необхідний для нормальної репродуктивної функції у чоловіків і жінок . Впливає на утворення сперми, функцію простати, потенцію, лібідо. У обох статей підвищує статевий потяг, впливає на ріст волосся і тембр голосу.
Лютеинизирующий гормон гіпофіза посилює виділення тестостерону, в той же час тестостерон, досягнувши достатній концентрації в крові — пригнічує виділення ЛГ. Оскільки у жінок основне джерело тестостерону — наднирники, то і рівні гормону коливаються згідно денного ритму секреції АКТГ гіпофізу, а не ЛГ.
Ефекти тестостерону
- на етапі внутрішньоутробного розвитку віяет на формування чоловічих статевих ознак — статевого члена, яєчок, простати
- в періоді статевого дозрівання підвищення рівня тестостерону відповідально за збільшення розмірів чоловічих статевих органів і розвиток вторинних чоловічих статевих ознак — оволосіння на обличчі, лобку, зміни голосу, равітія м'язової тканини
- у жінок з тестостерону в жировій тканині утворюється естрадіол — жіночий статевий гормон
Особливості аналізів на тестостерон
тестостерон можна досліджувати в крові і в сечі. Перед дослідженням необхідно відмовитися від препаратів, що впливають на рівень гормону в крові. Взяття проби крові в ранкові години, натщесерце (після 8-12 годин голодування), в умовах психічного і фізичного спокою.
Досліджують як загальний, так і вільний тестостерон, адже тільки по їх співвідношенню (а не по окремим результатам) можна судити про норму або патології.

Аналіз на тестостерон призначається
— у дітей і підлітків
- зміни яєчок у хлопчиків
- патологія яєчників дівчаток
- захворювання наднирників
- передчасний статевий розвиток
- ненастання або уповільнення статевого дозрівання
— у чоловіків
- фемінізація
- контроль лікування недостатності яєчок
- безпліддя
- імпотенція
- знижене лібідо
- гінекомастія
— у жінок
- гірсутизм
- пухлина яєчників або наднирників
- синдром полікістозних яєчників
- порушенняменструального циклу
- відсутність менструацій
- безпліддя
- відсутність статевого потягу
Норма тестостерону в крові , нмоль / л
— хлопчики
- 0-12 років — 0, 04-6,14
- 12-15років — 0,07-27,80
— чоловіки — 9,72-38,2
— дівчинки
- 0-12 років — 0,04-0,7
- 12-15 років — 0,07-1,39
— жінки — 0,52-2,43
Норма тестостерону в сечі, нмоль / добу
- чоловіки 20-50 років — 173-470
- чоловіки старше 50 років — 139-210
- жінки 20-50 років — 7-42
- жінки старше 50 років — 7-28
Норма тестостерону в крові і в сечі не визначена міжнародними стандартами, тому залежать від методик і реактивів, що застосовуються в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
Аналіз на тестострон проводять разом з наступними дослідженнями
- загальний аналіз крові та лейкоцитарна формула
- загальний аналіз сечі
- біохімічний аналіз крові — печінкові проби (загальний білірубін, АСТ, АЛТ, ГГТ, лужна фосфатаза), ниркові проби (креатинін сечовина, сечова кислота)
- ЛГ, ФСГ
- АКТГ, кортизол
- дигідроепіандростерон
- дигідротестостерон
- андростендион
- 17альфа- гідроксіпрогестерон
- естрадіол
- ДГЕА, ДГЕА-С
- ПСА
- спермограма
Причини зниження рівня тестостерону вкрові
Весь величезний спектр причин зниження рівня тестостерону крові можна розділити на кілька груп:
1. недостатність функції гіпоталамуса — синтез і секреція гонадотропін-рилізинг гормонів, стимулюючих виділення ЛГ менше норми
2. пошкодження гіпофіза — ключового відділу головного мозку, знижується продукція лютеїнізуючого гормону (ЛГ)
3. патологія яєчок — місця основного синтезу тестостерону в результаті вродженої або набутої патології
4. дисбаланс транспорту тестостерону в кров'яному руслі при підвищеному глобулін, що зв'язує статеві гормони

Дуже часто причин кілька, вони можуть поєднуються в різних комбінаціях.
- гипогонадизм — недостатність функції яєчок і зниження рівня тестостерону
- синдром Клейнфельтера — хворіють чоловіки, замість набору хромосом 46, XY, а при синдромі Клейнфельтера воно коливається — 47, XXY (80%) 46, XY / 47, XXY, 48, XXYY, 48, XXXY і навіть 49, XXXXY, в результаті атрофії яєчок і високого рівня глобуліну, що зв'язує статеві гормони рівень тестостерону знижений
- синдром Каллмана — вроджений дефіцит гонадотропін-рилізинггормону і, відповідно ЛГ, відсутність або зниження нюху, частота 1 на 100 000
- синдром Лоуренса-Муна і Барді-Бідля
- синдром Дауна
- синдром Кеннеді — тестостерон знижений у 13 пацієнтів
- синдром 46, ХХ
- пролактінома — пухлина в головному мозку, що виробляє пролактин, який блокує виділення ЛГ ФСГ
- поранення яєчок
- оборот яєчка навколо своєї поздовжньої осі з порушенням його кровопостачання
- опромінення яєчок
- дисгенезия гонад
- крипторхізм — неопущення яєчка в мошонку
- анорхія — вроджена відсутність яєчок або яєчка
- після хірургічного видалення яєчок (кастрація) — відсутній орган, що синтезує тестостерон (при вазектомії гормон залишається в нормі)
- вродженадисфункція кори надниркових залоз
- цироз печінки — при хронічному вірусному гепатиті В або гепатит С, гемохроматозі, хвороби Вільсона-Коновалова, бета-таласемія ( в результаті частого переливання крові)
- хронічний алкоголізм і алкогольний гепатит
- хронічна ниркова недостатність
- знижена функція щитовидної залози з підвищенням ТТГ гіпофіза і зниженням ЛГ
- синдром апное уві сні

- системні захворювання — ревматоїдний артрит, системний червоний вовчак, колагенози
- підвищена функція щитовидної залози — посилений метаболізується тестостерону
- після перенесених інфекційних захворювань — наприклад, після паротиту
- міотонічна дистрофія — спадкове захворювання, один із симптомів — зменшення яєчок
- стрес
- фізична іпсихічна виснаженість
- анорексія
- лікування естрогенами, тривала обездвиженность
- прийом цитостатичних препаратів
Причини підвищення рівня тестостерону в крові
- справжнє передчасне статеве дозрівання (pubertas praecox vera) — викликане активацією гіпоталамуса-гіпофіза
- помилкове передчасне статеве дозрівання ухлопчиків (pseudopubertas praecox), викликане пухлиною надниркових залоз, яєчок або яєчників і не регулюється з головного мозку
- пухлини яєчок, які продукують тестостерон
- у жінок — пухлини яєчників, надниркових залоз, синдром полікістозних яєчників, синдром Кушинга, синдром полікістозних яєчників
- прийом тестостерону в як допінг
- фізичне навантаження
AMA антимітохондріальні антитіла
Антимітохондріальні антитіла допомагають діагностувати первинний біліаний цироз і інші аутоімунні захворювання.
Синоніми: АМА, antimitochondrial antibodies, antimitochondrial M2 antibody.
Антимітохондріальні антитіла — це
специфічна група антитіл, вироблених імунною системою при аутоімунних захворюваннях печінки.
Існує кілька типів антимітохондріальні антитіл — від М1 до М9, серед яких М2 і М9 найбільш клінічно специфічні.
Захворювання, асоційовані з різними типами антимітохондріальні антитіл
- М1 — сифіліс
- М2 — первинний біліарний цироз (патогмонічен)
- М3 — індукований ліками системний червоний вовчак
- М4 — первинний біліарний цироз (несприятливий прогноз)
- М5 — первинний і вторинний антифосфоліпідний синдром, колагенози
- М6 — лікарський гепатит
- М7 — кардіоміопатія, гострий міокардит
- М9 — первинний біліарний цироз (позитивний прогноз)
Особливості аналізу крові на АМА
Кров здають натщесерце, в періоді відносного благополуччя (не гострі захворювань або загострення хронічних). У лабораторії можуть досліджувати загальні АМА або окремо АМА-2 .
Рівень АМА не пов'язаний з прогнозом і тяжкістю перебігу первинного біліарного цирозу, аналіз проводиться виключно для діагностики.
Аналіз на антимітохондріальні антитіла призначається
- діагностика первинного біліарного цирозу
Норма антимітохондріальні антитіл в крові
- негативно
Первинний біліарний цироз
Первинний біліарний цироз — хронічне аутоімунне захворювання печінки, розвивається в результаті постійного запалення і рубцювання у жовчних протоках. Захворювання постійно прогресує і призводить до звуження печінкових проток, часткового компенсаторного розширення, уповільнення і припинення відтоку жовчі. Слідство стазу жовчі — цироз. Хворіють жінки у віці 35-60 років. У 90-95% хворих в крові присутні антимітохондріальні антитіла.
Симптоми первинного біліарного цирозу
- постійна сверблячка шкіри
- жовтяниця шкіри і слизових оболонок
- збільшення селезінки
- ксантоми — дрібні ділянки більш темною (жовтуватою) шкіри
- жирний стілець
- дефіцит вітамінів
- зниження ваги
Діагностика на основі результатів аналізів(Підвищена лужна фосфатаза, позитивні АМА), УЗД та МРТ або КТ печінки, холангіографія. Лікування симптоматичне, повне лікування тільки після трансплантації печінки.
Аналіз на антимітохондріальні антитіла проводять разом з наступними дослідженнями
- загальний аналіз крові та лейкоцитарна формула
- загальний аналіз сечі
- біохімічний аналіз крові — печінкові проби (загальний білірубін, АЛТ, АСТ, ГГТ, лужна фосфатаза), ниркові проби (креатинін, сечовина, сечова кислота)
- ANA — антинуклеарні антитіла
- імуноглобулін M — IgM
- альбумін
- протромбіновий час
- С-реактивний білок
Причини появи антимітохондріальні антитіл
- первинний біліарний цироз
- хронічнийактивнийгепатит
- синдром Шегрена
- системний склероз
- асимптоматична бактеріурія
- легеневої туберкульоз
- лепра
- гостра печінкова недостатність
Негативний результат аналізу крові на антимітохондріальні антитіла не виключає діагнозу первинного биллиарного цирозу, але знижує його ймовірність.
Позитивний результат аналізу на АМА без відповідних симптомів не є доказом цирозу, а вимагає подальшого контролю.
Міоглобін
Миоглобин — ранній показник інфаркту міокарда, але в зв'язку з низькою специфічністю результати аналізу розшифровують з великою обережністю.
Миоглобин — це
малий глобулярний білок, складається з однієї ланцюги амінокислот. Знаходиться всередині клітин м'язової тканини — в серце (міокарді), в скелетних і гладких м'язах. У структурі містить залізо (як і в ).
Функція міоглобіну — внутрішньоклітинний зв'язування кисню. На відміну від гемоглобіну, служить ререзвом кисню і віддає його тканинам тільки в разі екстремальної потреби.
Період напіввиведення міоглобіну від 10 до 20 хвилин. Нирковий поріг — 170 мкг / л.
Якщо миоглобин в крові не підвищиться через 10 годин від появи загрудинноїболю — дігноз гострого коронарного синдрому можна виключити.
Миоглобин при інфаркті міокарда
При інфаркті міокарда миоглобин виділяється з кардіоміоцитів дуже швидко і завдяки свій відносно низькою молекулярною масою швидко з'являється в крові (на відміну від великих креатинкінази, креатинкінази МВ, які з вогнища некрозу та ішемії потрапляють спершу в лімфу, а потім вже в кров).

Перше підвищення міоглобіну можна виявить через 2 години після появи болю в області серця, пікові концентрації — на 6-9 години, а повна нормалізація до 24 годин.
у диференціальної діагностики та планування лікування пацієнтів з болем у грудях дослідження міоглобіну і сьогодні застосовується в якості методу вибору і служить основним параметром.
Якщо результат аналізу на міоглобін буде від'ємний через 1 годину після появи симптомів, то на 40% знижується ризик серцевих, через 2 години — на 60%, 3 години — на 90%, а через 4 години — на 96%!
При шоці з високим виділенням міоглобіну він може преципітувати в канальцях нирок і посилити ниркову недостатність.
Особливості аналізу на міоглобін
У крові миоглобин потрібно визначати завжди натще, після 8-12 годин без їжі. Гемолізовані зразок досліджувати невозожно.
Аналіз сечі на міоглобін проводять при підозрі на патологію м'язів. Правила збору сечі для дослідження стандартні, але в зв'язку з ексртренностью їм не завжди вдається дотримуватися.
Аналіз на міоглобін призначається
- підозра на інфаркт міокарда в ранній стадії або реінфартк
- захворювання скелетних м'язів, що супроводжуються рабдомиолизом
Норма міоглобіну в крові, мгл
- чоловіки — 17, 0-92,0
- жінки — 14,0-72,0
Норма міоглобіну в крові не визначені міжнародними стандартами, тому залежать від методик і реактивів, що застосовуються в лабораторії. У бланку лабораторного дослідження норма написана в графі — референсні значення.
У нормі міоглобіну в сечі немає, а коли є — це миоглобинурия .
Аналіз на міоглобін проводять разом з наступними дослідженнями
- загальний аналіз крові та лейкоцитарна формула
- загальний аналіз сечі
- біохімічний аналіз крові — печінкові проби (білірубін, АЛТ, АСТ, ГГТ, лужна фосфатаза), ниркові проби (креатинін, сечовина, сечова кислота)
- високочутливийШОЕ
- тропоніни Т і I
- креатинкиназа, креатинкиназа МВ
- heart-type fatty acid binding protein (hFABP)
- натрійуретичний пептид типу В
- карбоангидраза III
- легкі ланцюги міозину
- альбумін, модифікований ішемією
- глікогенфосфорилази
- плазматична оксидаза
- миоглобин з серцевого м'яза, серцевої і гладкою — за структурою повністю ідентичні
- показник реперфузии (восстановлнія кровотоку) ішемірованного ділянки в серце і, таким чином, прогнозу
- міоглобіну у чоловіків на 25% більше ніж у жінок
- поступово підвищується з віком
Фактори, що впливають на результат аналізу
- неможливо досліджувати гемолізовані зразок крові
- підвищують — фізичне навантаження, травми або падіння, хронічна ниркова недостатність
- ложно підвищені рівні міоглобіну при підозрі на гострий коронарний синдром можуть бути обумовлені одночасним ушкодженням скелетних м'язів ( наприклад, при штучному масажісерця, падіння) або при зниженні швидкості фільтрації в нирках (властиво людям старшого віку)
Причини підвищення рівня міоглобіну в крові
- гострий інфаркт міокарда і гострий коронарний синдром
- захворювання скелетних м'язів або травми
- уремія
- запальна міопатія
- внутрішньом'язовіін'єкції
- опіки
- м'язова дистрофія Дюшена
- синдром тривалого здавлення
- правець
- електрошок
- перенапруження м'язів у спортсменів, які втратили спортивну форму
Причини зниження міглобіна в крові
- наявність антитіл до міглобіну при поліміозиті і ревматоїдному артриті